Паранеопластический синдром — прогностическая значимость

В статье представлены возможные особенности клинического течения паранеопластического синдрома, а также его сходства с другими заболеваниями, что при современной диагностической доступности позволит выявить опухоль задолго до ее клинического проявления.
The article presents the possible features of the clinical course of paraneoplastic syndrome and its similarity to other diseases, which, considering modern diagnostic accessibility, will reveal the tumor long before its clinical manifestation.
Повышенный интерес к сфере онкологии обусловлен быстрым ростом уровня заболеваемости и поздней диагностикой, которая, к сожалению, приводит к высоким показателям летальности.
В 2017 г. в России впервые диагностировано 617 177 злокачественных новообразований. В сравнении с 2016 г. прирост составил 3,0%. В общей структуре смертности от злокачественных новообразований летальность в 2017 г. составила 15,9% (290,7 тысячи больных) [4].
Под паранеопластическим синдромом следует понимать клинические проявления отдаленного эффекта опухолевого процесса, что в свою очередь является результатом химических, биологических, иммунологических и гормональных повреждений опухолью [5].
Паранеопластический синдром входит в группу определенных синдромов, детерминированных особенностью воздействия опухолевых клеток на различные органы и системы организма, включая иммунитет и метаболические процессы. Развивающиеся патологические процессы проявляются разнообразными симптомами, не связанными с самой злокачественной опухолью, в месте ее локализации и очагах метастазирования [2]. По этим причинам на протяжении длительного времени больные со злокачественными опухолями проходят обследование и лечение у врачей различных специальностей, не подозревая о коварности и драматичности течения паранеопластического синдрома [3].
По современным опубликованным литературным данным, паранеопластический синдром чаще развивается в среднем и пожилом возрасте. Паранеопластические синдромы, по разным данным авторов, диагностируются у 60% больных злокачественными опухолями [1].
Данный синдром регистрируется в 10–18,5% случаев при раке толстой кишки, мелкоклеточном раке легкого, раке молочной железы и яичников, злокачественных лимфомах [5].
Важным в диагностическом поиске является тот факт, что паранеопластический синдром может формироваться вместе с развитием опухоли и, что более значимо, задолго до ее клинического дебюта. После проведения необходимого объема лечения злокачественной опухоли паранеопластический синдром может купироваться и вновь появиться при возможных рецидивах опухоли [1].
Исходя из патогенеза, паранеопластический синдром может быть представлен разнообразными механизмами:
Возникновение паранеопластического синдрома зачастую является перерождением стероидов опухолевыми клетками в биологически активные формы [2].
Распространение опухоли или исход метастатического поражения могут быть диагностированы как паранеопластический синдром. Например, если рассматривать лихорадку или анорексию, паранеопластический синдром, по мнению большого круга специалистов, возникает приблизительно у 50% всех онкологических больных [2].
Довольно часто возникновение и симптоматика паранеопластического синдрома при различных видах опухолевых заболеваний указывают на их нозологическую специфичность [2]. Например, редко встречающаяся разновидность паранеопластического синдрома — неспецифический аортоартериит, развивается при раке ободочной кишки [5].
По мнению многих авторов, основная роль в патогенезе паранеопластического синдрома отводится процессам в иммунной системе. Основу иммунного механизма представляет ответная реакция на выработку опухолью биологически активных веществ с развитием иммунных и аутоиммунных комплексов. Особую роль занимает формирование патологических активных эктопических рецепторов в ткани опухоли, при этом действие физиологических гормонов блокируется [5].
В большинстве случаев при B-клеточных лимфопролиферативных заболеваниях (болезни Кастлемена, макроглобулинемии Вальденстрема, тимоме, веретеноклеточном раке) развивается тяжелый патологический процесс — паранеопластическая пузырчатка. У пациентов наблюдается лихенизация кожных покровов, стоматит. При этом выявляются антитела к лектину, антигену буллезной пузырчатки I, десмосомальным элементам [2].
Синдром Шегрена также может быть отнесен к паранеопластическому синдрому, в случае выявления моноклональных антител 17–109. Наличие синдрома Шегрена может провоцировать развитие лимфом различной локализации. Синдром Шегрена может развиться на фоне овсяноклеточного рака легких, рака шейки матки, бронхолегочной карциномы [5].
Лимфогранулематоз (лимфома Ходжкина) — злокачественная опухоль лимфоидной ткани, отличительной чертой которой является наличие в ее субстрате гигантских многоядерных клеток Рида–Штернберга. По данным исследований S. Shams’ili et al., лимфома Ходжкина была диагностирована у 16% больных с паранеопластической мозжечковой дегенерацией [9, 10].
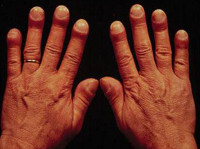
Одним из классических проявлений паранеопластического синдрома является гипертрофическая остеоартропатия, характерная при опухолях легочной ткани [5].
В 1995 г. Д. Познер первым описал паранеопластический неврологический синдром, возникающий у больных со злокачественными опухолями и являющийся составной частью поражения центральной и периферической нервной системы, поражения скелетных мышц [6, 10]. В большинстве случаев у пациентов до развития клинических проявлений опухолевого процесса при обращении к неврологу могут быть выявлены неврологические расстройства [8]. Паранеопластический неврологический синдром наиболее часто проявляется: лимбическим энцефалитом, паранеопластическим энцефаломиелитом, подострой мозжечковой дегенерацией, миастеническим синдромом Ламберта–Итона, синдромом опсоклонус-миоклонус, паранеопластической ретинопатией [8].
Колоссальным достижением нейрорадиологии является открытие и применение в клинической практике антионконевральных антител. Хорошо стала известна тесная связь паранеопластического лимбического энцефалита с аутоантителами против антигенов нейронов [8].
При лимбическом энцефалите, энцефаломиелите, мозжечковой дегенерации, синдроме опсоклонус-миоклонус идет поражение на уровне мозга, черепно-мозговых нервов, сетчатки. Уровнем поражения при миастеническом синдроме Ламберта–Итона будут нервно-мышечные синапсы [7].
Паранеопластический лимбический энцефалит ассоциирован с анти-Ма2-антителами (или анти-Та-антителами) при тестикулярном раке и с анти-Нu-антителами при мелкоклеточном раке легкого [8].
При выявлении в сыворотке крови или ликворе у больных со злокачественными опухолями анти-Hu-антител клиническая симптоматика может сопровождаться эпилептическими припадками, нарушением краткосрочной памяти, расстройством психики по типу синдрома Вернике–Корсакова. Обнаружение анти-Ма2-антител в сыворотке крови или ликворе представляет клинику панических атак, обсессивно-компульсивных расстройств, нарушения краткосрочной памяти, стволовой симптоматики, диэнцефального синдрома, повышения дневной сонливости [8].
При первичном выявлении в сыворотке крови или ликворе у больных со злокачественными опухолями анти-Ма2- (или анти-Та-) и анти-Hu-антител следует провести магнитно-резонансную томографию (МРТ) головного мозга с тонкими Т2-взвешенными изображениями, так как на МРТ головного мозга в более чем 57% случаев определяется паранеопластический лимбический энцефалит, даже при отсутствии клинических проявлений, таких как полифагия, повышенная сонливость в дневное время, катаплексия, нарколепсия, гипокинезия, надъядерный паралич взора (в большинстве случаев вовлечены вертикальные движения глаз) [8].
Тимома является одним из часто встречающихся опухолевых образований средостения. Факторы, которые влияют на развитие тимом, изучены недостаточно. Существует теория воздействия вируса Эпштейна–Барр на развитие данного заболевания. У больных с тимомой, по данным исследований, которые проводились в США и Швеции, возрастал риск развития саркомы мягких тканей, неходжкинской лимфомы, рака простаты [10].
Синдром эктопической продукции адренокортикотропного гормона был впервые описан Д. Брауном в 1928 г. Следствием синдрома является организация адренокортикотропного гормона опухолевой тканью, что в свою очередь способствует развитию гиперкортицизма. В клиническую симптоматику гиперкортицизма входят лунообразное лицо, ожирение туловища, стрии на груди и животе, внутренней поверхности бедер, гиперсутизм, аменорея, депрессия, слабость. Дифференциальную диагностику гиперкортицизма (с обязательным включением в диагностический ряд злокачественной опухоли) следует проводить между болезнью Кушинга, повышенной секрецией кортиколиберина и заболеванием надпочечников [2].
Синдром Пархона (синдром неадекватной продукции антидиуретического гормона) у большого круга пациентов сопровождает мелкоклеточный рак легкого и в наименьшем количестве опухоли головы, шеи. Значительное понижение осмолярности плазмы при синдроме Пархона является результатом гипонатриемии при продолжающейся секреции антидиуретического гормона. Клиническими проявлениями при синдроме Пархона являются гипонатриемия и водная интоксикация. По мере развития клинической симптоматики у больных развивается поражение центральной нервной системы токсического характера, возникает спутанное сознание, развивается бред, появляются судороги, кома; возможен летальный исход. Приведенные клинические проявления необходимо учитывать у всех онкологических больных [2].
Опухоли неостровковых клеток являются частой причиной паранеопластического синдрома с гипогликемией. Причиной могут быть мезенхимные опухоли (мезотелиомы, саркомы) любой локализации. Патогенезом паранеопластического синдрома с гипогликемией может быть повышенная пролиферация рецепторов к инсулину, образование ингибиторов синтеза глюкозы печенью, повышенный метаболизм глюкозы [2].
Паранеопластический синдром при поражении клубочковой системы почек в большинстве случаев проявляется нефритическим синдромом (протеинурия, отеки, макрогематурия, артериальная гипертензия) или нефротическим синдромом (гипопротеинемия, отеки). Возможно бессимптомное течение, изменения возникают только в анализах мочи (латентный гломерулонефрит). К сожалению, паранеопластический синдром при поражении почек довольно часто диагностируется вместе с опухолевой патологией. При своевременном и правильно подобранном лечении опухоли нефротический синдром может быть полностью купирован. При критическом уровне потери белка обязательным является контроль за возможным развитием тромбоэмболии легочной артерии (ТЭЛА), тромбозов почечных вен [2].
При опухолевом процессе почки довольно часто поражаются метастатически или инфильтрируются. Инфильтративный характер поражения почек возникает зачастую при гемобластозах, особенно острых. Для лимфогранулематоза характерной особенностью является билатеральное поражение ткани почек [2].
Паранеопластический синдром, который сочетает в себе анорексию и кахексию, на сегодняшний день часто сопровождает большую часть опухолевых заболеваний любой локализации. Патогенетически кахексия развивается вследствие повышенной секреции фактора некроза опухоли α, интерферона-γ, ИЛ-6, ИЛ-1, трансформирующего фактора роста β. Клинические проявления паранеопластического синдрома обусловлены преобладанием вышеописанных факторов над противокахектическими факторами — ИЛ-4, ИЛ-10, ИЛ-13. Секреция в ткани опухоли веществ, которые приводят к изменению восприятия вкуса пищи и запаха, является причиной понижения чувства насыщения и удовольствия от принятой пищи. На сегодняшний день нет эффективных методов лечения, чтобы полностью купировать данные проявления [2].
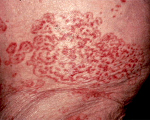
Паранеопластические дерматозы составляют комплекс симптомов и заболеваний поражения кожи, развивающихся под воздействием злокачественных образований внутренних органов. Наибольшее клиническое значение среди паранеопластического кожного синдрома имеют акрокератоз Базекса, черный акантоз, паранеопластический пемфигус [1].
Акрокератоз Базекса чаще на несколько лет предшествует опухолевому процессу или возникает совместно с клинической симптоматикой злокачественного процесса [1].
Паранеопластический черный акантоз возникает уже в периоде метастазирования, что является неблагоприятными прогностическими данными. По данным различных исследований, после появления первых кожных изменений около 50% больных погибают в течение 9 месяцев, 75% больных — в течение 1,5 лет, 90% больных — в период до 2 лет [1]. Дифференциальную диагностику паранеопластического черного акантоза проводят с псевдоакантозом, который появляется при избыточной массе тела, и с доброкачественным черным акантозом, возникающим после рождения, в детстве или в период полового созревания [1].
Паранеопластический пемфигус появляется в любом периоде возникновения опухоли. После удаления опухоли дерматоз регрессирует и заново возникает при метастазировании [1].
Довольно часто паранеопластический синдром проявляется тромботическими осложнениями, такими как мигрирующий тромбофлебит, тромботической микроангиопатией, тромбоэмболией легочной артерии, небактериальным тромбоэндокардитом, парадоксальными кровотечениями [3]. Возможно паранеопластическое поражение сосудов по типу васкулита. Патогенез паранеопластического васкулита изучен недостаточно. Многие авторы являются сторонниками аутоиммунного механизма с образованием иммунных комплексов в сосудистой стенке разного калибра и дальнейшим формированием воспаления, некроза. Неиммунный механизм, по мнению других авторов, трактуется воспалением в сосудистой стенке и воздействием на эндотелий субстанций и медиаторов, продуцируемых опухолью [9, 10]. Время возникновения первой клинической симптоматики коагулопатии и верификации опухоли составляет в среднем от 2 до 5 лет [3].
Диагностика определенных видов паранеопластического синдрома дает возможность онкологу сориентироваться в наиболее правильном диагностическом поиске опухолевого процесса. На современном этапе с привлечением высоких технологий диагностики основательно доказано, что опухоль будет выявлена в 80% случаев [9].
В большинстве случаев паранеопластический синдром и клинически сходные заболевания имеют множество особенностей. Все это может способствовать определению и характеристике группы пациентов для тщательного и прицельного поиска онкологической патологии [4].
Сегодня злокачественные опухоли поражают различные органы. Многообразие онкологических патологий и обусловленная ими высокая летальность представляют серьезную задачу для проведения ранней диагностики. Современная диагностика паранеопластического синдрома позволит выявить опухоль на стадии доклинических проявлений.
Литература
ФГБОУ ВО КемГМУ Минздрава России, Кемерово
Паранеопластический синдром
Паранеопластический синдром – комплекс клинических и лабораторных признаков онкологического заболевания, не связанных с ростом первичного новообразования и появлением метастазов. Обусловлен неспецифической реакцией организма и выделением опухолью биологически активных соединений. Проявляется эндокринными, дерматологическими, сердечно-сосудистыми, нейромышечными, нефрологическими, гастроэнтерологическими, гематологическими или смешанными расстройствами. Диагностируется на основании анамнеза, симптомов и данных дополнительных исследований. Лечение – удаление либо консервативная терапия первичной опухоли.
Общие сведения
Паранеопластический синдром – неметастатические системные клинико-лабораторные проявления онкологического заболевания. Страдают преимущественно больные пожилого и среднего возраста. Паранеопластический синдром чаще возникает при лимфоме, раке легких, раке яичников и раке молочной железы. Иногда становится первым признаком ранее недиагностированного онкологического поражения. Играет как положительную, так и отрицательную роль в процессе диагностики онкологических заболеваний.
При отсутствии клинических проявлений первичного онкологического процесса становится неспецифическим маркером новообразования. Вместе с тем, одновременное появление паранеопластического синдрома и локальных симптомов злокачественной опухоли может усложнять клиническую картину и затруднять распознавание онкологического заболевания. Лечение осуществляют специалисты в области онкологии, эндокринологии, кардиологии, гастроэнтерологии, дерматологии и врачи других специальностей.
Причины паранеопластического синдрома
Основными причинами развития паранеопластического синдрома являются активность злокачественной опухоли и реакции организма на эту активность. Клетки новообразования выделяют биологически активные белки, энзимы, иммуноглобулины, простагландины, цитокины, интерлейкины, факторы роста, активные и неактивные гормоны, влияющие на деятельность различных органов и систем. Контакт нормальных тканей организма с тканью опухоли и выделяемыми ею соединениями провоцирует нормальные иммунные реакции и вызывает развитие аутоиммунных нарушений.
Вероятность возникновения, интенсивность проявлений и характер паранеопластического синдрома зависят от локализации и вида новообразования, способности опухоли выделять различные активные вещества и генетически обусловленной склонности к аутоиммунным нарушениям. Чаще всего паранеопластический синдром развивается при раке легкого. В числе других онкологических заболеваний, часто провоцирующих этот синдром – рак молочной железы, рак яичников, рак почки, лимфомы, лейкозы, гепатоцеллюлярная карцинома, рак желудка, рак поджелудочной железы и опухоли ЦНС.
Характеристика паранеопластических синдромов
Паранеопластические синдромы – обширная группа синдромов, возникающих при злокачественных опухолях. Кроме того, паранеопластические синдромы выявляются при некоторых доброкачественных новообразованиях и заболеваниях неопухолевой природы, в том числе – при ревматических болезнях, хронических неспецифических заболеваниях легких, болезнях сердца, эндокринных заболеваниях и поражении паренхиматозных органов. Возможность вовлечения любых органов и систем, а также разнообразие клинических проявлений паранеопластических синдромов затрудняют создание единой классификации.
Существует несколько вариантов упорядочивания таких синдромов, наиболее распространенным из которых является группировка по органно-системному принципу (с учетом поражения тех или иных органов). Согласно этому варианту, различают эндокринные/метаболические, дерматологические, почечные, нервно-мышечные/неврологические и некоторые другие виды паранеопластических синдромов. Отличительными особенностями всех синдромов являются:
Развитие паранеопластического синдрома до появления местных признаков опухоли может, как облегчать, так и затруднять диагностику основной патологии. Например, синдром Мари-Бамбергера (оссифицирующий системный периостоз, при котором пальцы приобретают вид барабанных палочек) чаще наблюдается при злокачественных поражениях плевры и легких, но не является их специфическим проявлением, поскольку может обнаруживаться и при других заболеваниях, например, при хроническом обструктивном бронхите, циррозе печени или пороках сердца.
Тем не менее, наличие этого паранеопластического синдрома указывает на высокую вероятность патологии дыхательной системы и позволяет достаточно точно определить перечень необходимых обследований. Другие паранеопластические синдромы, например, лихорадка, тромбофлебит или дерматологические поражения могут трактоваться как самостоятельные заболевания, что ведет к недообследованию, назначению неправильного лечения и запоздалому выявлению онкологических поражений, ставших причиной развития данной патологии. Своевременная диагностика и дифференциальная диагностика этой группы патологических состояний остается актуальной проблемой современной онкологии.
Виды паранеопластических синдромов
Гастроинтестинальные паранеопластические синдромы (потеря аппетита, похудание) – самые распространенные синдромы при онкологических заболеваниях. На определенных этапах злокачественного процесса выявляются практически у всех больных. Основными проявлениями паранеопластического синдрома являются потеря аппетита, изменение вкуса, возникновение отвращения к некоторым пищевым вкусам и запахам. После постановки диагноза, прогрессирования локальной симптоматики и начала химиотерапии гастроинтестинальные расстройства могут усугубляться депрессией, страхом перед тошнотой и рвотой, нарушениями проходимости кишечника и другими обстоятельствами.
Гематогенные паранеопластические синдромы выявляются у большинства онкологических больных. Самой распространенной разновидностью этого паранеопластического синдрома является умеренная или нерезко выраженная нормохромная анемия. В анализе периферической крови нередко обнаруживаются другие признаки основного заболевания: повышение СОЭ, лейкоцитоз и сдвиг лейкоцитарной формулы влево. При В-клеточных лимфоидных новообразованиях паранеопластический синдром может проявляться аутоиммунной гемолитической анемией, при меланоме и лимфоме Ходжкина – гранулоцитозом, при лейкозах – тромбоцитопенией, при раке печени и почек – эритроцитозом.
Эндокринные и метаболические паранеопластические синдромы включают в себя разнообразные гормональные и обменные нарушения. При медуллярном раке щитовидной железы может развиваться гипокальциемия, протекающая бессимптомно или сопровождающаяся повышением нервно-мышечной возбудимости. При мелкоклеточном раке легкого паранеопластический синдром проявляется синдромом Кушинга и водно-электролитными нарушениями. Для феохромоцитом характерно повышение артериального давления, для лимфомы Ходжкина – гипоурикемия, для гематосаркомы и острых лейкозов – гиперурикемия.
Сосудистые паранеопластические синдромы обычно проявляются тромбофлебитами. Могут возникать за несколько месяцев до появления первых признаков онкологического заболевания. Чаще всего выявляются при раке молочной железы, опухолях ЖКТ, раке легких и раке яичников. Половина тробмофлебитов у пациентов в возрасте старше 65 лет связаны с развитием злокачественных новообразований. Сосудистые паранеопластические синдромы плохо поддаются антиагрегантной терапии. После оперативных вмешательств развиваются более чем у половины больных онкологическими заболеваниями. Являются третьей по распространенности причиной летальности в послеоперационном периоде.
Дерматологические паранеопластические синдромы отличаются большим разнообразием. Включают в себя преходящую эритему, приобретенный ихтиоз, паранеопластическую пузырчатку и другие расстройства. Выявляются при лейкозах, медуллярном раке щитовидной железы и некоторых других онкологических заболеваниях.
Неврологические/нервномышечные паранеопластические синдромы сопровождаются поражением центральной и периферической нервной системы. Могут проявляться энцефалитом, деменцией, психозами, синдромом Ламберта-Итона (слабость мышц конечностей, напоминающая миастению, при сохранении тонуса глазных мышц; обычно возникает при опухолях в области грудной клетке, чаще всего при раке легкого), синдромом Гийена-Барре (периферическая нейропатия, выявляется у некоторых больных лимфомой Ходжкина) и другими периферическими нейропатиями.
Ревматологические паранеопластические синдромы встречаются как при ревматоидных заболеваниях, так и при злокачественных новообразованиях. Системный склероз, полимиалгия и ревматоидный артрит характерны для гемобластозов и опухолей толстого кишечника. Паранеопластический синдром в виде вторичного амилоидоза выявляется при почечно-клеточном раке, лимфомах и миеломе. Гипертрофическая остеопатия может наблюдаться при некоторых разновидностях рака легкого.
Паранеопластические синдромы у детей. Обзор литературы. Клинический пример паранеопластического опсоклонуса-миоклонуса
Рассмотрены этиопатогенез паранеопластических синдромов (ПНС), способы диагностики, клинические варианты ПНС, подходы к лечению больных. Важную роль в лечении ПНС играет детский невролог, вначале инициируя поиск опухоли, а по окончанию ее терапии корректи
Aetiopathogenesis of paraneoplastic syndromes (PNS) was considered, as well as ways of diagnostics, clinical variations of PNS, approaches to the patients treatment. A children’s neurologist plays an important role in PNS treatment, at first initiating the tumor search, and correcting neurological consequences after finishing its therapy.
«В жестко регулируемой иммунной системе не может быть более скандальной ситуации, чем нападение защиты на своих подзащитных, как в случае паранеопластического поражения центральной нервной системы. Жертвы в мозге утверждают, что не виновны. Нападавшие настаивают, что выполняли приказ. Возможно, нападавшие заблуждались? Следствие длится не одно десятилетие. Возникают все новые теории. …Иммунная система обвиняется в двух преступлениях: в том, что позволяет опухоли расти, и в чрезмерной реакции, вызывающей повреждение нервной системы»
M. Пранцателли. Паранеопластические синдромы: нераскрытое убийство [5]
Паранеопластические синдромы (ПНС) — это страдание органов, удаленных от места новообразования и его метастазов, не связанное с инфекцией, ишемией или метаболическими нарушениями [1]. Кахексия, гиперкальциемия, синдром Кушинга, синдром Труссо возникают потому, что опухоль секретирует вещества, похожие на гормоны, или вызывает перекрестные аутоиммунные реакции между опухолевой и нормальной тканью. ПНС поражают эндокринные железы, нервную систему, кожу, кровь (табл. 1), изолированно или сочетанно [2].
Наиболее драматичным течением обладают ПНС, поражающие центральную и периферическую нервную систему, нервно-мышечные синапсы и мышцы. Может страдать один отдел (как при лимбическом энцефалите) или один тип клеток (клетки Пуркинье в мозжечке), а может возникать многоуровневое поражение (энцефаломиелополиневропатия). ПНС сопровождают примерно 200 видов опухолей, имеющих разное происхождение и удаленность от неврологического очага, чаще локализующихся в грудной или брюшной полости.
Симптомы ПНС иногда развиваются настолько быстро, что ошибочно трактуются как инсульт. У 50% пациентов ПНС раньше дает о себе знать, чем опухоль. Течение процесса может быть монофазным (симптомы достигают плато, а затем наступает улучшение или стабилизация) или неуклонно прогрессирующим. Описаны случаи, когда опухоль обнаруживают спустя несколько лет после развития неврологических симптомов. Часто именно ПНС заставляют пациента обратиться к врачу. Диагностика осложняется тем, что ПНС не патогномоничны только для опухолей [1].
Этиопатогенез ПНС
Клетки опухоли (тимома, мелкоклеточный рак легкого, рак молочной железы и яичников; у детей — нейробластома) экспрессируют онконевральные антигены, которые в норме встречаются в иммунологически привелигированных областях — нервной системе и яичках. Открытие онконевральных антител в 1965 г. привело к широко распространенной в настоящее время гипотезе, что ПНС — иммунологическое расстройство. Предположительно, сходство антигенов опухоли и нервной ткани приводит к потере толерантности и индукции иммунного ответа как против опухоли, так и против нормальных нейронов. Антитела к антигенам опухоли начинают атаковать ядра нейронов, структурные элементы, поверхностные рецепторы, синапсы и ионные каналы [3].
Лучший способ диагностики ПНС — выявление известных антионконевральных белков в сыворотке пациента. Эти антитела специфичны (> 90%) для опухолей, поэтому возможна диагностика рака на доклинической стадии. Например, антитела Tr выявляются только при лимфоме и мозжечковой дегенерации. VGCC-антитела (к мембранным каналам) вырабатываются при миастеническом синдроме Ламберта–Итона [4]. Однако у 30% пациентов антитела не выявляются, а у 5–10% антитела атипичные или обнаруживаются при разных ПНС. Отсутствие антител не исключает ПНС [1].
Являются ли онконевральные антитела причиной лизиса клеток? На животных моделях не удалось воспроизвести неврологические нарушения путем активной иммунизации или пассивной передачи, даже интратекально. В ответ на иммунизацию у животных вырабатываются сывороточные антитела, но неврологические симптомы не появляются. Таким образом, онконевральные антитела, возможно, только указывают на аутоиммунный процесс, но не вызывают его. Существует гипотеза, что важную роль в патогенезе ПНС играют клеточные иммунные механизмы, но ее тоже не удалось воспроизвести на животной модели. Таким образом, аутоиммунную гипотезу ПНС еще предстоит доказать [5].
Распространенность ПНС
ПНС встречается крайне редко, менее чем у 0,01% пациентов со злокачественными новообразованиями. «Частые» ПНС — миастенический синдром Ламберта–Итона при мелкоклеточном раке легких и миастения при тимоме. Лимфома и рак яичка сопровождаются лимбическим энцефалитом, рак молочной железы — различными ПНС. Специфическим ПНС детского возраста является опсоклонус-миоклонус при нейробластоме.
Клинические варианты ПНС
Паранеопластический энцефаломиелит
Лимбический энцефалит
Лимбический энцефалит характеризуется подострым началом в виде спутанного сознания с грубым снижением кратковременной памяти. Нередки судороги, которые могут опережать развитие когнитивного дефицита на несколько месяцев. У части пациентов дебютным проявлением служит не эпилепсия с деменцией, а депрессия с тревогой и галлюцинозом. Типичны синдромы поражения гипоталамуса (сонливость, гипертермия, эндокринопатии) и среднего мозга. Лимбический энцефалит вызывают мелкоклеточный рак легкого (50%), опухоли яичка (20%), рак молочной железы (8%). Антитела можно выявить у 50% пациентов. В спинномозговой жидкости выявляется плеоцитоз и повышение содержание белка. Данные магнитно-резонансной томографии (МРТ), как правило, соответствуют норме, но иногда наблюдается изменение сигнала в одной или обеих височных долях медиально. Морфологические изменения в лимбической системе и базальных ганглиях включают: апоптоз нейронов, реактивность микроглии, периваскулярную лимфоцитарную инфильтрацию. Дифференциальный диагноз следует проводить с протекающим более остро герпетическим энцефалитом, в том числе после трансплантации костного мозга, успешно лечащимся в первые часы заболевания [6].
Паранеопластическая мозжечковая дегенерация
Паранеопластический опсоклонус-миоклонус
Паранеопластический опсоклонус-миоклонус наблюдается в трех случаях: 1) у детей с нейробластомой, 2) у взрослых женщин с Ri-антителами и раком молочной железы, 3) у взрослых пациентов без паранеопластических антител с мелкоклеточным раком легких. Симптомы включают опсоклонус (непроизвольные движения глаз), генерализованный миоклонус, мозжечковую атаксию, поведенческие нарушения — раздражительность, нарушения сна. Описано несколько специфических аутоантител, в частности, анти-Ri-антитела (при раке молочной железы, мелкоклеточном раке легкого), антитела к нейрофиламентам у детей с нейробластомой.
Нейробластома — самая частая солидная опухоль у детей. 50% случаев заболевания подвергаются самостоятельному регрессу. Метастазы редки. Морфологические изменения включают апоптоз клеток Пуркинье, атрофию нижних олив, нижних отделов ствола или верхних шейных сегментов мозга. Иногда морфологических изменений не находят. Специфическим паранеопластическим процессом у детей с нейробластомой является опсоклонус-миоклонус. Он остро дебютирует в возрасте до 4 лет — походка становится шаткой, ребенок начинает часто падать, иногда из-за тяжести атаксии даже перестает ходить. Также возникают слюнотечение, опсоклонус, раздражительность, диссомния. Лечение опсоклонуса-миоклонуса — резекция опухоли и иммунотерапия. Если опухоль продолжает расти, неврологические симптомы прогрессируют, несмотря на иммунотерапию. Но даже при успешном лечении нейробластомы большинство детей инвалидизируются из-за нарушений поведения и задержки психоречевого развития. У них сохраняются также диссомния и вспышки агрессии. Существует гипотеза, что развитие опсоклонус-миоклонуса у детей помогает иммунной системе. У многих пациентов выявляют антитела, которые реагируют с поверхностными антигенами нейронов. Известные в настоящее время методы лечения являются неспецифическими и включают нецитостатические и цитотоксические препараты, внутривенные иммуноглобулины, плазмаферез и адсорбцию антител. Также применяют резекцию опухоли и тимэктомию. Сочетание этих методов позволяют снизить дозировку кортикостероидов. Остается проблема оптимизации схемы иммунотерапии [7, 8].
Ниже приведен клинический пример, иллюстрирующий течение заболевания, динамику параклинических исследований и терапию.
Мальчик П., 2008 г. р. Родился от 4-й беременности, третьих срочных самостоятельных родов. Масса при рождении 3870 г, рост 52 см, оценка по шкале Апгар 9/9 баллов. Раннее развитие происходило по возрасту: голову держал с 2 месяцев, переворачивался с 4,5 месяцев, сидел с 6 месяцев, ползал на четвереньках с 7 месяцев. Прививался согласно Национальному календарю профилактических прививок до 7 месяцев. Заболел остро в 10 месяцев: на фоне течения острой респираторной вирусной инфекции (ОРВИ) у ребенка возник тремор головы. Нарастание неврологической симптоматики отмечалось в течение 1 месяца, на фоне повторного течения ОРВИ в 11 месяцев состояние резко ухудшилось: присоединились хаотичные движения глаз (опсоклонус), вялость, ребенок стал крайне капризен, утратил моторные навыки (в частности, перестал держать голову). Заподозрен энцефалит. Проведены обследования (МРТ головного и спинного мозга без патологии, умеренно выраженный плеоцитоз при повторных исследованиях ликвора), на основании которых диагноз «энцефалит» исключен, установлен диагноз «опсоклонус-миоклонус синдром». При проведении обследования по паранеопластическому профилю по данным КТ-исследования выявлено объемное образование паравертебральной локализации на уровне D5-D8. Течение заболевания у ребенка волнообразное с обострениями на фоне присоединения интеркуррентных инфекций, планового снижения дозировки гормональных глюкокортикостероидных препаратов, а также проведения обследований с анестезиологическим пособием. За время болезни к настоящему времени всего было отмечено 6 обострений в возрасте 1 года, 1 года 5 месяцев, 1 года 11 месяцев, 2 лет 1 месяца, 2 лет 11 месяцев, 3 лет 4 месяцев.
Проведенное обследование и лечение приведены в табл. 2 и 3.
В статусе (возраст 4 года 4 месяца): Вес 21,7 кг. Медикаментозный синдром Иценко–Кушинга. Легкое сходящее косоглазие. Мышечный тонус изменен по пластическому типу: в руках D > S, в ногах S > D. Ходит самостоятельно. Походка не нарушена. Сухожильные рефлексы средние S ≥ D. Умеренно выраженный интенционный тремор в левой руке при захвате предметов. Выполняет команды и инструкции, понимает обращенную речь, речь фразовая, отвечает на вопросы в плане заданного, знает основные цвета. (По шкале оценки двигательной функции при опсоклонус-миоклонус синдроме (M. R. Pranzatelli, 2002) — 2 балла, 1-я степень тяжести.)
Миелит и острая некротизирующая миелопатия
Миелит и острая некротизирующая миелопатия быстро прогрессирует. Морфологически выявляют обширный некроз белого и серого вещества, особенно в грудных сегментах [3].
Паранеопластическая ретинопатия при мелкоклеточном раке легкого
Симптомы обычно возникают с двух сторон и отражают одновременное повреждение колбочек и палочек. У пациентов отмечается фотосенситивность, снижение остроты зрения, нарушение цветового восприятия, кольцевые скотомы, никталопия (куриная слепота) и удлинение адаптации к темноте. Офтальмоскопия выявляет сужение артериол и пигментный ретинит, электроретинограмма — ослабление ответа на свет [1, 3].
Паранеопластическая ретинопатия при меланоме
Паранеопластическая ретинопатия при меланоме характеризуется другими симптомами. Острота зрения и цветовое зрение не нарушено, но развиваются внезапные мерцающие фотопсии, куриная слепота и легкое периферическое сужение полей зрения. Симптомы объясняются дисфункцией зрительных нервов, периферическая нервная система не страдает. Типичны антитела к биполярным клеткам сетчатки. Иногда отмечаются увеит, оптическая нейропатия или ретинопатия.
Синдром жесткого человека
Это редкий неврологический синдром, характеризующийся ригидностью мышц, чаще мышц туловища и проксимальных отделов нижних конечностей, которая возникает при совместном сокращении мышц-агонистов и антагонистов. Чувствительные раздражители вызывают болезненные крампи. Болезнь начинается с рук. Электромиография выявляет непрерывную активность двигательных единиц в пораженных мышцах в состоянии покоя. Это заболевание чаще имеет аутоиммунную природу (анти-GAD антитела у 70% больных). Паранеопластический вариант развивается при раке молочной железы, кишечника, легких, болезни Ходжкина, тимоме [1].
Синдромы двигательных нейронов
Сочетание бокового амиотрофического склероза и рака отмечается нередко [4]. Но является ли эта болезнь двигательного нейрона паранеопластическим процессом? На этот вопрос пока нет ответа. Периферическая нервная система часто страдает у онкологических больных, что проявляется моторными, сенсорными, вегетативными и смешанными невропатиями. Этиология полиневропатий при раке не обязательно паранеопластическая, чаще это метаболические, трофические, ятрогенные и токсические факторы. Паранеопластический вариант отличается быстрым нарастанием симптомов и плохим ответом на лечение.
Сенсорная невропатия
Сенсорная невропатия характеризуется первичным повреждением спинномозговых ганглиев, обычно сочетается с мелкоклеточным раком легкого. Характерны боль и парестезия с асимметричным распределением, позже сменяющаяся онемением конечностей, туловищной атаксией, выпадением рефлексов, нарушением чувствительности по периферическому типу («перчатки-носки») и псевдоатетозом рук. Течение подострое, заболевание быстро прогрессирует [4]. Отмечаются также смешанные сенсомоторные невропатии аксонального типа. Гораздо реже встречаются моторные полиневропатии, которые клинически и электрофизиологическими неотличимы от синдрома Гийена–Барре [4].
Хронические воспалительные демиелинизирующие полиневропатии
Хронические воспалительные демиелинизирующие полиневропатии имеют атипичное течение, резистентны терапии, быстро и драматично прогрессируют.
Паранеопластическая вегетативная невропатия
Данный вид невропатии проявляется панвегетативным синдромом (ортостатическая гипотензия, ангидроз, атония мочевого пузыря, патология зрачков, рвота и тошнота, нарушение саливации и слезоотделения) или псевдообструкцией кишечника.
Хроническая псевдообструкция кишечника
Хроническая псевдообструкция кишечника отмечается у пациентов с тимомой и мелкоклеточным раком легкого. Характерно снижение веса, хронические запоры и метеоризм в результате повреждения нейронов кишечного сплетения. Нарушение моторики пищевода приводит к дисфагии, тошноте и рвоте. Радиологические исследования показывают парез желудка, тонкой или толстой кишки. Манометрия пищевода выявляет спазмы или ахалазию. У некоторых пациентов выявляют антитела к нейронам вегетативных ганглиев, например к рецепторам ацетилхолина [1].
Миастенический синдром Ламберта–Итона
Миастенический синдром Ламберта–Итона является аутоиммунным заболеванием нервно-мышечного синапса, характеризуется слабостью мышц и трофическими нарушениями, преимущественно в нижних конечностях. 60% случаев являются паранеопластическими. В среднем в течение двух лет после установления диагноза выявляют мелкоклеточный рак легкого. На электромиограмме (ЭМГ) отмечается снижение потенциала нервно-мышечного синапса после стимуляции нерва с декрементом при низкой частоте стимуляции (3 Гц) более чем на 10%, прирост после стимуляции высокими частотами (более 20 Гц) более чем на 100%. Серологических маркеров не существует. Антитела присутствуют почти у всех пациентов, как при паранеопластической, так и при непаранеопластический форме. Может сочетаться с мозжечковой дегенерацией [4].
Myasthenia gravis
Myasthenia gravis является самым изученным аутоиммунным заболеванием, протекающим с повреждением постсинаптических рецепторов ацетилхолина в нервно-мышечном синапсе. Примерно в 10–15% случаев миастении выявляется тимома, и наоборот — примерно 30% пациентов с тимомой имеют миастению. Следовательно, миастению можно считать паранеопластическим процессом [5].
Нейромиотония
Нейромиотония — это мышечные спазмы, крампи, ригидность, миокимия. Дифференциальный диагноз проводят с синдромом Шегрена и интоксикацией цисплатином. Морфологически обнаруживают инфильтрацию вокруг нейронов спинномозговых ганглиев. ЭМГ-изменения характерны для миотонии. Заболевание связано с выработкой антител к калиевым каналам [4]. Мышцы при ПНС могут страдать с формированием симптомов полимиозита/дерматомиозита, острой некротизирующей миопатии.
Диагностика ПНС
Анализы крови и цереброспинальной жидкости, МРТ, ЭЭГ, ЭМГ редко подтверждают диагноз ПНС. Дифференциальный диагноз проводят с различными структурными повреждениями головного мозга, метастазами оболочек, аутоиммунными заболеваниями, синдромом Шегрена–Ларссона, а также с нейроинфекциями, васкулитами или гранулематозами ЦНС [1, 3].
В цереброспинальной жидкости находят умеренный плеоцитоз, небольшое повышение уровней белка и IgG. Наиболее важный диагностический критерий — специфические антитела в плазме крови и цереброспинальной жидкости, их выявление значительно облегчает поиск опухоли. К сожалению, почти у 50% больных с ПНС нет известных антител, а размеры опухоли могут быть меньше, чем пределы разрешения КТ. Оптимальным методом выявления опухоли в настоящее время является позитронная эмиссионная томография всего тела с фтордезоксиглюкозой.
С 2004 г. выделяют «достоверный ПНС» и «вероятный ПНС», в зависимости от наличия или отсутствия типичной клинической картины, рака и специфических антител.
Отсутствие антител и опухоли не исключает диагноз. Исследования необходимо повторять каждые 6 месяцев до установления диагноза, обычно в течение 2–3 лет. Большинство опухолей диагностируется в течение 4–6 месяцев. Риск выявления рака значительно уменьшается через два года после манифестации ПНС и становится очень низким через четыре года.
Лечение
Лечение пациентов с ПНС проводят по двум направлениям: 1) резекция опухоли, 2) подавление иммунной реакции. Терапия зависит от вида паранеоплатического синдрома, опухоли и наличия антител. ПНС редко улучшается после иммуномодулирующего лечения, так как в большинстве случаев нейрональные структуры уже необратимо повреждены. Основная цель лечения — регресс опухоли. У некоторых пациентов отмечается улучшение при использовании внутривенных иммуноглобулинов, стероидов, ритуксимаба или плазмафереза [1].
Прогноз
Нервно-мышечные паранеопластические синдромы, особенно синдром Ламберта–Итона, имеют относительно благоприятный прогноз. ПНС с повреждением центральной нервной системы обычно быстро прогрессируют и не корректируются. Иногда состояние пациента улучшается после резекции опухоли. Тем не менее, согласно многочисленным публикациям, у пациентов с ПНС прогноз лучше, чем без него. Предположительно, это является не только результатом ранней диагностики рака, но следствием более сильного иммунного ответа на опухоль [1, 4].
Заключение
ПНС у детей отличаются тем, что разрушают незрелый и развивающийся мозг. Если опухоль диагностируют, своевременное лечение рака приводит к длительной и стойкой ремиссии, но неврологические осложнения ПНС не всегда обратимы. Важную роль в лечении ПНС играет детский невролог, вначале инициируя поиск опухоли, а по окончанию ее терапии корректируя неврологические последствия [8]. Учитывая редкость данных состояний, эффект лечения маленького пациента зависит не только от эрудиции невролога, но и от его умения работать с клиницистами других специальностей.
Литература
* ИДНЭ им. Свт. Луки,
** ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ,
*** ФГБУ РДКБ МЗ РФ, Москва
.gif)
_500.gif)



