Клинико-гистологическая характеристика доброкачественных образований яичников
На сегодняшний день частота выявления доброкачественных образований яичников не снижается, что объясняется широким применением в гинекологии современных информативных методов исследований.
На сегодняшний день частота выявления доброкачественных образований яичников не снижается, что объясняется широким применением в гинекологии современных информативных методов исследований. В течение нескольких десятилетий для дифференциации опухолей матки и придатков с успехом применяется ультразвуковая диагностика [1]. Однако не всегда при трансвагинальной эхографии можно определить характер опухоли, особенно на ранних стадиях развития опухоли яичника [2]. Возможность дифференциации доброкачественных и злокачественных образований яичников появилась с применением цветного доплеровского картирования [1, 3].
Длительность существования доброкачественной опухоли яичника и ее способность к малигнизации имеют самый различный диапазон и частоту. Так, известно, что малигнизации подвергается каждая третья серозная кистома яичника [2, 3, 4, 5]. Вместе с тем не исключено и длительное существование этих опухолей без каких-либо пролиферативных изменений в капсуле.
Известно, что образования яичников небольших размеров часто принимаются за опухолевидные образования и подвергаются консервативной противовоспалительной терапии. Отсутствие же эффекта от лечения рассматривают как показание для оперативного вмешательства. Однако распознать грань перехода пролиферации эпителия капсулы в атипический эпителий и своевременно предотвратить опасное для жизни заболевание является довольно сложной задачей. Окончательный диагноз о характере образования яичника устанавливается путем гистологического исследования удаленной капсулы.
Целью исследования явилось изучение клинических проявлений и морфологических особенностей доброкачественных опухолей яичников для своевременного решения вопроса о необходимости их оперативного лечения. Материал и методы исследования. Нами изучено клиническое течение доброкачественных образований яичников у 170 больных, поступивших в гинекологическое отделение акушерского комплекса № 9 г. Ташкента по поводу объемного образования яичника на оперативное лечение.
Возраст обследованных женщин колебался от 25 до 45 лет. Наиболее частым возрастом выявления опухолей яичников у наших пациенток является 20–29 лет (около половины), затем возрастная группа 30–39 лет. Меньше всего среди больных было пациенток в возрасте до 20 лет (около 5%).
Дооперационное обследование включало ультразвуковое исследование с цветовым доплеровским картированием сосудов яичника и определение в крови онкомаркера СА-125. Онкомаркер СА-125 является антигеном, определяемым с помощью моноклональных антител к клеткам рака яичников, и наиболее специфичным маркером при опухолях яичников, особенно в постклимактерическом периоде [5, 6]. Интерпретация результатов определения величины онкомаркера СА-125 проводилась в соответствии с результатами гистологического исследования.
При резко повышенных показателях проводилось повторное исследование в послеоперационном периоде и после реабилитационного лечения. Верификация диагноза проводилась в послеоперационном периоде гистологическим исследованием капсулы кистомы.
Для гистологического исследования из резецированных стенок кист готовили гистологические препараты по общепринятой методике. Результаты исследования и их обсуждение. Наиболее частой жалобой пациенток было бесплодие. Из 77 (45,3%) больных с нарушением репродуктивной функции у 46 (60,0%) пациенток наблюдалось первичное бесплодие длительностью от двух до шести лет, у 31 (40%) — вторичное бесплодие длительностью от двух до четырех лет.
Второй по частоте жалобой были ноющие боли внизу живота и альгоменорея (у 71 больной — 41,8%). Около одной трети больных (55 пациенток — 32,4%) до поступления в стационар получали консервативную противовоспалительную терапию без особого успеха.
Нарушения менструаций были отмечены чаще у больных с опухолевидными образованиями воспалительного характера, что было подтверждено результатами гистологического анализа удаленной капсулы образования. Из нарушений менструально-овариального цикла, кроме альгоменореи, были выявлены гиперменорея (12,3%), гипоолигоменорея (16,8%), в некоторых случаях — дисфункциональные кровотечения в анамнезе (у 9,2%).
Доплерометрические исследования кровотока характеризовались низкой скоростью кровотока в маточных и яичниковых сосудах и повышенными значениями индекса резистентности. Определение онкомаркера СА-125, проведенное до операции, показало, что, несмотря на разброс цифр (от 8,3 до 60,3), средняя цифра не превышала принятую норму 35 Ед/мл. Оперативное лечение проведено практически всем женщинам путем лапароскопии. Послеоперационное реабилитационное лечение зависело от результатов гистологического исследования и величины онкомаркера.
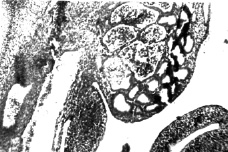
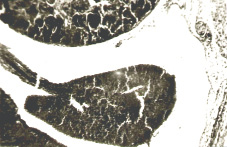
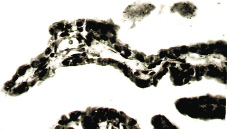
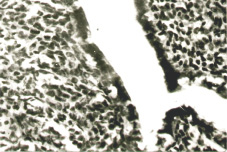
Интерес представляет также полиморфизм гистологических изменений в капсуле удаленных образований. Большую часть (33%) составили опухолевидные образования (фолликулярные и лютеиновые кисты). Доброкачественные эпителиальные опухоли составили 25% случаев, из них в 11,7% случаев — серозные и в 13,3% случаев — эндометриоидные. В 5% случаев наблюдали герминогенную опухоль в виде зрелой тератомы. Вместе с тем в двух случаях гистологическое исследование выявило аденокарциному яичника. Значительная часть кистозных образований (31,7%) не имела эпителиальной выстилки, что затрудняло установление гистогенеза и характера новообразования яичника.
Фолликулярные кисты были представлены чаще как одностороннее однокамерное и тонкостенное образование с гладкой внутренней стенкой. Гистологически соединительнотканная стенка была выстлана многорядным фолликулярным эпителием, под которым располагаются клетки theca interna, в некоторых случаях наблюдалась ее гиперплазия и лютеинизация.
Лютеиновые кисты чаще выявлялись в виде двусторонних и одиночных образований. Внутренняя поверхность стенки кисты выстлана слоем текалютеиновых клеток, под которыми расположена гранулеза без лютеинизации.
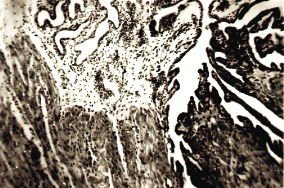
Среди эпителиальных опухолей чаще встречались серозные и муцинозные. Серозные опухоли были представлены серозной цистоаденомой, обычно крупных размеров. Капсула опухоли в основном была грубоволокнистой, выстилающий стенку эпителий был однорядным кубическим или уплощенным, в некоторых случаях обнаруживался цилиндрический эпителий.
Муцинозные опухоли были представлены муцинозной цистоаденомой (или сецернирующая муцинозная кистома), обычно многокамерной и крупных размеров. Внутренняя поверхность стенки выстлана однорядным высоким призматическим эпителием, цитоплазма которых содержала слизь.
Эндометриоидные опухоли яичников были схожи с опухолями эндометрия и характеризовались выстилкой стенки кисты однорядным низким цилиндрическим эпителием эндометриального типа. Вокруг стенки часто наблюдались кровоизлияния и накопление гемосидерина.
Зрелая кистозная тератома (или дермоидная киста) яичника была обычно однокамерной и заполнена салом и волосами. Гистологически обнаруживались кожа, волосяные фолликулы, сальные и потовые железы, редко — хрящ.
Аденокарциномы яичников были представлены серозной папиллярной цистоаденокарциномой. Нами выявлены две больные с аденокарциномой, у которых онкомаркер СА-125 был соответственно в 11 и 15 раз выше нормы.
Таким образом, исследования показали, что доброкачественные опухоли и опухолевидные образования яичников чаще встречаются среди женщин активного репродуктивного возраста — от 20 до 39 лет, что несколько отличается от данных литературы [4, 5]. Клиническая картина доброкачественных опухолей неспецифична и проявляется в некоторых случаях нарушениями менструального цикла, бесплодием. Наши исследования показали, что определение онкомаркера СА-125 позволяет в предоперационном периоде с высокой степенью вероятности прогнозировать характер образования яичника и определить хирургическую тактику, что подтверждается результатами других исследователей [6].
Выводы:
Литература
Л. М. Абдуллаева, кандидат медицинских наук Ташкентская медицинская академия, Ташкент
Опухоли и опухолевидные образования яичников
Это заболевание лечат:
Отделение гинекологии
Запись на приём Задать вопрос
Рак яичников является одной из самых распространенных онкологических патологий у женщин. Чаще всего заболевание диагностируется на поздних стадиях, поэтому имеет неблагоприятный прогноз.
Опухоль яичника: причины
Точные причины развития онкологического заболевания неизвестны. Среди провоцирующих факторов, способствующих возникновению патологии, выделяют следующие состояния:
возраст старше 45 лет;
раннее начало менструаций (до 12 лет);
частые аборты и выкидыши;
повышенный уровень эстрогенов в крови;
отсутствие беременности и родов;
хронические гинекологические заболевания;
отказ от грудного вскармливания;
нерациональное и несбалансированное питание;
алкоголизм и курение;
неблагоприятная экологическая обстановка.
Наличие одной из вышеперечисленных причин требует повышенной онконастороженности.
Опухоли яичников: классификация
Определение стадии и вида опухоли яичников необходимо для уточнения дальнейшей тактики лечения. Существует несколько классификаций опухоли яичников. Выявление гистологического типа образования необходимо с целью понимания происхождения клеток опухоли. В соответствии с этим выделяют:
серозные опухоли яичников (цистоаденома);
муцинозные опухоли яичников;
эндометриоидные опухоли яичников;
светлоклеточные опухоли яичников.
Стадии опухоли яичников:
Первая. Образование локализуется в пределах одного или обоих яичников.
Вторая. Опухолевый процесс распространяется за пределы яичников. Поражаются другие органы малого таза: матка, маточные трубы.
Третья. Характеризуется появлением метастатических очагов в брюшине.
Четвертая. Метастазы появляются в отдаленных органах.
Опухоль яичника: симптомы
Заболевание длительное время может протекать бессимптомно. Выявить опухоль на ранних стадиях удается при прохождении планового гинекологического обследования, именно поэтому регулярное наблюдение у гинеколога необходимо каждой женщине.
Одним из первых признаков патологии может быть боль в животе. Могут беспокоить различные симптомы со стороны пищеварительной и мочевыделительной систем. По мере прогрессирования заболевания возможно прекращение менструаций, появление кровянистых выделений из половых путей.
Опухоль яичника: диагностика
Для диагностики новообразований придатков используется комплексный подход. Обследование включает в себя следующие методы:
Гинекологический осмотр. В ходе осмотра гинеколог может пальпаторно установить наличие патологического образования в области одного или двух яичников.
Анализ крови на онкомаркеры. Специфическим маркером рака яичников является повышение концентрации СА-125. Его определение производят как для первичной диагностики, так и для контроля за эффективностью проводимого лечения.
УЗИ органов малого таза. Позволяет определить расположение опухоли, ее размеры, степень прорастания в окружающие ткани. Ультразвуковая диагностика может применяться для контроля эффективности лечения и наблюдения за опухолевым очагом в динамике.
КТ и МРТ. Высокоинформативные методы исследования, позволяющие точно определить локализацию патологического очага, его размеры, наличие метастазов.
ПЭТ-КТ. Проводится с использованием контрастного вещества, накапливаемого в области опухолевого очага.
Объем необходимых обследований определяется лечащим врачом в индивидуальном порядке.
Опухоль яичника: лечение
Комплексное лечение опухоли и опухолевидных образований яичников включает в себя следующие методы:
Хирургическая операция. Метод выбора лечения рака яичников. Основная задача – удаление пораженных тканей, на которые распространился опухолевый процесс. При злокачественном течении заболевания может выполняться экстирпация матки с придатками и удаление большого сальника. В случае выявления доброкачественного образования проводится аднексэктомия (удаление придатков).
Химиотерапия. Назначается с целью минимизации риска роста раковых клеток, а также избавления от остаточных опухолевых тканей. Химиотерапия может не проводиться на первой стадии рака.
Лучевая терапия. Направлена на избавление от возможных остаточных раковых клеток. Также лучевая терапия может проводиться до оперативного вмешательства с целью уменьшения размеров опухоли. Прицельное облучение позволяет воздействовать на опухоль локально.
Гормональная терапия. Назначается при лечении некоторых видов образований яичников и направлена на замедление роста раковых клеток.
После проведенного лечения рекомендуется регулярно проходить исследования с целью контроля динамики заболевания и профилактики рецидивов.
Опухоль яичника: прогноз
Прогноз при обнаружении рака яичников относительно неблагоприятный. Это связано с поздним обращением к врачу в связи с отсутствием специфических симптомов на ранних стадиях заболевания.
Опухоль яичников: рекомендации по профилактике
Специфическая профилактика не существует. Для того, чтобы снизить риск возникновения опухоли врачи рекомендуют:
регулярно посещать гинеколога для проведения профилактических осмотров;
придерживаться принципов рационального и сбалансированного питания;
исключить вредные привычки;
соблюдать срок лактации;
обращаться к врачу при появлении первых патологических признаков.
Пройти обследование и лечение опухоли яичников можно в отделении гинекологии Клинической больницы Управления делами Президента Российской Федерации. Записаться на прием к специалисту можно, позвонив по телефону, а также через специальную форму записи на прием.
Требуется медицинская помощь?
Запишитесь на приём к специалистам Клинической больницы на сайте или по телефону +7 (495) 620-83-83
Научная электронная библиотека
Шевченко Б П, Гончаров А Г, Сеитов М С,
5.3.7.Половая система
Служит для воспроизводства потомства и подразделяется на мужскую и женскую половые системы. Несмотря на общность происхождения, развития, органы мужской и женской половых систем имеют различное функциональное назначение.
Мужская половая система служит для оплодотворения женской половой клетки, формирования мужских половых клеток – спермиев и гормонов, женская – для развития зародыша, предплода, плода, изгнания плода из матки во время родов, для развития женской половой клетки – яйцеклетки и образования женских половых гормонов.
Спермии отличаются от женских половых клеток по объему, форме и строению, они до 30 тысяч раз меньше яйцеклетки. Яйцеклетка пассивна, а спермии – в щелочной среде приобретают высокую активность.
В обеих системах основными органами являются половые железы (генеталии): в мужской половой системе – семенники, в женской – яичники. Железы обладают генеративной и эндокринной функциями. В органогенезе половой системы взаимодействуют ряд факторов: генетический, определяющий в будущем пол животного, и эпигенетический – еще недостаточно изученный, но предполагают, что неизвестный по химическому составу геном, выделяемый семенником, тоже играет роль, чуть-ли нерешающую, в определении пола. (О.В. Волкова, М.И. Пекарский, 1976). Кроме этого на формирование пола влияет среда, травмы, нарушения питания, лекарственные препараты, особенно, гормоны и др.
Мужская половая система
В целом мужская половая система подразделяется на внутренние и наружные органы. К внутренним половым органам относят семенники, их придатки, семенной канатик и семяпровод, придаточные половые железы, семенной холмик, к наружным – уд (пенис) с мочеполовым каналом, припуций, мошонку.
В эмбриогенезе медиальнее от мезонефроза (вольфова тела) закладывается в начале половые складки, затем преобразующиеся в половые валики, из которых в будущем сформируются половые железы. В предплодном периоде развития коз (30–32 дня) визуально пол определить еще невозможно. Развитие гонад в это время идет индифферентно (подопытно). В случае развития мужского пола, гонады тесно соединяются с мочеотводящими протоками вольфова тела, последние преобразуются в семявыносящие канальцы головки придатка семенника, а вольфов проток – в канал придатка и семяпрвод. Половая дифференцировка начинается на 34–35 день внутриутробного развития и заканчивается на 40–42 день, если сформированная гонада имеет округлую форму – это семенник, если вытянутую – яичник (С.Ф. Поликарпова, 1956). От заднего конца, сформированного семенника, в мошонку через толщу брюшной стенки тянется напрвляющая связка. Она появляется рано и вокруг нее в стенке живота образуется паховый канал. Нижний конец связки содержит мышечные элементы, втягивающие формирующийся семенник в мошонку. После опускания семенника в мошонку связка исчезает (В.Н. Жеденов, 1965). Поэтому одной из причин формирования пахового канала является направляющая связка.
Железистая часть гонад развивается из половых клеток – гоноцитов, которые преобразуются в гонобласты. Гонобласты группируются в энтодерме желточного мешка, откуда током крови, в конце зародышевого периода развития приносятся к половым складкам, а затем выходят за пределы сосуда, преобразуясь в паренхиму гонад. В них много гликогена и желтка. Остов гонад формируют мезодермальные клетки среднего зародышевого листка, а целомический эпителий покрывает гонады снаружи (Ю.Т. Техвер, 1972).
Масса семенников взрослых козлов достигает 120–150 г, а относительная 0,2–0,29 %. Считается, что семенники выделяют гормон тестостерон и второй гормон, природа которого еще не разгадана, но замечено, что он обладает индуктивным действием.
Следует отметить, что изменение массы семенников в возрастном аспекте, развитие придаточных половых желез, уда, припуция, мошонки козлов исследованы недостаточно.
Развитие придаточных половых желез
Придаточные половые железы подготавливают мочеполовой канал и женские половые органы к прохождению и принятию спермиев. Во время прохождения спермиев в тазовую часть мочеполового канала, они разбавляются секретом придаточных желез. Из этого следует, что сперма козлов состоит из половых клеток – спермиев и из продукции придаточных половых желез. Секрет желез не только разбавляет спермии, но и увеличивает объем эякулята, имея слабощелочную среду, активизирует мужские половые клетки, сохраняет продолжительное время их подвижность и оплодотворяющую способность в женских половых путях.
К придаточным половым железам относят пузырьковидную, предстательную, луковичную и уретральные железы. Все они хорошо развиты у козлов, легко препарируются.
Пузырьковидная железа взрослых козлов имеет трубчатоальвеолярное строение и грушевидную форму, располагается справа и слева на шейке мочевого пузыря, в мочеполовой складке. Проток ее открывается в семяизвергательный канал. Секрет железы имеет слабощелочную среду и содержит сахар – сорбит и фруктозу, соли лимонной кислоты, кислую фосфатазу, муциназу, соли натрия, свободные аминокислоты, магний, цинк, медь, витамины, ферменты (В.В. Михайлов, 1978) и др.
Паренхима пузырьковидной железы 60-дневных плодов представлена эпителиальными тяжами и протоками, у 75-дневных – намечается дольчатое строение, 90-дневных – резко возрастает число протоков, 120-дневных – плодов железа имеет четкое дольчатое строение, перед родами в железе появляются ацинусы и идет перестройка эпителия альвеол и протоков (Н.В. Обухова, 1997). Из данного анализа следует, что у новорожденных козликов железа имеет уже дольчатое альвеолярно-трубчатое строение.
Наиболее интенсивное развитие железы в постнатальном периоде продолжается у козлов до семимесячного возраста. Паренхима железы к этому возрасту увеличивается на 29,3 %, возрастает объем эпителиальных клеток, их ядер.
К 12-месячному возрасту происходит стабилизация соотношения уровня «эпителий – соединительная ткань» (Н.В. Обухова, 2001), который сохраняется до 7 лет, после чего наблюдается увеличение доли стромального компонента железы и уменьшение паренхимы.
Предстательная железа козлов развита и состоит из застенной и пристенной частей. Застенная часть располагается на дорсальной стенке начального участка мочеиспускательного канала, в виде поперечного валика, пристенная – рассеяна, в стенке уретры. С кастрацией козлов железа атрофируется. Секрет железы прозрачный, водянистый, имеет щелочную среду. Ему предписывается изменение кислой среды на щелочную уретры и слизи влагалища коз. В секрете мало содержится сахара, белка в пределах 0,7–1,0 %, имеются свободные аминокислоты, выделены фибринолитические ферменты, диастаза, муциназа и другие вещества.
Предстательная железа 60-дневных плодов – козликов представлена эпителиальными тяжами, преобразующиеся в протоки открывающиеся в тазовую часть мочеполового канала. У плодов в возрасте 75-суток появляются концевые отделы паренхимы, в 90-суточном возрасте появляются в строме гладкие миоциты, в 120 дней увеличивается число протоков, ацинусов, в возрасте 135 дней выражена дольчатость железы, у новорожденных козликов хорошо развита паренхима железы, протоки, ацинусы.
В возрасте козлят шесть месяцев железа приобретает строение свойственное взрослым животным. Паренхима железы приобретает трубчато-альвеолярное строение. Отмечается гетероморфизм, на периферии паренхимы железы располагаются слизистые концевые отделы, а к центру – серозные.
У взрослых козлов увеличивается число концевых отделов, притяженность выводящих протоков, и размеры долек. В возрасте семи лет уменьшается количество функционально активных концевых отделов, разрастается соединительнотканная строма.
Луковичная или бульбоуретральная (куперова) железа располагается в области перехода тазовой части мочеполового канала в удовую часть, в области тазового изгиба. У козлов она достигает размера лесного ореха. По строению она также трубчатоальвеолярного строения, протоки железы открываются в ампулу мочеполового канала, секрет луковичной железы способствует освобождению мочеполового каната от остатков спермы и предотвращает вытекание её из женских половых органов наружу.
Первые ацинусы луковичной железы появляются раньше, пузырьковидной и предстательной желез, в возрасте плодов 75 дней, в возрасте 90 дней уже развита строма железы, перед рождением плодов хорошо выражена уже дольчатость железы, ее протоки.
У новорожденных козликов четко выделяются альвеолярные, внутридольковые, междольковые и выводные протки, открывающиеся в ампулу тазового изгиба мочеполового канала. В стенке их имеется нежноволокнистая строма. В возрасте козлят шестимесяцев выражены дольки, отделяющие их трабекулы, содержащие миоциты.
Уретральные железы почти не изучены. Они рассеяны в основе слизистой оболочки тазовой части мочеполового канала. Их секреция возрастает во время эрекции. Секрет уретральных желез муциноподобный, вязкий, предполагается, что он освобождает мочеполовой канал от остатков мочи до наступления или во время совокупления.
В Оренбургской области в единственном регионе России существует уникальная порода коз, дающая ценную разнообразную продукцию, в том числе пух, изделия из которого прославили область на весь мир. Это не только оренбургские платки – это высококачественные, немнущиеся шерстяные ткани, теплые и легкие шерстяные изделия, необходимые человеку. За последние годы сокращение численности этого узкого эндемика произошло более чем в 10 раз и продолжает снижаться. Ученые по этому поводу начали бить тревогу и беспокоиться об этой уникальной породе (Н.А. Сивожелезова, 1999; Л.Л. Абрамова, 2000; М.С. Сеитов, 2000 и др.), глубже стали изучать этот вид животных, в том числе спермиев. Установлено (В.А. Кленов, 1999; А.В. Исайкин, 2001), что эякулят у оренбургских пуховых козлов колеблется в пределах 0,87–1,28 мл, при концентрации спермиев 2,7–3,98 млрд. штук и зависит от среды обитания, рациона кормов и содержания.
Спермии козлов имеют общие черты строения с остальными видами животных и идентифицированы головка, шейка, промежуточный отдел и хвостик. В области головки спермиев выделяется акросомный комплекс с чехликом, прикрывающий переднюю поверхность головки, шейки – элементы клеточного центра в виде двух центриолей (проксимальная и дистальная). В промежуточном отделе находится осевая нить и окружающая ее цитоплазма, в которой находятся опорные микрофибрилы, связанные с проксимальной центриолей.
Морфометрически установлено, что общая длина спермия достигает 71,2 мкм, поперечный диаметр головки 3,9 мкм, длина хвостика достигает 39,8 мкм. Авторы указывают, что оцениваемые показатели их стабильны, мало изменяющиеся в зависимости от среды обитания и условий существования животных.
Женская половая система
Также как мужская половая система подразделяется на внутренние и наружные половые органы.
К внутренним половым органам относят: яичники, в которых созревают женские половые клетки, яйцеводы, матку, влагалище, мочеполовое преддверие; к наружным – вульву, клитер. В плодном периоде развития передние участки мюллеровых каналов превращаются в яйцеводы с воронками, средние – в рога, тело и шейку матки, а задние – во влагалище.
Установлено, что у 25-суточных эмбрионов коз (М.С. Сеитов, 2002) идентифицированы зачатки гонад (рис. 25), развивающиеся в виде валиков на вентральной поверхности мезонефроса, а также система мочеотводящих канальцев промежуточной почки. Снаружи гонады покрыты целомическим эпителием, под которым располагается мезенхима. В клетках целомического эпителия содержатся гранулы гликогена, в мезенхиме – гликозаминогликаны и формирующиеся кровеносные сосуды.
Эпителий, покрывающий половые валики, однослойный, неодинаковой высоты и отличается от мезотелия мезонефроса круплыми размерами ядер и клеток, среди погружений зачаткового эпителия в мезенхиму гонобласты не обнаружены.
У 30-дневных предплодов половые валики рельефно выступают в формирующуюся брюшную полость, обособляясь от мезонефроса, уже подвешены на яичниковой брыжейке. Каудомедиальнее от них располагается зачаток постоянной почки, от которого в заднем направлении простираются слабо выраженные мочеточники, в свою очередь, открывающиеся в зачаток мочевого пузыря (рис. 26).
Рис. 25. Зачаток гонады. Зародыш 25 дней. Окраска гематоксилином Майера и эозином. Ув. х 80
У 35-дневных предплодов зачаток гонад уже подразделяется на паренхиматозную и сосудистую зоны. Критерием разделения их, является характер расположения клеток мезенхимы и кровеносных сосудов. Мезенхимоциты и фибробласты компактно располагаются по периферии органа и гораздо меньше в паренхиматозной зоне, формирующегося яичника, перемеживаясь с кровеносными сосудами синусоидного типа.
Зачатковый эпителий яичника однослойный или кубический. В отдельных местах под эпителиальным покровом свободной поверхности яичника базальная мембрана образует изгибы, складки. В этих местах происходит погружение и врастание зачаткового эпителия в подлежащую ткань. На данной стадии впервые обнаруживаются гонобласты. Погруженные многочисленные тяжи эпителия гетероморфно разделяются на округлые или овальные по форме клетки, позднее преобразующиеся премордиальные фолликулы.
В паренхиме (корковой зоне) яичников 40–60-дневных плодов впервые появляются примордиальные фолликулы, в которых содержится чаще одна и реже – две будущие яйцеклетки, окруженные двумя-тремя слоями фолликулярных клеток. Диаметр развивающихся половых клеток равен 9,7–12,6 мкм. Между фолликалами залегают трабекулы из соединительной ткани, пронизанные капиллярами. В сосудистой зоне яичников располагается рыхлая соединительная ткань, встречаются крупные кровеносные сосуды, а между ними лежат эпителиальные тяжи.
У 90-дневных плодов высокая пролиферативная активность зачаткового эпителия приводит к нарастанию численности фолликулов, появляется белочная оболочка, в которой присутствуют фибробласты и гистиоциты.
В этом возрасте плодов происходит отчетливое разделение паренхимы яичника на корковую и сосудистую зоны, появляются типичные примордиальные фолликулы. Их диаметр достигает 24,9–28,2 мкм, размеры овоцитов варьируют, встречаются клетки с признаками кариопикноза и кариорексиса, встречаются овоциты с одиним, двумя ядрами. Данный анализ показывает, что отдельные половые клетки, а с ними и фолликулы, погибают. Более крупные фолликулы локализуются в глубине корковой зоны и, как правило, окружены густыми сосудистыми сетями. В мозговой зоне имеется развитое микроциркуляторное звено: артериолы, прекапилляры, капилляры, посткапилляры, венулы.
У 120-дневных плодов в яичнике появляются фолликулы второго порядка (пузырчатые). В стенке такого фолликула присутствует стекловидная оболочка, вокруг нее сосудистая сеть с текальными клетками и тонкий фиброзный слой. Часто такие фолликулы подвергаются атрезии, с замещением их рыхлой соединительной тканью.
В возрасте плодов 135 дней в корковой зоне яичника встречаются в большом количестве созревающие яйцеклетки. Замечено, что атрезии подвергаются фолликулы, расположенные на границе корковой и мозговой зон.
У 150-дневных плодов возрастает сосудистая зона яичника, в ее формировании участвуют развитые кровеносные сосуды и микроциркуляторное русло. В корковой зоне имеется большое количество созревающих женских половых клеток и фолликулов (Е.Ф. Поликарпова, 1956).
Яичники половозрастных коз овально-уплощённой формы, достигают массы 0,9–1,6 г. Масса левого яичника, как правило, больше (до 1,6 г), а правого меньше (1,3 г), диаметр граафовых пузырьков равен 0,4–0,6 см.
В стенке верхней и средней трети Мюллерова канала позднего зародыша появляются в значительном количестве леймиоциты (миоциты). В этих участках утолщается подэпителиальный слой, за счет развития фибробластоподобных и макрофагоподобных, адвентициальных и эндотелиальных клеток, усиливается васкуляризация будущей мышечной оболочки. В краниальной части будущего яйцевода просматривается конусообразное расширение – будущая воронка, прикрепляющаяся к формирующемуся яичнику (рис. 27).
Рис 27. Гистоструктура формирующихся фимбрий яйцеводов. Плод 60 дней. Окраска: перийодат – Шифф – реакция (контроль с амилазой). Ув.х 400
Следует подчеркнуть, поскольку задний отдел яйцевода переходит в постепенно расширяющий рог матки, то между ними весьма трудно провести строгую границу. На основании гистологических исследований, высказываем предположение о проведении границы, основываясь на особенностях гистоструктуры покровного эпителия и степени развития миоцитов, фибробластоподобных и макрофагоподобных клеток, а также кровеносных сосудов. Идентификация противоположной, ампулообразной части яйцевода обычно не вызывает трудностей, особенно у 60-суточных плодов. Край воронки имеет неправильную, как бы изрезанную форму и образован соединительной тканью с покрывающим ее однослойным кубическим эпителием. Часть этих бахромок связана непосредственно с краниальным отделом яичника.
Субэпителиальная соединительная ткань в яйцеводах образует «подушечкообразные» выпячивания, что приводит поэже к возникновению ворсинкоподобных структур слизистой оболочки. Последние имеют богатую васкуляризацию и хорошо развиты в ампулообразном расширении.
У 90–120-дневных плодов стенка яйцевода состоит из четко различимых оболочек: слизистой, мышечной и серозной. Слизистая оболочка имеет складчатый характер и покрыта однослойным однорядным эпителием. В его составе определены малодифференцированные, миотически делящиеся клетки, мерцательные эпителиоциты и продуцирующие гландулоциты. Под базальной мембраной эпителя располагается основа слизистой оболочки, представляющая рыхлую волокнистую соединительную ткань с гемокапиллярами. Мышечная оболочка представлена двумя циркулярно и продольно расположенными слоями леймиоцитов, разделенных прослойками рыхлой неоформленной соединительной ткани, в которой находятся кровеносные сосуды.
Снаружи стенка яйцеводов покрыта рыхлой соединительной тканью, в которой идут кровеносные и лимфотические сосуды, нервы, затем базальной мембраной и одним слоем плоских клеток мезотелия. Наиболее крупные кровеносные сосуды подходят к области фимбрий яйцеводов. Здесь они формируют обильную капиллярную сеть. Следует отметить, что перед рождением животных заметно усиливается извилистость яйцеводов, особенно в параовариальной области, где они могут образовывать дугообразные выпячивания, нередко обеспечивающие кольцевидный охват яичника.
Описанные морфогенетические изменения мюллерового канала заканчиваются у плодов 60 дней. В этом возрасте гистологически различимы все оболочки яйцевода, рогов, тела, шейки матки.
В стенке средней трети мюллерового канала в возрасте плодов 60 дней увеличивается число леймиоцитов, располагающихся в 10 и более слоев, различной ориентации (рис. 28), утолщается подэпителиальный слой, усиливается васкуляризация мышечной оболочки. Эпителий здесь выше в – 1,0–1,7 раза, чем в яйцеводах. Задние концы каналов, срастаясь, образуют тело и шейку матки, которая открывается во влагалище.
По мере дальнейшей дегенерации каналов и замещения их фиброзной тканью формируется комплекс широкой маточной связки. Увеличиваясь в массе и размерах яичники и яйцеводы, смещаются несколько каудально под действием широкой маточной связки.
Толщина слоев матки в это время нарастает. Эпителий трансформируется в высокий или призматический. При этом в матке можно идентифицировать единичные ШИК-позитивные гландулоциты и клетки, снабженные ресничками. Возрастает пролиферативная активность эпителиоцитов, что приводит к формированию погруженных эпителиальных тяжей и подлежащую малодифференцированную соединительную ткань матки.
В возрасте плодов 90 дней возрастает толщина миометрия, различимы уже циркулярный и продольный слои. Между слоями мышечной оболочки располагаются густые сети микроциркуляторного русла.
У 120-дневных плодов стенка матки четко делится на эндометрий, миометрий и периметрий. В основе слизистой оболочки уже сформированы трубчатые железы, а между слоями миометрия – залегают крупные артерии и вены. Периметрий состоит из рыхлой соединительной ткани, кровеносных, лимфотических сосудов, вегетативных нервных волокон и покрыт мезотелием.
На данном этапе эмбриогенеза четко прослеживаются гистотопографические особенности матки, в которой выделяются два отдела. Более короткий, расположенный ближе к влагалищу, соответствует шейке матки. Этот отдел – узкий, имеет нередко извилистый просвет и гипертрофированные, циркулярно ориентированные леймиоциты миометрия. Среди эпителиоцитов этого отдела чаще всего встречались клетки, продуцирующие муцин (рис. 29, 30). Рога матки уже закручены на 1,2–1,5 оборота. Тело и шейка матки отличается наиболее выраженной мышечной оболочкой и развитыми кровеносными сосудами. В этом плане данная часть матки исследованных животных приближается к гистологическому строению всех млекопитающих, хотя и сохраняет черты строения детородного органа, свойственного многоплодным животным (свиньи, собаки). Поэтому, формируемая у плодов матка оренбургской пуховой козы, на наш взгляд, должна быть отнесена не к истинно «многоплодным маткам» (А.Ф. Климов, А.И. Акаевский, 1955), а к малоплодным. Представляется, что подобная трактовка полученного фактического материала, поможет объяснить ряд патологических отклонений хода беременности у данных животных, а также спрогнозировать исходы гестаций и перспективы развития продуктивного потомства.
К моменту рождения половой бугорок урогенитального синуса реорганизуется в гистоструктуры клитора (кавернозные тела, соединительнотканная строма, покрытая многослойным неороговевающим эпителием). Половые складки дифференцируются в тканевые компоненты половых губ, имеющих типичное строение кожи и ее дериватов.
У 90–120-суточных плодов влагалище состоит из слизистой, мышечно-эластической и адвентициальной оболочек, включает в себя многослойный (6–9 слоев) неороговевающий эпителий, расположенный на слабо складчатой базальной мембране и подлежащей рыхлой волокнистой соединительной ткани, пронизанной большим количеством гемокапилляров. Мышечно-эластическая оболочка органа включает в себя гладкие миоциты, эластические волокна и фибробласты (преимущественно малодифференцированной формы), погруженные в аморфный матрикс. Здесь также присутствуют многочисленные кровеносные и лимфатические сосуды. Адвентициальная оболочка представлена соединительнотканными элементами, сосудами и нервными волокнами.
Рис. 30. Матка120-дневного плода.Окраска гематоксилином и эозином. Ув. 80
Возрастная морфометрия женских половых органов
Зачаток наружных половых органов плодов трех месяцев представляет валикообразное выпячивание подхвостовой складки. Дорсальная часть преддверия влагалища и клитора выдается за пределы наружных половых органов в виде складки с заостренной верхушкой. Половые губы представляют собой небольшое утолщение в виде двух складок, между которыми расположена головка клитора. Заметны начальные процессы пигментации половых губ. Преддверие меньшего размера, по сравнению с влагалищем, и представляет трубчатый орган с небольшим просветом. У плодов четырех и пяти месяцев наружные половые органы выражены, клитор выглядит в виде небольшого конусного бугорка, кожа губ покрыта редким волосяным покровом.
Влагалище плодов трех месяцев представляет собой тонкостенный полостной орган. Дорсальная стенка тонкая, хорошо просвечивается, вентральная – более плотная. Влагалище плодов четырех и пяти месяцев представляет трубку, примерно, одинакового диаметра по всей длине, однако в отличие от плодов трех месяцев, стенка его утолщена, почти не просвечивается и имеет строение свойственное взрослым козоматкам.
Матка плодов трех, четырех и пятимесячного возраста представляет полостной орган небольших размеров. В ней можно выделить рога, тело и шейку. Дорсальная стенка шейки матки просвечивается, в ней хорошо выражены шесть складок, размеры их возрастают от отверстия канала шейки матки к влагалищу.
Рога матки тонкие, трубкообразные, закрученные спиралевидно в стороны, примерно, на 1,2–1,5 оборота.
Исследования показали, что общая масса половых органов плодов трехмесячного возраста, в среднем, равна 2,1 ± 0,31 г (табл. 82). В четырехмесячном возрасте этот показатель, по сравнению с трехмесячным, недостоверно, но возрастает. Активная тенденция роста массы их наблюдается у плодов пятимесячного возраста, по сравнению с предыдущим возрастом она увеличивается в 2,4 раза. За два месяца до родов масса половых органов плодов самок возросла в 3,7 раза.
Длина яичника как левого, так и правого в трехмесячном возрасте, в среднем, равна, соответственно – 5,3 ± 0,26 и 5,4 ± 0,29 мм. К четырехмесячному возрасту левый яичник достоверно увеличивается интенсивнее, чем правый. К пятимесячному возрасту рост длины яичников затормаживается. Следовательно за два предыдущих месяца длина левого яичника увеличивается в 1,2 раза (р