Что такое перфорация пищевода
При подозрении на разрыв пищевода жизненно важно по возможности раньше выполнить медиастинотомию, торакотомию или лапаротомию в зависимости от места возможного повреждения.
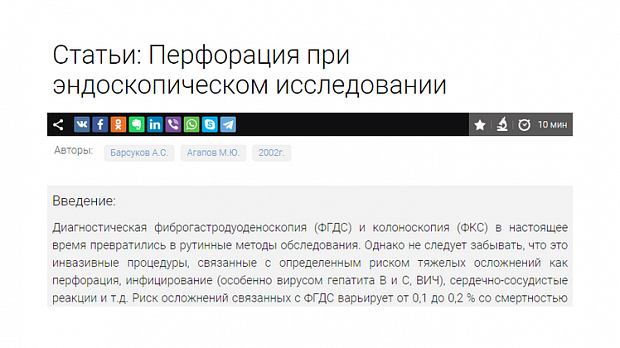
Спонтанный разрыв пищевода (синдром Бурхаве) обусловлен внезапным повышением внутрипищеводного давления при рвоте или рубцовом стенозе и относительно часто встречается у лиц с привычной рвотой и у злоупотребляющих алкоголем. Клиническая картина отличается драматизмом и проявляется кровавой рвотой, мучительной болью за грудиной и в межлопаточной области, а также в левом верхнем квадранте живота и в области почек, бледностью, быстрым падением артериального давления, затруднением дыхания и быстрым сердечно-сосудистым коллапсом.
Основным симптомом таких повреждений пищевода является кашель при глотании. Разрыв нижней трети пищевода обычно бывает результатом тупой травмы грудной клетки.
Открытые проникающие повреждения пищевода обычно затрагивают его шейный отдел и происходят в результате удара острым предметом в область шеи или верхней части грудной клетки. Основным симптомом таких повреждений является истечение слюны или пищи из раны.
При любом повреждении пищевода необходима эзофагоскопия. При незначительном повреждении слизистой оболочки герметичность стенки пищевода можно восстановить, введя в пищевод на 4-6 дней зонд, а при больших проникающих повреждениях мышечного слоя его стенки показана торакотомия.
Синдром Маллори-Вейсса. Клиническая картина синдрома Маллори-Вейсса проявляется в профузном бессимптомном кровотечении из верхнего отдела ЖКТ. Кровотечение бывает обусловлено разрывом слизистой оболочки пищевода и желудочно-пищеводного соединения вследствие тяжелой рвоты или интенсивных рвотных позывов.
В большинстве случаев синдром Маллори-Вейсса развивается у лиц, страдающих хроническим алкоголизмом, хотя его причиной могут быть также злокачественная опухоль, чрезмерная рвота беременных и некоторые другие заболевания. К другим клиническим проявлениям данного синдрома относятся бледность кожных покровов и слизистых оболочек, частый пульс, а у некоторых больных также симптомы шока.
В большинстве случаев кровотечение спонтанно останавливается в первые 24-48 часов, но иногда для остановки кровотечения прибегают к эндоскопии. Летальный исход наблюдается редко.
б) Дифференциальный диагноз. Разрыв диафрагмы, ущемленная грыжа пищеводного отверстия диафрагмы, перфоративная язва желудка и двенадцатиперстной кишки, острый панкреатит, инфаркт миокарда.
в) Лечение разрыва пищевода. Открытое хирургическое вмешательство, в частности торакотомия, с первичным ушиванием дефекта пищевода, дренирование плевральной полости и средостения и назначение при необходимости антибиотиков широкого спектра действия.
Все варианты операций при перфорации пищевода представлены на сайте в разделе «Хирургия пищевода».
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Прободение пищевода
Симптомы и течение:
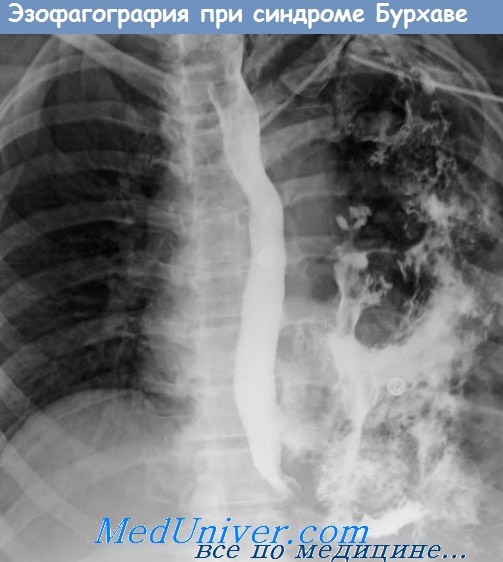
Боли на шее или за грудиной, усиливающиеся при глотании, рвота, подкожная эмфизема, повышение температуры тела, тахикардия, падение артериального давления. У больных с повреждением грудного отдела пищевода быстро развиваются явления медиастенита или гнойного плеврита. В диагностике значительную помощь оказывает рентгенологическое исследование. Не леченная перфорация пищевода заканчивается смертью в 100 % случаев.
По показаниям: может быть оперативным или консервативным.
Выбор тактики лечения при перфорации пищевода зависит от многих факторов. Консервативная терапия возможна в следующих ситуациях: незначительные ранения пищевода (рыбьей костью, биопсийной иглой) без повреждения органов средостения; ятрогенная перфорация пищевода диаметром не более полутора сантиметров, длиной хода не более двух сантиметров с удовлетворительным оттоком гноя в просвет пищевода и отсутствием повреждения окружающих органов и медиастинальной плевры; при ятрогенной перфорации склерозированного пищевода с длиной хода в клетчатке не более трех сантиметров. В случае перфорации склерозированного пищевода консервативная тактика обусловлена тем, что рубцовые изменения формируются и в околопищеводной клетчатке, что препятствует распространению гноя. Консервативное лечение пациентов с перфорацией пищевода может осуществляться в отделении хирургии (тогда в обязательном порядке проводится консультация гастроэнтеролога) или гастроэнтерологии. Терапия заключается в назначении антибактериальных препаратов широкого профиля.
Никакая информация, размещенная на этой или любой другой странице нашего сайта, не может служить заменой личного обращения к специалисту. Информация не должна использоваться для самолечения и приведена только для ознакомления.
Что такое перфорация пищевода
Полный текст статьи:
Перфорация пищевода
Технические аспекты выполнения ФГДС позволяющие уменьшить риск такого осложнения широко известны и включают:
Однако не всегда данные предосторожности помогают избежать развития этого осложнения. При ряде заболеваний приводящих к источению стенки пищевода — химические ожоги (в особенности некротический эзофагит), тяжелый рефлюкс-эзофагит или лекарственные поражения пищевода с образованием язв, рак, дивертикулы пищевода с дивертикулитом риск развития перфорации возрастает. Заболевания связанные с сужением просвета пищевода — рак, ахалазия кардии, послеожоговые и сформировавшиеся в результате рефлюкса стриктуры так же связанны с повышенным риском перфорации при попытках их насильственного преодоления или дилатации.
Перфорация толстой кишки
Технические особенности позволяющие снизить риск перфорации включают:
Клиника перфорации толстой кишки может варьировать от типичной для прободения полого органа до ее практически полного отсутствия. В единственном случае перфорации толстой кишки, при диагностической ФКС, в нашей практике у пациента не было каких либо болевых ощущений (хотя отверстие хорошо визуализировалось эндоскопически) и перфорация была подтверждена путем обнаружения свободного воздуха в брюшной полости.
Что такое перфорация пищевода
#перфорацияпищевода #диагностикаперфорациипищевода #инородныетелапищевода #лечениеперфорациипищевода #эндоскопия #экстракцияинородныхтел #гастроскопия #эзофагоскопия #энтеральноепитание #назогастральныйзонд
Перфорация пищевода – эндоскопия – педиатрия – лечение
Этиология. Основные причины повреждения пищевода у детей — тупая травма грудной клетки/шеи, установка назогастрального зонда, эндотрахеальная интубация, химические ожоги пищевода, инородные тела, эндоскопические исследования и интервенции. Среди инструментальных повреждений пищевода эндоскопические манипуляции — ведущие в этиологии [3, 4]. При этом интервенционное вмешательство увеличивает риск перфорации до 200 раз [1].
В целом диагностические эндоскопические исследования имеют низкий уровень осложнений по сравнению с интервенционной эндоскопией. Но, несмотря на существующее мнение о безопасности эндоскопических процедур, резкое увеличение числа эндоскопических исследований привело к увеличению частоты перфорации [3, 4]. В случае сложного проведения аппарата в пищевод даже простая диагностическая эндоскопия связана с высоким риском осложнений. Чрезмерное давление на аппарат при его проведении через верхний пищеводный сфинктер или чрезмерное разгибание шеи увеличивают риск перфорации пищевода. С появлением интервенционной эндоскопии риск перфораций увеличился. С различной частой осложнений связаны склерозирование варикозно расширенных вен пищевода, бужирование стриктур пищевода/кардиодилатация при ахалазии, удаление инородного тела, а также высокотехнологичные процедуры — пероральная эндоскопическая миотомия, подслизистая диссекция и резекция слизистой оболочки 2, 22, 23, 33].
Одна из основных причин перфорации пищевода — инородные тела (ИТ). Чаще большинство проглатываемых ИТ проходят через желудочно-кишечный тракт без осложнений и выводятся из организма естественным путем. В исключительных случаях проглатывание ИТ может привести к осложнениям. Наиболее частые места локализации инородных тел — истинные сужения: глоточно-пищеводный переход, средняя треть пищевода (аортальное сужение), пищеводно-желудочный переход, привратник, илеоцекальный угол [5]. При наличии фоновой патологии — трахеопищеводного свища, дивертикул, постожоговых сужений пищевода, эозинофильного эзофагита и т. д. — вероятность повреждения пищевода увеличивается. Важное значение имеет тип ИТ: острые предметы — рыбная кость, булавки, инородные тела с большой и нерегулярной поверхностью, плоские батарейки, двойные магниты — увеличивают риск повреждения пищевода и могут привести к нему. Частота осложнений увеличивается в зависимости от продолжительности нахождения ИТ в пищеводе (позднее обращение в стационар, задержка в постановке диагноза), его типа (острое инородное тело, батареи), локализации (например, нижняя треть пищевода), а также в случае патологии пищевода (стриктуры) [6,7]. Длительность нахождения ИТ в пищеводе — самый значимый фактор, влияющий на возникновение перфорации [8, 9, 10]. Частота перфорации пищевода, связанная с проглатыванием инородного тела, составляет приблизительно 2–15% [11].
Среди всех ИТ монеты — самые распространенные. На них приходится до 70% случаев проглатывания [12, 13]. Несмотря на то, что в большинстве случаев (84%) факт проглатывания инородного тела известен, обращение в стационар не всегда происходит вовремя [14], а риск осложнений выше при экстракции ИТ и может составлять до 18% [15]. При нахождении монеты в пищеводе более 24 часов места контакта слизистой с ребрами монеты могут подвергаться некрозу из-за давления инородного тела [16, 33].
Хотя большинство ИТ находится в непосредственной близости от глоточно-пищеводного перехода, частой зоной их локализации может быть и грудной отдел пищевода [9]. При внедрении инородного тела в стенку пищевода может произойти повреждение плевры, сосудистых структур средостения и трахеи. Длительное нахождение ИТ в пищеводе приводит к пролежню стенки и экстраэзофагеальной миграции, что влечет синдром «захороненного инородного тела» — часто является бессимптомным и не распознается на начальном этапе [10]. Это редкое осложнение, но тем не менее оно описано [21].
Для излечения ИТ из пищевода можно использовать как жесткую, так и гибкую эзофагоскопию [17, 18, 33]. Наиболее целесообразно извлечение инородного тела в течение первых 24 часов [19, 20].
Клиническая картина перфорации включает боль в шее или грудной клетке, подкожную эмфизему и рвоту. Дисфагия на уровне шеи, дисфония, охриплость и локализованная боль в шее указывают на перфорацию шейного отдела пищевода. Перфорация грудного отдела проявляется болью в спине, иррадиацией ее в спину или болями в грудной клетке. Появление болей в животе и клиники перитонита указывает на перфорацию абдоминальной части пищевода [24]. В условиях медиастинита и прогрессирующего сепсиса возникает тахикардия, а потом и лихорадка с ознобом [25]. Лихорадка считается поздним клиническим симптомом.
Но клинических симптомов может и не быть — особенно в первые часы после повреждения и особенно при перфорации грудного отдела пищевода [26]. Летальность при таком развитии событий может достигать 40% [24].
Диагностика. В 33% случаев при рентгенографии органов грудной клетки никаких признаков перфорации не обнаруживается. Использование спиральной компьютерной томографии может достоверно выявить место перфорации пищевода с указанием размеров и повреждения окружающих структур при условии, что ребенок достаточно стабилен, чтобы исследование могло быть выполнено [29].
Лечение. Выбор методик закрытия перфорации в случае ее обнаружения в ходе эндоскопического удаления ИТ зависит от навыков и опыта эндоскописта. Размер дефекта, его края и наличие кровотечения — ключевые факторы, которые необходимо оценить перед попыткой эндоскопического закрытия. Если размер дефекта мал, можно использовать тканевые герметики (фибриновый клей, цианоакрилат) и клипирование. Перфорации размером менее 10 мм считаются подходящими для эндоскопического лечения в соответствии с рекомендациями Европейского общества по гастроинтестинальной эндоскопии [20, 33]. При перфорации менее 2 см возможно применение клип-аппликаторов, проводимых как через канал эндоскопа, так и через системы Ovesco. В случае «завернутых» краев предпочтительны клипсы типа Ovesco. Если размер дефекта составляет от 30 до 70% диаметра просвета, то предпочтительно его перекрытие стентом. Полностью или частично покрытые саморасширяющиеся металлические стенты следует использовать при перфорациях длиной более 2 см или в условиях сужения пищевода [27]. Эффективность стентирования сомнительна, если дефект локализован в шейном отеле пищевода, в зоне пищеводно-желудочного перехода, и если его размер превышает 6 см, — вероятно, из-за риска миграции стента и неэффективного прикрытия дефекта. Тем не менее использование стента уменьшает вероятность затека в средостение, способствует заживлению слизистой оболочки, позволяет начать питание раньше и предупреждает формирование стриктуры пищевода [33].
Оптимальным является консервативное лечение. Важно учитывать клинический статус пациента, необходимость применения антибактериальной терапии, обеспечение питанием и хорошее дренирование зоны повреждения [31]. Хирургическое лечение показано в случаях неконтролируемого течения заболевания, в отсутствие эффекта от консервативных мероприятий [1, 4], при больших размерах дефекта и/или наличии трахеопищеводного свища [28–30, 33].
Изменение показаний в сторону консервативных мероприятий при перфорации пищевода у детей в настоящее время является нормой: считается, что перфорационное отверстие в большинстве случаев закрывается при условии, что клиренс сохранен, а также решена проблема с профилактикой инфекционных осложнений и решен вопрос питания. Однако при ухудшении состояния пациента не следует пренебрегать хирургическим лечением [15, 24, 25].
Парентеральное питание используется лишь у небольшого числа детей. В большинстве случае применяется энтеральное питание через назогастральный или назоеюнальный зонд. При этом возможен заброс нутриента или желудочного содержимого в средостение при наличии гастроэзофагеального рефлюкса [16, 19]. Нутритивная поддержка во время консервативного лечения играет важную роль в ускорении заживления перфоративного дефекта. Оптимально использование эндоскопической установки назоинтестинального зонда: это снижает частоту хирургического лечения, гастроэзофагеальный рефлюкс и, следовательно, контаминацию средостения [20, 23].
Известно несколько благоприятных прогностических факторов при лечении перфорации пищевода независимо от выбора способа лечения [1, 8]:
· ранняя диагностика и начало лечения в течение 24 часов после возникновения перфорации;
· ятрогенная причина перфорации;
· отсутствие сопутствующих заболеваний;
· отсутствие заболевания пищевода;
· сохраненный нутритивный статус;
· локализация дефекта в шейном отделе пищевода;
· повреждение острым предметом.
Следует выделить специфические факторы, которые способствуют консервативному лечению в зависимости от времени, прошедшего после перфорации.
1. Ранняя диагностика (в течение 24 часов после обнаружения перфорации):
• отсутствие загрязнения твердой пищей;
• свободное попадание контрастного вещества в дистальные отделы ЖКТ.
2. При позднем обнаружении перфорации:
• никаких других факторов риска/болезней;
• возможность проведения энтерального/парентерального питания.
Список литературы:
1. Griffin S.M., Shenfine J. Esophageal perforation // General surgery: principles and international practice / ed. by Bland K.I., Sarr M.G., Büchler M.W., Csendes A., Garden O.J., Wong J. — 2nd ed. — London: Springer, 2009. — P. 459–470.
2. Iqbal C.W., Askegard-Giesmann J.R., Pham T.H., Ishitani M.B., Moir C.R. Pediatric endoscopic injuries: incidence, management, and outcomes. J Pediatr Surg. 2008; 43: 911–915.
3. Gander J.W., Berdon W.E., Cowles R.A. Iatrogenic esophageal perforation in children. Pediatr Surg Int. 2009; 25: 395–401.
4. Vieira E., Cabral M.J., Gonсalves M. Esophageal perforation in children: a review of one pediatric surgery institution’s experience (16 years). Acta Med Port. 2013; 26: 102–106.
5. Garey C.L., Laituri C.A., Kaye A.J., Ostlie D.J., Snyder C.L., Holcomb G.W. 3rd, et al. Esophageal perforation in children: a review of one institution’s experience. J Surg Res. 2010; 164: 13–17.
6. Orji F.T., Akpeh J.O., Okolugbo N.E. Management of esophageal foreign bodies: experience in a developing country. World J Surg. 2012; 36: 1083–1088.
7. Nadir A., Sahin E., Nadir I., Karadayi S., Kaptanoglu M. Esophageal foreign bodies: 177 cases. Dis Esophagus. 2011; 24: 6–9.
8. Sung S.H., Jeon S.W., Son H.S., Kim S.K., Jung M.K., Cho C.M., et al. Factors predictive of risk for complications in patients with oesophageal foreign bodies. Dig Liver Dis. 2011; 43: 632–635.
9. Peng A., Li Y., Xiao Z., Wu W. Study of clinical treatment of esophageal foreign body-induced esophageal perforation with lethal complications. Eur Arch Otorhinolaryngol. 2012; 269: 2027–2036.
10. Macpherson R.I., Hill J.G., Othersen H.B., Tagge E.P., Smith C.D. Esophageal foreign bodies in children: diagnosis, treatment, and complications. Am J Roentgenol. 1996; 166: 919–924.
11. Peters N.J., Mahajan J.K., Bawa M., Chabbra A., Garg R., Rao K.L. Esophageal perforations due to foreign body impaction in children. J Pediatr Surg. 2015; 50: 1260–1263.
12. Shivakumar A.M., Naik A.S., Prashanth K.B., Yogesh B.S., Hongal G.F. Foreign body in upper digestive tract. Indian J Pediatr. 2004; 71: 689–693.
13. Waltzman M.L., Baskin M., Wypij D., Mooney D., Jones D., Fleisher G. A randomized clinical trial of the management of esophageal coins in children. Pediatrics. 2005; 116: 614–619.
14. Rybojad B., Niedzielska G., Niedzielski A., Rudnicka-Drozak E., Rybojad P. Esophageal foreign bodies in pediatric patients: a thirteen-year retrospective study. Scientific World Journal. 2012; 2012: 102642.
15. Mishra B., Singhal S., Aggarwal D., Kumar N., Kumar S. Non operative management of traumatic esophageal perforation leading to esophagocutaneous fistula in pediatric age group: review and case report. World J Emerg Surg. 2015; 10: 19.
16. Martinez L., Rivas S., Hernandez F., Avila L.F., Lassaletta L., Murcia J., et al. Aggressive conservative treatment of esophageal perforations in children. J Pediatr Surg. 2003; 38: 685–689.
17. Chen T., Wu H.F., Shi Q., Zhou P.H., Chen S.Y., Xu M.D., et al. Endoscopic management of impacted esophageal foreign bodies. Dis Esophagus. 2013; 26: 799–806.
18. Gmeiner D., von Rahden B.H., Meco C., Hutter J., Oberascher G., Stein H.J. Flexible versus rigid endoscopy for treatment of foreign body impaction in the esophagus. Surg Endosc. 2007; 21: 2026–2029.
19. Soreide J.A., Viste A. Esophageal perforation: diagnostic work-up and clinical decision-making in the first 24 hours. Scand J Trauma Resusc Emerg Med. 201; 19: 66.
20. Paspatis G.A., Dumonceau J.M., Barthet M., Meisner S., Repici A., Saunders B.P., et al. Diagnosis and management of iatrogenic endoscopic perforations: European Society of Gastrointestinal Endoscopy (ESGE) Position Statement. Endoscopy. 2014; 46: 693–711.
21. Bakshi J., Verma R.K., Karuppiah S. Migratory foreign body of neck in a battered baby: a case report. Int J Pediatr Otorhinolaryngol. 2009; 73: 1814–1816.
22. Myer C.M. 3rd. Potential hazards of esophageal foreign body extraction. Pediatr Radiol. 1991; 21: 97–98.
23. Rogalski P., Daniluk J., Baniukiewicz A., Wroblewski E., Dabrowski A. Endoscopic management of gastrointestinal perforations, leaks and fistulas. World J Gastroenterol. 2015; 21: 10542–10552.
24. Jones W.G. 2nd, Ginsberg R.J. Esophageal perforation: a continuing challenge. Ann Thorac Surg. 1992; 53: 534–543.
25. Lyons W.S., Seremetis M.G., de Guzman V.C., Peabody J.W. Jr. Ruptures and perforations of the esophagus: the case for conservative supportive management. Ann Thorac Surg. 1978; 25: 346–350.
26. Cameron J.L., Kieffer R.F., Hendrix T.R., Mehigan D.G., Baker R.R. Selective nonoperative management of contained intrathoracic esophageal disruptions. Ann Thorac Surg. 1979; 27: 404–408.
27. van Boeckel P.G., Dua K.S., Weusten B.L., Schmits R.J., Surapaneni N., Timmer R., et al. Fully covered self-expandable metal stents (SEMS), partially covered SEMS and self-expandable plastic stents for the treatment of benign esophageal ruptures and anastomotic leaks. BMC Gastroenterol. 2012; 12: 19.
28. Kotzampassi K., Eleftheriadis E. Tissue sealants in endoscopic applications for anastomotic leakage during a 25-year period. Surgery. 2015; 157: 79–86.
29. Willingham F.F., Buscaglia J.M. Endoscopic management of gastrointestinal leaks and fistulae. Clin Gastroenterol Hepatol. 2015; 13: 1714–1721.
30. Kumar N., Thompson C.C. Endoscopic therapy for postoperative leaks and fistulae. Gastrointest Endosc Clin N Am. 2013; 23: 123–136.
31. Muir A.D., White J., McGuigan J.A., McManus K.G., Graham A.N. Treatment and outcomes of oesophageal perforation in a tertiary referral centre. Eur J Cardiothorac Surg. 2003; 23: 799–804.
32. Pall H., Lerner D., Khlevner J., Reynolds C., Kurowski J., Troendle D., et al. Developing the pediatric gastrointestinal endoscopy unit: a clinical report by the Endoscopy and Procedures Committee. J Pediatr Gastroenterol Nutr. 2016; 63: 295–306.
Прободение пищевода (K22.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По уровню: шейный, грудной, абдоминальный отделы пищевода и их сочетание.
По вовлечению в патологический процесс стенок: передняя, задняя, правая, левая, их сочетания, циркулярное повреждение.
По этиологии: травма, ожог, инфекционные заболевания пищевода, пептические язвы, онкологические заболевания пищевода, поражения вследствие лучевой терапии, воспалительные заболевания пищевода, спонтанный разрыв пищевода (синдром Бурхаве).
Причины травмы пищевода: повреждения инородными телами, инструментами, спонтанные, гидравлические и пневматические разрывы, повреждения сжатым воздухом, огнестрельные и колото-резаные ранения, тупые травмы шеи, груди и живота.
Сопутствующие поражения пищевода: варикозное расширение вен, рубцовые изменения стенки пищевода, другие заболевания пищевода.
Этиология и патогенез
Эпидемиология
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 3
Пациенты с перфорацией пищевода составляют менее 1% пациентов отделений торакальной хирургии отоларингологии.
Синдром Бурхаве, по данным литературы, встречается у 3-15% пациентов из всех случаев перфораций пищевода.
Перфорация шейного отдела пищевода (25%) наиболее часто отмечается вследствие проникающего ранения шеи при проведении эндоскопии или других манипуляций, а также при попадании инородных тел.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
Лабораторная диагностика
Дифференциальный диагноз
Дифференцируют со следующими заболеваниями:
Осложнения
Лечение
Оперативное вмешательство при прободении пищевода выполняется, как правило, по экстренным показаниям.
Консервативная терапия
Неоперативное лечение возможно в следующих случаях:
1. При небольших перфорациях пищевода инородным телом (рыбья кость) или инструментом (колотые биопсийные раны) без повреждения других органов (консервативная терапия антибиотиками под контролем клинического состояния пациента).
2. При инструментальных повреждениях пищевода при наличии эффективного оттока гнойного отделяемого из зоны повреждения в просвет пищевода, когда разрыв его стенки составляет не более 1-1,5 см и не сопровождается повреждением окружающих органов и медиастинальной плевры, а ложный ход в клетчатке шеи или средостения не превышает 2 см.
3. При инструментальных разрывах рубцово-измененной стенки пищевода, при которых ложный ход не превышает 3 см. Неоперативное лечение возможно вследствие того, что склеротические изменения в околопищеводной клетчатке, сопровождающие склероз пищевода, препятствуют распространению воспалительного процесса. Для обеспечения благоприятного исхода консервативная терапия должна быть начата не позже нескольких часов с момента получения травмы. Во всех остальных случаях операция должна быть выполнена не позже 24 часов с момента появления перфорации.
Хирургическое лечение
Объем и вид оперативного вмешательства определяются многими факторами.