Перитонеальный диализ
Катетер брюшной полости врачи устанавливают для перитонеального диализа – очистки крови внутри организма, которую пациент может выполнять самостоятельно в домашних условиях. Перитонеальный катетер – это тонкая пластиковая трубка размером с карандаш, которую вводят в брюшную полость через переднюю стенку живота. Основным показанием к установке катетера для перитонеального диализа является хроническая почечная недостаточность. В Юсуповской больнице созданы все условия для лечения пациентов с заболеваниями почек:
В клинике терапии работают профессора и врачи высшей категории. Терапевты принимают коллегиальное решение в отношении тактики лечения пациентов. Все тяжёлые случаи заболевания обсуждаются на заседании экспертного совета. Грамотный медицинский персонал профессионально выполняет все процедуры и осуществляет уход за пациентами. Родственники имеют возможность находиться в палате совместно с больным.
Показания и противопоказаний к установке перитонеального катетера
Перитонеальный диализ предоставляет вполне реальные возможности мобильной очистки крови. После проведения катетера через брюшную полость кровь очищается не через внешний фильтр, а через брюшину пациента. Брюшина – это тонкая серозная оболочка, расположенная на внешней поверхности полостных органов и внутренней стенке брюшной. Она является изумительным мембранным фильтром. Исключительное преимущество установки катетера через брюшную полость – сохранение подвижности и самостоятельности пациента на весь продолжительный период очищения крови.
Перитонеальный диализ показан следующим пациентам:
Перитонеальный катетер не устанавливают при наличии спаек в брюшной полости, а также увеличении внутренних органов, установленных низких фильтрационных характеристиках брюшины, наличии дренажей в брюшной полости (колостомы, цистостомы). Катетер брюшной полости не устанавливают пациентам с гнойными заболеваниями кожи в области брюшной стенки, страдающим психическими расстройствами, не позволяющими больному правильно провести сеанс перитонеального диализа, и ожирением, когда эффективность очистки крови ставится под сомнение.
Техника установки перитонеального катетера
Для проведения перитонеального диализа необходимо установить в брюшную полость катетер. Фото можно увидеть в интернете. Перитонеальный катетер должен находиться в области малого таза, иначе возникают трудности в обмене диализирующего раствора. Существует несколько способов проведения катетера через брюшную полость.
Процедуру установки перитонеального катетера выполняют следующим способом:
Указанный способ установки перитонеального катетера является травматичным. Рана заживает 1-4 недели. Катетер через брюшную полость невозможно провести пациентам, подвергавшимся операциям на брюшной полости, при наличии спаек. Высока вероятность повреждения проводником внутренних органов, так как его вводят вслепую.
Перитонеальный катетер также устанавливают с помощью специального набора инструментов, который включает:
Мини стилетом производят прободение брюшной полости. В образовавшееся отверстие вводят лапароскоп и нагнетают стерильный воздух. Проводят осмотр брюшной полости. Лапароскоп с канюлей проводят к месту предполагаемой установки катетера. После этого их удаляют. Затем с помощью стилета, установленного в дилататоре, по проводнику в брюшную полость вслепую без лапароскопического контроля вводят катетер.
Метод имеет ряд недостатков:
С помощью этого метода невозможно проводить перитонеальный диализа у пациентов с предшествующими операциями на брюшной полости, поскольку не производится иссечение спаек. Методика выполнима только при наличии прямого катетера.
Профилактика осложнений установки перитонеального катетера
Для того чтобы предотвратить осложнения установки перитонеального катетера, манжету дальней части катетера предварительно прошивают кисетным швом, оставляя 2 свободных конца нити. Катетер вводят в брюшную полость под контролем лапароскопа и с помощью специального устройства фиксируют к брюшине. Затем осуществляют сквозной прокол тканей передней брюшной стенки, нажимают на рукоятку и выводят в брюшную полость нитевидную петлю.
С помощью зажима вдевают в неё один из свободных концов нити и обратным ходом устройства выводят его на поверхность кожи. Аналогичным образом выводят второй свободный конец нити и завязывают узел. Его который погружают через пункционное отверстие под кожу. Устройство с фиксированной в нём нитью устанавливают на уровне проекции удалённой части катетера, насквозь прокалывают ткани, выводят в брюшную полость петлю с нитью. Из неё вокруг дальней части катетера формируют петлю. Конец нити вдевают в петлю и после выведения устройства на поверхность завязывают узел.
Получите консультацию по установке перитонеального катетера, позвонив по телефону Юсуповской больницы. Специалисты контакт-центра клиники ответят на все ваши вопросы.
Что такое перинатальный диализ
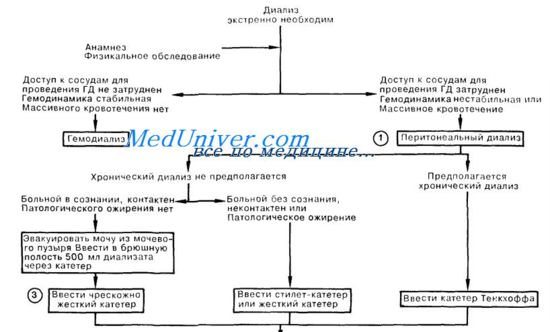
1. Перитонеальный диализ (ПД) по сравнению с гемодиализом (ГД) является более медленным и доступным методом замещения почечной функции. Перитонеальная мембрана, содержащая большое количество капилляров, выполняет роль «искусственной почки». У больных с острой почечной недостаточностью (ОПН) использование ПД может быть продиктовано отсутствием возможности проведения ГД, трудностью доступа к сосудам, выраженностью гемодинамических нарушений или продолжающимся значительным кровотечением.
Больные с хронической почечной недостаточностью иногда выбирают ПД из соображений комфорта, невозможности посещать диализный центр, а также при плохом доступе к сосудам. Сразу после оперативного вмешательства на органах брюшной полости ПД может быть технически невыполнимым; у больных с предшествующими операциями на органах брюшной полости диализат может попадать в осумкованное пространство. Кишечная непроходимость увеличивает риск перфорации при выполнении ПД.
2. В отсутствие патологического ожирения больному с ОПН, который находится в сознании и в состоянии сотрудничать с врачом, вводят обычно чрескожно, жесткий катетер для ПД. Вначале следует опорожнить мочевой пузырь, затем, через вводимый в перитонеальную полость пластиковый катетер небольшого диаметра, обеспечить «омывание» кишечника вводимым диализатом.
Если предполагается повторное проведение ПД в течение нескольких недель, следует удалять жесткий перитонеальный катетер через каждые 48 ч лечения, а в отверстие в брюшной полости вставляют протез Deane (протез Jacob и Deane с колпачком на конце; в канал протеза можно многократно вводить катетер для проведения ПД) или мягкий катетер Тенкхоффа, который может оставаться на одном месте неопределенно долго.
3. Стандартный диализующий раствор содержит 1,5 г% глюкозы (350—370 мОсмоль/л); повышенная диализующая активность и ультрафильтрация достигаются при использовании 4,25 г/л глюкозы (490—520 мОсмоль) каждый шестой сеанс. Следует помнить, что последний раствор опасен возможностью развития гиперосмолярной комы, особенно у диабетиков.
Во всех коммерческих растворах для ПД натрий, кальций, хлор, а также ацетат или лактат содержатся в стандартных концентрациях. Следует подогреть диализат до температуры тела. Гепарин добавляется к раствору во избежание выпадения фибрина, который может приводить к клапанному эффекту.
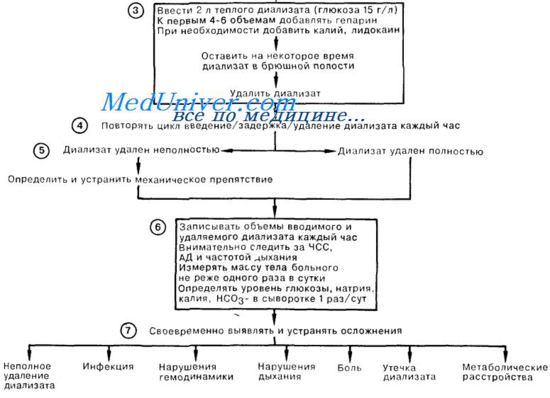
4. Во время первого сеанса перитонеального диализа диализат вводят и выводят без задержки раствора в брюшной полости, чтобы узнать, сколько времени требуется для заполнения брюшного пространства и эвакуации жидкости. В дальнейшем время пребывания раствора в брюшной полости подбирают таким образом, чтобы весь цикл (инстиляция/задержка/эвакуация) занимал 1 ч.
5. Первый двухлитровый объем диализата не оттекает полностью; недополученное количество раствора остается, вероятно, в параспи-нальном пространстве. Невозможность получить обратно целиком второй двухлитровый объем указывает на наличие механического препятствия оттоку жидкости.
В этой ситуации необходимо изменить положение тела больного, убедиться в том, что дренажный мешок находится ниже уровня брюшной полости, а также в отсутствии препятствующей оттоку воздушной пробки; если все эти мероприятия не устранили проблему, введение контрастного вещества в катетер для ПД с последующим рентгенологическим исследованием может выявить перекручивание катетера или его смещения.
6. Следует тщательно регистрировать объемы вводимого и оттекающего диализата. Поскольку проведение ПД может привести к резкому снижению внутрисосудистого объема, следует активно искать признаки нарушения гемодинамики. После эвакуации жидкости больного взвешивают. Тщательный мониторинг содержания глюкозы в сыворотке крови позволяет избежать тяжелейшего из метаболических осложнений ПД— некетонемической гипергли-кемической комы.
Необходимо ежедневно определять содержание элетролитов и рН крови. Периодический подсчет клеток в оттекающем диализате способствует ранней диагностике перитонита. Получив из брюшной полости мутный диализат, немедленно проводят следующие исследования: подсчет клеток в растворе, окраску мазка по Граму, бактериологическое исследование. Антибиотикотерапию начинают в нормальной насыщающей дозе, затем добавляют антибиотик к диализату в концентрации, которой желательно достичь в крови. При инфицировании канала в брюшной стенке может потребоваться удаление катетера.
7. Механическое смещение диафрагмы объемом жидкости может мешать дыханию; избежать этого можно уменьшением объема вводимого диализата. Лечение по Поводу плеврального выпота иногда требует проведения торакоцентеза. Устранить боль, возникающую при введении катетера, можно изменением его положения; причиной боли, которая появляется при вливании диализата, может быть повышение кислотности последнего; устранить эту боль можно добавлением лидокаина к диализующе-му раствору. Боль, появляющаяся в конце эвакуации жидкости, может возникать вследствие присасывания брюшины к отверстиям катетера.
Диффузная абдоминальная боль в животе нередко свидетельствует о начале перитонита.
Методы лечения
Методы лечения
В брюшной полости имеется пространство, которое называется перитонеальным. Это пространство ограничено тонкой оболочкой, которая называется брюшиной (перитонеальной мембраной). Брюшина- это природная мембрана, которая используется в качестве фильтра для очищения крови и удаления жидкости.
При проведении перитонеального диализа специальная жидкость, которая называется «диализирующим раствором», вливается в полость брюшины. Данный раствор остается в полости брюшины несколько часов. За это время продукты обмена и избыток жидкости переходят из крови в диализирующий раствор через брюшину (т.н. фильтр). Через несколько часов использованный диализирующий раствор сливается и замещается свежим. Этот процесс называется перитонеальным обменом и повторяется 4-5 раз в день.
Процедура перитонеального диализа выполняется в 3 этапа:
Доступ при перитонеальном диализе.
Диализирующий раствор вводится и выводится из полости брюшины через небольшую трубочку, которая называется перитонеальным катетером. Он представляет собой мягкую, гибкую трубочку, толщиной в соломинку. Катетер разработан таким образом, чтобы он мог находиться на одном месте постоянно все то время, в течение которого пациент получает лечение перитонеальным диализом. В период между проведением перитонеальных обменов катетер находится под одеждой.
Варианты перитонеального диализа:
При данной методике обмены раствора производятся в основном в дневное время, как правило, проводят 4 обмена: утром, после пробуждения, в обеденное время, ранним вечером (после ужина) и перед сном.
Процедура перитонеального диализа выполняется в 3 этапа:
1. Заливка диализирующего раствора занимает 10-15минут.
2. Задержка (экспозиция) диализирующего раствора от 3 до 12 часов.
3. Слив раствора из брюшной полости 10-15минут.
Данный аппарат автоматически заполняет и опорожняет брюшную полость. Он подсоединяется к катетеру через специальные стерильные магистрали. В большинстве случаев обмены производятся ночью. Как правило, время подключения к аппарату составляет 8-10 часов (например, на время сна). Такая методика будет удобна пациентам, которые не имеют возможность совершать обмены днем (учащиеся, работающие пациенты и т.д.).
Выбор между этими двумя методиками зависит от личных предпочтений, образа жизни и состояния пациента.
Особенности проведения перитонеального диализа:
Показания к перитонеальному диализу.
Перитонеальный диализ рекомендован пациентам с терминальной стадией хронической почечной недостаточности и является методом первого выбора:
• для пациентов, в листе ожидания для пересадки донорской почки.
• для пациентов, у которых не представляется возможным создание адекватного сосудистого доступа (лица с низким артериальным давлением, выраженной диабетической ангиопатией, маленькие дети).
• для пациентов с тяжелыми заболеваниями сердечно-сосудистой системы, у которых проведение сеансов гемодиализа может привести к развитию осложнений.
• для пациентов нарушением свертываемости крови, у которых противопоказано применение средств, препятствующих тромбообразованию.
• для пациентов с непереносимостью синтетических мембран фильтров для гемодиализа.
• для пациентов, которые не хотят зависеть от аппарата для гемодиализа..

Лечение методом АПД в нашей больнице сейчас проходят 85 пациентов. И для них у нас очень хорошая новость: стал доступен новый циклер с удаленным контролем прохождения процедуры. В чем его преимущества?
Обычно пациент, проходящий дома процедуры АПД, приходит в больницу 1 раз в месяц на плановый осмотр с дневником ведения процедур. Современная же технология автоматизированного перитонеального диализа позволяет врачам ежедневно получать информацию о процедурах, удаленно контролировать процесс и вносить изменения в режим лечения. Это достигается с помощью специальной web-платформы, которая позволяет врачу ежедневно получать результаты лечения пациента, корректировать при необходимости программу лечения и удаленно загружать ее на циклер. Удаленный обмен данными позволяет пациенту получать лечение в домашних условиях своевременно и индивидуально, независимо от расстояния, на котором он находятся от диализного центра. Врач же, кроме постоянной осведомленности о ходе лечения, получает возможность в режиме реального времени заметить возможные проблемные ситуации и предотвратить развитие осложнений.
При отсутствии противопоказаний метод амбулаторного автоматизированного перитонеального диализа рекомендован * социально активным пациентам, которые предпочитают лечение в домашних условиях и хотят сохранить привычный образ жизни: учиться, работать и путешествовать. Также метод показан * пациентам, живущим на значительном удалении от диализного центра, и пожилым людям, испытывающим трудности с передвижением вне дома.
В нефрологическом отделении № 4 пациенты с хронической болезнью почек 4-5 стадии могут получить консультацию на предмет выбора заместительной почечной терапии.
Консультации проводит заведующий нефрологическим отделение № 4 Мелентьев Р. В.
Время: среда с 11:00 до 14:00. Запись на прием: 8 (499) 196-31-22 и 8 (499) 196-26-88. Место: 3 корпус, 4 этаж, 423 кабинет.
* При выборе метода диализа требуется консультация с лечащим врачом.
Перитонеальный диализ
Определения
Историческая справка
История изобретения и развития аппаратного гемодиализа известна достаточно хорошо, она представлена множеством материалов (включая Википедию), легко доступных в интернете. К началу ХХ века эта концепция была уже в целом разработана теоретически, и в дальнейшем ею занимались многие выдающиеся специалисты, – в частности, на Нобелевскую премию 2003 года (с большим запозданием, надо отметить!) номинировался 91-летний «отец гемодиализа и искусственных органов» Виллем Йохан Колф, – поэтому достаточно предсказуемым было то, что с 1950-60 гг серийно выпускаемые гемодиализаторы начали свое триумфальное (и спасительное для миллионов больных) распространение в мировой медицинской практике.
Эволюция же перитонеального диализа известна даже не всем специалистам, поэтому редакция сайта Лахта Клиники считает целесообразным представить краткую справку касательно данного вопроса.
История метода началась немногим позже (в 1918-1923 годах), чем систематическое развитие гемодиализа, и базировалась на инсайтной идее одного-единственного человека, немецкого профессора медицины Георга Гантера. Он крайне скептически воспринимал и подвергал справедливой критике активно развиваемую в тот период методологию гемодиализа, обращая внимание на несуразно большие размеры аппаратов, их ненадежность и хрупкость, рискованность самой процедуры, потенциальные побочные эффекты гирудина, используемого в качестве антикоагулянта, и т.д. В качестве возможной альтернативы он опубликовал работу, где были представлены результаты экспериментов с брюшинной осмотической фильтрацией, поставленные на кроликах и гвинейских свинках с искусственно вызванной уремией. Результаты однозначно свидетельствовали об эффективном удалении токсичных азотистых соединений из крови животных, и чуть позже Г.Гантер рискнул применить свой метод в попытке спасти жизнь женщины, страдающей раком матки и обтурацией обоих мочеточников (вследствие механического давления со стороны опухоли). На момент операции состояние больной было уже фактически несовместимым с жизнью, в конечном счете наступил летальный исход, и все же Гантеру удалось добиться кратковременного улучшения, обусловленного нормализацией состава крови. Свой метод он считал, по сравнению с гемодиализом, более перспективным и менее проблематичным, предлагая приложить все усилия к дальнейшему развитию перитонеального диализа.
Судьба самого Георга Гантера складывалась драматически. Он последовал за своим наставником Паулем Моравитцем, ассистентом которого был в первые годы профессиональной деятельности, в Вюрцбургскую университетскую клинику, а затем принял профессорскую мантию в Ростоке, – и всегда много работал, опубликовав ряд серьезных исследований в области патофизиологии, кардиологии и т.д. Примечательно, что в перечне наиболее значимых его трудов, которым руководство мотивировало назначение Гантера на должность, работы о перитонеальном диализе не было.
Австриец по происхождению, профессор Гантер в октябре 1934 года торжественно декларировал полную лояльность по отношению к Адольфу Гитлеру и его правительству, пришедшим к власти годом раньше. Однако все было не так просто. Известно, что Георг Гантер немецкой прессе предпочитал нейтральную швейцарскую, всячески дистанцировался от власти и избегал принимать какое-либо участие в деятельности нацистской партии. Уже в 1935 году он открыто выступил против режима, категорически протестуя против практики отказов в оказании медицинской помощи евреям и настаивая на полном равноправии всех пациентов, независимо от их национальности. С того момента его академическая карьера быстро пошла под откос: Гантера называли «недочеловеком», в 1937 году он лишился всех постов, и даже заниматься частной практикой ему было запрещено. В 1940 году выдающийся врач и глубоко порядочный человек Георг Гантер скончался в результате внезапной остановки сердца. На тот момент во всем мире насчитывалось всего 13 пациентов, получивших лечение методом перитонеального диализа; с 1923 года Г.Гантер не опубликовал ни строчки по данной теме. Его биографы полагают, что даже сам он недооценил значение своего открытия.
И все же оно не кануло в Лету. В 1938 году было опубликовано сообщение об успешном применении перитонеального диализа (перитонеального лаважа, как назвали его соавторы статьи) у пяти пациентов с острой почечной недостаточностью и уремическим синдромом (J.B.Wear, I.R.Sisk, A.J.Trinkle. “Peritoneal lavage in the treatment of uremia; an experimental and clinical study,” J. Urol., vol. 39, pp. 53–62,. 1938). Эта работа считается первым случаем успешного применения идеи Гантера к лечению человека. Затем был предпринят ряд попыток воспользоваться этим методом для курации почечной недостаточности, приобретенной в результате ранений и отравлений на фронтах Второй мировой войны. В 1946 году Дж.Файн, А.Селигман и Г.Франк выступили перед Американской ассоциацией хирургов с докладом «Лечение острой почечной недостаточности путем перитонеальной ирригации», что стало одной из поворотных точек в развитии метода. Вместе с тем, до 1970-х годов перспективы были неясны, поскольку оставались нерешенными многие методологические проблемы (допустимость и целесообразность длительного применения, риск перитонитов и т.д.). В 1977-78 гг при поддержке системы Национальных институтов здоровья США (аналог Министерства здравоохранения в других странах) было осуществлено объективное исследование эффективности метода, названного на тот момент «непрерывным амбулаторным перитонеальным диализом».
К 2005 году доля больных, находящихся на перитонеальном диализе, превысила 10% в общей популяции диализных пациентов: в мире такое лечение получало около 150 000 человек. В Российской Федерации метод стали активно внедрять и развивать в 1991-1995 гг. Несмотря на обнадеживающие результаты при лечении как взрослых, так и детей, к 2010 году доля перитонеального диализа в общем объеме назначаемой заместительной почечной терапии (ЗПТ) в России не превышала 8,5%. Вообще, в разных странах мира эта доля широко варьирует, достигая 20% и выше там, где развитие перитонеального диализа пользуется целенаправленной государственной поддержкой. В 2018 году такая программа развития принята, по крайней мере, Департаментом здравоохранения Москвы.
Суть метода
Как показано выше, в качестве фильтрующей мембраны при перитонеальном диализе используется собственная брюшина пациента. Стерильный диализный раствор, создающий необходимое однонаправленное осмотическое давление, в объеме около 2 литров вводится в брюшную полость через силиконовый катетер; тот же катетер затем служит и для эвакуации диализной жидкости, насыщенной поглощенными из крови токсинами, продуктами метаболизма и другими вредоносными соединениями, – которые в норме должны выводиться из организма почками. Вливается новая порция диализата; процедура может производиться амбулаторно, – и даже в домашних условиях, – несколько раз в день, достаточно эффективно замещая собой почечную ультрафильтрацию.
Преимущества и недостатки
За последние два-три десятилетия в мире были опубликованы результаты нескольких серьезных объективных исследований, посвященных сравнительной характеристике перитонеального диализа и гемодиализа. Согласно этим публикациям, по сей день оба метода остаются несовершенными, дискутабельными и проблематичными. Однако большинство источников сходится в том, что при непрерывном регулярном лечении перитонеальный диализ зачастую оказывается более «мягким» и дает лучшие результаты в первые 1-3 года. Затем различия в эффективности двух подходов сглаживаются, и в показателях, скажем, пятилетней выживаемости пациентов нивелируются полностью. Вместе с тем, перитонеальный диализ гораздо проще с технической точки зрения, он не требует применения высокотехнологичной аппаратуры («искусственная почка»), и его стоимость, по идее, должна быть ниже по сравнению со стоимостью гемодиализа (в России это преимущество реализуется не в полной мере). Кроме того, перитонеальный диализ является не столь форсированным, он протекает медленнее и, если можно так выразиться, естественнее. Однако и указанные выше проблемы, – т.е. риск инфицирования брюшины, осложнения в связи с неполным выведением диализата и др., – устранить окончательно пока не удается.
Показания и противопоказания
Абсолютные показания к применению перитонеального диализа, согласно отечественным источникам, возникают в следующих ситуациях:
В целом, сегодня исследуются и обсуждаются вопросы предпочтительности перитонеального диализа в случаях сердечнососудистой патологии, множественной миеломы, сахарного диабета в молодом возрасте, предстоящей пересадки почки (ряд источников указывает на меньший, по сравнению с гемодиализом, риск отторжения трансплантата и развития других осложнений), при лечении школьников и взрослых больных, стремящихся сохранить активный образ жизни (меньше зависимость и «привязка» к гемодиализной аппаратуре в соответствующих центрах). В целом, перитонеальный диализ, особенно в автоматизированных модификациях метода, менее негативно сказывается на качестве жизни пациента.
Сомнительной является целесообразность назначения перитонеального диализа при ожирении, дивертикулите толстого кишечника, патологии тазовых костей и нижних отделов позвоночного столба, больным с полостными вмешательствами в анамнезе (риск интенсификации дегенеративного спаечного фиброза), а также пациентам с некоторыми психическими расстройствами, наркотической или алкогольной зависимостью, недостаточным уровнем комплайентности (союзнической позиции и осмысленной добросовестности в выполнении предписаний).
Абсолютными противопоказаниями являются тяжелая патология кишечника (абсцедирующие воспалительные процессы, ишемия и инфаркт кишечника, и т.п.) и беременность на поздних сроках.