Зачем нужна подушка Фрейка: модели, показания к применению, особенности выбора
Частой причиной дисплазии тазобедренных суставов в грудном возрасте становится ягодичное предлежание плода в материнской утробе. Вскоре после рождения проводится полное обследование ребенка. При обнаружении патологии сразу начинается лечение. При выборе методов терапии детскими ортопедами учитывается степень неполноценности тазобедренного сочленения. Для лечения диспластических изменений суставов применяются специальные приспособления для постоянного ношения.
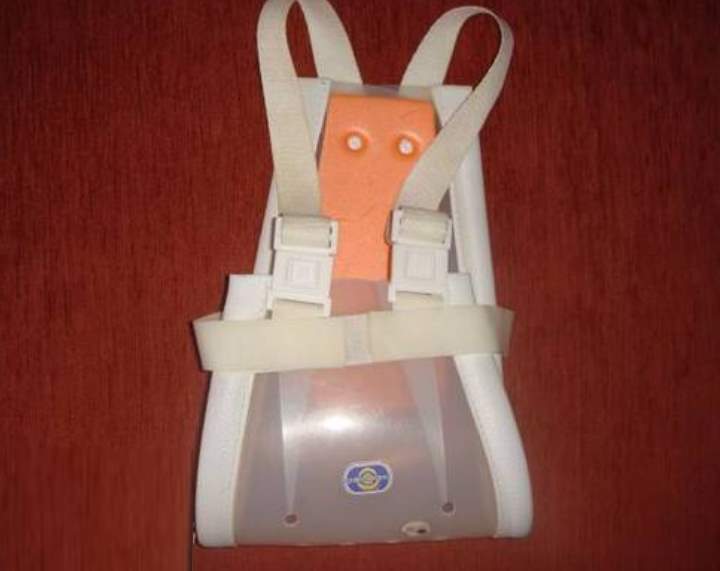
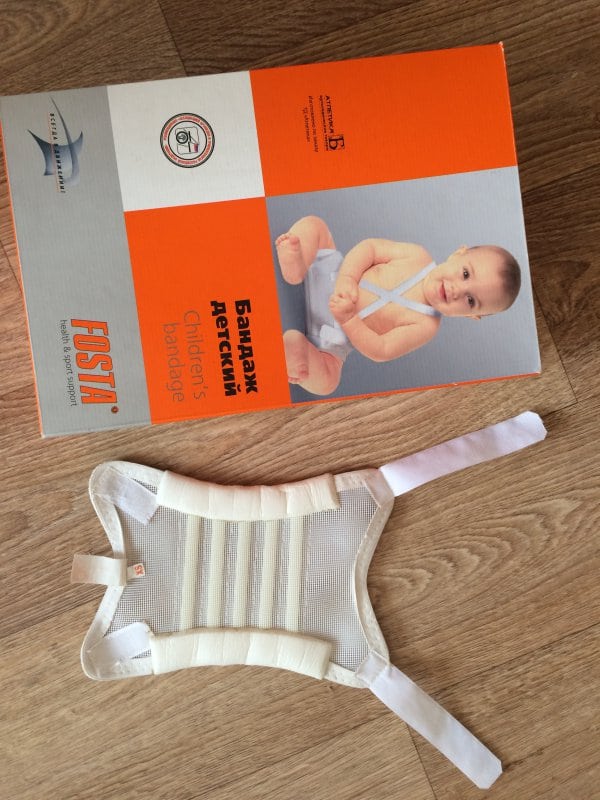
Одно из них — подушка Фрейка (бандаж, перинка, распорки). Мягкое ортопедическое изделие фиксирует и удерживает согнутые в коленях детские ножки в разведенном положении, обеспечивая правильное формирование суставов. Использование подушки в течение нескольких месяцев устраняет предвывихи, подвывихи, предупреждает возникновение связанных с дисплазией осложнений.
Показания к применению
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Подушка Фрейка для новорожденных сконструирована из плотного валика, располагающегося между коленями, ремешков и фиксаторов для надежного крепления приспособления. Ее ношение обеспечивает физиологичное положение ногам, при котором происходит полноценное «дозревание» тазобедренных суставов. Ножки ребенка согнуты, слегка отведены, а головки бедренных костей находятся в вертлужных впадинах.
Подушка Фрейка применяется при предвывихах или подвывихах. В таких случаях достаточно:
Врач регулярно осматривает ребенка, а при необходимости проводятся ультразвуковые или (и) рентгенологические исследования. Ношение подушки Фрейка показано с 1 месяца, а его длительность зависит от степени дисплазии. Обычно она применяется на протяжении 1,5-3 месяцев. Только при медленном формировании тазобедренного сустава ортопед назначает ношение подушки в течение 1-2 лет.
Выбор изделия
Выбором подушки Фрейка занимается только детский ортопед. Он учитывает степень неполноценности развития сустава, общее состояние здоровья ребенка, наличие в анамнезе хронических заболеваний. Ортопедические приспособления выпускаются многими отечественными и зарубежными производителями. Подушки отличаются шкалами размерности, поэтому при выборе могут учитываться следующие критерии:
Опытные ортопеды подбирают изделия с учетом расстояния между коленками ребенка в положении их максимального сгибания и отведения в стороны. В такой позиции будут зафиксированы во время лечения ноги ребенка. Редко используется возрастная градация, рассчитанная на среднестатистического младенца. Этим способом редко получается сразу подобрать приспособление, так как дети при рождении сильно отличаются весом и ростом, разнится и степень отведения в тазобедренном суставе.
При неправильно определенном размере подушки Фрейка терапия не даст результата или он будет незначительным. Если изделие мало, то ноги разведутся в стороны недостаточно, что отрицательно скажется на формировании сочленения. Когда подушка велика ребенку, то ноги будут находиться друг от друга на слишком большом расстоянии. Это причиняет ему неудобство, а иногда и боль. Нарушается сон, новорожденный становится капризным, беспокойным, может отказываться от еды.
| Размер подушки Фрейка | Ширина приспособления | Возраст ребенка |
| XS | 14-15 см | 1-3 месяца |
| S | 16-17,5 см | 6-12 месяцев |
| M | 18-19 см | 1-2 года |
Как надевать приспособление
Важно правильно зафиксировать ноги ребенка в физиологичном положении. Ребенок быстро привыкнет к постороннему предмету, а выздоровление наступит существенно быстрее. На приеме врач-ортопед покажет, как надевать и закреплять подушку Фрейка на теле малыша. При необходимости можно свериться с вложенной в упаковку инструкцией по применению.
Надевая ортопедическое приспособление на новорожденного, следует соблюдать рекомендации:
За месяц жизни дети привыкают свободно двигать ножками и ручками, поэтому после первого надевания бандажа они начинают капризничать. Здесь родителям следует проявить стойкость, не прекращать использование подушки. Это существенно сократит период адаптации к подушке Фрейка. Если ребенок плачет, а отвлечь его игрушкой или прогулкой не удается, необходимо проверить, не слишком ли разведены его коленки. После уменьшения градуса отведения обычно состояние младенца нормализуется. В конструкции изделия предусмотрена система креплений, позволяющая удлинять ремни по мере роста младенца. Но все-таки со временем родителем детей, которым показана длительная терапия, приходится приобретать подушку Фрейка большего размера.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При диагностировании у ребенка серьезной суставной нестабильности врачи рекомендуют круглосуточное ношение приспособления. В остальных случаях достаточно его использования в течение 12 часов. Снимать подушку следует ненадолго — при купании, во время массажных процедур, гимнастики.
Модели детских бандажей
Подушки Фрейка разнятся материалами, используемыми при их производстве. Согласно международным стандартам, допускается присутствие в составе изделий синтетики, пластика, металла. Но внутренние поверхности приспособлений, соприкасающиеся с кожей младенца, должны быть выполнены только из натуральных гипоаллергенных материалов.
Пластиковые
Это самая жесткая модель подушки Фрейка. Ее нижняя часть изготовлена из легко гнущегося пластика, а форма модели отдаленно напоминает седло. Ремешки для фиксации расположены на спинке и по бокам. Такая система креплений предупреждает даже незначительное смещение изделия. В некоторых моделях ремни настолько прочно иммобилизуют тазобедренные суставы, что их используют вместо гипсовых шин.
Применять эти сложные конструкции при легкой степени дисплазии нецелесообразно из-за неудобства ношения, особенно при лечении детей, делающих первые шаги. У пластиковых ортопедических приспособлений есть существенные недостатки:
Дети очень долго адаптируются к ношению пластиковой подушки Фрейка. Иногда этот период затягивается на несколько недель, в течение которых ребенок постоянно капризничает, что беспокоит родителей.
Пенополиуретановые
Часто используемые модели подушек Фрейка в детской ортопедии изготовлены из пенополиуретана. Они всегда есть в ассортименте ортопедических салонов. Из этого материала выполнена плотная часть приспособления, располагающаяся между ногами. Характерная особенность такой модели — наличие «эффекта памяти». При повторном надевании валик сразу принимает удобную форму. Устройство надежно фиксирует тазобедренные суставы, но сильное передавливание тела полностью исключено.
Производители при изготовлении спинки использовали сетчатый материл для предупреждения избыточной потливости и раздражения кожи. Ортопеды при выборе моделей обращают внимание на систему креплений подушки. На некоторых ремешки расположены таки образом, что при резком движении ребенка их натяжение ослабляется. Это неудобно в эксплуатации и снижает терапевтический эффект. Поэтому врачи не рекомендуют использовать подушки, если для их фиксации необходимо располагать ремни на плечах.
Комбинированные
В конструкции таких подушек Фрейка предусмотрены ребра жесткости. Но в отличие от пластиковых приспособлений их ношение сильно не ограничивает подвижность ребенка. Период адаптации практически отсутствует, так как дети могут свободно переворачиваться, сидеть, ползать. Изготовлено приспособление из сетчатого материала, хорошо пропускающего воздух. Кроме ребер жесткости, при производстве использовалась натуральная гипоаллергенная шерсть для предупреждения скольжения подушки и раздражения кожи.
Система креплений расположена на верхней и боковых поверхностях бандажа. Ремни изготовлены из эластичных материалов и крепятся прочными «липучками». Комбинированные модели очень удобны в эксплуатации, легко снимаются и надеваются.
Самодельные
Стоимость некоторых моделей составляет несколько тысяч рублей, а с учетом необходимости смены бандажей цена лечения возрастает в несколько раз. Поэтому некоторые родители самостоятельно изготавливают подушки Фрейка по специальным выкройкам. Для создания валика применяется фланель, которая скручивается в несколько слоев, а ремни и фиксаторы приобретаются в магазинах. Единственный плюс таких моделей — индивидуально подобранная система креплений. А минусов значительно больше: недостаточная жесткость подушки, быстрое растягивание ремней, использование не гипоаллергенных материалов, неудобство в уходе. Но самое главное — самостоятельно изготовленный бандаж не обеспечивает достаточную степень фиксации тазобедренных суставов.
Противопоказания
Запрещается использовать любые ортопедические приспособления без назначения врача. Если у родителей возникли подозрения о недостаточном обследовании ребенка после рождения, следует обратиться к педиатру. Самостоятельное лечение несуществующей дисплазии может стать причиной искривления ног, развития вальгусной деформации суставов. Подушка Фрейка не применяется в терапии в следующих случаях:
От применения подушки в лечении отказываются при индивидуальной непереносимости ребенком материалов, использованных при ее изготовлении. Клинически она проявляется в виде аллергической реакции, протекающей по типу крапивницы.
Дисплазия тазобедренного сустава
Дисплазия – этот термин означает нарушение формирования какого-либо органа или системы организма. В этом материале мы будем говорить о дисплазии тазобедренного сустава.
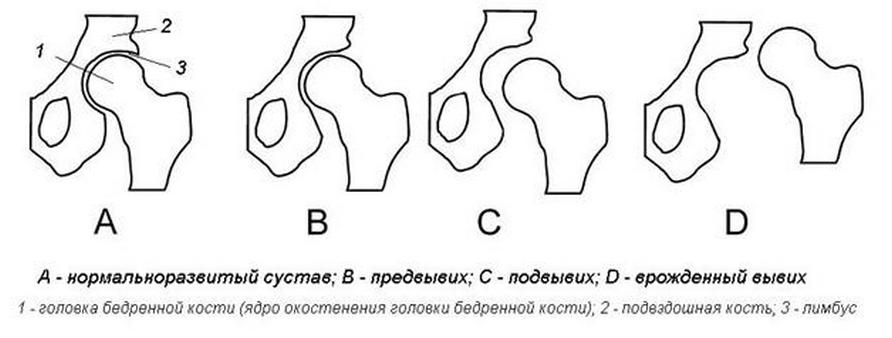
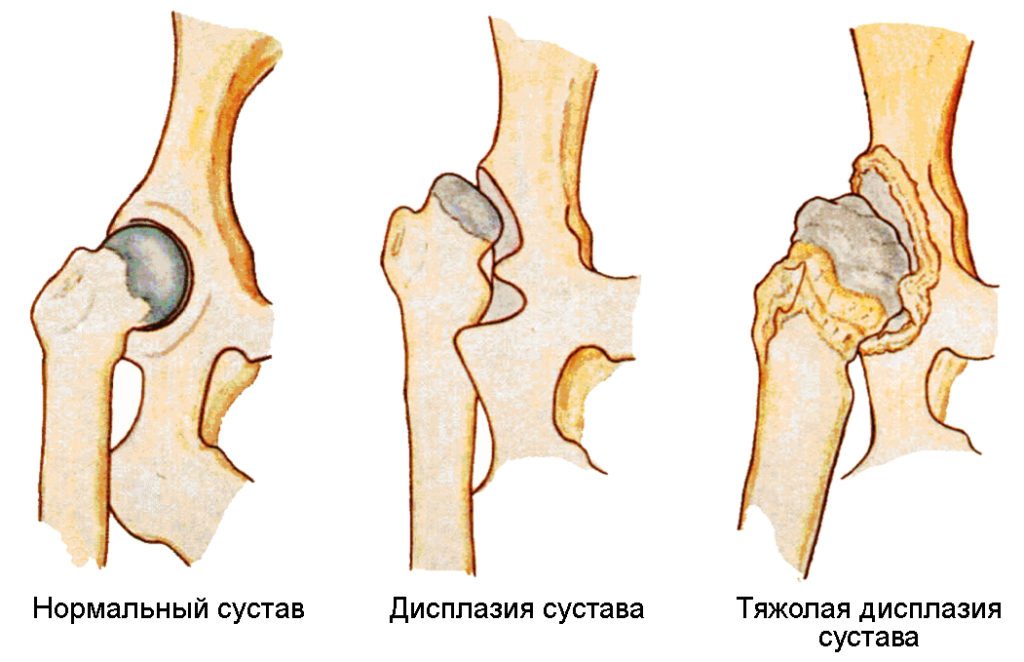
Под дисплазией тазобедренного сустава понимают нарушение формирования тазобедренного сустава, захватывающее все составляющие сустав элементы: костно-хрящевую основу, связочно-капсульный аппарат и мышечный компонент. Это определение довольно обширно и включает в себя физиологическую незрелость тазобедренного сустава, предвывих, подвывих и вывих бедра.
Физиологическая незрелость заключается в незавершенном формировании компонентов сустава без нарушения конгруентности (правильного сопоставления) суставных поверхностей костей и, как правило, требует минимального лечения или только динамического наблюдения и именно этой форме патологии тазобедренного сустава в основном присваивается диагноз «дисплазия», хотя это не совсем правильно терминологически. При выраженной незрелости тазобедренного сустава необходимо провести лечение для создания выгодных условий правильного созревания компонентов сустава.
Предвывих бедра – это уже патология сустава, связанная с отсутствием стабильности головки бедренной кости в другом компоненте тазобедренного сустава – вертлужной впадине и уже требует пристального внимания. При отсутствии адекватного лечения предвывих бедра может привести к развитию деформации сустава (артрозу), что приводит к болевому синдрому и нарушению подвижности сустава, а так же может привести к вывиху бедра после начала ходьбы.
Вывих бедра – наиболее тяжелая форма патологии развития тазобедренного сустава, заключающаяся в практически полном несоответствии суставных поверхностей головки бедренной кости и вертлужной впадины. Такой порок развития сустава требует максимальных усилий по тщательной диагностике и активного и скорейшего лечения. Поздняя диагностика или неадекватное лечение приводит к грубым нарушениям подвижности тазобедренного сустава и, в конечном итоге, приводит к инвалидности.
Теперь нам понятно, почему дисплазии тазобедренного сустава уделяется так много внимания докторами педиатрами и ортопедами. Почему же наиболее подвержен этим напастям именно тазобедренный сустав?
Дело в том, что тазобедренный сустав в силу своих анатомо-физиологических особенностей является наиболее нагруженным суставом нашего организма и сбой в одном из составляющих его компонентов приводит к нарушению функции сустава и, в конечном итоге, к ухудшению качества жизни пациента. Именно поэтому диагноз дисплазии тазобедренного сустава так часто можно слышать из уст ортопеда, хотя нельзя не признать факт некоторой гипердиагностики данной патологии, но, учитывая тяжесть последствий при отсутствии лечения, это все же оправдано.
Как часто встречается дисплазия тазобедренного сустава?
По статистике встречаемость дисплазии тазобедренного сустава составляет 4-6 случаев на 1000 новорожденных, у девочек встречается в 6-7 раз чаще. Одностороннее поражение преобладает над двусторонним (причем чаще поражается левый тазобедренный сустав). Отмечается наследование от матери к дочери. Факторов, приводящих к нарушению внутриутробного формирования сустава, отмечено достаточно много, среди них отмечены тазовое предлежание плода, узость матки, маловодие, токсические и биологические (в первую очередь вирусные заболевания матери в период беременности) факторы и многое другое.
Когда же и какими методами можно и нужно диагностировать дисплазию тазобедренного сустава? Может ли мама сама заподозрить наличие дисплазии тазобедренного сустава у ребенка и, если да, то при помощи каких приемов? Ответ на этот вопрос зависит от тяжести поражения сустава. Попробуем ответить на этот вопрос, привязав сроки и методы диагностики к возрасту малыша.
При проведении ультразвуковой диагностики в период беременности удается диагностировать только грубые нарушения – подвывих и вывих бедра, то есть те изменения, при которых суставная поверхность головки бедра не соответствует поверхности вертлужной впадины таза ребенка.
После 2-й – 3-й недели жизни ребенка на первый план в диагностике дисплазии тазобедренного сустава выходит ограничение отведения бедер. Для его выявления согнутые в коленных и тазобедренных суставах ножки ребенка в положении на спине разводят без насилия. В норме удается развести бедра до угла 85-90 градусов к поверхности. При повышенном мышечном тонусе и спазме мышц приводящих бедро отведение может быть ограничено до угла около 70 градусов, но такое ограничение отведения бедер может быть вызвано и нарушением формирования суставов. Ограничение отведения бедра с одной стороны в большинстве случаев является признаком патологии со стороны тазобедренного сустава.
В пользу патологии тазобедренного сустава говорят так же такие симптомы, как укорочение одной конечности, разворот стопы на стороне поражения кнаружи от среднего положения (наружная ротация стопы).
Наиболее широко известный у родителей (так сказать «мамочкин симптом») – ассиметрия подъягодичных складок – не является абсолютным и может быть вызван множеством факторов, но нельзя умалять его значения в диагностике дисплазии тазобедренного сустава, так как это наиболее частый вопрос, с которым обращаются к ортопеду.
Для подтверждения диагноза дисплазии тазобедренного сустава и контроля динамики лечения в настоящее время широко используется ультразвуковая диагностика. К положительным сторонам этого метода обследования можно отнести безболезненность, неинвазивность, относительную безопасность и резко возросшую в последнее время доступность. Так же с помощью ультразвукового исследования сустава могут быть выявлены минимальные изменения строения тазобедренного сустава. Но, к сожалению, этот метод обследования не всегда дает точные результаты (достоверность его составляет около 85-90 %). Тем не менее на сегодняшний день ультразвуковая диагностика является основным методом скрининг диагностики дисплазии тазобедренного сустава.
В случае, когда клиническая картина расходится с данными ультразвукового обследования или при поздней диагностике патологии тазобедренного сустава используется метод рентгенографии. При правильно выполненной рентгенограмме становится полностью ясной картина строения сустава и взаимоположение головки бедра в суставе. Но в силу достаточно большой лучевой нагрузки при проведении рентгенографии этот метод обследования используется по возможности реже.
У детей старше года основным симптомом является хромота на пораженную сторону при ходьбе или «утиная» походка при двустороннем процессе. Диагностика в этом возрасте является запоздалой. Клиническая картина в этом случае почти всегда требует подтверждении рентгенологически, так как необходимо точно выяснить взаимоположение компонентов сустава.
И так, ребенку поставлен диагноз дисплазии тазобедренного сустава, что же делать дальше и как помочь малышу?
Лечение дисплазии тазобедренного сустава необходимо начинать как можно раньше. Целью лечения являются центрирование головки бедра в суставе и создание условий для формирования всей вертлужной впадины. Раннее, максимально щадящее, но систематическое лечение позволяет полностью восстановить анатомию и функцию недоразвитого тазобедренного сустава.
Центрирование бедра в суставе на ранних сроках лечения достигается путем широкого пеленания – две пеленки помещают между разведенными бедрами ребенка и фиксируют третьей. При тяжелых степенях дисплазии тазобедренного сустава для центрирования головки бедра используют специальные шины-распорки (стремена Павлика, подушка Фрейка и т.п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
1. Под стременами или подушкой должен быть только детский подгузник (одноразовый или марлевый). Если Вы предпочитаете использовать марлевые подгузники, надевайте клеенчатые трусики, которые имеют застежки по сторонам.
2. Меняя подгузник, не поднимайте ребенка за ноги, а подкладывайте руку под ягодицы.
3. Распашонки можно менять, не снимая стремян: отстегните плечевые ремешки от грудного и снимите распашонку через голову.
Поверх шин можно одевать свободные штанишки, костюмы, платья.
4. В период ношения шин купание ребенка проводится реже, поэтому необходимо 2-3 раза в день осматривать кожу под ремешками, под коленями и вокруг шеи, чтобы убедиться в отсутствии признаков воспаления (покраснения) кожи. В этот период необходимо протирать кожу ребенка мягкой тряпочкой смоченной в теплой воде. При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
5. Необходимо следить и за гигиеническим состоянием самой шины, она должна оставаться всегда сухой, избегайте попадания присыпок и лосьонов под пояса, это может вызвать воспалительные процессы на коже малыша.
6. При кормлении особенно внимательно нужно следить, чтобы бедра малыша не сводились вместе.
Ношение этих приспособлений (ортезов) носит длительный характер – от 3-х месяцев до года, и родителям ребенка, которому поставлен диагноз дисплазии тазобедренного сустава, крайне важно набраться терпения и не смалодушничать в период лечения и педантично выполнять назначения доктора.
После центрирования головки бедра приступают к массажу и лечебной гимнастике, направленной на создание правильного соотношения суставных поверхностей. Можем порекомендовать несколько легко выполнимых в домашних условиях упражнений.
1. В положении ребенка лежа на спине, максимально сгибаем ноги ребенка в коленных и тазобедренных суставах, а затем полностью выпрямляем.
2. В прежнем исходном положении сгибаем ноги ребенка в коленных и тазобедренных суставах под прямым углом, умеренно разводим бедра и, давая умеренную нагрузку по оси бедер, выполняем вращательные движения бедрами.
3. В положении ребенка лежа на спине, разводим согнутые в коленных и тазобедренных суставах ноги ребенка максимально к поверхности стола.
Все упражнения выполняются 8-10 раз 3-4 раза в день.
Так же в этот период применяют физиотерапию (парафиновые аппликации, электрофорез с препаратами кальция и фосфора) для улучшения питания компонентов сустава и сложный ортопедический массаж.
В случаях запоздалой диагностики дисплазии тазобедренного сустава или при отсутствии адекватного лечения на ранних сроках лечение проводится путем длительного этапного гипсования, а так же выполняется оперативное лечение, но в этих случаях не существует стандартных схем лечения и тактика помощи пациенту разрабатывается индивидуально.
При тяжелых степенях дисплазии тазобедренного сустава функциональные нарушения носят, как правило, пожизненный характер, даже при своевременно начатом и правильно проводившемся лечении.
Так что же необходимо делать родителям малыша для того, что бы во время распознать дисплазию тазобедренного сустава и, если этот диагноз был поставлен ребенку, не допустить тяжелых осложнений?
Если ортопед все же поставил диагноз дисплазии тазобедренного сустава, то эффективность лечения на 50 процентов зависит от правильного и своевременного выполнения родителями ребенка назначений доктора. Важно помнить, что чем раньше начато лечение, тем лучше его результаты и меньше вероятность тяжелых осложнений. При ранней диагностике дисплазии тазобедренного сустава и правильно и своевременно проведенном лечении положительный результат достигается в 96-98% случаев. Не стоит БОЯТЬСЯ этого диагноза, а необходимо лечить ребенка, он нуждается в вашей помощи и заботе!
Надеюсь, данный материал помог Вам разобраться в том, что же это за непонятный и пугающий многих диагноз – дисплазия тазобедренного сустава и Вам стало ясно, как бороться с этой патологией.
Дисплазия тазобедренных суставов: диагностика и лечение
Диагностика
Ортопед проводит клинический осмотр и при необходимости направляет ребенка на ультразвуковое исследовани е (УЗИ) тазобедренных суставов. Это безвредный метод обследования, который однако не дает полной картины патологических изменений в суставе. В большей степени УЗИ подходит для скрининга, то есть обследования всех новорожденных на предмет патологии тазобедренных суставов. Кроме того, УЗИ может быть полезно в качестве контроля за эффективностью лечения.
При наличии дисплазии или подозрении на нее врач может назначить рентгеновское исследование тазобедренных суставов. Рентгенография позволяет объективно оценить состояние суставов.
Лечение
Если детский ортопед подтверждает диагноз вывиха ( а также подвывиха и предвывиха) бедра,то лечение начинают немедленно. При недостаточности лечебных мероприятий с ростом ребенка наблюдается переход легкой степени дисплазии в подвывих, а подвывиха в вывих. Нобходимо помнить, что лечение врожденного вывиха бедра длительное (как правило, от одного месяца до одного года) и комплексное. Родителям придется быть терпеливыми: терапия дисплазии тазобедренных суставов длительная, непрерывная, и поначалу тяжело воспринимается ребенком.
В превый месяц после рождения применяется широкое пеленание ребенка. Принцип широкого пеленания сводится к следующему: обычная фланелевая пеленка складывается в виде прямоугольной распорки щириной 15-17 см и прокладывается между отведенными в стороны на 60-80 градусов ножками ребенка, согрутыми в тазобедренных и коленных суставах. Края свернутой пеленки должны доходить до колен. Если вы ребенка не пеленаете, можно прокладывать пеленку поверх паимерса и ползунков и при помощи завязок в виде ползунков зафиксировать на плечиках малыша. Ребенок быстро привыкает к широкому пеленанию, хорошо переносит и при пеленании самостоятельно удерживает ножки в положении отведения.
В случае, если широкого пеленания и гимнастики окажется недостаточно, ортопед назначит одно из ортопедических пособий.
Что еще применяют для лечения ребенка
При консервативном (то есть безоперационном лечении) врожденного вывиха бедра ребенок долго не ходит. Понятно желание родителей увидеть свое чадо на ножках к исходу первого года жизни. Но без разрешения ортопеда ребенка ставить на ноги нельзя, ведь можно лишиться всех с таким трудом достигнутых успехов в лечении врожденного вывиха бедра.
Профилактика
Для того, чтобы суставы малыша развивались нормально, врачи рекомендуют делать широкое пеленание и вовсе не пеленать ребенка.