Что такое полесская лихорадка
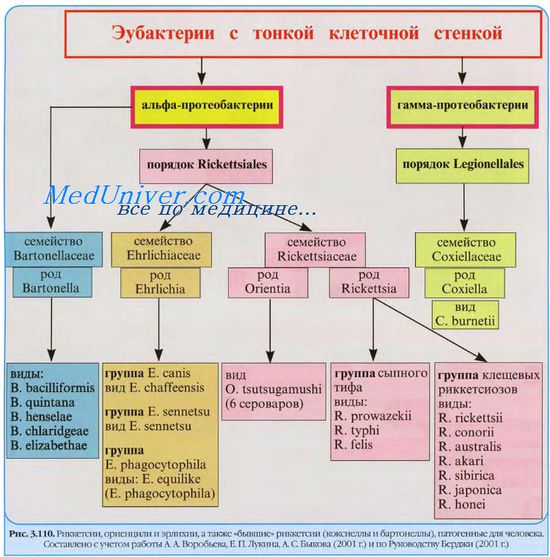
Риккетсии рода Rochalimaea — короткие грамотрицательные палочки размером 0,2-0,5х 1,0-1,6 мкм. Рохалимеи своё название получили в честь основоположника учения о риккетсиозах бразильского бактериолога да Роха-Лима.
Рохалимеи высокоустойчивы к физическим и химическим агентам, при 80 °С выживают в течение 20 мин. В высохших испражнениях сохраняются несколько месяцев.
Траншейная лихорадка. Болезнь Вернера-Хисса. Клиника траншейной лихорадки. Лечение траншейной лихорадки.
Траншейная лихорадка описано под названием «молдаво-валахской» или «волынской» лихорадок в период русско-турецкой войны 1877-1878 гг.
В современную инфекционную патологию траншейная лихорадка вошла во время первой мировой войны; болезнь получила наиболее популярное название — траншейная, или окопная, лихорадка.
Возбудитель траншейной лихорадки — Rochalimaea quintana — выделил К. Хёпфер (1916). Резервуар траншейной лихорадки — больной человек (возможно длительное носительство).
Переносчик возбудителя траншейной лихорадки — платяная вошь. Механизмы заражения траншейной лихорадкой аналогичны таковым при сыпном тифе. Заболевание распространено в очагах педикулёза; в местах скопления большого количества людей могут наблюдаться эпидемические вспышки. Инкубационный период продолжается около 2 нед; болезнь развивается остро на фоне общего недомогания и головной боли.
Наиболее типичный признак траншейной лихорадки — лихорадка (температура может достигать 39-40 °С) и сыпь (в виде ограниченных розеол). Со стороны нервной системы отмечают головные боли, артралгии и миалгии, особенно в икроножных мышцах (отсюда «тибиальная» лихорадка). У 50-100% пациентов отмечают увеличение селезёнки.
Длительность траншейной лихорадки — 3-5 нед, прогноз благоприятный. Невосприимчивость к последующим заражениям нестойкая. Основа микробиологической диагностики траншейной лихорадки — бактериологический и серологический методы.
Проводят посев крови больного на питательные среды. Сывороточные AT определяют в РА, РСК и РПГА. Лечение траншейной лихорадки — антибиотики (тетрациклины, макролиды) и симптоматические средства. Средства специфической иммунопрофилактики отсутствуют. Основу предупреждения траншейной лихорадки составляет ликвидация вшивости.
ОКОПНАЯ ЛИХОРАДКА
Окопная лихорадка (син.: траншейная, волынская, пятидневная, молдавско-валахская, ипрская, тибиальная) — инфекционная болезнь, вызываемая риккетсиями, передающимися через вшей, и характеризующаяся гл. обр. лихорадочными приступами, болями в пояснице и большеберцовых костях.
Содержание
История
О пятидневной лихорадке имеются указания в трудах Гиппократа, К. Галена, Рази. В 12 в. заболевания наблюдались, видимо, в войсках крестоносцев, в 17 в.— в армии Людовика XIV во Фландрии (описаны под названием «febris quintana»), в русско-турецкую войну 1877—1878 гг. как молдавско-валахская лихорадка. В первую мировую войну Окопная лихорадка наблюдалась в войсках в Польше, Галиции, Бельгии, Франции, Месопотамии, Сирии и в связи с распространением в армиях при длительной позиционной войне именовалась траншейной или окопной лихорадкой.
Во время первой мировой войны наблюдениями на добровольцах в Англии, США, Германии была доказана способность платяных вшей, снятых с больных, передавать возбудителей здоровым людям; кроме того, была установлена заразительность крови больных и экскрементов зараженных вшей с 6-го по 19-й день после укуса вошью больного. После войны 1914—1918 гг. О. л. регистрировалась лишь в виде спорадических случаев. В годы второй мировой войны она получила значительное распространение в нем. армии, а также в Италии, Франции, Бельгии, Румынии и др. В Советской армии во время Великой Отечественной войны благодаря эффективной борьбе с педикулезом и успешному проведению других противоэпид, мероприятий О. л. встречалась весьма редко.
Этиология
Возбудитель Окопной лихорадки Roehalimaea quintana (Schmincke 1917, Krieg 1961) обнаруживается в крови, слюне, моче и в нек-рых внутренних органах больных, а также в снятых с больных вшах и экскрементах вшей. В кишечнике вшей риккетсии размножаются внеклеточно. Отличаются они значительным полиморфизмом, размер их 0,3— 0,8 мкм. Культивируются на сложной среде КЖМ (кровь человека, куриный желток, молоко, витамины и др.).
R. quintana устойчивы в окружающей среде; в высохших экскрементах вшей при комнатной температуре они сохраняют жизнеспособность до 4 мес.
Эпидемиология
Источником возбудителей инфекции являются больные или переболевшие (риккетсионосители) Окопной лихорадкой люди. Риккетсиемия у переболевших может продолжаться до 1—2 лет и более. Описаны случаи заражения риккетсиями вшей от людей через 5 лет после перенесения ими О. л. Передают возбудителей платяные вши. Заражение происходит, как и при сыпном тифе, в результате втирания фекалий вши в поврежденную расчесами кожу или заноса их руками на слизистую оболочку глаз. Неудовлетворительные сан.-гиг. условия существования, приводящие к завшивленности людей, являются основной причиной возникновения вспышек О. л.
Патогенез и патологическая анатомия
Патогенез и патологическая анатомия мало изучены. Имеются указания, что возбудитель проникает в кровь и размножается в различных органах, особенно в костном мозге, чем, по-видимому, объясняются жалобы заболевших на боли в костях.
Иммунитет
Перенесение болезни, видимо, не приводит к развитию выраженного иммунитета, либо он непродолжителен, т. к. реинфекция возможна через 4—6 мес. Повторные заболевания протекают значительно легче. Невосприимчивость к О. л. наблюдается в период риккетсионосительства.
Клиническая картина
Инкубационный период — от 5 до 17 дней, чаще 12 — 14. Заболевание начинается остро, с ознобом. Температура тела быстро достигает 38—39° и выше, отмечается общая разбитость, головная боль, головокружение, боли в области орбит глазных яблок, пояснице, костях рук и ног. Наиболее типичны сильные боли в большеберцовых костях. Отмечается болезненность ребер и межреберных мышц, наличие зон гиперестезии. Наблюдается тахикардия, возможно небольшое увеличение и болезненность селезенки. У многих больных, чаще во время первых приступов лихорадки, появляется скудная розеолезная сыпь на коже спины, груди, живота, исчезающая с падением температуры. В крови на высоте приступа — лейкоцитоз до 20 000 — 30 000 с умеренным нейтрофильным сдвигом влево, иногда лейкопения (до 4000 и ниже). РОЭ ускорена до 15 — 30 мм в час. Высокая температура держится в течение 1—2 дней, затем критически падает, сопровождаясь обильным потом и развитием резкой слабости. Через 4—5 сут. наступает новый приступ, но возможны и иные сроки — от 3 до 15 сут. Болезнь чаще ограничивается 2—4 приступами, однако количество их может доходить до 10 и более, причем последующие приступы обычно выражены слабее и менее продолжительны.
Наряду с типичным пароксизмальный! течением О. л. возможна тифоидная форма, при к-рой высокая температура держится продолжительное время; наблюдаются также абортивные и бессимптомные формы с кратковременной риккетсиемией.
Осложнения очень редки.
Диагноз
Диагноз основывается на клинических и эпидемиологических данных, на результатах лабораторных исследований. Характерными клиническими признаками Окопной лихорадки являются чередования подъемов температуры и апирексии, а также боли в костях. В эпидемиол, анамнезе — педикулез у больного или окружающих его лиц. Для лаб, подтверждения диагноза О. л. можно использовать РСК с антигеном риккетсий, культивируемых на кроличьих вшах. Надежен так наз. метод ксенодиагностики. заключающийся в обнаружении риккетсий во вшах, зараженных кровью больных (через 7 —10 дней после заражения в мазках из экскрементов вшей находят в большом количестве риккетсий). Из-за сложности метод ксенодиагноетики применяют лишь при наличии специальных показаний (напр., для выяснения природы вспышки подозрительных на О. л. заболеваний).
О. л. следует дифференцировать с гриппом (см.) — при О. л. отсутствуют катаральные явления; малярией (см.) и возвратным тифом (см.) — при О. л. в препаратах крови отсутствуют плазмодии или спирохеты; с другими риккетсиозами (см.) и брюшным тифом (см.) — реакции Видаля или Вейля — Феликса при О. л. становятся отрицательными даже у лиц, у к-рых до того они были положительными; туляремией (см.) — при О. л. отсутствуют бубоны, язвы, отрицательная проба с тулярином; лептоспирозами (см.); флеботомной лихорадкой (см.).
Лечение
Назначают препараты тетрациклинового ряда, для снятия болевого синдрома — анальгетики.
Прогноз и Профилактика
Прогноз благоприятный; выздоровление обычно наступает на 3 — 5-й нед. от начала болезни, в редких случаях — через несколько месяцев; летальные исходы не наблюдались.
Профилактика: борьба со вшивостью (см. Вши); в эпидемических очагах необходимо раннее выявление и изоляция больных и подозрительных на заболевание Окопной лихорадкой лиц, санобработка окружающих больного лиц, камерная дезинсекция одежды и постельных принадлежностей больных и окружающих их лиц; дезинсекция и дезинфекция помещений.
Библиография: Бердиников А. И. Траншейная лихорадка (Trench fever), Врач, газ., № 33, с. 518, 1916; Дегио К. К. Окопная лихорадка, как своеобразная, до сих пор еще неизвестная болезнь заразного происхождения, Рус. врач, т. 17, № 1, с. 49, 1918; Здродовский П. Ф. и Голиневич E. М. Учение о риккетсиях и риккетсиозах, М., 1972, библиогр.; Леонтьев И. А. О волынской лихорадке (волынский риккетсиоз), Клин, мед., т. 23, Л. 4-5, с. 3, 1945; Многотомное руководство по микробиологии, клинике и эпидемиологии инфекционных болезней, под ред. H. Н. Жукова-Вережникова, т. 8, с. 701, М., 1966; Шувалова Е. П. Инфекционные болезни, с. 249, М., 1976; Вergdоrfer W. Trench fever, в кн.: Trop, med., ed. by G. W. Hunter а. о., p. 135, Philadelphia, 1976; Hurst A. Medical diseases of war, p. 210, L., 1943; Pinkerton H. Trench fever, в кн.: Clin. trop. med., ed. by T. Bercovitz, p. 359, N. Y.— L., 1944, bibliogr.; Weyer F. a. o. Serologische Untersuchungen bei Wolhvnischem Fieber, Z. Tropenmed. Parasit., Bd 23, S. 187, 1972.
Г. П. Руднев, К. В. Крашкевич.
Инфекционная эритема (пятая болезнь)
Что провоцирует / Причины Инфекционной эритемы (пятой болезни):
Заболевания встречаются в виде спорадических случаев. Источник и резервуар инфекции неизвестны. Больные опасности для окружающих не представляют.
Патогенез (что происходит?) во время Инфекционной эритемы (пятой болезни):
Симптомы Инфекционной эритемы (пятой болезни):
Основными клиническими формами эритем являются:
1) инфекционная эритема Розенберга,
2) инфекционная эритема Чамера,
3) узловатая эритема,
4) многоформная экссудативная эритема,
5) внезапная экзантема,
6) недифференцированная эритема.
Инфекционная эритема Розенберга (Erythema infectiosum Rosenberg) характеризуется острым началом, выраженной лихорадкой и симптомами обшей интоксикации (сильная головная боль, бессонница, миалгия и артралгия). На 4-6-й день появляется обильная пятнистая или макулопапулезная сыпь с преимущественной локализацией на разгибательных поверхностях конечностей, сгущением в области крупных суставов и на ягодицах, где они образуют сплошные эритематозные поля. На лице сыпи нет. Через 5-6 дней экзантема исчезает, оставляя после себя отрубевидное или пластинчатое шелушение. Лихорадка длится 8-12 дней. Часто увеличены печень и селезенка. У отдельных больных могут быть припухания суставов, а также менингеальные явления.
Инфекционная эритема Чамера (Erythema infectiosum Tschamer). Инкубационный период длится 9-14 дней. Заболевание протекает легко. Чаще заболевают дети. Температура тела нормальная или субфебрильная. С первого дня болезни появляется характерная сыпь на коже лица, сначала в виде мелких пятен, которые затем сливаются и образуют фигуру бабочки. Отдельные элементы сыпи могут быть на туловище и конечностях. Элементы сыпи бледнеют, начиная с центра. Экзантема сохраняется долго (около 2 нед). Иногда почти исчезнувшие элементы сыпи появляются снова на том же месте. Новое появление сыпи может быть спровоцировано лихорадкой, перегревом, физическими нагрузками. У некоторых больных отмечаются умеренно выраженные воспалительные изменения верхних дыхательных путей и гиперемия конъюнктив. У некоторых больных, преимущественно у взрослых, отмечаются умеренные боли и припухлость суставов. В настоящее время возбудитель этой инфекции идентифицирован как парвовирус человека (В 19). Инфекция чаше протекает инаппарантно (бессимптомно), так как антитела к этому вирусу обнаруживаются у 30-40% здоровых людей.
Недифференцированная инфекционная эритема (по А. И. Иванову) представляет собой сборную группу инфекционных заболеваний неясной (или неуточненной) этиологии, характеризуется лихорадкой, умеренно выраженными симптомами общей интоксикации и экзантемой, которая не типична для какого-либо из известных инфекционных заболеваний.
Диагностика Инфекционной эритемы (пятой болезни):
Распознавание инфекционных эритем основывается на клинической симптоматике. Довольно много разновидностей эритем наблюдается при кожных заболеваниях, однако все их можно исключить по отсутствию лихорадки и признаков общей интоксикации, характерных для инфекционных болезней. Лишь при некоторых инфекционных болезнях эритематозные изменения протекают без лихорадки (туберкулоидный тип лепры, кожный лейшманиоз, филяриозы с кожными изменениями и др.).
Среди инфекционных болезней, при которых отмечается гиперемия кожи, можно выделить 2 группы. В одной из них наблюдается собственно эритема, т.е. гиперемия кожи за счет слияния крупных пятен в эритематозные поля, в другой группе болезней отмечается гиперемия кожи в области местных воспалительных ее изменений (рожа, эризипелоид, сибирская язва). Эту группу можно легко дифференцировать от эритем. Эритематозная сыпь может наблюдаться иногда при некоторых инфекционных болезнях (инфекционный мононуклеоз, лептоспироз, атипичная экзантема при паратифе А, энтеровирусных экзантемах). Дифференцировать их приходится не по экзантеме, а по другим клиническим проявлениям, характерным для каждой нозологической формы, а также по лабораторным данным, подтверждающим их диагноз.
С инфекционными эритемами приходится иногда дифференцировать системную красную волчанку, хотя она и не относится к инфекционным болезням, но протекает с лихорадкой и выраженными симптомами общей интоксикации. Отличается она длительным хроническим течением. Экзантема полиморфна как по характеру элементов, так и по локализации (лицо, конечности, туловище). Помимо эритемы могут быть рассеянные пятнистые и узелковые элементы. Характерно поражение суставов, мышц, внутренних органов.
Лабораторные методы используют в основном для исключения других инфекционных заболеваний. Специфических лабораторных методов для диагностики инфекционных эритем нет. Следует учитывать, что под диагнозом недифференцированной инфекционной эритемы могут скрываться самые разные инфекционные заболевания, подчас протекающие атипично, в связи с чем диагноз правомерен лишь после всестороннего обследования больного и исключения других инфекционных болезней.
Лечение Инфекционной эритемы (пятой болезни):
При легких формах эритем ограничиваются симптоматическим лечением. При узловатой эритеме проводят энергичную этиотропную терапию основного заболевания, дополнительно назначают антигистаминные препараты (димедрол, супрастин, дипразин и др.). При многоформной экссудативной эритеме отменяют лекарственные препараты, которые могут обусловить развитие данного заболевания (пролонгированные сульфаниламиды прежде всего). При тяжелой форме эритемы Розенберга и многоформной экссудативной эритеме назначают кортикостероидные препараты (преднизолон, начиная с 30-40 мг и постепенно уменьшая дозу, или эквивалентные дозы других гормональных препаратов) в течение 7-15 дней.
Прогноз благоприятный. При тяжелых вариантах полиморфной экссудативной эритемы (синдром Стивенса-Джонсона) прогноз более серьезный, наблюдались летальные исходы.
Профилактика Инфекционной эритемы (пятой болезни):
К каким докторам следует обращаться если у Вас Инфекционная эритема (пятая болезнь):
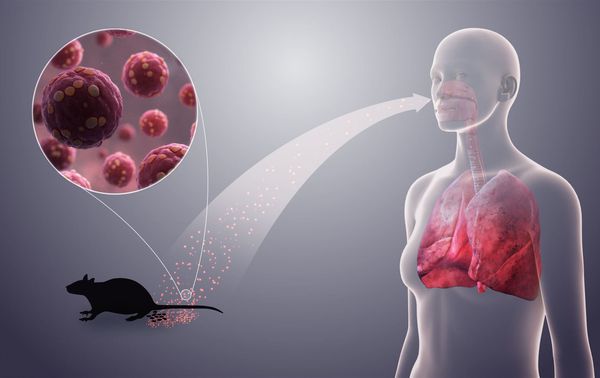
Что такое геморрагическая лихорадка с почечным синдромом (ГЛПС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — это группа острых инфекционных заболеваний, вызываемых хантавирусами из семейства Bunyaviridae, которые поражают мелкие сосуды всего организма, вызывают расстройства свёртывающей системы, нарушают кровообращение и работу почек. Клинически проявляется в виде общей инфекционной интоксикации, воспаления соединительной ткани почек, не поддающегося лечению антибиотиками, и геморрагического диатеза (повышенной кровоточивости тканей). В зависимости от формы заболевания летальность колеблется от 1 % до 15 %.
Синонимы: дальневосточная или корейская геморрагическая лихорадка, геморрагический нефрозонефрит, скандинавская эпидемическая нефропатия и др.
Этиология
Таксономия возбудителя болезни:
Определение ГЛПС как вирусной болезни было предложено советским бактериологом, вирусологом и иммунологом А. А. Смородинцевым в 1944 году. Сам вирус был выделен от животных южно-корейским учёным Н. W. Lee в 1976 году, от человека — в 1978 году.
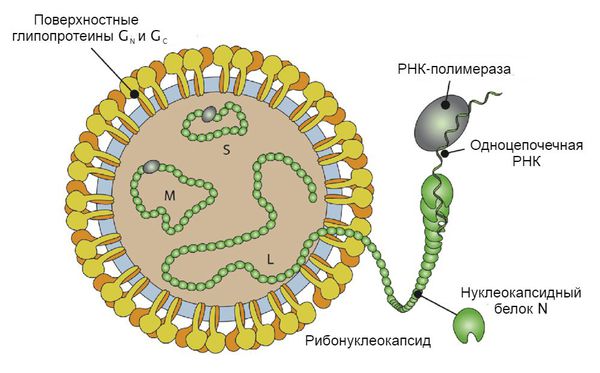
Вирусные частицы представляют собой образования округлой формы диаметром 90-130 нм. Они имеют липидную оболочку с выступами (гликопротеиновыми шипами), содержат одноцепочечную РНК. Геномом кодируются: РНК-зависимая РНК-полимераза, нуклеокапсидный белок N, поверхностные глипопротеины GN GC. В зависимости от вида вируса имеется различное количество открытых рамок считывания, кодирующих неструктурные белки. Проникновение вируса в клетку хозяина осуществляется путём прикрепления к её поверхности с помощью специфических белков G.
Интересен тот факт, что мутации хантавирусов при репликации проходят параллельно с эволюционными изменениями их природных носителей (грызунов).
Эпидемиология
Все перечисленные возбудители также могут циркулировать повсеместно в незначительной концентрации.
Заболевание является природно-очаговым зоонозом, т. е. встречается на определённых территориях, где есть основной источник инфекции — дикие мышевидные грызуны:
В городах незначительная роль отводится домовым мышам и крысам. Сами грызуны, как правило, являются бессимптомными вирусоносителями (вирусные частицы выявляются у них во всех средах организма, но больше — в лёгких).
Заражение грызунов происходит при контакте между собой, в основном через слюну воздушно-капельным путём. Человек в основном заражается через мочу и фекалии грызунов, содержащие вирус.
Механизмы передачи вируса :
Человек обычно не является источником инфекции, для окружающих не заразен (случаи заражения крайне редки и наблюдаются только в лаборатории).
К заболеванию восприимчивы все люди, чаще всего болеют мужчины активного возраста, связанные с определёнными профессиями или образом жизни (фермеры, ассенизаторы, трактористы, лесники, геологи, дачники, работники промышленных предприятий). Дети, женщины и пожилые люди болеют значительно реже в связи с меньшим контактом с источниками вируса в природной среде и особенностями иммунитета (если человек уже контактировал с вирусом).
Сезонность — летне-осенняя, раз в 3-4 года заболеваемость увеличивается из-за активизация грызунов, обитающих рядом с людьми.
Симптомы геморрагической лихорадки с почечным синдромом
Инкубационный период составляет от 4 до 49 дней. В среднем он длится 2-3 недели. Его продолжительность зависит от вида возбудителя, дозы попавшего в организм патогена, места проникновения, иммунореактивности организма и др.
Подавляющее большинство случаев протекает под маской лёгкого и среднетяжёлого ОРЗ в виде непродолжительной остролихорадочной формы и, как правило, не распознаются.
Начало заболевания (лихорадочный период) обычно острое, иногда наблюдается небольшая продрома в виде познабливания, ломоты в теле, повышения температуры тела до 37,5-38°С. Появляется лихорадка с быстрым нарастанием температурной реакции до максимальных цифр (38-40°С), которые держатся в течение 5-11 дней. Колебания температурной кривой не имеют каких-либо особенностей. Больных беспокоит озноб, выраженная головная боль, ломота и боли в мышцах и суставах, сухость во рту и жажда. Быстро нарастает слабость, потливость, адинамия. Может возникнуть небольшой кашель.
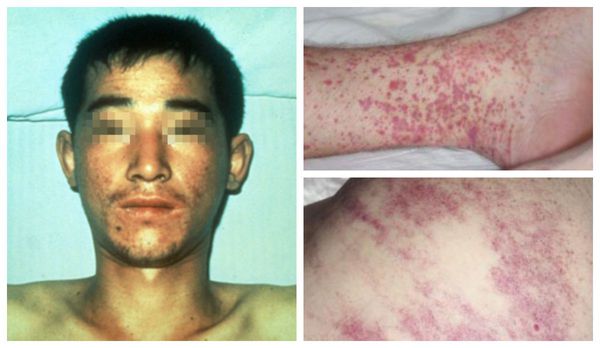
Внешний вид больных : гиперемированная (покрасневшая) верхняя половина тела, инъецированные красноватые склеры (белки глаз), возможна пятнистая энантема мягкого нёба (появление мелких пятен). При прогрессировании болезни появляется петехиальная сыпь (мелкие кровоизлияния) в области туловища, внутренней поверхности плеч и местах уколов, возможны небольшие носовые кровотечения. При сдавливании тканей и щипках в этих местах появляется геморрагическая сыпь.
Со стороны сердца отмечается относительная брадикардия, артериальное давление немного снижено. У чувствительных людей может возникнуть дискомфорт в поясничной области. К концу лихорадочного периода начинает снижаться количество отделяемой мочи (диурез) и частота мочеиспускания.
Внешний вид пациента изменяется : гиперемия лица и верхней части туловища сменяется бледностью, нарастает геморрагический синдром: возникают массивные кровоизлияния в склеры, длительные носовые кровотечения, любое прижатие ткани вызывает выраженную геморрагическую сыпь. Возможно развитие кишечного кровотечения.
Ведущим расстройством олигурической стадии является прогрессирующее снижение количества отделяемой мочи вплоть до анурии (полного её отсутствия). В это время наиболее часто развиваются осложнения и летальные исходы.
Признаки потенциального развития тяжёлой формы болезни :
ГЛПС у беременных
Заболевание протекает несколько тяжелее, чаще переходит в тяжёлую стадию и повышает риск осложнений. Оно способно привести к развитию дистресс-синдрома лёгких, тромбоцитопении и повышению уровня печёночных трансаминаз.
Патогенез геморрагической лихорадки с почечным синдромом
Входные ворота — эпителий дыхательных путей, желудочно-кишечный тракт и повреждённая кожа. В месте проникновения вируса никаких изменений не наблюдается. По кровеносным сосудам патоген распространяется в организме, накапливаясь в клетках макрофагальной ткани, не вызывая при этом никаких симптомов.
По истечению скрытого периода заболевания происходит массивная вирусемия — выход и циркуляция вируса в крови. Она сопровождается активацией иммунной и гормональной систем, которые запускают синтез провоспалительных цитокинов. В результате прямого повреждающего воздействия вируса и иммунопатологических сдвигов повреждается внутренний слой мелких сосудов («излюбленное» место поражения вируса), развивается повышенное слипание тромбоцитов и клеточных элементов, вследствие чего нарушается текучесть крови. Такие изменения приводят к нарушению микроциркуляции, спазму мелких сосудов и нарушению работы органов. Одновременно с этим начинается образование патологических иммунных клеток (аутоиммунная агрессия).
При прогрессировании болезни расстройства микроциркуляции усиливаются, что приводит к системному расстройству гемодинамики, нарушается кровоснабжение органов, нарастает гипоксия, увеличивается кислотность (ацидоз), повреждается структура и функции жизненно важных органов (отёки, кровоизлияния, дистрофия, некроз).
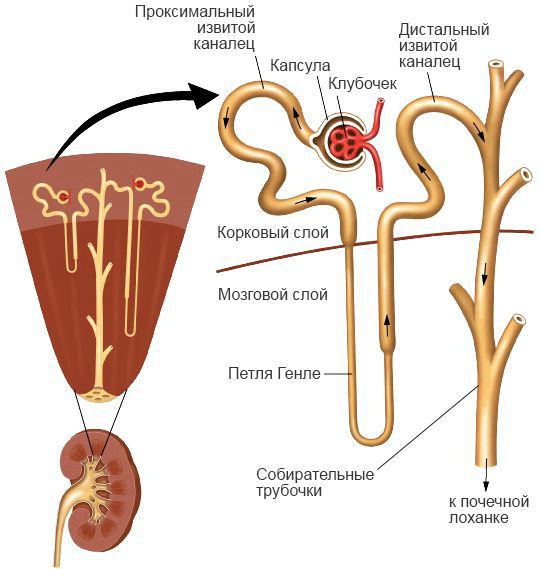
Наиболее выраженные поражения наблюдаются в почках — нарушается микроциркуляция, повышается проницаемость стенки сосудов, на базальной мембране клубочков осаждаются патологические иммунные комплексы. Это ведёт к отёку промежуточного вещества, дистрофии, пропотеванию фибрина и белка в просвет канальцев почек и их обтурацией (закупоркой) — нарушается фильтрация, нарастает ишемия ткани почек и возникает некроз. Это приводит к уменьшению количества отделяемой мочи, нарушению водно-электролитного баланса, уремической интоксикации и ацидозу. Чем тяжелее процесс, тем больше объёмы поражения, что может привести к летальному исходу.
Классификация и стадии развития геморрагической лихорадки с почечным синдромом
В Международной классификации болезней (МКБ-10), заболеванию присвоен код A 98.5.
Выделяют три степени тяжести:
Осложнения геморрагической лихорадки с почечным синдромом
Специфические осложнения ГЛПС :
Неспецифические осложнения ГЛПС — воспалительно-гнойные процессы:
Диагностика геморрагической лихорадки с почечным синдромом
К методам диагностики ГЛПС относятся:
Дифференциальная диагностика
Большинство случаев болезни проходят в лёгкой и среднетяжёлой форме, поэтому, как правило, не распознаются, ошибочно принимаясь за начальный период ОРЗ. Также ГЛПС можно спутать с другими заболеваниями:
Лечение геморрагической лихорадки с почечным синдромом
Лёгкие и многие формы среднетяжёлых случаев болезни лечат дома или в отделении ОРЗ стационаров как нераспознанные случаи. Часть среднетяжёлых и тяжёлых случаев подлежат госпитализации в инфекционные стационары с наличием отделения реанимации и интенсивной терапии (ОРИТ), при отсутствии инфекционного стационара — в общетерапевтический. Транспортировка должна осуществляться без тряски, так как есть риск разрыва почек.
Режим — постельный, до прекращения выраженной полиурии:
Показана механически и химически щадящая диета с достаточным количеством соли. Наиболее подходит диета № 4 по Певзнеру. Необходимо контролировать уровень потребляемой жидкости. В начале болезни, когда функция почек сохранена, показано обильное питьё. В фазу олигоанурии нужно строго следить, чтобы количество потреблённой жидкости не превышало объёма выведенной более чем на 700 мл. В разгар болезни нужно исключить продукты, богатые белком (мясо, рыбу, бобовые) и калием (овощи, фрукты, сухофрукты, картофель). В период выздоровления их нужно включить в рацион. Голодать нельзя, так как оно усиливает распада белка и увеличивает уровень мочевины в крови (азотемия).
Специфической противовирусной терапии прямого действия на сегодняшний день нет. В ранние сроки болезни при среднетяжёлых и тяжёлых формах возможно применение препарата общевирусного действия ( рибавирина ) коротким курсом.
В период выздоровления показано использование общеукрепляющих средств и адаптогенов: минеральных препаратов (например глюконат кальция ), витаминных комплексов и растительных экстрактов (например элеутерококка ).
Сроки выписки пациентов :
Прогноз. Профилактика
При лёгких формах и большей части среднетяжёлых форм прогноз благоприятный: через 3-6 недель наблюдается полное выздоровление. При части среднетяжёлых и тяжёлых формах процесс восстановления может занять месяцы, иногда годы, возможно стойкое нарушение функции некоторых органов (в основном почек). При развитии осложнений нередки летальные исходы (в основном при ГЛПС, вызванной вирусом Хантаан).
Профилактика ГЛПС на современном этапе включает в основном неспецифические мероприятия: