Актуальные вопросы диагностики муковисцидоза
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; март-аперль; 2015; стр. 20-27.
Е.И. Кондратьева, д. м. н., профессор, В.Д. Шерман, к. м. н., Н.И. Капранов, д. м. н., профессор, Н.Ю. Каширская, д. м. н., профессор, НКО муковисцидоза ФГБНУ «МГНЦ», ГБУЗ «ДГКБ № 13 им. Н.Ф. Филатова ДЗМ», г. Москва
Болезнь прежде всего характеризуется повышенной продукцией вязкого бронхиального секрета, частыми легочными инфекциями и обструкцией дыхательных путей. По мере прогрессирования легочной болезни образуются участки ателектазов, развивается эмфизема, постепенно разрушается паренхима легких с развитием бронхоэктазов и участков пневмосклероза, а больной имеет высокий риск погибнуть от легочно-сердечной недостаточности. В финальной стадии заболевания пересадка комплекса «сердце-легкие» остается для больного единственной надеждой. Помимо бронхолегочной системы у большинства больных муковисцидозом поражается поджелудочная железа, при этом это происходит внутриутробно. Недостаточность панкреатических ферментов обусловливает нарушение всасывания жиров и белков, развитие нутритивной недостаточности. В результате больные отстают в росте и страдают гипотрофией. Продукция инсулина также может быть нарушена, что ведет к развитию диабета. К частым осложнениям течения муковисцидоза относят остеопороз, а также жировой гепатоз с переходом в цирроз. При наличии «мягкой» мутации клинические проявления развиваются постепенно, преобладают моносимптомы, диагноз «муковисцидоз» устанавливается поздно или случайно.
Своевременная диагностика муковисцидоза, обеспечивающая в большинстве случаев раннее начало терапии, в том числе на доклиническом этапе, улучшает прогноз заболевания, повышает эффективность лечения, позволяет предупредить развитие тяжелых осложнений, значительного отставания в физическом развитии, а в ряде случаев и необратимых изменений в легких. Ранняя диагностика позволяет семье вовремя решить необходимые вопросы, связанные с рождением здорового ребенка (генетическое консультирование, пренатальная диагностика МВ в последующие беременности).
Диагностика делится на:
1) пренатальную диагностику;
2) диагностику по неонатальному скринингу (до клинических проявлений или при их дебюте);
3) диагностику при клинических проявлениях:
4) диагностику среди родственников больных.
Клинические признаки
1. Диагностика классической формы МВ обычно не представляет сложностей. Классический фенотип больного является результатом наличия двух мутантных копий гена муковисцидозного трансмембранного регулятора (CFTR) и характеризуется хронической бактериальной инфекцией дыхательных путей и придаточных пазух носа, стеатореей из-за внешнесекреторной недостаточности поджелудочной железы, мужским бесплодием из-за обструктивной азооспермии, а также повышенной концентрацией хлоридов потовой жидкости.
2. Проблемы диагностики МВ, как правило, связаны с фенотипическим разнообразием его форм, обусловленным генетическим полимор-
В ряде случаев атипичного течения МВ возможна его диагностика во взрослом возрасте. Как правило, в этой группе больных отмечается более мягкое течение болезни в связи с сохранностью функции поджелудочной железы и нетяжелым поражением органов дыхания.
Диагностика МВ у носителей «мягких» генотипов (актуально для детей, рожденных до 2006-2007 гг., и взрослых):
В настоящее время выделяют несколько групп риска по МВ.
Основной группой риска по заболеванию в РФ в настоящее время являются новорожденные с неонатальной гипертрипсиногенемией. Учитывая возможность получения ложноотрицательных результатов неонатального скрининга, а также то обстоятельство, что в РФ неонатальный скрининг на МВ проводится с 2006-2007 гг., не теряет своей актуальности анализ групп риска, включающих пациентов с патологией желудочно-кишечного тракта, бронхолегочными нарушениями, патологией других органов и родственников больных МВ (табл. 1).
Таблица 1.
Группы риска для дифференциальной диагностики муковисцидоза
| I. Бронхолегочные нарушения |
| 1. Повторные и рецидивирующие пневмонии с затяжным течением, особенно двусторонние 2. Бронхиальная астма, рефрактерная к традиционной терапии 3. Рецидивирующие бронхиты, бронхиолиты, особенно с высевом Ps. aeruginosa 4. Двусторонние бронхоэктазы |
| II. Изменения со стороны желудочно-кишечного тракта |
| 1. Синдром нарушенного кишечного всасывания неясного генеза 2. Мекониальный илеус и его эквиваленты 3. Гиперэхогенность кишечника плода 4. Желтуха обструктивного типа у новорожденных с затяжным течением 5. Цирроз печени 6. Сахарный диабет 7. Гастроэзофагеальный рефлюкс 8. Выпадение прямой кишки |
| III. Патология со стороны других органов |
| 1. Нарушение роста и развития 2. Задержка полового развития 3. Мужское бесплодие 4. Хронический синусит 5. Полипы носа 6. Электролитные нарушения |
| IV. Члены семей больных муковисцидозом |
Среди клинических проявлений, характерных для МВ, можно выделить высоко-и менее специфичные (табл. 2). Состояния, представленные в левой колонке таблицы, в абсолютном большинстве случаев встречаются у больных МВ. Причиной состояний из правой колонки могут быть другие заболевания, например первичная цилиарная дискинезия, гуморальный иммунодефицит и т. д.
Таблица 2.
Клинические проявления, характерные для МВ
Генетическое исследование
Генетическое исследование проводится после потовой пробы. Однако в связи с ограниченными возможностями ДНК-диагностики в России данный метод не является обязательным, однако применяется с исследовательской целью и для окончательного подтверждения диагноза.
На первом этапе ДНК-обследования наиболее часто используется панель, включающая 28 мутаций, как наиболее частых в мире, так и специфичных для России: F508del, CFTRdele2,3(21kb), 3849+10kbC>T, W1282X, 2143delT, 2184insA, 1677delTA, N1303K, G542X, R334W, E92K, L138ins, 394delTT, 3821delT, S1196X, 2789+5G>A, G85E, 2183AA>G, 604insA, 621+1G>T, R117H, R347P, R553X, 3667insTCAA, G551D, I507del, 1717-1G>A, 2184delA. По данным лаборатории генетической эпидемиологии ФГБУ «Медико-генетический научный центр» (МГНЦ) РАМН, при использовании данной панели удается обнаружить лишь около 82,5% мутантных аллелей у больных МВ. В случае когда при положительной потовой пробе не будет найдено ни одной мутации гена (что само по себе маловероятно), может потребоваться секвенирование гена МВ, позволяющее идентифицировать примерно 98% мутаций в гене CFTR.
Рекомендации:
Для диагностики МВ или его исключения при пограничных результатах пробы необходимо:
В европейских странах для подтверждения дефекта ионного транспорта применяется метод определения разности назальных потенциалов или измерение электрического тока в биоптате кишки, отражающие нарушение функции хлорного канала. Оба метода основаны на электрическом характере транспорта ионов и являются высокоинформативными для диагностики МВ.
Диагностика панкреатической недостаточности включает:
У больных МВ показатель эластазы может снижаться в течение первых лет жизни, поэтому определяется в динамике. Низкий уровень панкреатической эластазы расценивается как один из признаков МВ. Приблизительно 1% пациентов с МВ имеет пограничный результат потового теста в комплексе с сохранной функцией поджелудочной железы и хроническим бронхитом.
Диагностика хронического бронхолегочного процесса:
В качестве дополнительных диагностических маркеров могут быть использованы азооспермия в постпубертатном возрасте, идентификация МВ-ассоциированных патогенов из респираторного тракта, рентгенологические признаки синусита.
Знание основных симптомов МВ и особенностей его течения в разные возрастные периоды позволяет своевременно заподозрить наличие заболевания и направить пациента для дальнейшего обследования. Нередкие случаи поздней диагностики МВ связаны как с отсутствием у врачей достаточных знаний о заболевании, так и с фенотипическим разнообразием его форм. Ограниченные возможности ДНК-диагностики МВ в России и ее низкая доступность затрудняют и затягивают окончательную верификацию заболевания.
Диагностика муковисцидоза. Неонатальный скрининг.
Одним из важных методов ранней диагностики муковисцидоза, определяющий своевременное начало терапии, увеличение продолжительности и улучшению качества жизни больных, является массовый скрининг новорожденных. В мире неонатальный скрининг на муковисцидоз успешно проводится более тридцати лет. Как показал многолетний опыт, активное диспансерное наблюдение и своевременное комплексное лечение вновь выявленных больных, позволяют предотвратить или, по крайней мере, замедлить развитие осложнений.
По сравнению с больными, диагностированными по симптомам заболевания в более позднем возрасте, для выявленных при неонатальном скрининге характерно хорошее самочувствие. К трем годам отмечены достоверно меньшие изменения в легких, меньшая частота обострений бронхолегочного процесса, более редкая частота высева патогенной микрофлоры. Наблюдается также значимо меньшая частота декомпенсации кишечного синдрома, лучшие показатели физического статуса, включая массо-ростовой индекс.
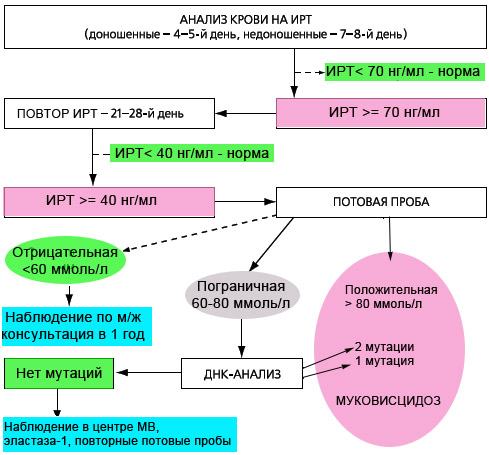
С июня 2006 года в ряде регионов РФ, а с 2007 года по всей России проводится скрининг новорожденных на муковисцидоз. Обследование состоит из 4х этапов, три из которых обязательны.
Повышение уровня ИРТ у новорожденных бывает не только при муковисцидозе, но и при ряде врожденных и наследственных патологий, таких как: внутриутробная гипоксия плода, внутриутробные инфекции, перинатальный стресс, незрелость плода, коньюгационная желтуха новорожденных, хромосомные перестройки и др., а также гетерозиготное носительство мутаций в гене CFTR, как следствие функциональной недостаточности поджелудочной железы. Поэтому для подтверждения диагноза МВ при положительных результатах 2го теста ИРТ (>40 нг/мл), а также при несоблюдении сроков проведения 2го теста (21-28 день) необходимо обязательно проводить потовую пробу. И наоборот, при некоторых состояниях (у недоношенных детей, при мекониальном илеусе, при вирусных инфекциях, после переливаний крови) возможно получение ложноотрицательных результатов. То есть диагноз МВ впоследствии может быть поставлен и при отрицательных результатах скрининга.
Если результаты потовой пробы не превышают 50 ммоль/л, за развитием ребенка наблюдают по месту жительства, повторная консультация проводится в 1 год.
Если мутаций не выявлено, то ребенок в течение года наблюдается в ближайшем центре муковисцидоза, необходимо провести исследование содержания эластазы 1 в кале, провести повторные потовые пробы.
При положительном результате потовой пробы (>60 ммоль/л по методу Гибсона-Кука или >80 ммоль/л при определении проводимости пота на аппарате Нанодакт) диагноз МВ считается подтвержденным. Ребенок наблюдается в центре муковисцидоза.
1. В.Д. Толстова, Н.Ю. Каширская, Н.И. Капранов. Массовый скрининг новорожденных на муковисцидоз в России. Фарматека № 1 — 2008
Муковисцидоз у детей
Муковисцидоз (cystic fibrosis) — заболевание, которое происходит в результате мутации гена МВТР, и проявляется поражением экзокринных желёз жизненно важных органов и систем, протекает тяжело, прогноз неблагоприятный.
В Росии и Украине средняя продолжительность жизни больного муковисцидозом равна 16-23 годам. Ежегодно в Росси рождается 300 детей больных муковисцидозом, в США – 2000, в Англии, Франции и Германии – 500-800. В мире в целом ежегодно рождается больше 45 тысяч детей с таким диагнозом.
Что провоцирует / Причины Муковисцидоза у детей:
Муковисцидоз наследуется по аутосомно-рецессивному типу.
Патогенез (что происходит?) во время Муковисцидоза у детей:
Секрет экзокринных желёз становится особенно вязким, что вызывает большинство патологических процессов, которые лежат в основе патогенеза заболевания.
Симптомы Муковисцидоза у детей:
Бронхолёгочная система
Железы слизистой оболочки респираторных путей вырабатывают вязкий секрет в большом количестве. Он скапливается в просвете бронхов. Это приводит к абсолютной закупорке мелких бронхиол.
Вязкая слизь неподвижна. Она инфицируется патогенными микроорганизмами. В результате этого появляется гнойное воспаление. Нарастает непроходимость дыхательных путей, которая в научном языке называется обструкцией. Инфкционный процесс усиливается. Формируется неразрывный круг «обструкция-инфекция-воспаление».
Наиболее распространены такие возбудители муковисцидоза у детей как Staphylococcus aureus, Haemophilus influenzae и Pseudomonas aeruginosa.Хроническую стафилококковую или синегнойную инфекцию диагностируют, если на протяжении более 6 месяцев из бронхиального секрета высевается возбудитель.
На сегодня исследуют роль такого возбудителя как Burkholderi cepacia, а также поднят вопрос о роли Stenotrophomonas maltophilia в развитии муковисцидоза.
Поджелудочная железа
Сгущение секрета вызывает обструкцию (закупорку) протоков поджелудочной железы ещё до рождения ребенка. Ферменты поджелудочной железы не попадают в двенадцатиперстную кишку. Накопление активных ферментов провоцирует аутолиз ткани железы (саморастворение).
На первом месяце жизни новорожденного с муковисцидозом железа превращается в скопление кист и фиброзной ткани. В результате такого нарушения переваривание становится ненормальным. Нарушается всасывание полезных веществ в ЖКТ. Если не проведено лечение, у ребенка задерживается физическое развитие.
Тонкая кишка
Менее чем у четверти новорожденных нарушен транспорт хлора, натрия и воды в тонкой кишке. Это вызывает формирование мекониального илеуса в результате закупорки дистальных отделов тонкой кишки густым вязким меконием. Иногда развивается заращение тонкой кишки. Синдром дистальной интестинальной обструкции — главный клинический признак муковисцидоза у детей и взрослых.
Печень
У ребенка может проявиться длительная неонатальная желтуха, связанная с синдромом сгущения жёлчи. Почти у всех больных муковисцидозом возникает фиброз печени. В меньшинстве случаев (редко) он прогрессирует до билиарного цирроза и портальной гипертензии. Под последним термином понимают синдром повышенного давления в системе воротной вены.
Кожные покровы
Может возникать аномалия функционирование потовых желез. Иногда прибегают к проведению потовой пробы, чтобы диагностировать муковисцидоз.
Репродуктивная система
При муковисцидозе у большинства подростков развивается азооспермия. Из-за этого они не способны продолжать род. У девушек при муковисцидозе снижается фертильность, но значительная часть из них способна забеременеть.
У большинства детей первые проявления муковисцидоза можно обнаружить даже в первые 12 месяцев жизни. Но есть случаи более позднего развития заболевания. Симптомы могут быть различными. Часто бывает мутация ДР508, сопровождающаяся развитием первых клинических признаков муковисцидоза в раннем возрасте и развитием панкреатической недостаточности.
Возрастные особенности симптомов
При рождении можно диагностировать перитонит, связанный с перфорацией кишечной стенки. Используют рентген для диагностики. На рентгенограмме можно заметить характерных пузырьков и вздутие петель кишки без уровней жидкости.
В первый год жизни у больных муковисцидозом детей наблюдают такие симптомы:
1. неоформленный, обильный, маслянистый и зловонный стул
2. затяжная неонатальная желтуха
3. выпадение прямой кишки (часто)
5. кашель, одышка, пневмония
6. кожа соленая на вкус
8. замедленное физическое развитие
10. отягощенный семейный анамнез по смерти детей первого года жизни
Симптомы детей дошкольного возраста при заболевании муковисцидозом:
— рецидивирующая или хроническая одышка
— стойкий кашель с гнойной мокротой или без
— выпадение прямой кишки
— изменение дистальных фаланг пальцев в виде «барабанных палочек»
— симптомы гипотонической дегидратации
Симптомы больных муковисцидозом детей школьного возраста:
1. хронический синусит
2. хронические респираторные симптомы неясной этиологии
4. хроническая диарея
5. изменение дистальных фаланг пальцев в виде «барабанных палочек»
6. сахарный диабет в сочетании с респираторными симптомами
8. выпадение прямой кишки
У подростков часто проявляются такие симптомы муковисцидоза:
— изменение дистальных фаланг пальцев в виде «барабанных палочек»
— гнойные заболевания лёгких неясной этиологии
— сахарный диабет в сочетании с респираторными симптомами
— панкреатит, синдром дистальной интестинальной обструкции
— отставание в росте
— признаки цирроза печени и портальной гипертензии
— задержка полового развития
Диагностика Муковисцидоза у детей:
В пользу ранней диагностике муковисцидоза у детей свидетельствует то, что раннее лечение оказывает лучший эффект и улучшает прогноз. Поздняя диагностика и отсутствие правильного лечения могут привести к развитию необратимых изменений в лёгких.
Нарушения в ЖКТ без лечения могут вызвать значительное отставание в физическом развитии (что является следствием гипотрофии). Чем позже проводят диагностику, тем больше затрат отводится на сложные, дорогостоящие диагностические и лечебные мероприятия из-за осложнений заболевания.
Потовая проба
Используют количественный ионофорез пилокарпина. С помощью слабого электрического тока препарат вводят в кожу для стимуляции потовых желёз.
Иногда может потребоваться еще раз провести потовую пробу. К примеру, это необходимо, если результаты первого теста специалисты ставят под сомнение. Также повторную пробу проводят, если результаты первого теста отрицательные, но симптомы указывают с большой вероятностью на муковисцидоз у ребенка. Повторная проба нужна и когда результаты повторной потовой пробы сомнительны, но сохраняются веские клинические доказательства, свидетельствующие о муковисцидозе, либо можно обнаружить отдельные симптомы, характерные для муковисцидоза.
Концентрации натрия и хлора в поте практически у всех людей приблизительно одинаковы. Врача должно насторожить, если есть различие более 10ммоль/л. Это говорит, вероятно, о технических неполадках при проведении пробы. Концентрации натрия и хлора в поте в норме должны не меняться в детском возрасте. Когда ребенку 15 лет и более, показатели повышаются. Но все же делают потовую пробу, если есть цель диагностировать муковисцидоз у детей.
Детям в первые 7 дней жизни потовую пробу не проводят. Можно получить положительный результат, если у ребенка такие заболевания:
1. адреногенитальный синдром
2. недостаточность функции надпочечников
4. атопический дерматит
5. синдромы Дауна и Клайнфельтера
6. семейный холестатический синдром
7. эктодермальная дисплазия
8. недостаточность глюкозо-6-фосфатазы
9. фукозидоз, гликогеноз II типа
12. синдром Мориака
13. резко выраженная гипотрофия
15. нервная анорексия
16. нефрогенный несахарный диабет
18. хронический панкреатит
Диагностика муковисцидоза проводится также при помощи генетических, неонатальных, пренатальных методов, а также тестов на недостаточность функции поджелудочной железы. Последние включают измерение концентрации фекального трипсина, микроскопическое исследование кала, тест на определение эластазы I в кале.
Лечение Муковисцидоза у детей:
Муковисцидоз относится к неизлечимым болезням. Пациентов ставят на диспансерное наблюдение и лечат всю жизнь.
Диетотерапия
Диета приблизительно такая же, как и нормальное здоровое питание. В рационе должно содержаться большое количество белка. Калорийность должна составлять 120—150% от нормы, согласно возрасту.
Дополнительное питание
Детям старшего возраста при неадекватном нутритивном статусе вводят дополнительные высококалорийные продукты:
При недостаточности массы вводят дополнительное питание. Суточная доза витамина А для больных муковисцидозом детей любого возраста составляет 5000-10 000 ЕД, витамина D – 400-800 ЕД. Также необходимы витамины Е и К.
Лечение синдрома дистальной интестинальной обструкции при муковисцидозе
Если состояние ребенка не тяжелое, ему прописывают лактулозу. Для детей до 12 месяцев – 2,5 мл, для детей от 1 до 5 лет – 5 мл, для детей 6-12 лет – 10 мл, принимать 2 раза в сутки. Также прописывают Ацетилцистеин, который принимают 3 раза в день, доза от 200 до 600 мг.
Лечение синдрома дистальной интестинальной обструкции включает применение высокоосмолярных растворов, панкреатических ферментов, регидратационных препаратов.
Если состояние ребенка тяжелое, необходимо лечение в стационаре.
К каким докторам следует обращаться если у Вас Муковисцидоз у детей:
Муковисцидоз — что это за болезнь, причины, симптомы у детей, лечение
Муковисцидоз — это одно из наиболее распространенных заболеваний с наследственной предрасположенностью. Генная мутация, передающаяся от родителей, поражает практически все системы организма, но больше других страдают органы дыхания и пищеварения.
Согласно статистике на 10 тысяч новорожденных приходится один ребенок с данной патологией. В 15–20% случаев заболевание диагностируют в первые годы жизни ребенка при выявлении кишечной непроходимости.
В ряде случаев муковисцидоз диагностируется позже, поскольку некоторые симптомы болезни характерны и для других патологий. Без лечения дети с муковисцидозом умирают в раннем возрасте.
Заболевание вызывает мутировавший ген в седьмой паре хромосом. Если вторая хромосома нормальная, человек останется носителем гена и может передавать заболевание своим детям.
Мутировавший ген препятствует транспортировке ионов натрия и хлора, что вызывает закупорку протоков вязким секретом. Соответственно нарушается выделение всех остальных видов секрета, а именно потовых желез, дыхательных путей, стенок желудочно-кишечного тракта.
Нарушение выработки слизи в верхних дыхательных путях приводит к хроническому воспалению органов дыхания. Это связано с отсутствием защиты от попадания пыли и бактерий. Сбои в работе желез, выделяющих пот, слизь, слюну и пищеварительные соки приводит к тому, что выделения попадают в кишечник и бронхолегочные пути, препятствуя их нормальной деятельности.
Ферменты, вырабатываемые поджелудочной железой, вместо поступления в кишечник начинают разрушать ткань железы, формируя рубцы и кисты. Такие явления ведут к нарушениям деятельности системы пищеварения, дефициту массы тела, отставанию в росте и развитии.
Часто заболевание диагностируют в первые дни жизни ребенка, руководствуясь таким признаком как непроходимость кишечника. У младенца отмечают:
По мере роста ребенка у него отмечают сильный кашель, обильный стул с неприятным запахом и непереваренными частицами пищи, длительную желтуху, отставание в физическом развитии.
Характерным признаком заболевания, на который обычно обращают внимание родители – это соленый пот. На теле младенца заметны кристаллы соли, вызванные повышенной концентраций ионов натрия и хлора в потовых железах.
Если пациенты доживают до взрослого возраста, они страдают сильным кашлем, одышкой с выделениями мокроты, изменением формы пальцев, которые напоминают барабанные палочки. Обычно у больных муковисцидозом отмечают задержку формирования вторичных половых признаков. У девочек отсутствуют месячные, замедляется рост молочных желез.
Основные клинические формы заболевания
В зависимости от основной клинической картины выделяют три формы болезни:
Для муковисцидоза характерны стадии обострения и ремиссии. Обычно периоды обострения состояния пациента случаются 2–3 раза в год. В случае быстрого прогрессирования болезни пациент становится инвалидом.
Муковисцидоз может осложняться абсцессом легких, пневмотораксом — скоплением воздуха в плевральной полости, при котором больной испытывает острую дыхательную недостаточность и резкую боль в области грудной клетки.
Главный показатель, на который ориентируются при постановке диагноза, это уровень концентрации хлора в потовых железах. Если этот показатель превышает 60 ммоль/л, речь идет о патологии.
В роддоме всем новорожденным проводят скрининг на муковисцидоз. На 4–5 день жизни у младенца берут кровь из пятки для определения уровня иммуннореактивного трипсина. Если полученные показатели завышены, проводят анализ потовых проб. Ребенку также назначают генетическое обследование.
Диагноз ставят на основании полученных данных анализов и с учетом симптомов нарушения дыхательной и пищеварительной систем. Для диагностики большое значение также имеет наличие случаев заболевания у родственников ребенка.
Полностью устранить симптомы муковисцидоза и вылечить больного невозможно. Цель лечения — это максимальная стабилизация состояния пациента, обеспечение комфорта и улучшение качества жизни человека. Если ранее пациенты с муковисцидозом умирали в раннем детстве, сегодня при адекватной терапии и проживании в хороших условиях они доживают до взрослого возраста. Более трети больных преодолевают возрастную отметку в 18 лет.
Больные муковисцидозом могут вести полноценную жизнь при условии обеспечения их необходимыми лекарственными препаратами. Основная причина смертности больных — это тяжелые бронхолегочные осложнения.
Главные направления в лечении патологии:
При прогрессирующем снижении веса, часто повторяющихся обострениях, нарастающей потребности в кислородотерапии пациенту показано проведение трансплантации легких.
Профилактические меры начинаются на этапе планирования ребенка. Будущим родителям рекомендуется пройти ДНК-диагностику для определения риска носителя пораженного гена. Дополнительно назначается консультация генетика.
Во время беременности, на 13–14 неделе и далее на 16–20 неделе производят пренатальную ДНК-диагностику. Для этого у будущей матери берут околоплодные воды на анализ. Такая диагностика рекомендована тем, кто находится в группе риска. Это родители, у которых выявили мутировавший ген или уже имеющие ребенка, больного муковисцидозом.