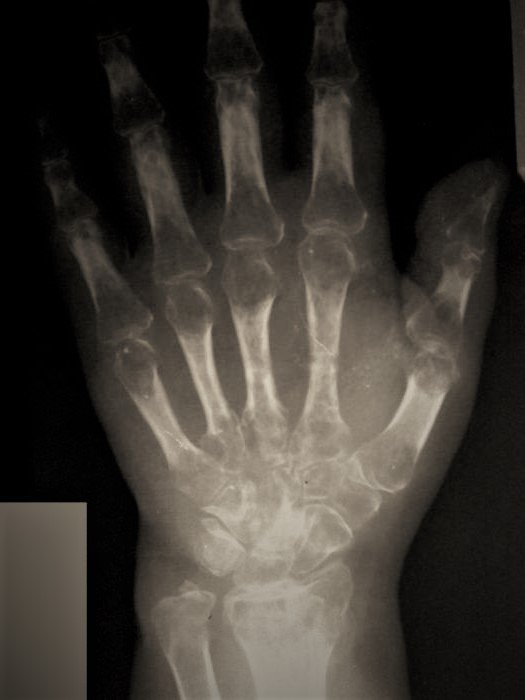
Что такое синдром зудека
Заболевание разделено Зудеком на три стадии в первую очередь на основании рентгеновских изменений:
1. острая стадия (Зудек I),
2. дистрофия (Зудек II),
3. атрофия (Зудек III).
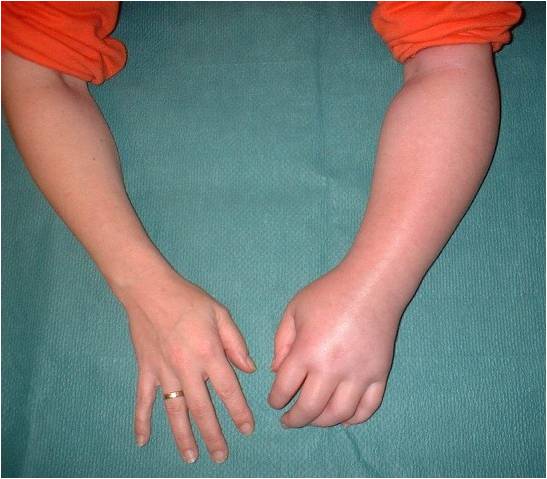
Стадия Зудек I (острая). При этом характерно отсутствие клинических симптомов улучшения (уменьшение боли, гиперемия, уменьшение припухлости, сморщивание кожи и т. д.), которые в нормальных условиях появляются уже в конце первой недели после повреждения. Отек не только не уменьшается, но даже увеличивается, кожа гиперемирована, боли усиливаются, ночной покой больного нарушен.
Боли не уменьшаются ни при иммобилизации, ни при поднятом положении конечности. Прикосновение к этому отделу конечности, особенно надавливание на мышщы, вызывает боль. К концу второй недели красный цвет кожи может переходить в синюшный, отмечается атрофия мускулатуры. Активные движения в суставах кисти ограничены, болезненны. На четвертой неделе рентгенограмма костей показывает неравномерное затенение.
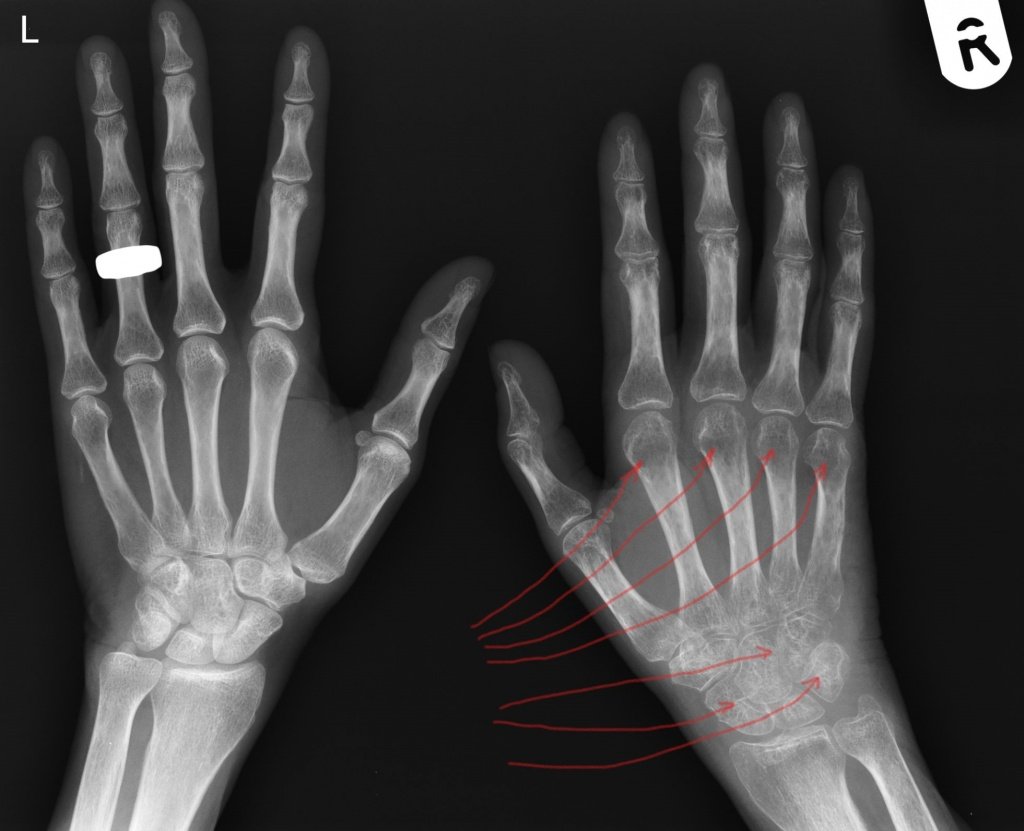
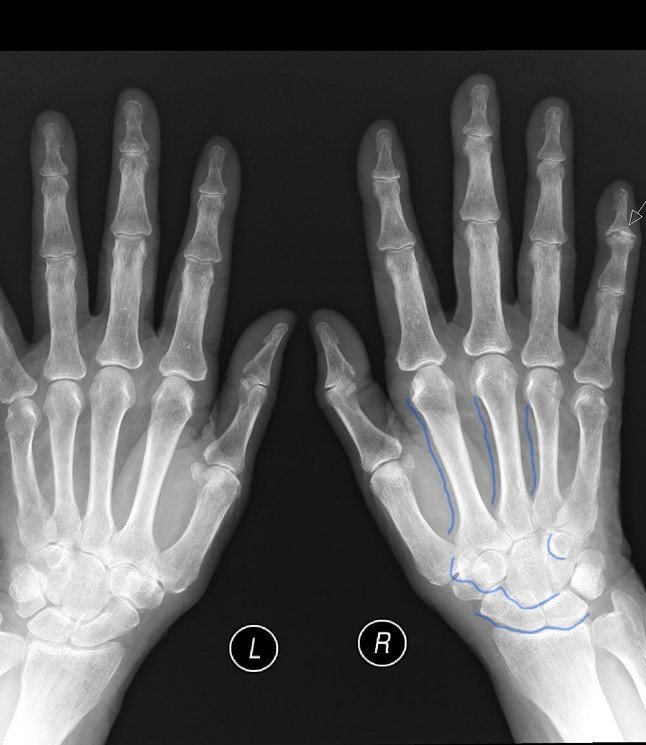
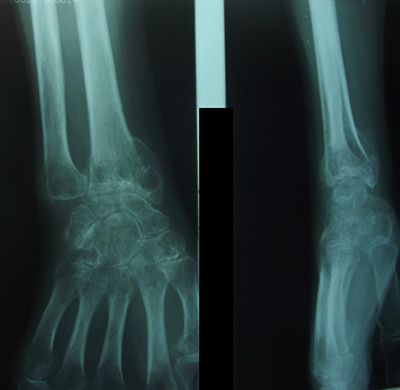
Если имеется рентгенограмма обеих кистей и предплечья, то признаки остеопороза наиболее рано выявляются в дистальных эпифизах пястных костей.
Стадия Зудек II (дистрофия). Боли держатся. Суставы неподвижны, попытки пассивного движения вызывают боль. Кожа цианотична, холодна, часто отмечается сильное потоотделение. На рентгенограмме неравномерное затенение выражено не так ясно, как в 1-ой стадии. Рисунок принимает облачный характер, ба-лочки губчатой кости исчезают, кортикальный слой суживается. Контуры кости выявляются так ясно, будто бы они очерчены карандашом.
Стадия Зудек III (атрофия). В отдельных случаях, несмотря на лечение, патологический процесс не улучшается и в течение полутора-двух лет доходит до конечной стадии. Кисть атрофична, холодна, суставы неподвижны. Ногти показывают трофические расстройства. Боли прекращаются. Дифференцированные скользящие ткани кисти замещаются соединительной тканью. В стадии атрофии на рентгенограмме выявляется бедность костей известью, и помимо этого хорошо видны оставшиеся балки губчатой кости (остеопороз).
В течение первой стадии процесс в любой момент может остановиться, и если это наступает в течение первых четырех недель, то возможно полное восстановление. Во второй стадии также имеется возможность восстановления. Кисть может снова функционировать, но прежняя мышечная сила не возвращается.
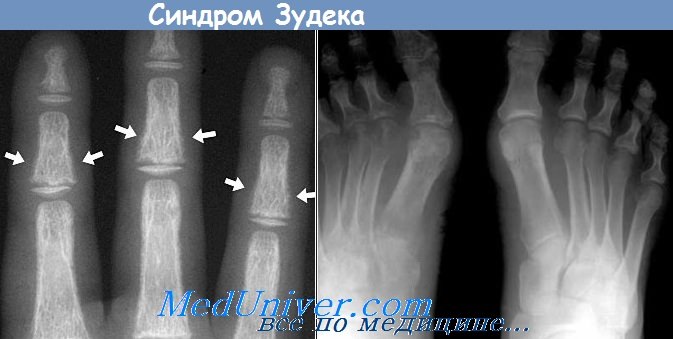
Третья стадия заболевания является стадией необратимых изменений. Ввиду того, что провести резкую границу между отдельными стадиями не представляется возможным (особенно трудно распознать I стадию), многие авторы считают более целесообразным различать острую и хроническую стадию заболевания (Блумензаат). Течение болезни Зудека в главных чертах приведено на схеме Шмитта.
Стадии синдрома Зудека по Шмитту
| Стадия заболевания | Физиологический и патологический процесс и его клинические признаки |
| Нет болезни | |
| Зудек III | конечная стадия с атрофией всех тканевых элементов |
Профилактика повреждений кисти, опасных с точки зрения наступления болезни Зудека: улучшение условий регенерации, необходимых для излечения, с созданием покоя для конечности. Кроме квалифицированной первичной обработки ран, чрезвычайно важна профилактика раневых инфекций, а также борьба с ними, так как случаи, осложненные инфекцией, протекают чрезвычайно тяжело.
Иммобилизация конечности в соответствующем положении очень важна не только при наличии переломов, но и при нагноительных заболеваниях, ушибах и растяжениях кисти.
Очень важно, если имеется возможность, избегать тех способов лечения, которые неминуемо сопровождаются болями, — репозиция, смена повязок. Неправильное стояние отломков, смена гипсовой повязки, а также вытяжение увеличивают опасность заболевания. Нельзя забывать о том, что лучшей профилактикой синдрома Зудека, наступающего в связи с операциями на кисти, являются атравматичная техника и оставление в ране по возможности минимального количества инородного материала.
Ранняя диагностика заболевания важна потому, что своевременно начатое лечение может спасти конечность. Ранний диагноз устанавливается на основании болей и физикальных данных, описанных при характеристике I стадии. Рентген при этом дает очень мало.
Лечение меняется соответственно стадиям. В первой стадии требуется постельный режим! Больной нуждается как в физическом, так и в психическом покое. Поврежденная конечность освобождается от всякой повязки, в том числе и от циркулярной гипсовой. Ей придается поднятое положение (при помощи гипсовой шины, подставки Кондон—Коша или же подушки). Из лекарственных средств даются сосудорасширяющие, болеутоляющие средства. В острой стадии заболевания любое вмешательство — репозиция, операция, пассивные движения, массаж — строго запрещено!
Создание покоя является решающим фактором. Из лекарственных средств можно применять средства, действующие на вегетативную нервную систему, транквилланты, поливитамины, витамин Д, фолликулярный гормон (андаксин, редерган, севенал, легатин, полибе, поливитамин-8 и т. д.). Особенно важны сосудорасширяющие средства (васкулат, толазолин). Внуттриартериальное введение прокаина на верхней конечности не нашло широкого применения по техническим причинам.
Однако новокаиновая блокада звездчатого узла, по нашему опыту, является чрезвычайно эффективной. Эта процедура повторяется через 2—4 дня в условиях стационара. Она производится по способу Гегста.
Активные движения могут быть начаты только после исчезновения отека и болей! Уменьшение гипергидроза является благоприятным признаком, но очень часто только преходящим, поэтому не следует рано прекращать лечение. Оставлять больного на произвол судьбы не следует даже в конечной стадии заболевания. Продолжительное функциональное лечение все же может восстановить хотя бы минимальную функцию конечности.
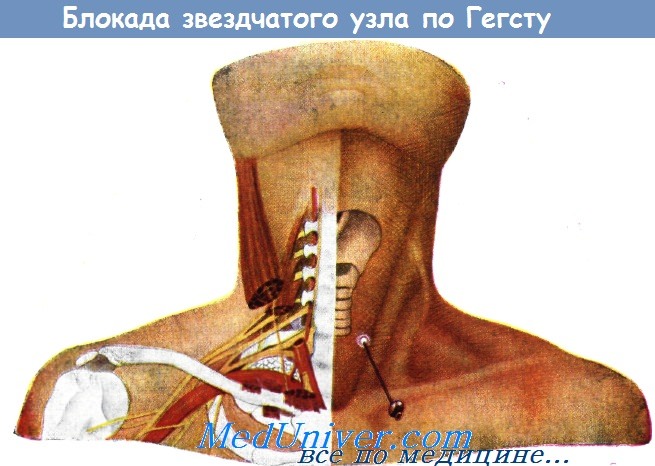
Медиально расположена трахея, а латерально — плевра и большие сосуды.
Справа указано место вкалывания иглы (обозначено белым кружком). Это место расположено по медиальному краю грудинноключичнососковой мышцы, по середине расстояния между верхним краем грудинноключичного сочленения и нижним краем кольцевидного хряща.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром Зудека (Болезнь Зудека)
Не стоит забывать и о сопутствующих патологиях пациента, а именно наличии остеопороза, сахарного диабета, неврологических заболеваниях периферической нервной системы, атеросклероза сосудов верхних и нижних конечностей, и т.д. Все указанные предрасположенности могут вызвать синдром Зудека и после небольших травм кисти (ушибы, растяжения, повреждения капсульно-связочного аппарата лучезапястного сустава и т.п.). Но при всем выше перечисленном, одинаковые по характеру и степени повреждения,
даже при одинаковом лечении по неизвестным причинам у одних пациентов приводят, а у других не приводят к дистрофическим состояниям. Во всяком случае, лабильность психики, приводящая к вегетативной дисрегуляции, имеет большое значение. На сегодняшний момент, синдром Зудека – это заболевание всего организма, имеющее периферические симптомы, выступающие на первый план. «Под периферическим синдромом Зудека подразумевается комплекс клинических, рентгенологических и микроскопических признаков дистрофического процесса, поражающего все ткани какого-либо отдела тела человека» (Хенцл).
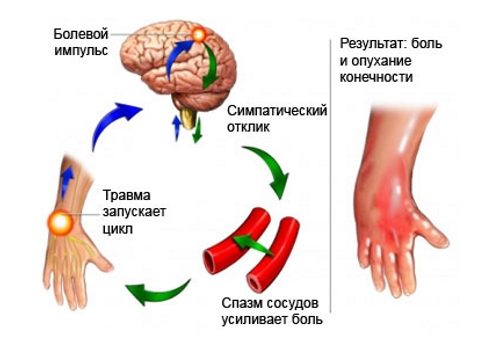
Восходящие нервные импульсы, исходящие из области повреждения, вызывают возбуждение симпатического нерва и этим сосудосуживающий эффект, за которым следует расширение сосудов. А нарушение равновесия сосудодвигательных нервов вызывает боль, отек и расстройство функции кисти (Лериш).
Для наглядного понимания и осознания протекающих процессов достаточно посмотреть на схему «порочного круга».
Вот почему, для достижения этой непростой задачи врач травматолог берет на себя свою зону ответственности (ЛФК, ортезирование, лекарственная терапия, направленная на консолидацию перелома, профилактика контрактуры пальцев, восстановление микроциркуляции в сосудах и тканях и т.п.), а врач невролог, восстанавливает и приводит в «порядок» периферическую нервную систему (симпатическая, вегетативная, периферическая нервная система и т.п.)
Итак, рассказав о всем, что вы могли прочесть, в конечном итоге причиной болезни (синдром Зудека) является повреждение тканей. Маурер в своих монографиях, определяет следующие факторы как причины заболевания:
Как видно с факторами, перечисленными выше, трудно поспорить, а надо принять и понять, что зачастую даже с виду «здоровый пациент» может иметь подобный синдром, причина может крыться далеко не в травме.
Многочисленные исследования последних 10-15 лет утверждают, что синдром Зудека чаще всего наблюдается у пожилых пациентов с гиперфункцией щитовидной железы, у пациентов с лабильной вегетативной нервной системой, у дистоников, у больных с лабильной психикой и страдающих сахарным диабетом. Наблюдались случаи, что лечение синдрома Зудека не давало эффекта у пациентов, которые после травмы имели неприятности семейного, служебного характера или же непосредственно связанные с лечением. Хенцел в своих статьях и монографиях писал о том, что «несомненно, прав утверждая, что во время лечения следует принимать во внимание как психическое и психологическое состояние, так и социальное положение пациента». Многие, получив травму или заболев недугом, в первую очередь боятся потерять работу, и все их мысли настроены не на выздоровление, а на скорейший выход на работу.
Хочется отметить, что у детей синдром Зудека наблюдается крайне редко, единичные случаи, которые обусловлены врожденными патологиями вышеуказанных систем организма, или же тяжелейшими полифокальными травмами (переломы с обморожением или сдавлением или ожогами и т.п.).
Характеристики, на которые нужно обращать пристальное внимание, при осмотре и опросе пациента для оценки тяжести рефлекторной симпатической дистрофии с целью этиотропного лечения и восстановления, приведены в таблице.
Заболевание разделено самим Зудеком (1900) на три стадии в первую очередь на основании рентгеновских изменений: (#актуальности не теряет и в наше время).
Стадия Зудек II (дистрофия). Боли в кисти держатся и не проходят. Суставы неподвижны, попытки пассивного (самостоятельно здоровой рукой двигать пальцы больной кисти) движения вызывают резкое усиление постоянно нестерпимой боли. Кожа цианотичная, на ощупь холодная, часто отмечается сильное потоотделение (ладонь больной кисти мокрая от пота). На рентгенограмме неравномерное затенение выражено не так ясно, как в 1-й стадии. Рисунок принимает облачный характер, балочки губчатой кости исчезают, корковый слой суживается. Контуры кости выявляются так ясно, как будто бы они очернены карандашом.
Стадия Зудек III (атрофия). В отдельных, далеко запущенных случаях и при крайне позднем обращении за квалифицированным этиотропным лечением, несмотря на предпринятые меры, патологический процесс не улучшается и в течение полутора-двух лет, от момента заболевания или травмы, доходит до конечной стадии. Кисть атрофична, холодная, суставы неподвижны. Ногти четко показывают трофические расстройства. Боли полностью прекращаются. Дифференцированные скользящие ткани кисти замещаются соединительной тканью (кисть как в панцире-перчатке, кожа в складки на тыле при защипывании не собирается). В этой стадии на рентгенограмме выявляется бедность костей известью, и помимо этого хорошо видны балки губчатой кости (крайне выраженная картина «тигрового» остеопороза).
Прогноз и лечение болезни Зудека.
Врач травматолог-ортопед по направлению ортопедической реабилитации, ЛФК и СМ Александр Борисович Тарасов
Синдром Зудека
Врачам травматологам, часто приходится сталкиваться в своей работе с таким явлением, как болевой синдром, возникающий после снятия гипсовых повязок, особенно после переломов в области запястья.
Данную патологию впервые описал немецкий врач П. Зудек в 1900 году, обнаружив на рентген-снимке пациента после сращения перелома некоторые изменения костной структуры и связал их с локальными вегетативными реакциями.
Причины возникновения наиболее часто связаны с травмами, переломами костей. Наиболее часто в практике врача встречается развитие данной патологии в процессе лечения перелома лучевой кости в типичном месте. Особенно, если данный вид перелома был со смещением и травматолог производил репозицию перелома. Повторные репозиции при данной травме в несколько раз увеличивают риск развития данного синдрома и значительно удлиняют сроки восстановления и нетрудоспособности. Так же длительная и неадекватная и неправильная иммобилизация гипсом поврежденных сегментов, отсутствие контроля за отёком мягких тканей, незнание сроков иммобилизации и фиксация конечности в нефизиологическом положении приводят к развитию данной патологии. Нарушается трофика и питание тканей в области перелома, местная тканевая гипоксия и реакции симпатической нервной системы приводят к изменению структуры кости, развитию пятнистого остеопороза, спаечного процесса в сухожильно-связочном аппарате и стойкой контрактуре смежного или повреждённого сустава.
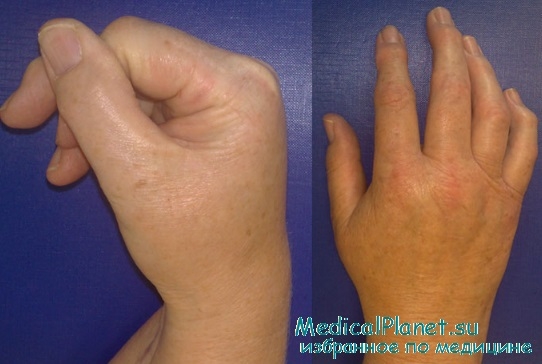
Пациент жалуется на практически постоянные боли в области травмы, на выраженную ограниченность движений в суставе, на не спадающий отёк мягких тканей и изменение рисунка кожи. Отмечается снижение мышечной силы, гипотрофия мышц и окружающих травму мягких тканей.
Диагноз ставится на основании данных анамнеза, жалоб пациента и характерной клинической картины. Лечение длительное, и не всегда приводит к полному восстановлению функции конечности и может длиться до 3−6 месяцев. В лечении принимает участие не только травматолог, но и врач невролог. Пациенту может быть поставлен диагноз — комплексный регионарный болевой синдром двух типов, первый — связанный непосредственно с травмой опорно-двигательного аппарата, а второй с непосредственным органическим поражением нерва
В комплексной терапии применяются анальгетики, нестероидные противовоспалительные препараты, витамины, миорелаксанты и препараты кальция. В начале заболевания рекомендовано применение местного охлаждения области травмы, криотерапия. Снимающая отёк и уменьшающая боль. После купирования острого болевого синдрома, хороший эффект оказывает применение физиотерапии — лазеролечение, электрофорез с хлористым кальцием. использование методов ЛФК, щадящего массажа и гимнастики, комплекса упражнений по восстановлению двигательной активности, так же способствуют восстановлению функции конечности. Иногда приходится прибегать к регионарным блокадам с новокаином. В редких случаях проводится оперативное лечение — операции на симпатической нервной системе.
Будьте здоровы!
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
Синдром Зудека-Турнера
Травмы конечностей — частое явление. Это связано с участием рук и ног в выполнении движений, быту, для опоры тела. Проблема в том, что 30 % травм заканчиваются развитием синдрома Зудека, чреватого инвалидностью.
Что такое синдром Зудека-Турнера?
Это объединение ряда симптомов дистрофических процессов в тканях после травм, то есть не отдельная нозология. В 1996 г эти состояния было предложено называть КРБС (комплексным региональным болевым синдромом). Обычно им страдают женщины после 45 лет, с нарушениями гормонального баланса.
Болезнь Зудека-Турнера чаще развивается при переломе луча в типичном месте и лодыжек. Связана она с возбуждением симпатического нерва, которое становится постоянным из-за длительно действующих раздражителей типа отека, боли. Это приводит к спазмам капилляров, а по истощении симпатической нервной системы наступает их дилатация. Происходит нарушение капиллярных стенок и микроциркуляции, метаболический ацидоз, тканевая гипоксия.
Нервные окончания раздражаются, появляются боли и костные участки начинают быстро рассасываться. Это так называемый «пятнистый остеопороз» на рентгене.
Дегенерация начинает превалировать над регенерацией, разрастается соединительная ткань, которая дополнительно сдавливает симпатический нерв. Таким образом замыкается патологический круг.
В течении синдрома Зудека выделяют 3 четкие стадии:
I стадия (алгическая, острая) — 3–6 месяцев. В месте повреждений наблюдаются острые боли, сосудодвигательные расстройства в виде покраснения кожи из-за расширения капилляров, локальный жар. Отек тестообразный с исчезновением кожного рисунка. При любом движении конечности боль усиливается и не исчезает даже в неподвижном положении. Пациенты считают это естественным растяжением связок и не торопятся к врачу. Прогрессирование состояния ведет к следующему этапу.
II стадия (дистрофическая) — длится 3–6 месяцев. Боль начинает снижаться, но появляется тугоподвижность суставов. Отек уплотняется, кожа бледнеет, становится синеватой и холодной на ощупь (мраморность кожи). Нередко появляется глянцевость кожи из-за tt истончения и гиперкератоз, гипертрихоз — утолщение. Нередки судороги мышц. Лечение на этой стадии еще может быть успешным.
III стадия (атрофическая) — боли уходят, начинает превалировать остеопороз. Такая картина развивается спустя полгода-год. Окончательная атрофия наступает в течение нескольких лет. Размеры конечности заметно уменьшаются. Снова возникают боли, активных движений нет. Лечение особого успеха не приносит, это уже инвалидизация.
Причины возникновения
Причины заболевания неясны и сегодня. Называют только факторы риска и инициирующий момент в виде травмы.
Факторами риска считаются:
— затяжные стрессы у 80 % больных в анамнезе;
— наличие соматических заболеваний — поражения ЖКТ, холецистит, гипертония, коронаросклероз;
— гормональные нарушения;
— особенности конституции — низкий рост и хрупкость, вес не больше 60 кг.
— плохо наложенный гипс, игнорирование статических упражнений;
— после снятия гипса — излишне горячие процедуры, грубый массаж и интенсивная разработка пассивных движений;
— непродолжительная реабилитация;
— слишком долгое или короткое ношение гипса;
— повышение нагрузки сразу после снятия гипса;
— слишком тугая повязка;
— позднее обращение за помощью;
— игнорирование физиотерапии.
Симптомы и признаки
— отек, боль и тугоподвижность в суставе после снятия гипса;
— пассивная гиперемия;
— мраморная кожа;
— сглаживание кожного рисунка;
— веретенообразные пальцы;
— повышеное потоотделение;
— уплотнение отека;
— гиперкератоз;
— распространение боли вверх на всю конечность;
— одеревенелость суставов с развитием контрактур.
Какой врач лечит?
Требуется консультация ортопеда-травматолога и невролога. Обследование можно пройти в Клинике Здоровья на Курской. Здесь имеется диагностическое оборудование последнего поколения и штат высококлассных врачей со стажем работы не менее 10 лет. Узкие специалисты направят на диагностику для постановки точного диагноза (КТ, МРТ), помогут разработать тактику лечения, не выходя за пределы клиники.
Методы лечения
Лечение определяется стадией:
1 стадия — витамины, миорелаксанты, сосудорасширяющие, противовоспалительные средства, массаж и прохладные компрессы.
2 стадия — кальцийсодержащие препараты, кортикостероиды. Дополнительно назначают сеансы иглоукалывания, кинезиотерапии, ультразвука, магнитной терапии, лазеролечения, ЛФК. При неэффективности консервативного лечения прибегают к хирургическому — симпатической блокаде нервных стволов.
3 стадия — только операция. Производится пресечение нервных волокон (симпатэктомия), рассечение лучевой кости или артродез (закрепление сустава в одном положении). При этом рекомендуется разрабатывать сустав даже при наличии боли.
Результаты
Прогноз зависит от степени прогрессирования заболевания. 1 и 2 стадия излечивается за 5–6 месяцев. На 3 стадии возможно удастся частично восстановить подвижность сустава.
Реабилитация и восстановление образа жизни
Реабилитация предусматривает расширение амплитуды движений, прогулки и вовлечение поврежденной конечности в обычный образ жизни. Рукой можно просто крутить мяч.
Реабилитация требует присутствия инструктора ЛФК, который будет правильно корректировать и распределять нагрузки, контролировать правильность техники. Только в этом случае можно говорить о максимальной пользе. Это еще одна веская причина пройти реабилитацию в Клинике Здоровья. Здесь полная комплектация команды профессиональных реабилитологов.
сильные нагрузки после иммобилизации, поднятие тяжестей могут стать провокаторами синдрома. Это же касается излишне горячих тепловых процедур, интенсивного грубого массажа.
Важно! Не забывайте держать руку в процессе лечения в правильном положении: днем на уровне груди, ночью высоко над подушкой.
Образ жизни при синдроме Зудека-Турнера
На первый план выдвигается профилактика травматизма. Особенно осторожными должны быть пожилые, пациенты с хроническими патологиями, характерными конституциональными особенностями. Очень полезна подводная гимнастика, гравитационная терапия в центрифуге, трудотерапия и специальные игры. Периодически следует проходить курсы массажа и физиотерапии. Привычные действия следует выполнять как обычно, не ограничивая интенсивность.