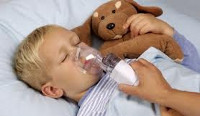
Бронхиальная астма у детей
Содержание статьи
Бронхиальная астма представляет собой хроническое заболевание дыхательных путей, носящее воспалительный характер и сопровождающееся удушьем, кашлем и другой тяжелой симптоматикой.
Дети обычно страдают атопической формой болезни. Ее причина – аллергическая реакция, вследствие которой сужается просвет бронхов. Данная реакция проявляется из-за вдыхания аллергенов: пыли, пыльцы и др.
У детей самого раннего возраста поводом к развитию болезни часто становится употребление пищевых аллергенов.
Самая редкая форма для детей – инфекционно-аллергическая, которая проявляется вследствие хронических инфекционных недугов дыхательных путей.
Бронхиальная астма у детей: симптомы и лечение
Признаки бронхиальной астмы у ребенка
Бронхиальная астма очень схожа с другими заболеваниями органов дыхания. Ее часто путают даже с обычной простудой. Поэтому родителям нужно крайне внимательно наблюдать за ребенком. Первыми признаками болезни являются:
Как выглядит приступ бронхиальной астмы у детей?
Приступ может развиваться по-разному, однако обычно имеет довольно типичную клиническую картину. Начинается с кашля, который может сопровождаться кожной сыпью, ринитом. Дыхание малыша становится неровным, присутствуют короткие вдохи, а выдохи даются с явным трудом. Дыхание сопровождается свистящим хрипом, со стороны приступ выглядит так, словно ребенок ловит ртом воздух. При этом может бледнеть кожа, синеть губы. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6591438/
Shyamali C. Dharmage, Jennifer L. Perret and Adnan Custovic
Epidemiology of Asthma in Children and Adults
// Front Pediatr. 2019; 7: 246
Что делать при приступе?
Когда у детей проявляется бронхиальная астма, родители испытывают страх и нередко – панику, однако необходимо успокоиться и принять такие меры, как:
Даже если Вы волнуетесь и переживаете, не показывайте этого, не провоцируйте страх у ребенка – это значительно усугубит его состояние.
Если состояние ребенка не изменяется на фоне приема препарата и принятых мер, необходимо вызвать скорую помощь.
Причины бронхиальной астмы у детей
Также нередко у детей бронхиальная астма развивается по психосоматическим причинам. Существует теория, что данное заболевание развивается на фоне сильной зависимости от матери, является выражением недостатка внимания. Приступ при этом становится подобием плача младенца, зовущего мать.
Диагностика и ее трудности
Выявить болезнь у ребенка сложнее, чем у взрослого. Причиной является то, что дети, особенно самого младшего возраста, не могут точно и правильно описать свое состояние. При этом диагностика тем труднее, чем умереннее симптоматика и дискомфорт, испытываемый пациентом.
Трудность связана и с особенностью строения бронхов у малыша. До пяти лет они имеют более узкий просвет, а у ребенка в целом менее развиты мышцы. Из-за этого главные проявления болезни – это активный отход густой мокроты и отек слизистой, а не удушье или бронхоспазм. На основе этого бронхиальную астму часто путают с ОРВИ и другими аналогичными заболеваниями не только родители, но и врачи. Зачастую заболевание прогрессирует несколько лет, прежде чем его верно диагностируют.
В целом для диагностики астмы важны следующие главные параметры:
У маленьких детей не всегда возможно объективно оценить все эти параметры. Поэтому наибольшее внимание уделяется:
Также проводится дифференциальная диагностика для исключения болезней, сопровождающихся свистящими хрипами: врожденных аномалий, инфекций, механических факторов, например, наличия инородного тела в бронхах.
Осложнения бронхиальной астмы у детей:
Как лечить бронхиальную астму у детей?
Для купирования приступов, снижения их частоты, улучшения общего состояния может быть принят комплекс мер:
Для улучшения состояния ребенка родителям необходимо:
Почему следует выбрать «СМ-Клиника»?
Наш медицинский центр – это штат одних из лучших в городе пульмонологов и других детских врачей, передовое диагностическое оборудование и внимательное отношение к каждому маленькому пациенту.
Приходите к нам, если заметили у Вашего ребенка первые признаки бронхиальной астмы. Мы в кратчайшие сроки диагностируем заболевание и подберем эффективную терапию.
Бронхиальная астма у детей
Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
МКБ-10
Общие сведения
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
Причины
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители гриппа, парагриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
Патогенез
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Симптомы
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
Диагностика
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
Лечение бронхиальной астмы у детей
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Прогноз и профилактика
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.
Бронхиальная астма у детей
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, сопровождающееся спазмом бронхиального дерева. Лечением болезни занимается пульмонолог, при необходимости привлекаются аллерголог и иммунолог.
Общие сведения
Бронхиальная астма признана одной из наиболее распространенных хронических патологий среди детей школьного возраста. Численность больных увеличивается с каждым годом, что связывают с ухудшением экологической обстановки.
Астма – серьезная и тяжелая патология, которая в отсутствие лечения сопровождается развитием осложнений. Наименее опасные – частые ОРВИ, хронические риниты, синуситы. Но есть и более серьезные. Отсутствие адекватной коррекции заболевания существенно ухудшает качество жизни больного, ведет к нарушениям физического и умственного развития и даже к опасным для жизни состояниям.
Природа заболевания до конца не выяснена. Патология считается многофакторной. Предрасположенность определяется генетически. У детей бронхиальная астма чаще развивается на фоне аллергических реакций.
Патогенез бронхиальной астмы у детей
При бронхиальной астме нарушается реакция слизистой бронхиального дерева на определенные условия (триггеры). К таковым относят повышенную или пониженную температуру и влажность воздуха, вдох аллергенов (пыльца, шерсть, пылевой клещ), контакт с лекарственными и химическими веществами, физические нагрузки, стрессовые ситуации.
В результате в слизистой бронхов развивается дисфункциональное иммунное воспаление. Эпителиальная выстилка отекает и в целях защиты вырабатывает чрезмерное количество слизи. Однако при бронхиальной астме происходит ее сгущение, развивается частичная или полная обструкция бронхов. Ситуация усугубляется бронхоспазмом – сокращением гладких мышц бронхов. В итоге просвет бронхиального дерева значительно сужается (из-за обструкции слизью и спазма мышц). Пациент страдает от приступов мучительного кашля и затруднений при выдыхании из легких воздуха (экспираторная одышка). Объем поступаемого в организм кислорода резко сокращается, все ткани начинают испытывать гипоксию (кислородное голодание), вследствие чего нарушаются любые биохимические реакции.
Виды бронхиальной астмы у детей
В зависимости от причины возникновения заболевания выделяют следующие типы бронхиальной астмы у детей:
Также существует аспириновая астма. Отдельно рассматривают бронхиальную астму, проявляющуюся при физических или умственных нагрузках.
В зависимости от частоты возникновения приступов и их тяжести астма бывает легкой, среднетяжелой и тяжелой.
Симптомы бронхиальной астмы у детей
На начальной стадии развития симптомы бронхиальной астмы у детей и подростков могут быть смазанными и напоминать простуду. Однако позже клиническая картина становится более характерной. Заболевание проявляется:
У детей с бронхиальной астмой длительное время наблюдается кашель с хрипами. Симптом усиливается во время активных игр, стрессовых ситуаций (во время плача, испуга), в ночное время. Приступы возникают вскоре после того, как малыш укладывается в постель.
После кашля возникает чувство нехватки воздуха. Дыхание учащается, появляются свистящие хрипы, движения грудной клетки становятся более заметными, выдохнуть больному тяжело, т.к. приходится подавлять сильное сопротивление со стороны суженных бронхов. После приступов ребенок вялый, апатичный, сонливый.
Приступ бронхиальной астмы у ребенка
Сильный приступ бронхиальной астмы у детей – это потенциально опасное состояние со специфическими симптомами, требующее немедленной помощи. Во время обострения отмечается:
В этом случае требуется немедленный вызов скорой помощи. В зависимости от состояния ребенка, врачи окажут помощь на месте или госпитализируют маленького пациента.
Причины бронхиальной астмы
Однозначно указать точную причину развития бронхиальной астмы у детей невозможно. Предрасполагающими факторами считаются:
На данный момент предрасполагающим фактором считается и пищевая аллергия. Спровоцировать астму может длительное употребление продуктов, которые стимулируют аллергизацию организма (шоколад, пряности, добавки) на фоне отягощенной наследственности.
Диагностика бронхиальной астмы у детей
Врачи «СМ-Доктор» имеют огромный опыт в диагностике и лечении бронхиальной астмы у детей. При своевременном выявлении заболевания и правильном подходе к терапии можно свести к минимуму количество приступов и значительно улучшить качество жизни больного. А особенностью бронхиальной астмы детского возраста считается возможность полного излечения. Это связано с тем, что организм ребенка постоянно и динамично развивается. Поэтому если создать такие условия, при которых бронхи начнут нормально реагировать, и иммунитет будет адекватно работать, то ребенок полностью избавиться от заболевания, которому не будет места во взрослой жизни.
Врач тщательно изучает анамнез (в том числе семейный), собирает жалобы, выслушивает сердце и легкие. Оценивая эти сведения в совокупности с результатами дополнительного обследования, доктор ставит диагноз и подбирает оптимальное лечение.
Для выявления провоцирующих факторов определяют аллергический статус. По анализам крови и бронхиальной слизи определяют тяжесть заболевания. Для оценки степени обструкции делают рентгенографию легких.
Лечение бронхиальной астмы у детей
Задачей терапии является эффективный контроль болезни, который обеспечит для ребенка возможность жить полноценной жизнью (заниматься спортом, правильно развиваться умственно и физически). При правильно подобранном лечении симптомы удается полностью контролировать, а осложнения предупреждать.
В лечении бронхиальной астмы у детей используется комплексный подход, основанный на причине и стадии заболевания, выраженности симптомов, частоте приступов, возрасте ребенка, сопутствующих заболеваниях. Программа базируется на исключении факторов, провоцирующих приступ (аллергены, стрессы, перенапряжения и т.д.). С учетом формы заболевания назначают лекарственные препараты, которые устраняют воспаление в бронхах, нормализуют секрецию и выведение слизи, снижают реактивность бронхов. Отдельно подбирают средства для экстренного купирования приступов, которые снимают бронхоспазм и восстанавливают вентиляцию легких.
Лечение любых заболеваний (гриппа, ОРВИ, простуды и даже головной боли) у ребенка с бронхиальной астмой должно проходить под контролем врача.
Осложнения бронхиальной астмы у детей
Без ежедневного контроля и тщательного приема препаратов астма может стать причиной тяжелых осложнений, некоторые из которых опасны для жизни:
Прогноз и профилактика бронхиальной астмы у детей
Бронхиальная астма – это хроническое заболевание, которое сохраняется на всю жизнь у 2 из 3 заболевших детей. После полового созревания симптомы могут как усилиться, так и ослабеть. Качество жизни во многом зависит от правильно подобранного лечения и профилактических мероприятий. Родителям важно знать признаки обострения бронхиальной астмы у ребенка и своевременно принимать меры по его купированию.
Профилактические меры актуальны для детей, склонных к аллергии, а также чьи близкие родственники страдают от астмы. Такие мероприятия необходимо проводить с самого рождения. Для профилактики бронхиальной астмы следует:
Наиболее эффективны меры, направленные на общее укрепление организма и стимуляцию иммунитета. К таковым относят активный образ жизни, полноценное питание, ежедневные прогулки на свежем воздухе, закаливание.
В «СМ-Доктор» работают квалифицированные детские пульмонологи, аллергологи и иммунологи. Специалисты детально оценят состояние ребенка, составят индивидуальный прогноз в отношении бронхиальной астмы и при объективном диагностировании заболевания назначат целенаправленное лечение. Обращайтесь к лучшим врачам, которые помогут ребенку дышать полной грудью, расти и развиваться правильно!
Бронхиальная астма у детей
Общая информация
Краткое описание
Бронхиальная астма – гетерогенное заболевание, характеризуется хроническим воспалением дыхательных путей, ассоциированное с гиперреактивностью бронхов. Определяется наличием в анамнезе респираторных симптомов таких как: одышка, затрудненное дыхание, чувство сдавленности в груди, кашель, которые варьируют во времени и по своей интенсивности и связаны с вариабельным ограничением экспираторного потока [GINA, 2017].
Соотношение кодов МКБ-10:
| МКБ-10 | |
| Код | Название |
| J45.0 | Астма c преобладанием аллергического компонента |
| J45.1 | Астма неаллергическая |
| J45.8 | Смешанная астма |
| J45.9 | Астма неуточненная |
| J46 | Астматический статус |
Дата разработки/пересмотра протокола: 2013/пересмотр 2017 год.
Сокращения, используемые в протоколе:
| АБЛА | – | аллергический бронхолегочный аспергиллез |
| АД | – | артериальное давление |
| АЛТР | – | антагонисты лейкотриеновых рецепторов |
| БА | – | бронхиальная астма |
| ВДП | верхних дыхательных путей | |
| ГКС | – | глюкокортикостероиды |
| ГЭР | – | гастроэзофагеальный рефлюкс |
| ДАИ | – | дозированный аэрозольный ингалятор |
| ДДБА | – | длительнодействующие бета-агонисты |
| ДПИ | – | дозированный порошковый ингалятор |
| ФЖЕЛ | – | фиксированная жизненная емкость легких |
| ИВЛ | – | искусственная вентиляция легких |
| ИГКС | – | ингаляционный глюкокортикостероид |
| КДБА | бета-2-агонистами короткого действия | |
| β2-КД | – | β2 агонисты короткого действия |
| КТ | – | компьютерная томография |
| ЛФК | – | лечебно-физическая культура |
| ОАК | – | общий анализ крови |
| ОРВИ | – | острые респираторно-вирусные инфекции |
| ОФВ1 | – | объем форсированного выдоха за первую секунду |
| ПСВ | – | пиковая скорость выдоха |
| СИТ | – | специфическая иммунотерапия |
| СОЭ | – | скорость оседания эритроцитов |
| УД | – | уровень доказательности |
| ФВД | – | функция внешнего дыхания |
| ФЭГДС | – | фиброгастродуоденоскопия |
| ЧДД | – | частота дыхательных движений |
| ЧСС | – | частота сердечных сокращений |
| ЭКБ | – | эозинофильно-катионный белок |
| ЭКГ | – | электрокардиография |
| ЭХОКГ | – | эхокардиография |
| Ig E | – | иммуноглобулин Е |
| Ig G | – | иммуноглобулин G |
| eNO | – | оксид азота в выдыхаемом воздухе |
| SaO2 | – | сатурация кислорода |
Пользователи протокола: врачи общей практики, врачи-педиатры, врачи-детские аллергологи, врачи педиатрических стационаров.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация:
Тяжесть бронхиальной астмы устанавливается ретроспективно, через несколько месяцев приема препаратов контроля: в зависимости от того, на какой ступени лечения удается достичь у ребенка контроля астмы.
Тяжесть течения БА можно определить по объему терапии, позволяющей хорошо контролировать симптомы заболевания:
· легкая БА – это астма, контроль над симптомами которой достигается при небольшом объеме терапии, соответствующей ступени 1-2.
· среднетяжелая БА – соответствует ступени 3 терапии астмы.
· тяжелая БА – лечение соответствует 4-5 ступени («резистентная» астма).
В зависимости от периода болезни:
· приступ – острый эпизод экспираторного удушья, затрудненного и /или свистящего дыхания спастического кашля при резком снижении ПСВ;
· период ремиссии – достижение контроля;
· ремиссия может быть «полной» – при достижении хорошего и полного контроля и «неполной» при сохранении минимальных симптомов, не ограничивающих жизнедеятельность.
По тяжести приступа:
· при легком обострение ребенок в сознание, может говорить ( учитывать возрастные особенности), хрипы непостоянные, пульсоксиметрия ≥95%, умеренная тахикардия, нет цианоза;
· при среднетяжелом обострение не экипирующееся приступ в течение суток, несмотря на адекватную сочетанную терапию глюкокортикостероидами в сочетании с бронходилататорами. Пульсоксиметрия ≥ 92%;
· при тяжелом обострение угнетение сознания, сонливость, ребенок может говорить отдельные слова, частота пульса ≥200 уд/мин (до 3-х лет ) и ≥ 180 уд/мин ( до 4-5 лет), выраженный цианоз. Пульсоксиметрия
| Симптомы БА в течение 4 недель | Уровни контроля БА | |||
| Контролируемая | Частично контролируемая | Неконтролируемая | ||
| Дневные симптомы БА, длящиеся более чем несколько мин чаще, чем 2 раза в нед. Для детей до 6 лет – чаще, чем 1 раз в нед | Да □ Нет □ | |||
1–2 из перечисленных симптомов
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии:
Кашель: повторяющийся или персистирующий непродуктивный кашель, который может ухудшаться ночью или сопровождаться дистанционными хрипами или затрудненным дыханием; кашель возникает при физической нагрузке, смехе, плаче или контакте с табачным дымом при отсутствии респираторной инфекции в текущий момент; длительный кашель в период новорожденности и кашель при отсутствии простуды
Дистанционные хрипы: повторяющиеся хрипы, включая хрипы во сне или при воздействии триггеров (физическая нагрузка, смех, плач, табачный дым, загрязненный воздух)
Затрудненное дыхание или одышка: возникают при физической нагрузке, смехе, плаче
Снижение активности: не бегает, но может играть или смеяться вместе с другими детьми и в той же интенсивности; устает во время прогулок (просится на руки)
Анамнез или семейный анамнез: наличие других аллергических заболеваний (атопический дерматит или аллергический ринит); астма у родственников первой линии
Пробное лечение ИГКС в низких дозах и по потребности – КДБД: клиническое улучшение в течение 2-3 месяцев лечения препаратами контроля и ухудшение после прекращения такого лечения.
У многих пациентов БА начинается в раннем возрасте. У детей младше 5 лет акцентируется внимание на наличии трех паттернов свистящего дыхания.
Первая группа детей — это дети с такими характерными симптомами, как кашель, затрудненное дыхание и визинг, которые длятся менее 10 дней в течение инфекции верхних дыхательных путей, повторяются 2–3 раза в год, и данные симптомы отсутствуют между эпизодами затрудненного дыхания и/или визинга.
Следующая группа включает пациентов, у которых длительность симптомов увеличена (> 10 дней в течение инфекции ВДП), частота эпизодов > 3 в год или тяжелые эпизоды и/или ночные ухудшения, между эпизодами ребенок может иметь редкий кашель, визинг или затрудненное дыхание.
И третий паттерн — то же самое, как и в предыдущем случае, плюс отягощенная наследственность по атопии, или у ребенка уже есть проявления той или иной аллергической патологии. Характерные признаки БА у детей 5 лет и младше: кашель, визинг, затрудненное дыхание или одышка, снижение активности, положительный эффект от пробного лечения низкими дозами ингаляционными глюкокортикостероидами (иГКС) и бета-2-агонистами короткого действия.
Возрастные особенности БА:
Дети до 2-х лет:
· отягощенный анамнез по аллергическим заболеваниям;
· высокая частота пищевой аллергены, медикаменты, выраженные кожные реакции;
· раннее начало обструктивного синдрома на фоне ОРВИ
· положительный эффект от бронхолитической терапии
Дети 2-5 лет:
· ключевой критерий диагностики БА – персистирование на протяжении последнего года;
· наиболее частые триггеры – вирусы;
· БА, провоцируемая физической нагрузкой, так же может быть уникальным фенотипом в этом возрасте.
Дети 6- 12 лет:
· провоцируемая вирусами астма остается обычной формой заболевания;
· обострения, вызванные аллергенами, и сезонность можно выделить без особых затруднений.
Старше 12 лет:
· БА может впервые проявляться в подростковом возрасте; настораживающим симптомом является бронхоспазм на физическую нагрузку;
· могут быть дополнительные проблемы при выборе тактики ведения, отказ от регулярного приема лекарств, от каких-либо ограничений поведении. Возможно начало курения, оказывающего негативное влияние на течение БА;
· страх удушья формируют тревожность, чувство отверженности, подкреплённые переживаниями связанного с заболеванием.
Лабораторные исследования:
· исследование уровня общего иммуноглобулина Е (IgE) – возможно повышение, что указывает на аллергический характер воспаления, степень сенсибилизации (по показаниям аллерголога/пульмонолога);
· определение уровня специфических иммуноглобулинов (sIgE) специфической аллергической сенсибилизации может подтвердить диагноз, определить причинно-зависимые триггеры, воздействие которых следует ограничить (проводится в специализированной клинике);
Инструментальные исследования:
· пульсоксиметрия – метод определения степени насыщения крови кислородом, проводится при обострении астмы. Снижение уровня сатурации оксигемоглобина отражает в большей степени вентиляционно-перфузионные нарушения, чем состояние вентиляционной функции легких;
· пикфлоуметрия – определение пиковой скорости выдоха. При проведении пикфлоуметрии выявление снижения показателей ПСВ, определяемых по таблицам или номограммам, более чем на 20% по сравнению с ожидаемым; повышение ПСВ более чем на 15% от исходного уровня после ингаляции 200 мкг сальбутамола; более чем 20% различие между утренними и вечерними показателями ПСВ (проводится детям старше 5 лет);
· спирография – метод позволяющий исследовать функции внешнего дыхания. При проведении спирометрии (у детей старше 5 лет) оценивается исходный уровень ОФВ1 и ФЖЕЛ, а также прирост ОФВ1 после ингаляции с сальбутамолом (200 мкг). Увеличение прироста ОФВ1> 15% является одним из критериев диагностики БА (проводится детям старше 5 лет);
· рентгенологическое исследование органов грудной клетки (по показаниям). В период обострения выявляются признаки гипервентиляции, горизонтальное расположение ребер, уплощение купола диафрагмы, расширение межреберных промежутков;
В педиатрической практике необходимо проводить корреляцию с данными анамнеза, клинической симптоматикой и результатами аллерготестирования.
Уровень контроля: оценка контроля вопросник Asthma Control Test АСТ, TRACK.
Перечень дополнительных диагностических мероприятий:
· компьютерная томография легких (по показаниям) для исключения интерстициального легочного заболевания, бронхоэктазов, бронхиолита или инфекций. При сочетании БА с аллергическим риносинуситом по показаниям рассматривается КТ пазух носа;
· определение уровня оксида азота в выдыхаемом воздухе (eNO). Метод позволяет оценить степень выраженности воспалительной реакции в дыхательных путях проводится по показаниям (затрудненная диагностика, оценка риска обострений), при наличии соответствующего оборудования обученным персоналом;
· цитологическое исследование мокроты – наличие эозинофилов и большого количества десквамированного эпителия или нейтрофилов.
· бронхоскопия (по показаниям) – исследование газового состава артериальной крови при сатурации кислорода (SpO2)
| аллерголог | с целью оценки аллергологического статуса и уточнения диагноза БА |
| ЛОР | для диагностики и лечения аллергического ринита (АР) и лор-патологии |
| пульмонолог | при проведении дифференциального диагноза (для исключения муковисцидоза, врожденных пороков развития бронхолегочной системы и др.) |
| инфекционист | бронхолога (по показаниям) с целью проведения диагностической бронхоскопии/фибробронхоскопии при дифференциальной диагностике БА с врожденными пороками развития бронхолегочной системы, инородным телом, затяжными бронхитами неясной этиологии |
| Консультация других узких специалистов – по показаниям | |
Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Аминофиллин (Aminophylline) |
| Беклометазон (Beclomethasone) |
| Будесонид (Budesonide) |
| Вилантерол (Vilanterol) |
| Декстроза (Dextrose) |
| Дорназа альфа (Dornase alfa) |
| Ипратропия бромид (Ipratropium bromide) |
| Магния сульфат (Magnesium sulfate) |
| Мометазон (Mometasone) |
| Монтелукаст натрия (Montelukast sodium) |
| Натрия хлорид (Sodium chloride) |
| Омализумаб (Omalizumab) |
| Преднизолон (Prednisolone) |
| Салметерол (Salmeterol) |
| Сальбутамол (Salbutamol) |
| Тиамфеникола глицинат ацетилцистеинат (Thiamphenicol, glycinate acetylcysteinate) |
| Тобрамицин (Tobramycin) |
| Флутиказон (Fluticasone) |
| Флутиказона фуроат (Fluticasone furoate) |
| Формотерол (Formoterol) |
| Циклесонид (Ciclesonide) |
| Эпинефрин (Epinephrine) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Лечение астмы должно представлять собой циклический непрерывный процесс, включающий оценку состояния пациента, коррекцию терапии (медикаментозной и немедикаментозной) и обязательный контроль ответа на проводимое лечение. Задачей лечения БА является достижения контроля с длительной ремиссией и предупреждение обострения. У каждого ребенка наряду с универсальной стратегией необходимо учесть и индивидуальные особенности для выбора средств и методов лечения.
Немедикаментозное лечение:
Режим: создание гипоаллергенного быта (заключается в устранении бытовых, эпидермальных, пыльцевых аллергенов, которые чаще других трансформируются в астматический статус).
Диета: гипоаллергенная диета (исключение пищевых аллергенов, пищевых добавок).
· дыхательная гимнастика и ЛФК для тренировки дыхательной мускулатуры больного в межприступном периоде астмы (у детей более показана дыхательная гимнастика с форсированным выходом);
· психотерапия (способствует выявлению психологических особенностей больных, своевременной диагностики и психотерапевтической коррекции нервно-психического статуса).
Медикаментозное лечение
Антихолинергические средства (ипратропия бромид), являются препаратами второй линии. Комбинации с β2—агонистом может обеспечивать более выраженный бронхорасширяющий эффект.
Доза препарата у подростков старше 12 лет при острых приступах бронхоспазма в зависимости от тяжести приступа дозы могут варьировать от 1 мл (1 мл=20 капель) до 2,5 мл (2,5 мл=50 капель). У детей в возрасте 6-12 лет при острых приступах бронхиальной астмы в зависимости от тяжести приступа дозы могут варьировать от 0,5 мл (0,5 мл=10 капель) до 2 мл (2 мл=40 капель). У детей в возрасте до 6 лет (масса тела
| Препарат | Низкие/средние дозы (мкг) | Высокие дозы (мкг) |
| Будесонид для небулайзерной терапии | 250-500 | >500 |
| Флутиказона пропионат (ДАИ) | 100-200 | >200 |
| Бекламетазона дипропропионат (ДАИ) | 100-200 | >200 |
| Низкие, средние и высокие суточные дозы ИГКС (мкг) | |||
| Взрослые и подростки (старше 12 лет) | |||
| Препарат | Суточные дозы | ||
| Низкие дозы | Средние дозы | Высокие дозы | |
| Будесонид для небулайзерной терапии | 200–400 | >400–800 | >800-1600 |
| Будесонид ДПИ | |||
| Флутиказона пропионат | 100–250 | >250–500 | >500-1000 |
| Флутиказона фуроат* | 100 | — | 200 |
| Бекламетазона дипропионат | 200–500 | >500–1000 | >1000 |
| Циклезонид (ДАИ) | 80-160 | >160-320 | >320-1280 |
| Мометазона фуроат | 110–220 | >220–440 | >440 |
| Дети 6-11 лет | |||
| Будесонид для небулайзерной терапии | 100–200 | >200–400 | >400 |
| Бекламетазона дипропионат ДАИ | 100–200 | >200–400 | >400 |
| Флутиказона фуроат* | — | — | — |
| Флутиказона пропионат | 100–200 | >200–400 | >400 |
| Циклезонид (ДАИ) | 80 | >80-160 | >160 |
| Мометазона фуроат | 110 | ≥220– | ≥440 |
Медикаментозное лечение проводится в зависимости от возраста, степени тяжести заболевания и уровня его контроля и делится на 5 ступеней.
Терапия 1 ступени: Симптоматическая терапия (КДБА) по потребности (УД D). Рекомендуется для пациентов с редкими симптомами (менее 2 раз в неделю), возникающими только в дневное время и длящимися непродолжительное время (до нескольких часов). Категорически не рекомендуется использование длительно действующих β2-агонистов (ДДБА) в качестве симптоматической терапии без базисного лечения ИГКС вследствие высокого риска летального исхода астмы (УД А). Не рекомендованы к использованию у детей пероральные β2-агонисты и аминофиллин в связи с высоким риском развития тяжелых нежелательных явлений данных препаратов, что превышает возможную пользу от их применения. Учитывая тот факт, что до настоящего времени нет достаточных данных о том, что монотерапия КДБА абсолютно безопасна даже для пациентов с редкими симптомами, уже на первой ступени терапии может быть рекомендовано назначение низких доз ИГКС пациентам с факторами риска неблагоприятного исхода БА (УД B).
Терапия 2 ступени: низкие дозы препарата базисной терапии и симптоматическая терапия (КДБА) по потребности. Предпочтительно в качестве базисной терапии использовать ИГКС (УД A). Альтернативным вариантом являются антагонисты лейкотриеновых рецепторов (АЛТР), особенно для пациентов с сопутствующим аллергическим ринитом, хотя эти препараты являются менее эффективными по сравнению с ИГКС. Для пациентов с астмой, симптомы которой проявляются преимущественно в определенный сезон (пыльцевая сенсибилизация) рекомендовано назначение базисной терапии ИГКС с момента появления симптомов и в течение всего периода цветения причинно-значимых растений, а также дополнительно 4 недели (УД D). Дошкольникам с вирус-индуцированными обострениями БА может быть рекомендовано периодическое или эпизодическое использование ИГКС, однако, предпочтительным вариантом все же признается регулярная терапия. Не рекомендовано рутинное использование кромонов вследствие их низкой эффективности (УД A) и сложного режима применения.
Терапия 3 ступени: один или два базисных препарата в комбинации с ДДБА и КДБА по потребности. Предпочтительным вариантом для подростков является применение низких доз ИГКС в сочетании с ДДБА (УД A), для детей 6-11 лет – средние дозы ИГКС (удвоение низкой дозы ИГКС) и КДБА по потребности. Альтернативой может служить добавление антагонистов лейкотриеновых рецепторов к низким дозам ИГКС в качестве базисной терапии и КДБА по потребности.
Терапия 4 ступени: два или более базисных препарата и симптоматическая терапия по потребности. Для детей 6-11 лет возможно применение низких доз ИГКС в сочетании с формотеролом (УД A) в качестве как базисной, так и симптоматической терапии. Также используется комбинация средних/высоких доз ИГКС с ДДБА и КДБА по потребности (УД B). Детям 6-11 лет, в отличие от взрослых, не рекомендуется добавление теофиллина в базисную терапию. Терапевтический выбор для детей 5 лет и младше, на 4 ступени ограничен возраст-разрешенным диапазоном препаратов, использующихся при астме, следует рассмотреть возможность увеличения дозы ИГКС до средней либо, как альтернативный вариант, добавить антагонисты лейкотриеновых рецепторов. Можно периодически повышать дозу базисного ИГКС в интермиттирующем режиме во время обострений (УД D).
Профилактические мероприятия:
Профилактика обострений БА включает весь комплекс мероприятий терапии, основанный на принципе постоянного контроля (медикаментозное лечение, воздействие на факторы риска, обучение и мониторинг, исключение триггерных факторов, специфическую иммунотерапию, немедикаментозные методы), а также своевременную вакцинацию.
Профилактическая иммунизация детей с БА вполне осуществима, но требует разумной осторожности. Рекомендуется ежегодная вакцинация от гриппа (первая вакцинация проводится в возрасте 6 месяцев).
Профилактика БА заключается в возможно более раннем выявлении и устранении причинных факторов. У детей с инфекционно-зависимой астмой необходимо предупреждение заражения вирусной и бактериальной микрофлорой (ограничение посещений массовых скоплений людей, ношение масок во время эпидемических вспышек острых респираторных заболеваний, проведение профилактической противогриппозной вакцинации). У детей с атопической БА необходимо не только выявление вида сенсибилизации, но и проведение специфической гипосенсибилизации (СИТ) в тех случаях, когда причиной астмы являются бытовые или пыльцевые аллергены.
В настоящее время единственным доказанным изменяемым фактором окружающей среды, который можно с уверенностью рекомендовать для первичной профилактики астмы является ограничение контакта с табачным дымом в период беременности и новорожденности (УД B).
Для профилактики астмы важнейшее значение имеет проведение ЛФК с тренировкой дыхательной мускулатуры в периоде ремиссии. При этом предпочтительны занятия циклическими видами спорта, не связанными с пылевыми воздействиями, например, плаванием, лыжным или конькобежным спортом, греблей.
Индикаторы эффективности лечения:
· исчезновение ночных и дневных приступов астмы;
· восстановление полноценного качества жизни;
· восстановление функции внешнего дыхания;
· отсутствие приступов бронхиальной обструкции во время интеркуррентных простудных заболеваний;
· отсутствие обострений, опасных для жизни и требующих стационарного лечения, снижение потребности в глюкокортикостероидной терапии и других методов лечения.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Алгоритм ведения пациентов при обострении БА
Немедикаментозное лечение:
Режим: При обострении БА режим постельный или полупостельный (устанавливается врачом в индивидуальном порядке с учетом степени тяжести заболевания).
Диета: стол № 6.
Положительное влияние на течение БА оказывает индивидуально подобранная диета с исключение из рациона аллергенных для данного больного продуктов (гипоаллергенный).
Медикаментозное лечение: смотреть пункт Амбулаторное лечение.
В период обострения БА, при развитии признаков дегидратации вследствие увеличения частоты дыхания и уменьшения приема жидкости, также показана регидратационная терапия. При проведении инфузионной терапии в качестве базисных растворов используется изотонический раствор натрия хлорида и 5% раствор глюкозы в соотношении 1:1. Количество вводимой жидкости у детей раннего возраста составляет 10-20 мл/кг массы, общий объем 150-300 мл, скорость инфузии 12-14 капель в минуту.
Хирургическое вмешательство: нет.
Дальнейшее ведение
Большинство групп препаратов, контролирующих течение заболевания у детей, обеспечивают улучшение состояния уже в первые дни лечения, однако полный эффект можно увидеть только спустя 3–4 месяца. При тяжелом течении заболевания и длительной неадекватной предшествующей терапии этот период может быть еще более длительным [8].
После достижения контроля необходимо дальнейшее поддержание этого контроля с подбором минимального объема необходимой терапии для конкретного пациента с периодической коррекцией терапии в случае снижения контроля или развития обострения. Сроки уменьшения объема контролирующей терапии индивидуальны.
Частота визитов к врачу зависит от исходной тяжести БА, обычно через 1-3 месяца после первого визита, в последующем каждые 3 месяца. Общепринятые рекомендации:
· при достижении контроля на фоне монотерапии низкими дозами ИГКС возможен переход на однократный прием ИГКС с интервалом в среднем через 3 мес.;
· если контроль достигнут на фоне комбинированной терапии (ИГКС+пролонгированный ß2-агонист) необходимо уменьшить объем ИГКС на 50% на фоне продолжающегося приема ß2-агониста, в последующем со снижением дозы и полной отменой ß2-агониста и переводом пациента на монотерапию ИГКС. Как альтернатива может быть однократный прием комбинированного препарата или перевод на антилейкотриеновый препарат.
· в случае достижения контроля путем применения комбинации фиксированными препаратами с системными ГКС сначала производится снижение и отмена системных ГКС, в последующем, как при другом объеме терапии.
· при снижении контроля (учащение или утяжеление выраженности симптомов, увеличение потребности в ингаляциях короткодействующих ß2-агонистов в течение 1-2 суток) необходимо увеличить объем поддерживающей терапии: увеличение дозы ИГКС, добавление пролонгированных ß2-агонистов или других препаратов [2].
Реабилитационные мероприятия:
Реабилитационная программа по ведению пациентов с БА – это комплекс мероприятий целью которого является предотвращение инвалидности в период лечения заболевания и помощь больному в достижении максимальной физической, психической, профессиональной, социальной и экономической полноценностью, на которую он будет способен в рамках существующего заболевания.
Основными направлениями реабилитации являются: немедикаментозные методы лечения (см. п, санаторно-курортное лечение для больных БА
В санаторно-курортных условиях при БА рекомендуются:
· природные лечебные факторы (климатотерапия, спелеотерапия, галотерапия, бальнеотерапия и др.);
· аэрозольная (ингаляционная) терапия;
· лечебные физические факторы (лечебный массаж, рефлексотерапия, баротерапия, лекарственный электрофорез, электросонотерапия и др. методы аппаратной физиотерапии);
· лечебная физкультура (ЛФК);
· психотерапия.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· необходимость проведения дифференциальной диагностики при невозможности осуществления в амбулаторных условиях;
· тяжелая, неконтролируемая астма при неэффективности лечения на амбулаторном этапе;
· обострение средней и тяжелой степени, особенно при снижении сатурации крови кислородом ниже 92%;
· проведение медико-социальной экспертизы состояния пациента.
Показания для экстренной госпитализации:
· неэффективность лечения в течение 1—3 ч на догоспитальном этапе; тяжелое обострение БА, астматический статус;
· тяжелое течение астмы, в том числе обострение на фоне базисной терапии глюкокортикоидами для приема внутрь;
· невозможность продолжения плановой терапии дома;
· неконтролируемое течение БА;
· более двух обращений за медицинской помощью в последние сутки или более трех в течение 48 ч;
· более 8 ингаляций КДБА за последние 24 часа.
· наличие сопутствующих тяжелых соматических и неврологических заболеваний (сахарного диабета, эпилепсии и др.);
· тяжелые обострения в анамнезе;
· плохие социально-бытовые условия.
Пациента транспортируют в положении сидя в условиях кислородотерапии.
Тяжелое обострение астмы – отсутствие ответа на 3 ингаляции короткодействующих бронходилататоров в течение 1-2 часов:
· тахипное (ЧД в норме у детей 0-2 мес 120 в мин;
· ПСВ
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Испаева Жанат Бахытовна – доктор медицинских наук, профессор, заведующая курсом аллергологии и клинической иммунологии Казахский национальный медицинский университет имени С.Д. Асфендиярова, Президент Казахстанской ассоциации аллергологов и клинических иммунологов, член EAACI.
2) Моренко Марина Алексеевна – доктор медицинских наук, заведующая кафедрой детских болезней №1, АО «Медицинский университет Астана», главный внештатный детский аллерголог-иммунолог Управления здравоохранения г. Астаны.
3) Старосветова Екатерина Николаевна – кандидат медицинских наук, доцент кафедры детских болезней №2, АО «Медицинский университет Астана».
4) Юхневич Екатерина Александровна – PhD, и.о. доцента кафедры клинической фармакологии и доказательной медицины, Карагандинский государственный медицинский университет.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Газалиева Меруерт Арстановна – доктор медицинских наук, доцент, заведующая кафедрой аллергологии и иммунологии Карагандинского Медицинского университета.
2) Нугманова Дамиля Сакеновна – доктор медицинских наук, профессор, Национальный Лидер GINA (с 2015 по настоящее время), президент Ассоциации семейных врачей Казахстана, член ERS, EAACI, AAFP.
Пересмотр протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ (схемы)