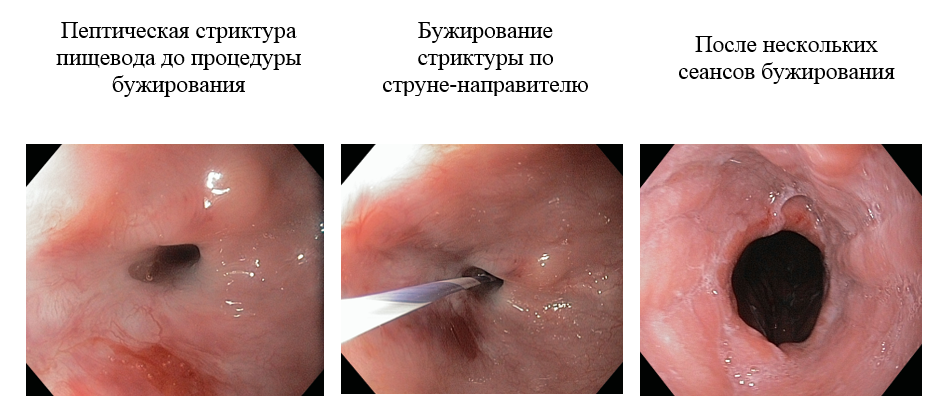
Эндоскопическое бужирование
Эндоскопическое бужирование – методика расширения просвета полого органа или анастомоза с целью восстановления его проходимости. Эта манипуляция относится к категории лечебных эндоскопических процедур и осуществляется с помощью специальных инструментов – бужей.
Показания для выполнения бужирования
На отделении эндоскопии НИИ онкологии бужирование пищевода применяется и в лечении опухолевых стенозов пищевода, однако не является окончательным методом лечения, а решает задачу кратковременного расширения просвета пищевода в месте циркулярно распространяющейся опухоли перед проведением брахитерапии, установкой самораскрывающегося стента (если диаметр зонда для брахитерапии или доставочного устройства стента превышает диаметр просвета органа).
Процедура бужирования
На отделении эндоскопии НИИ онкологии им. Н.Н.Петрова применяется методика бужирования стриктур по направляющей струне без использования рентгенологической установки.
Она заключается в установке гибкой или более ригидной металлической струны по биопсийному каналу эндоскопа за область сужения с последующим проведением по проводнику, как по направителю, пластиковых бужей разного диаметра, начиная от наименьшего. Для процедуры бужирования мы применяем бужи типа Savary с конусообразным дистальным концом и внутренним каналом на всем протяжении бужа.
Эта методика имеет целый ряд преимуществ перед аналогичными вмешательствами, выполняемыми под рентгенологическим контролем. Во-первых, она позволяет выполнять бужирование преимущественно амбулаторно из-за минимальной опасности возникновения осложнений. Во-вторых, наличие проводника позволяет успешно бужировать даже сложные, протяженные стриктуры с извитым ходом, а также стриктуры с эксцентричным расположением входа. В-третьих, полностью отсутствует лучевая нагрузка на больного и врача
Специалист выполняет исследование используя эндоскоп небольшого диаметра. Во время исследования оценивается локализация верхнего края сужения, диаметр суженного участка и его протяженность (по возможности).
Важной задачей для специалиста является проведение эндоскопа через сужение, т.к. это позволит не только установить протяженность стриктуры, но и оценить её ход, направление, убедиться в отсутствии двойных или множественных сужений, свищевых ходов, дивертикулов, что позволит избежать осложнений. Если эндоскоп провести за сужение не удается, то делается попытка проведения струны вслепую, что также является безопасным для пациента, т.к. проведение струны осуществляется её мягким концом. В редких случаях струну не удается провести через сужение, что наблюдается, например, при полном рубцовом сращении, либо при выраженном изгибе и извитости участка сужения, всё это рассматривается как противопоказание для выполнения бужирования и пациенту назначается рентгенологическое исследование с водорастворимым контрастным веществом для установления причины возникших трудностей.
Бужирование начинается с проведения бужа малого диаметра, не превышающего диаметр наиболее суженного участка. Затем буж заменяют на следующий, большего диаметра. За один сеанс применяется от 2 до 3 бужей. При бужировании специалист определяет степень ригидности стриктуры по мануальным ощущениям, что позволяет ему контролировать прилагаемое усилие, ограничивая насильственное преодоление чрезмерного сопротивления рубцовых тканей, и таким образом повышает безопасность вмешательства.
Во время проведения бужирования пациент может испытывать умеренные болевые ощущения.
Продолжительность и периодичность лечения
Длительность и специфика лечения во многом зависит от индивидуальных особенностей пациента и конкретной картины заболевания. Лечение в целом состоит из основного и поддерживающего курсов и завершается динамическим наблюдением.
Наши результаты
Бужирование является высокоэффективной лечебной процедурой. Специалисты нашего отделения достигают хороших результатов в решении таких сложных задач, как:
Возможные осложнения
Процедура бужирования, если она выполняется по проводнику, с поэтапным переходом от меньшего бужа к большему без излишнего форсирования, является наименее травматичным и наиболее безопасным методом лечения стриктур полых органов и анастомозов. В процессе выполнения процедуры обычно возникают неглубокие продольные надрывы рубцово измененной слизистой в области анастомоза или на поверхности стенки органах, и которых отмечается кратковременное незначительное подтекание крови, останавливающееся самостоятельно. Однако осложнения все же возможны, и самым серьезным считается перфорация стенки органов, для устранения которой может потребоваться оперативное вмешательство, а также кровотечение из краев глубокого разрыва слизистой, с которым почти всегда удается справиться эндоскопически.
Подготовка к процедуре
Бужирование верхних отделов желудочно-кишечного тракта проводят строго натощак, полностью исключается прием пищи за 12 часов и жидкости за 6 часов до начала процедуры. Если Вы не отмечаете выраженных затруднений при прохождении пищи по пищеводу или задержки пищевых масс в желудке на долгий срок, то последний прием пищи накануне может быть не позднее 18.00. Если вы отмечаете у себя вышеуказанные симптомы, то последний прием пищи в виде легкого обеда должен быть не позднее 13.00 в день накануне процедуры.
Процедура бужирования стриктуры толстой кишки или межкишечного анастомоза проводится только после очищения толстой кишки. Как выполнить подготовку толстой кишки см. «подготовка к колоноскопии» в разделе «колоноскопия». При низко расположенных стриктурах толстой кишки, а также в случае критических стриктур диаметром не более 4-5 мм (особенно если Вы отмечается систематическую длительную задержку отхождения стула и газов) подготовку толстой кишки следует проводить с помощью клизм.
Необходима отмена пероральных антикоагулянтов (препаратов для разжижения крови) накануне исследования, пауза п/к введения гепарина за 4-6 часов до процедуры
Баллонная дилатация стриктур желудочно-кишечного тракта может быть выполнена под внутривенной анестезией. Если исследование будет проводиться под наркозом, прием любого количества жидкости до процедуры строго воспрещен. Управление транспортным средством после окончания исследования является нежелательным и может представлять угрозу для жизни и здоровья.
ПОЗДНЕЕ БУЖИРОВАНИЕ В ЛЕЧЕНИИ РУБЦОВОГО СТЕНОЗА ПИЩЕВОДА
Резюме. Цель работы — изучение эффективности позднего бужирования в лечении рубцовых стриктур пищевода. Использованы методики поднаркозного бужирования по струне-проводнику и под контролем ригидного эзофагоскопа, а также бужирование «за нить». При особо сложных стенозах пищевода применен разработанный в клинике комбинированный метод расширения стриктуры.
ВВЕДЕНИЕ
Основным методом лечения рубцовых ожоговых стриктур пищевода является позднее (не ранее 7 нед после травмы) бужирование (Скворцов М. Б., 1991; Оскретков В. И. и соавт., 1998; Черноусов А. Ф., Богопольский П. М., 1998). Раннее бужирование — в сроки от 1 до 2 нед после ожога более опасно перфорацией пищевода и другими осложнениями.
В настоящее время наиболее распространены три основных метода бужирования — испытанный метод Яценко — Гаккера (через гастростому «за нить» анте- и ретроградно), бужирование полыми рентгеноконтрастными бужами по металлической струне-проводнику под контролем рентгеновского экрана и то же под контролем ригидного эндоскопа. Эти методы бужирования, которые иногда проводят под наркозом, дают хорошие результаты в 69–96% наблюдений (Скворцов М. Б., 1991). Лучшие результаты, как правило, достигаются при коротких послеожоговых и послеоперационных рубцовых стриктурах пищевода (Оганесян М. А., 1973; Скворцов М. Б., 1991; Черноусов А. Ф. и соавт., 1991; Оскретков В. И. и соавт., 1998). Распространенный в свое время метод форсированного бужирования пищевода «вслепую» в настоящее время полностью неприемлем ввиду высокой частоты перфораций пищевода при нем.
При лечении ожоговых стриктур пищевода бужированием следует помнить, что раковое перерождение тем чаще, чем больше период после ожога, причем особенно реально это осложнение в сроки свыше 20–30 лет (у 1,4–7,2% больных). Поэтому настойчивое бужирование с непродолжительным эффектом на протяжении многих лет неоправданно (Рогачева В. С. и соавт., 1971; Сапожникова М. А., 1978; Скворцов М. Б., 1991). В то же время Г. Л. Ратнер и В. И. Белоконев (1982) пропагандируют многолетнее поддерживающее бужирование стриктур пищевода.
Анализ данных литературы свидетельствует о невысоких результатах бужирования протяженных ожоговых стриктур с узким ( 5 см) стриктурами (121), 3-я — с субтотальными (рисунок) и тотальными стенозами (20). При углубленном обследовании у 10 больных выявлено ожоговое поражение глотки и пищевода и у 37 — пищевода и желука.
У большинства пациентов верхняя граница сужения локализовалась в среднем (51%) и верхнем (21%) грудных отделах пищевода, значительно реже — в шейном, нижнем грудном и абдоминальном его отделах (соответственно у 9; 18 и 1% больных). По данным ортоградного рентгеновского исследования, наименьший диаметр суженного участка пищевода у 63% больных не превышал 0,6 см, рентгенологическая непроходимость пищевода ниже стриктуры была у 6,3%, диаметр сужения >0,6 см — у 37% больных. Следовательно, в основном методы бужирования использовали у больных с выраженной рубцовой стриктурой пищевода, часто сочетанной (24,7%) и значительной по протяженности (57,9%).
Эффективность бужирования зависит от степени выраженности рубцовых изменений пищевода, локализации и протяженности стриктуры, состояния глотки, характера предшествовавших операций. Если удается расширить стриктуру до размеров бужа № 40 (по шкале Шарьера), полностью устраняется дисфагия, отсутствует укорочение пищевода и рефлюкс-эзофагит, прогноз следует считать благоприятным. Если стриктуру удается стойко расширить до бужа размером № 33 и более, а дисфагия у больного возникает только при употреблении твердой пищи, результат расценивается как удовлетворительный. В остальных случаях, в том числе при быстрых рецидивах стриктуры (через 1–2 мес), при систематическом бужировании в течение 2 лет, вне зависимости от того, до какого диаметра удается расширить стеноз пищевода, считаем результат неудовлетворительным.
Использовали следующие методы бужирования пищевода: 1 — поднаркозная эзофагоскопия с проведением полнотелых пластиковых бужей под контролем зрения; 2 — поднаркозная эзофагоскопия с проведением струны-направителя и по ней пластиковых бужей; 3 — бужирование «за нить» ортоградно. При выполнении поднаркозного бужирования тубус жесткого эзофагоскопа подбирают такого диаметра, который пропускает планируемый наибольший буж в этом сеансе.
Мы остаемся сторонниками бужирования по методике Гаккера, которая по праву считается самой безопасной. Если сравнивать бужирование по струне-проводнику и «за нить», то как бы осторожно ни проводилась струна, всегда есть риск перегиба пружинящей головки (в месте изгиба стриктуры или при эксцентричном входе в стеноз) и перфорации стенки пищевода в этом месте, особенно при наличии дивертикулоподобного выпячивания или истончения стенки пищевода. Тогда как проглоченная нить проходит пищевод без какой-либо угрозы травмы, нить, используемая для проведения бужа, легче проходит через самые узкие и протяженные стриктуры (при наличии проходимости для жидкости), поскольку хорошо повторяет контуры стриктуры, не нанося никакой травмы слизистой оболочке пищевода даже при наличии эзофагита, а пружинящая головка у струны-направителя значительно превышает диаметр нити. Следующим существенным преимуществом метода Гаккера является место и направление приложения сил к бужу с целью его поступательного движения через стриктуру. Очень важно, что основное тянущее усилие прилагается к кончику бужа, который входит в зону стеноза, тем самым исключены возможность малейшего отклонения в сторону, а также пружинящий эффект бужа, который наблюдается при попытке проведения бужа по струне-направителю через узкую ригидную стриктуру. Именно приложение в этом случае толкательного усилия к концу бужа, находящемуся в руке, проигрывает в эффективности проведения бужа в сравнении с методом «за нить». Помимо этого, при значительном сопротивлении продвижения бужа при методике «за нить» можно сочетать тянущее и толкательное усилия, прилагаемые к обоим концам бужа. Таким образом, силы, продвигающие буж по методике Гаккера, прилагаются к обоим концам бужа, тогда как при бужировании по струне-направителю используется только усилие на одном конце бужа.
Многие авторы (Ванцян Э. Н., Тощаков Р. А., 1971; Годжелло Э. А., 1998; Оскретков В. И. и соавт., 1998; Черноусов А. Ф. и соавт., 2000) отмечают как недостаток наложение гастростомы при бужировании «за нить». Мы с этим не согласны. На сегодняшнем этапе развития хирургии и анестезиологии эта операция абсолютно безопасна. В клинике с 1980 по 2005 г. выполнены 167 гастростомий, все прошли без осложнений. Преимуществами наложения гастростомы считаем: 1 — возможность полноценного питания с 1-х суток после операции; 2 — ревизия желудка и оценка возможного будущего толстокишечного трансплантата с лигированием сосудов (a. colica media) для тренировки и увеличения в диаметре питающей ножки (a. colica sinistra) и дуги Риолана; 3 — возможность полноценного питания при исключении питания per os после форсированного бужирования пищевода, которое, как правило, вызывает эзофагит различной степени выраженности. Исключение механического раздражения слизистой оболочки пищевода — основное мероприятие по купированию эзофагита в короткий срок между сеансами реканализации; 4 — возможность безопасного и простого в исполнении метода бужирования «за нить» в последующем в амбулаторном режиме. Не требуется ни наркоз, ни рентгенологический контроль положения бужа; 5 — в случае неэффективности бужирования и выполнения толстокишечной эзофагопластики с 1-х суток после операции обеспечивается энтеральное питание через гастроеюнальный зонд.
Изложенные достоинства гастростомы весьма существенны как на этапе бужирования пищевода, так и в случае реконструкции пищевода.
До госпитализации гастростома была наложена 31 пациенту, подвергшемуся бужированию, в клинике наложены еще 167 гастростом, что составило в сумме 198 (67,8%) общего количества больных. Желудочный свищ не накладывали у 89 больных, поскольку рубцовая деформация пищевода была с прямым, равномерным, достаточно широким (0,4–0,6 см) просветом и безопасность бужирования под наркозом с помощью жесткого эзофагоскопа не вызывала сомнений.
При обследовании в клинике в группе подвергнутых бужированию пациентов короткая стриктура верхней трети пищевода выявлена у 21, средней трети — у 30, нижней трети — у 9 больных. Из них у 14 была двойная стриктура, у 6 — тройная и множественная короткая стриктура. Сочетание короткой стриктуры и ожоговой деформации желудка — у 7, глотки — у 3 пациентов.
У 14 из 74 пациентов с короткой ожоговой стриктурой были противопоказания к бужированию — перфорация пищевода у 4, пищеводные свищи — у 5, полная облитерация пищевода — у 5.
Протяженные, подвергшиеся бужированию послеожоговые стриктуры пищевода диагностированы у 121 пациента. Стриктура средней трети пищевода была у 37 больных, нижней трети — у 25, верхней и средней трети — у 17, нижней трети — у 42. Наиболее часто стеноз имел протяженность от IV–V грудных позвонков до наддиафрагмального сегмента пищевода (37 пациентов). Диаметр сужения от 0,3 до 0,5 см в наиболее узком участке —у 53 пациентов. Сочетание короткой ожоговой стриктуры в верхней трети пищевода с протяженным сужением в средней и нижней трети выявлено у 11 больных.
Период, прошедший от момента ожога до поступления в клинику, составлял от 2 мес до 18 лет. Дисфагию I степени отмечали у 11, II — у 64, III — у 38, IV — у 8 пациентов. Дефицит массы тела был у 47 (38,8%) пациентов, более 15 кг — у 15 (12,4%).
Сочетание протяженной ожоговой стриктуры пищевода с эзофагитом выявлено у 43% больных этой группы, с ожоговым поражением желудка различной степени — у 19%, глотки — у 3,65%.
Гастростома в клинике наложена 73 пациентам. Бужирование пищевода при протяженной стриктуре предпринято у 121 (65,7%) из 184 больных. У 63 пациентов были противопоказания: свищи пищевода (12), перфорация пищевода (13), облитерация (35), малигнизация рубцовой стриктуры (3).
20 (9,9%) пациентов с субтотальным и тотальным стенозом пищевода подверглись бужированию. У 7 больных протяженность послеожоговой стриктуры — от глотки до кардии, у 13 — часть пищевода (шейная (7), абдоминальная (5)) не имела рубцовых изменений и стеноз был субтотальным.
Время, прошедшее с момента ожога, составляло от 3 до 6 мес. До поступления в клинику бужирование пищевода было предпринято у 11 больных, у 5 из них удалось максимально провести буж № 26.
При обследовании у 14 (70%) больных диагностировали сочетание стриктуры пищевода с послеожоговой деформацией желудка, а у 5 (25%) — с рубцовыми изменениями глотки; дисфагию II степени — у 4, III — у 14, IV — у 2 пациентов.
РЕЗУЛЬТАТЫ и ИХ ОБСУЖДЕНИЕ
Лечение короткой стриктуры бужированием предпринято у 60 больных. У 12 пациентов первый сеанс бужирования проведен под наркозом через жесткий эзофагоскоп, что было обусловлено невозможностью проглотить нить и вывести ее через гастростому. Такая ситуация возникала при узком стенозе и явлениях эзофагита, в результате чего отек слизистой оболочки закрывал просвет стриктуры и являлся препятствием для нити.
В таких случаях мы поступали двояко. В одном варианте после подведения жесткого эзофагоскопа к началу стриктуры и изучения входа в нее проводили буж малого (№ 9) размера. Для сохранения необходимой упругости бужа в горячую воду опускали только его начальный отдел (на 5 см), что делает «рабочую» часть бужа эластичной и атравматичной. После проведения бужа в желудок извлекали его через гастростому, фиксировали к его концу нить и ретроградно извлекали буж, протягивая нить из желудка в рот. В дальнейшем проводили бужирование по методике «за нить». Как правило, после первого сеанса бужирования прохождение нити в последующем не вызывало затруднений и она с выпиваемой водой легко выходила через гастростому.
В другом варианте после подведения жесткого эзофагоскопа к зоне сужения пищевода проводили через стеноз металлическую струну-проводник с пружинящей головкой и после этого бужировали пищевод полыми бужами. В дальнейшем переходили на расширение стеноза методом «за нить». У 37 больных изначально использовали этот вариант лечения, поскольку стриктура была несложной, с хорошим прогнозом на излечение бужированием и соответственно эзофагопластика как вариант лечения не предусматривалась. У 52 (86,7%) пациентов из 60 с коротким стенозом получен хороший эффект. Количество курсов бужирования, позволивших расширить суженный участок пищевода до бужа № 40 (по шкале Шарьера), колебалось от 1 до 7. Интервал между сеансами во время курса бужирования составлял 2–3 дня, при обострениях эзофагита увеличивался до 5 дней, этого периода обычно хватало для подготовки к следующему сеансу бужирования. Интервал между курсами составлял первые полгода 1 мес, далее при медленном рестенозировании увеличивался до 2–3 мес. При отсутствии рецидива стеноза интервал увеличивали до 6 мес и оценивали пищевод рентгенологически и эндоскопически. При хорошей функции пищевода бужирование заканчивали, гастростомический катетер Петцера удаляли, что позволяло самостоятельно закрыться стоме в срок 3–5 дней. При эффективном бужировании лечение продолжали до 2 лет. Этот период достаточный, если показания к бужированию и его лечебный эффект оценены верно. При рецидивах стеноза после этого срока выполняли эзофагопластику. Количество курсов бужирования у пациентов с короткими стенозами до стабильного восстановления просвета пищевода зависело от ригидности стенок. Один курс бужирования проведен у 7 (13,5%) больных, 2 курса — у 9 (17,3%), 3 — у 5 (9,6%), 4–6 курсов — у 23 (44,2%), более 6 — у 8 (15,4%). Следовательно, у 59,6% больных лечение проведено за 4–6 и более курсов. Большинство — 34 (65,4%) — разбужированы в течение 1-го года. У 8 (15,4%) больных с коротким стенозом пищевода лечение бужированием оказалось неэффективным, наступал быстрый рецидив стриктуры после повторных курсов бужирования, им пришлось выполнить различные пластические операции на пищеводе.
Среди 74 больных с короткими стриктурами у 4 была перфорация пищевода при бужировании до поступления в нашу клинику. В дальнейшем у 3 перфорация закрылась и им было проведено бужирование «за нить» с хорошим результатом. Зажившую перфорацию пищевода мы не считали противопоказанием для бужирования, важнее в этой ситуации тактильные ощущения при прохождении бужем зоны стриктуры. Значительное сопротивление при использовании бужей малого и среднего калибра, а также следы крови на буже являются отрицательным прогностическим признаком эффективности бужирования.
Показаниями к поднаркозному эндоскопическому бужированию служат:
1) невозможность проглотить нить (при методике «за нить») и вывести ее через гастростому;
2) эксцентричное расположение входа в стриктуру;
3) рубцовая деформация и стенозирование пищеводно-пищеводных анастомозов;
4) благоприятный вариант стриктуры, при котором нет необходимости использовать метод «за нить».
Противопоказаниями к бужированию при коротких стриктурах являются:
При протяженных стриктурах у 27 (24,5%) больных бужирование было начато под контролем жесткого эзофагоскопа. Выполняли первичное форсированное бужирование до бужей № 20–22, далее бужирование выполняли «за нить».
Количество сеансов бужирования за один курс колебалось от 3 до 8, в основном 3–5 сеансов потребовалось для прохождения пищевода бужами № 38–40. Интервал между курсами составлял 1–1,5 мес, после стабилизации просвета стриктуры перерыв увеличивали до 2–3 мес, при отсутствии рецидива стеноза интервал доводили до 3–5 мес с последующим контрольным обследованием через 6 мес.
Хороший и удовлетворительный результаты в этой группе получены у 91 (75,2%) больного. У 27 (29,7%) из них наступил рецидив дисфагии в отдаленном периоде, были проведены повторные курсы бужирования, которые позволили получить стойкий хороший результат.
Неудовлетворительным бужирование было у 30 больных с протяженной стриктурой. Из них у 8 бужирование осложнилось перфорацией пищевода. Перфорация пищевода возникла при поднаркозном бужировании под контролем жесткого эзофагоскопа. При расширении стриктур по методике «за нить» повреждений пищевода не было. Количество курсов бужирования для достижения хорошего лечебного эффекта колебалось от 5 до 10. 80% больных разбужированы за 5–7 курсов в течение 2 лет.
Таким образом, при протяженных послеожоговых стриктурах пищевода показания и противопоказания к бужированию идентичны таковым при короткой стриктуре, но хороший результат бужирования можно получить немногим более чем у 70% больных, к тому же возрастает угроза перфорации пищевода. До 30% пациентов с протяженными ожоговыми стриктурами пищевода, подвергшихся бужированию, нуждались в эзофагопластике, бужирование у них давало временный эффект для улучшения питания больного на этапе, предшествовавшем пластике пищевода.
Из 33 пациентов с субтотальными и тотальными стриктурами, поступивших в клинику, только у 20 было возможным выполнение бужирования. У 13 (39,4%) больных были противопоказания к бужированию: «свежая» перфорация (2), свищи пищевода (6), облитерация пищевода (4), невозможность провести струну-проводник и проглотить нить из-за сложной стриктуры в сочетании с эзофагитом (1).
Комбинация поднаркозного бужирования под контролем эзофагоскопа с переходом в последующем на расширение стеноза пищевода по методике «за нить» применена у 11 пациентов. Эффективным бужирование было только у 13 (65%) из 20 больных. У 2 пациентов не удалось провести буж более № 13–15, поскольку было значительное сопротивление с яркой клиникой эзофагита. Перфорация пищевода возникла у 3 больных во время поднаркозного бужирования по струне-проводнику, еще у 2 не удавалось провести буж больше № 25.
При стенозах с просветом менее 0,4 см бужирование субтотальных и тотальных стриктур оказалось неэффективным. Лучшие результаты получены при просвете суженной части ≥0,6 см у 10 больных и бужирование у них было успешным. Хуже поддавались расширению стриктуры, вызванные щелочью. Больных с тотальной стриктурой удалось излечить в 3 случаях, субтотальной — в 10.
Таким образом, при суб- и тотальных послеожоговых стриктурах пищевода бужирование показано реже всего, у большинства этих больных требуется эзофагопластика. Наложение гастростомы в этой группе пациентов являлось прежде всего подготовительным этапом к эзофагопластике и в меньшей степени для выполнения бужирования «за нить». Отметим, что без гастростомы восстановить полноценное питание в этой группе больных невозможно. Даже при удачном форсированном бужировании у всех больных возникал эзофагит различной тяжести, что требовало исключить пищевод из пассажа пищи.
Подводя итог консервативного лечения рубцового стеноза пищевода по нашей методике, отметим, что оно было применено у 201 (68,8%) больного. Положительного результата удалось достичь у 156 (77,6%) пациентов, у 27 из них наступил рецидив дисфагии в отдаленный период, проведенные им повторные курсы бужирования дали хороший эффект. У 76 больных было эффективным поднаркозное бужирование под контролем ригидного эзофагоскопа и по струне-проводнику. Расширение стриктур пищевода по методике «за нить» позволило устранить стеноз у 80 пациентов. Эта группа была с более сложными и ригидными стенозами.
ВЫВОДЫ
Таким образом, бужирование является важным методом лечения больных с послеожоговыми стриктурами пищевода. Выбирая тактику терапии необходимо помнить, что при правильном лечении бужированием у большинства пациентов можно получить хорошую и удовлетворительную проходимость пищи по пищеводу. Лечение больных с послеожоговым рубцовым стенозом пищевода необходимо начинать с бужирования даже при сложных стриктурах. Выработанная нами в клинике тактика комбинированного бужирования позволила достичь восстановления просвета пищевода у 86,7% больных с короткими стриктурами, у 75,2% — с протяженными и у 65% — с тотальным и субтотальным стенозированием пищевода в группе больных, подвергшихся бужированию.
ЛИТЕРАТУРА
ПІЗНЄ БУЖУВАННЯ В ЛІКУВАННІ РУБЦЕВОГО СТЕНОЗУ СТРАВОХОДУ
Верещако Роман Іванович
Резюме. Мета роботи — вивчення ефективності пізнього бужування в лікуванні рубцевих стриктур стравоходу. Використано методики піднаркозного бужування по струні-провідникові і під контролем ригідного езофагоскопа, а також бужування «за нитку». При особливо складних стенозах стравоходу застосовано розроблений в клініці комбінований метод розширення стриктури.
Ключові слова:рубцевий стеноз, стравохід, бужування, коротка і протяжна стриктура
LATE BOUGINAGE IN THE TREATMENT OF SCAR STENOSIS OF ESOPHAGUS
Vereshchaco Roman I
Summary. The aim of the study was to evaluate the efficiency of late bouginage in the treatment of scar strictures of esophagus. Following methods of bouginage under general anesthesia were used: by the conductor string and under the rigid esophagoscope control, as well as bouginage «after thread». In cases of especially difficult stenosis of esophagus a combined method of dilatation of stricture developed in our clinic was applied.
Key words: scar stenosis, esophagus, bouginage, short and extensive stricture