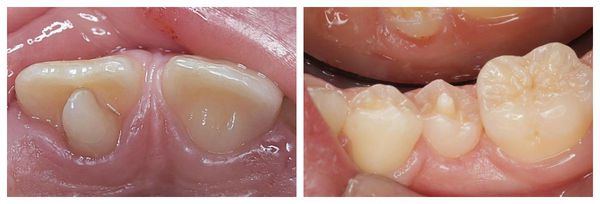
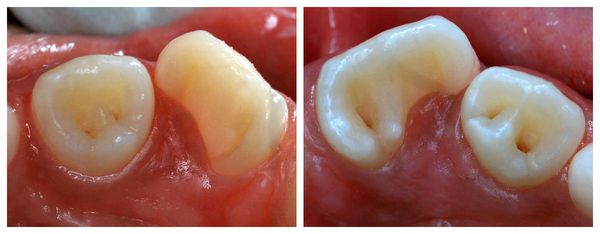
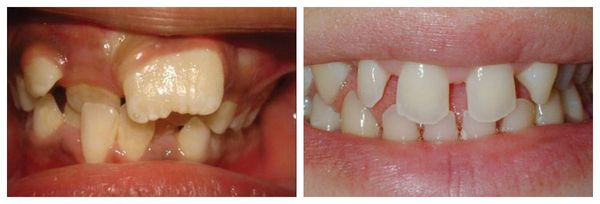
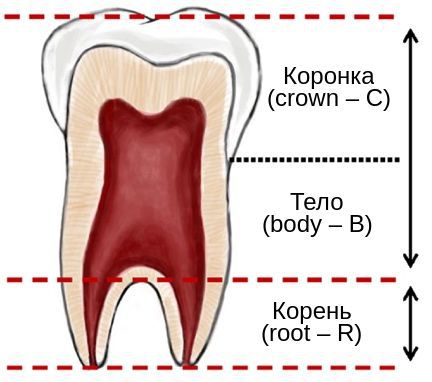
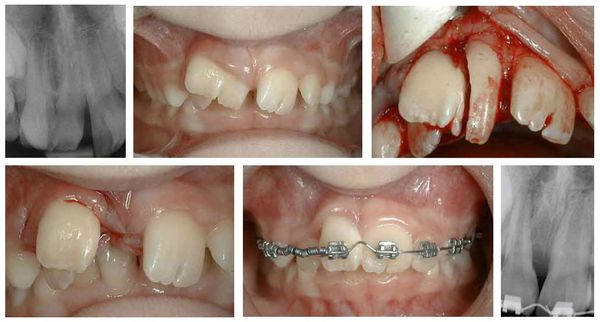
Деформация зубных рядов
Деформация зубных рядов – это собирательное название. В него входят различные аномалии, большинство из которых вызвано деформациями скелета. Чаще всего к ортодонтическим проблемам приводят краниальные деформации. К ним относят дефекты черепных костей, позиции и размера челюстей. Именно они оказывают на формирование зубного ряда и прикуса наибольшее влияние.
Другие причины деформаций зубного ряда
Кроме деформаций развития черепа, к изменению зубного ряда могут приводить и другие причины:
Виды деформаций зубного ряда
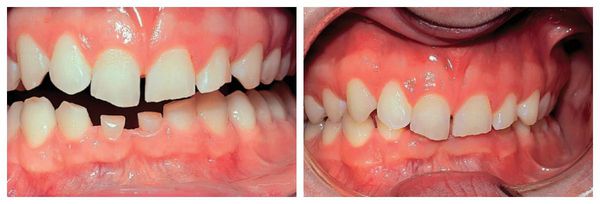
Зубы могут смещаться относительно своего нормального положения по-разному. В зависимости от типа смещения выделяют виды деформаций зубного ряда:
В сложных случаях можно наблюдать комбинированное смещение, объединяющее в себе разные аномалии. Визуально такие дефекты выглядят, как неровный зубной ряд.
Диагностика деформаций зубных рядов
Деформации зубных рядов – это не самостоятельный диагноз. Лечить их только традиционными методами, используемыми для исправления прикуса, не всегда эффективно. Если не выявить и не устранить причину, вызвавшую деформацию зубочелюстного аппарата, есть риск рецидива.
Для постановки диагноза и выбора сповобов лечения деформации зубных рядов врачи нашей клиники используют:
Осмотр зубных рядов дает стоматологу много информации о прикусе. С его помощью можно определить характер деформации, состояние пародонта, корней. Для диагностики функциональных и морфологических нарушений применяют инструментальные методы диагностики.
С помощью осмотра и опроса можно получить и другие данные о состоянию зубочелюстного аппарата:
Инструментальная диагностика аномалий зубного ряда позволяет точно поставить диагноз.
Лечение
Методы лечения деформаций зубного ряда выбирают в зависимости от типа патологии. Большинство деформаций, не связанных с утратой зубов-антагонистов, развиваются в детском возрасте. Поэтому устранять проблему нужно как можно раньше. В ортодонтии используют:
Это самые распространенные варианты ортодонтического лечения деформаций зубных рядов. Специалисты стоматологической клиники «Зууб.рф» считают, что подход к устранению этой проблемы должен быть комплексным. Важно не только визуально выровнять зубной ряд и исправить прикус, но и устранить причину, которая привела к развитию аномалии.
Что такое аномалии формы и размера зубов? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гоменюк Елены Валерьевны, ортодонта со стажем в 7 лет.
Определение болезни. Причины заболевания
Аномалии формы и размера зубов — это варианты развития зубов и зубочелюстной системы, отклоняющиеся от нормы.
Подтипы аномалий и причины их развития
Все аномалии формы и развития зубов могут формироваться под влиянием негативных факторов, которые нарушают развитие тканей и органов плода во время беременности. К ним относятся:
Макро- и микродентия могут иметь наследственный характер. Так как закладка фолликулов (зачатков) постоянных зубов происходит в разное время, начиная с 5 месяца внутриутробного развития и до 3 лет, количество аномальных зубов будет зависеть от воздействия негативных факторов в этот период.
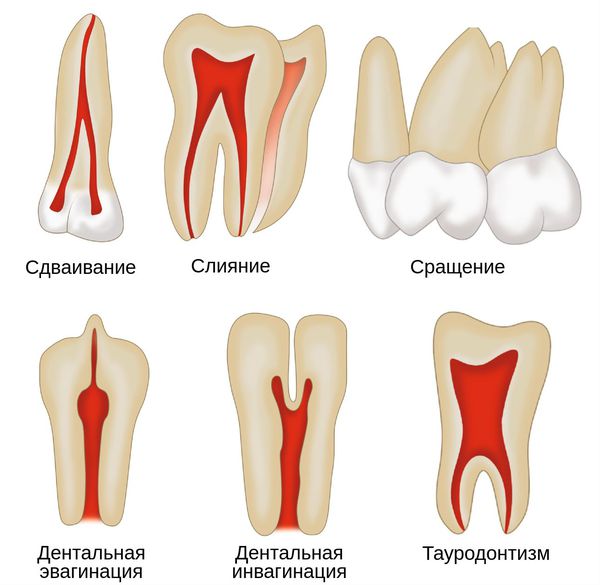
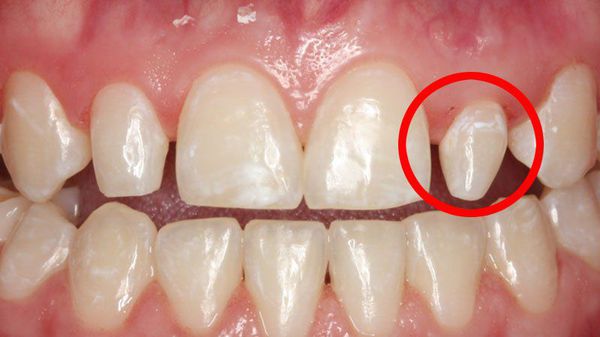
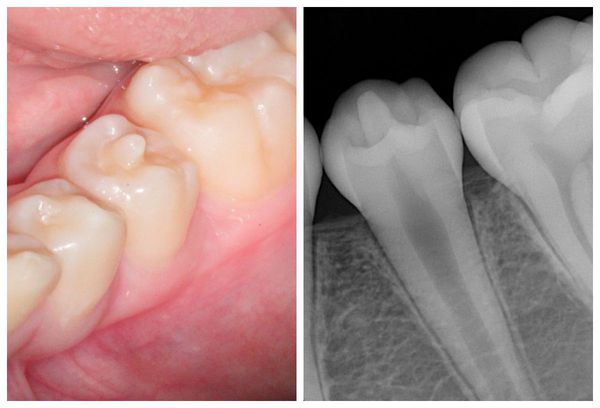
Дентальная эвагинация (выпячивание) затрагивает коронку зуба. Аномалия возникает в период закладки и формирования зачатков зубов. Проявляется в виде дополнительного бугорка, который выступает из коронки зуба. Такой бугорок состоит из эмали и дентина. Его размер, структура и местоположение широко варьируются. По форме он может быть роговым, коническим или пирамидальным. Иначе такую аномалию называют бугорчатым выступом, когтевидным бугорком, премоляром Леонга и окклюзионной эмалевой жемчужиной.
Симптомы аномалий формы и размера зубов
Патогенез аномалий формы и размера зубов
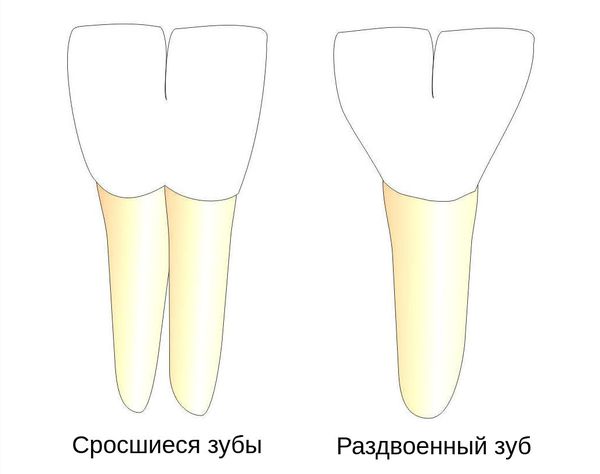
Некоторые авторы считают, что слияние зубов связано с плотным прилеганием зубных зачатков в период образования тканей зубов. Другие связывают появление данной аномалии с влиянием на зачатки тяжёлой инфекции, перенесённой в детстве.
Патогенез инвагинации зубов до конца не известен. Большинство авторов считают, что причина аномалии кроется в искривлении или прекращении роста эмали во время её развития. Причём искривление эмали может быть связано с давлением роста зубной дуги, а прекращение её роста сопровождается нормальным развитием окружающих тканей зуба.
Классификация и стадии развития аномалий формы и размера зубов
Макродентия может быть истинной или относительной, локализованной (частичной) или генерализованной (полной).
Макро- и микродентия постоянных зубов разделены на четыре группы:
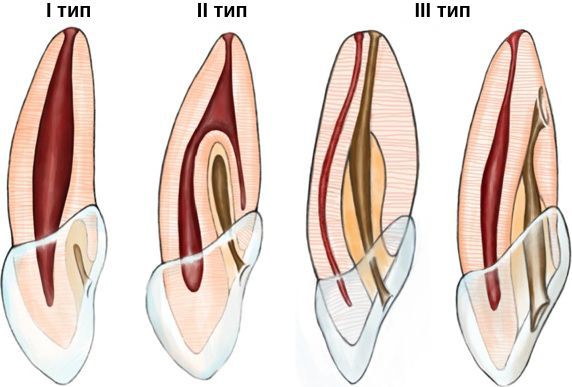
Дентальную инвагинацию разделяют на три типа:
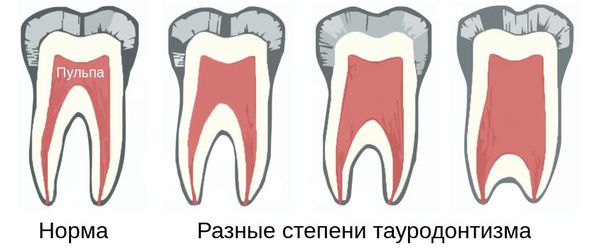
Тауродонтизм также подразделяют на три типа:
Осложнения аномалий формы и размера зубов
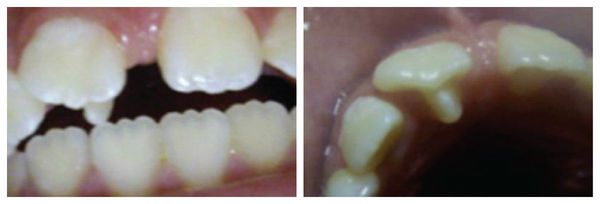
Из-за несоответствия размера зубов и формы челюсти микродентия и макродентия приводят к возникновению различных зубочелюстных аномалий: образованию промежутков между зубами (диастем и трем), скученности, смещению, поворотам зубов вокруг своей оси и нарушению прикуса.
Дентальная эвагинация осложняется патологической стираемостью и переломом образовавшегося бугорка. В дальнейшем эти повреждения могут привести к некрозу (омертвению) пульпы и развитию периапикальной инфекции, которая впоследствии становится причиной разрушения зуба.
Высота эвагинации в передней группе зубов может достигать режущего края коронки. Такая аномалия нарушает не только эстетику, но и смыкание зубов (окклюзию). Всё это может вызвать боль в области десны и височно-нижнечелюстного сустава.
Инвагинация и тауродонтизм не приводят к осложнениям, но из-за своего неправильного строения создают трудности при лечении: каналы таких зубов довольно сложно пломбировать.
Диагностика аномалий формы и размера зубов
Для диагностики аномалий размеров зубов часто применяют методику, разработанную доктором медицинских наук Зубковой Л. П. Согласно данной методике, патологию выявляют по измерению и суммированию ширины четырёх верхних и нижних резцов:
Тауродонтизм обнаруживается только благодаря рентгенографии. Его характеризует расширенная пульповая камера в форме прямоугольника. Тело зуба удлинено, корни и корневые каналы укорочены. При этом размер коронки остаётся нормальным.
Лечение аномалий формы и размера зубов
Лечение макродентии заключается в эстетической реабилитации с помощью реставрации или ортопедических манипуляций: препарирования зубов, покрытия их винирами или коронками.
При микродентии возможно применение ортодонтического лечения и комплексной реабилитации. Ортодонтическое лечение включает в себя перемещение зубов и закрытие промежутков, а также создание необходимого места в зубном ряду для последующей реабилитации зубов с помощью реставрации или покрытия их винирами или коронками.
Для улучшения эстетики и функции зуба с аномалией формы может потребоваться операция, ортодонтическое лечение, удаление пульпы, а также восстановление зубов с использованием виниров и коронок. Однако не все пациенты с аномалиями формы зубов нуждаются в лечении. В нём нет необходимости, если:
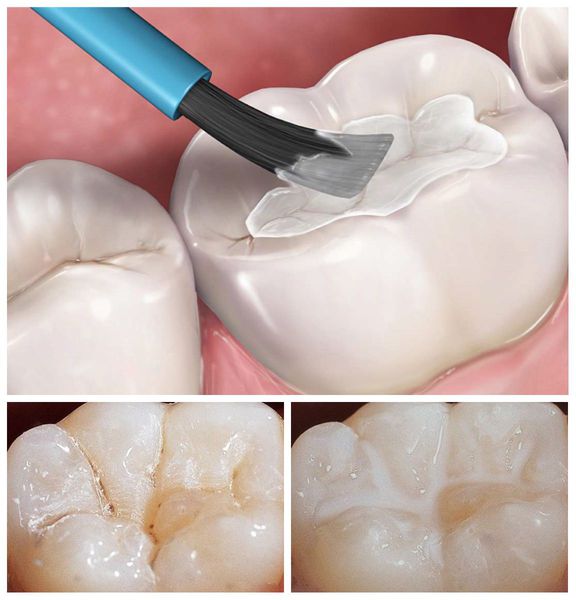
Рациональный и консервативный подход к лечению зу бов с аномалиями формы включает профилактику кариеса и его осложнений. С этой целью проводится герметизация фиссур и реминерализующая терапия. При герметизации фиссур естественные углубления на поверхности зубов запечатывают специальным материалом. При реминерализующей терапии зубную эмаль покрывают препаратами с минеральными компонентами, которые восстанавливают её структуру.
Прогноз. Профилактика
Профилактика возникновения аномалий зубов — это ведение здорового образа жизни и устранение негативного воздействия внешних факторов (лекарственных препаратов, пищевых добавок, вирусов, промышленных ядов, алкоголя, табачного дыма и др.) во время беременности.
К медицинским методам профилактики можно отнести медико-генетическое консультирование и ультразвуковую диагностику (УЗИ). Консультация генетика показана в обязательном порядке, если у родственников, родителей или старших детей имеются врождённые пороки развития. УЗИ-диагностика должна проводиться по назначению врача во время 10-13 недели беременности, а также с 16 по 22 неделю и в третьем триместре. С её помощью можно выявить до 60-70 % отклонений. Кроме того, для диагностики пороков развития во время беременности можно провести анализ околоплодных вод, биопсию плаценты или биохимический анализ крови матери.
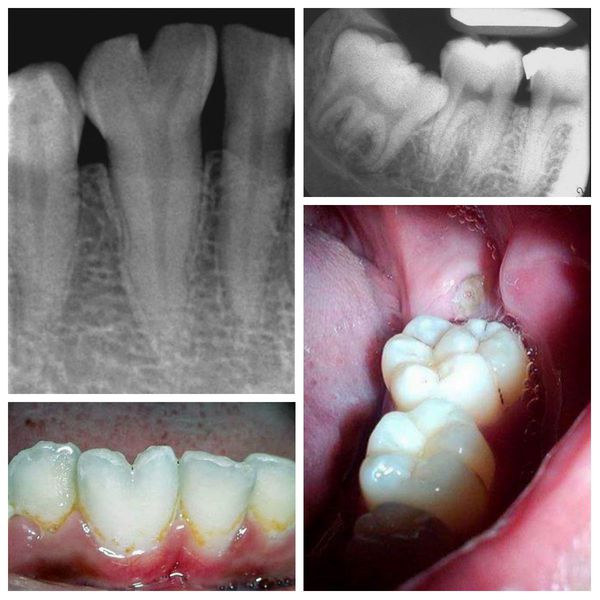
Классификация дефектов зубных рядов
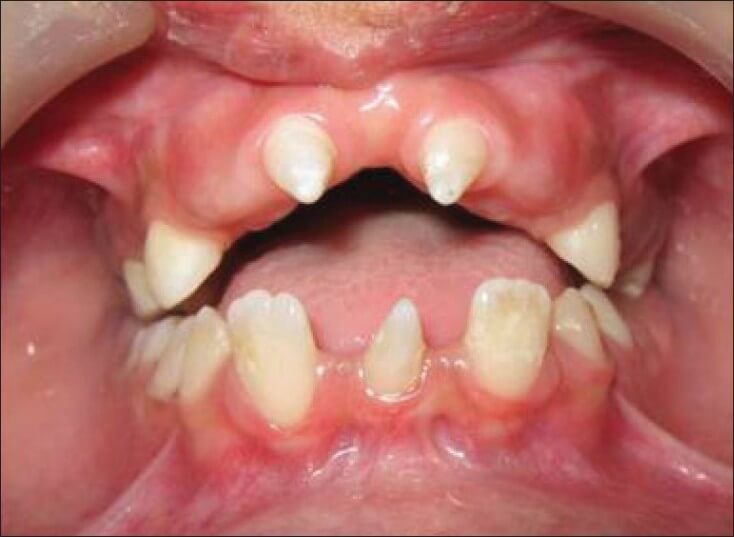
С потерей некоторого количества зубов, от одного до четырнадцати на одной челюсти, происходят патологические изменения зубного ряда. Эти изменения проявляются весьма разнообразными клиническими проявлениями, которые зависят от количества отсутствующих и оставшихся зубов, от их функции, их расположения в зубному ряду, характера прикуса, состояния их твердых тканей и комплекса тканей их окружающих (пародонта).
Основные жалобы, которые предъявляет пациент в зависимости от того или иного дефекта, относящегося к конкретной групповой принадлежности зубов:
Для выбора оптимальной ортопедической конструкции для замещения дефектов зубных рядов, эти дефекты пытались хоть как-то систематизировать и классифицировать. Но важно отметить, что универсальной классификации, описывающей все имеющиеся признаки отсутствия зубов, в природе не существует до сей поры.
1,2,3 класс имеют подклассы. Дефект зубного ряда относят к меньшему по разряду классу, если в одном и том же зубному ряду имеется несколько дефектов разной локализации.
Следует отметить, что все вышеуказанные классификации не учитывают целый ряд важных факторов, такие, например, как состояние пародонта, соотношение зубных рядов верхней и нижней челюстей в целом. И множество других важных нюансов. Поэтому лишь определение того, к какому классу дефекта относится тот или иной клинический случай, еще не гарантирует успех лечения (например, протезирования металлокерамикой). Только применение комплексной диагностики и всестороннего анализа проблемы, может обеспечить уверенность в точности планирования и реализации успешного лечения.
Деформация зубных рядов
Деформация зубных рядов развиваются при частичной потере зубов, заболеваниях пародонта, опухолях и других патологических состояниях, приводящих к изменению положения зубов по отношению к сагиттальной и трансверзальной окклюзионной кривой.
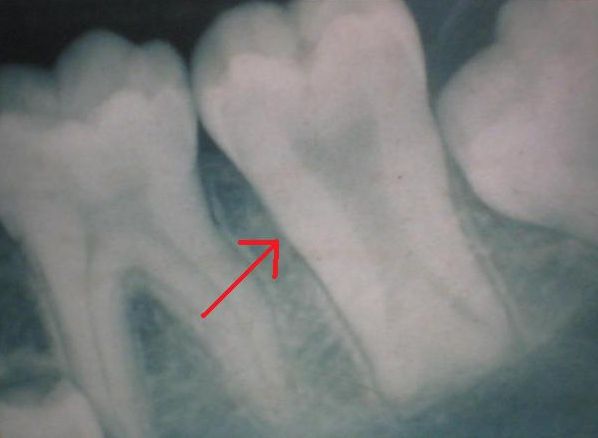
Патогенез деформаций различен. При частичной потере зубов это зубоальвеолярное удлинение, при заболеваниях пародонта—перемещение зуба под влиянием функциональной перегрузки, при опухолях — давление опухоли на корень зуба и др. Наибольший интерес представляют деформации, возникающие при частичной потере зубов, вследствие которых зубы перемещаются в разных направлениях.
Деформации зубных рядов.
а—вертикальное перемещение верхних зубов;
б — взаимное вертикальное перемещение боковых зубов с блокадой нижней челюсти;
в—вертикальное перемещение нижних зубов;
г—мезиальное перемещение нижнего второго моляра;
д—язычный наклон зубов;
е— небный наклон зубов.
Наиболее типичными из них являются:
1) вертикальное перемещение (зубоальвеолярное удлинение) верхних и нижних зубов (одностороннее, двустороннее);
2) взаимное вертикальное перемещение верхних и нижних зубов;
3) дистальное или медиальное перемещение верхних и нижних зубов;
4) наклон зубов в язычном, небном или щечном направлении;
5) поворот зуба вокруг вертикальной оси;
6) комбинированное перемещение.
Скорость развития деформаций зубных рядов имеет возрастную характеристику. У детей они развиваются очень быстро, в юношеском возрасте несколько медленнее, а у пожилых людей возникают очень редко. Эта закономерность должна приниматься во внимание при планировании профилактики деформации во всех возрастных группах.
Клиническая картина деформаций зависит от возраста, времени, которое прошло с момента удаления зубов, характера перемещения, состояния пародонта оставшихся зубов и других факторов. Чем больше прошло времени после удаления зубов, тем выраженнее деформация. При одном и том же времени развития деформации у молодых субъектов она будет более выраженной, чем у старых.
Вертикальное зубоальвеолярное удлинение зубов верхней челюсти возникает при появлении дефектов в зубном ряду нижней челюсти; при потере же верхних зубов, наоборот, развивается деформация за счет зубоальвеолярного удлинения нижних зубов. При этом деформация всегда развивается быстрее при потере нижних зубов, поскольку альвеолярный отросток верхней челюсти перестраивается быстрее, чем нижний.
Зубоальвеолярное удлинение имеет две формы. При первой форме перемещение зубов идет путем гипертрофии альвеолярного отростка, причем внеальвеолярная часть зуба сохраняет присущий ей размер. При второй форме на фоне увеличенного отростка начинает выявляться атрофия гребня лунки и клиническая коронка зуба увеличивается. Вторая форма не является самостоятельной, а возникает на более поздних стадиях, когда явления гипертрофии сменяются атрофическими процессами.
Медиальное смещение зуба в просвет изъяна в молодом возрасте может происходить в виде корпусного перемещения, в результате чего, например, после удаления первого нижнего моляра в детском возрасте через несколько лет дефект почти закрывается. В более старшем возрасте медиальное перемещение нижних зубов сопровождается наклоном зуба в просвет изъяна. При этом медиальные бугорки оказываются вне окклюзии и последняя сохраняется лишь на дистальных бугорках. На стороне движения зуба развивается патологический костный карман. Медиальное перемещение нижних коренных зубов приводит к деформации сагиттальной окклюзионной кривой.
Для верхних зубов наиболее типичны вертикальное зубоальвеолярное движение и щечный наклон. Нижним зубам свойственно медиальное перемещение, часто сочетающееся с язычным наклоном. Примером комбинированного движения также является веерообразное расхождение передних верхних зубов при системных заболеваниях пародонта. Кроме описанных симптомов, следует назвать блокаду движений нижней челюсти при взаимном вертикальном, а также медиальном перемещении зубов, функциональную перегрузку пародонта зубов, блокирующих друг друга или медиальное наклонившихся, нарушение функции сустава с возможным развитием в последующем артроза.
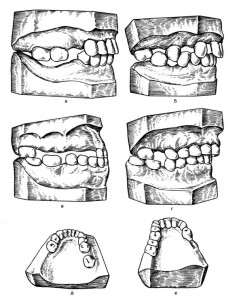
Диагноз деформации зубных рядов поставить нетрудно. Гораздо сложнее выявить степень деформации. В этом отношении большим подспорьем служит изучение диагностических моделей.
При устранении деформаций решаются следующие задачи:
Лечение. Известны следующие способы устранения деформаций.
Этот метод показан при первой форме вертикального зубоальвеолярного удлинения без патологических изменений в пародонте, а также для лиц молодого возраста.
Функциональное напряжение создается путем многократного повышения межальвеолярной высоты на съемных или несъемных протезах. Вначале высота повышается на 2 мм при измерении щели между передними зубами. В альвеолярном отростке под влиянием перегрузки наступает морфологическая перестройка, ведущая к уменьшению высоты. Когда это произойдет и щель между антагонирующими естественными зубами исчезнет, вновь изменяют высоту. Так повторяют до тех пор, пока не появится пространство для протеза. Последнее появляется за счет как перестройки альвеолярного отростка с зубами (зубоальвеолярное укорочение), так и атрофии беззубого альвеолярного отростка под воздействием базиса съемного протеза. Лечение этим способом часто заканчивается небольшим стачиванием бугорков переместившихся зубов. Это особенно необходимо, когда они хорошо сохранились и не по возрасту выражены. Время лечения зависит от количества зубов, нарушающих окклюзию, возраста и других факторов и составляет от нескольких месяцев до года и более.
Аппаратурно-хирургический метод представляет собой сочетание предварительной кортикотомии (декортикация, компактостеотомия) с ортодонтическим воздействием накусочными аппаратами. С помощью кортикотомии удается ослабить кортикальную пластинку альвеолярного отростка и усилить действие ортодонтического аппарата, сократив время, необходимое на перестройку альвеолярного отростка и устранение грубой деформации окклюзионной поверхности.
Что такое деформация зубного ряда
На постсоветском пространстве наблюдается негативная тенденция к росту количества дефектов зубных рядов у лиц молодого и среднего возраста.
Это поднимает вопросы по разработке более эффективных и экономичных методов лечения, в том числе адаптированных для пациентов с зубочелюстными деформациями.
Развитие стоматологии базируется на разработке новых материалов, методов лечения стоматологических заболеваний, усовершенствованных ортопедических конструкций и методов протезирования.
Вместе с тем сохраняется недостаточная обеспеченность населения стоматологической помощью и низкий уровень профилактики заболеваемости, что обусловливает значительную распространенность кариеса, заболеваний пародонта и, как следствие, высокую распространенность частичной и полной потери зубов.
Методы лечения дефектов зубных рядов
Малые дефекты зубного ряда, осложненные зубочелюстными деформациями, в том числе при потере первого или второго постоянного моляра, замещают следующими методами:
Ортопедическое замещение малых дефектов осуществляется путем изготовления мостовидных протезов, препарируя соседние зубы и используя их как опору при фиксации протеза, а также путем изготовления адгезивных мостовых протезов или частично съемных протезов, в том числе из термопластичных материалов.
Обычно хирургическое лечение проводится путем удаления зубов, конвергирующих в область дефекта зубного ряда, с установкой дентального имплантата и последующим изготовлением искусственной коронки на него.
Метод предполагает использование несъемной конструкции (брекет-систем) путем дистализации смещенных или конвергирующих в область дефекта моляров.
Комплексный подход предполагает более сложное лечение с перестройкой самой рефлекторной деятельности зубочелюстной системы пациента.
Дистализация моляров для создания ортодонтического пространства
Лечение зубочелюстных деформаций как осложнений частичной потери зубов у взрослых имеет свои особенности, поскольку проводится при сформированном лицевом скелете.
Костная ткань у взрослых пациентов менее податлива и хуже перестраивается, что связано с ослаблением обменных процессов, снижением пластичности и увеличением плотности.
Кроме того, у взрослых процесс адаптации к ортодонтическим аппаратам протекает медленно и сложно; не все виды зубочелюстных деформаций у взрослых могут быть ортодонтически излечимыми.
Решение этой проблемы ортодонтическими конструкциями (съемными и несъемными) в той или иной степени освещается ведущими отечественными и зарубежными специалистами.
Причем в центре внимания находятся методики дистального перемещения боковых зубов верхней и нижней челюстей.
При применении распространенных съемных пластиночных аппаратов происходит не только корпусное, но и перемещение с наклоном и вращением зуба вокруг своей оси, что становится причиной морфофункциональных нарушений в боковых отделах зубных рядов.
Кроме того, эффективность таких аппаратов недостаточно высокая.
Существующие схемы лечения с применением несъемной ортодонтической техники достаточно трудоемкие и не всегда дают адекватные эстетические результаты.
Из-за негативного отношения пациентов к ношению лицевой дуги и разцементирования опорных колец на молярах эффективность этих методов резко снижается, что значительно увеличивает сроки стоматологического лечения.
Дистализация моляров позволяет в дальнейшем создать благоприятные условия для замещения дефекта зубного ряда рациональными конструкциями зубных протезов, а коррекция положения моляров в зубной дуге обеспечивает более благоприятную трансформацию жевательного давления через ткани пародонта.
Дистализация моляров может применяться для устранения деформаций зубного ряда в связи с лечением конвергенции зубов в области дефекта зубного ряда.
Поэтому создание свободного пространства путем дистализации моляров для дальнейшего восстановления дефекта зубного ряда является очень актуальным вопросом, особенно у лиц молодого возраста. Дистализация моляров достигается использованием специально разработанных аппаратов.
Такая техника может потребоваться для создания пространства, установки дентального имплантата и рационального протезирования при малых дефектах зубных рядов третьего класса по Кеннеди (в частности, при потере первого и второго постоянного моляра).
Поскольку дистализация происходит под действием силы, создаваемой ортодонтическим аппаратом, первой проблемой ортодонтического лечения является проблема определения величины усилия, необходимого для его проведения.
При этом важно не только определение величины ортодонтического усилия, но и способа приложения его к перемещаемому зубу. Важным аспектом является учет плотности костной ткани, как в области перемещаемых зубов, так и в области предстоящей установки дентального имплантата.
Второй проблемой, которая возникает в процессе дистализации зубов, является определение опоры для ортодонтического аппарата, на которую действует сила со стороны этого аппарата.
Сила реакции аппарата по значению равна ортодонтическому усилию, но направлена в противоположном направлении. Опорные элементы, на которые опирается ортодонтическое устройство, должны быть такими, чтобы не перемещались в процессе лечения и не приводили к осложнениям дистализации зубов.
Упомянутые проблемы решаются с помощью механико-математического моделирования процессов передвижения зубов, которое находит все большее применение в стоматологии.
Новые материалы и конструкции зубных протезов
Одним из наиболее важных элементов планирования ортодонтического лечения является прогнозирование времени для замещения дефектов зубных рядов, основанное на знаниях механических свойств костной ткани.
Механические характеристики костной ткани конкретного пациента зависят от ее структурно-функционального состояния, в частности, наличия локальных и системных патологических процессов, а также от возраста и пола пациента.
Учет индивидуальных особенностей зубочелюстной системы является предпосылкой адекватного планирования лечебных мероприятий в сложных клинических случаях и обязательно требует индивидуального подхода.
В случае невозможности проведения ортодонтического лечения деформации зубного ряда применяется терапевтическая подготовка, которая проводится строго по показаниям.
Подготовка предусматривает эндодонтическое лечение (депульпирование) смещенных зубов с целью зашлифовывания коронок зубов, сместившихся к уровню протетической плоскости, лечение заболеваний пародонта и слизистой оболочки ротовой полости.
Показаниями к девитализации опорных зубов в случае последующего замещения дефекта мостовидным протезом считаются зубочелюстные деформации с выраженным вертикальным и горизонтальным смещением зубов в сторону дефекта, ортопедическое лечение которых требует препарирования значительного слоя твердых тканей зубов.
Для ортопедического замещения отсутствующего зуба может быть использован съемный или несъемный протез или коронка на имплантате, что предполагает восстановление функциональной окклюзии.
Проблему малых дефектов зубного ряда часто решали путем применения классических мостовидных протезов, изготовление которых предусматривает препарирование твердых тканей коронок опорных зубов, а в некоторых ситуациях их депульпирование, что является абсолютно нефизиологичным при наличии интактных опорных зубов.
Из-за ошибок на этапах протезирования с помощью покровных несъемных мостовидных протезов встречаются такие осложнения, как термический ожог пульпы зубов, гингивит и краевой пародонтит, травматические перегрузки пародонта опорных зубов, а также дискоординация функции жевательных мышц и заболевания ВНЧС.
Кроме того, возникают различного характера осложнения после проведенного эндодонтического лечения, часто неоправданного.
Особенно это актуально у пациентов молодого возраста, когда необходимо замещение единичного дефекта. Для замещения включенных дефектов зубного ряда чаще применяются различные несъемные мостовидные протезы: штамповано-пластинчатые, цельнолитые и комбинированные, керамические, пластмассовые.
По статистике, около 1/3 специалистов в своей практической деятельности рекомендуют своим пациентам устранение единичного включенного дефекта зубного ряда. Остальные 2/3 стоматологов рекомендуют замещение одиночного включенного дефекта зубного ряда ортопедической конструкцией, в зависимости от клинической ситуации.
Незначительный процент специалистов считают необязательными восстановление целостности зубного ряда при малом включенном дефекте.
Использование общеизвестных мостовидных протезов рекомендуется во фронтальном отделе зубного ряда в 36,5% (в том числе металлокерамических протезов 30%), штамповано-паяных протезов в жевательной отделе зубного ряда в 49%, что объясняется повышенной жевательной нагрузкой в боковом отделе зубного ряда.
Однако при наличии интактных опорных зубов общеизвестные мостовидные протезы врачи рекомендуют в два раза реже. Для передних зубов чаще применяются металлокерамические мостовидные протезы и операции имплантации отдельных зубов (32, 30 и 19% соответственно).
В боковом отделе зубного ряда картина меняется: 19%, 37,5% и 18% соответственно, что связано с повышенным жевательным нагрузкам в указанном отделе.
Недостатки ортопедических методов состоят в том, что при протезировании нарушается целостность твердой ткани зуба, то есть отсутствие одного зуба приводит к необходимости препарирования двух, зачастую полностью интактных зубов.
Приведенные недостатки несъемных мостовидных протезов, а также создание композиционных материалов и техники протравливания, изменение предпочтений пациентов стали толчком к разработке конструкций адгезивных мостовидных протезов, фиксируемых на опорных зубах с помощью клеевых композиций и композиционных материалов.
В 1980 году была предложена методика восстановления зубного ряда с потерей одного или двух зубов путем создания мостовидного протеза, промежуточной частью которого является искусственный зуб с двумя опорными накладками, охватывающих соседние опорные зубы.
К преимуществам адгезивных мостовидных протезов относят:
минимальное препарирование опорных зубов в пределах эмали, благодаря чему использование адгезивных мостовидных протезов можно считать консервативным методом протезирования;
возможность повторного наложения протеза;
отсутствие травмы дентина и раздражение пульпы;
исключение необходимости временных коронок;
отсутствие контакта с десной;
снижение стоимости протеза;
высокий эстетический эффект.
Недостатками применения адгезивных мостовидных протезов являются увеличение толщины опорных зубов с оральной поверхности и недостаточную прочность фиксации.
Один из современных методов одномоментного замещения единично отсутствующего зуба предполагает изготовление мостовидного протеза из композиционного материала светового отверждения. Для них создают полости на контактных поверхностях опорных зубов и наносят композицию и фотополимеризуют, формируя искусственный зуб.
Его промежуточной частью являются армирующие элементы, которые охватывают соседние опорные зубы. Армирующие элементы изготавливаются из ортодонтической проволоки.
Недостатком этой методики является меньшая адгезия большинства фотокомпозитов к металлу по сравнению с эмалью зуба и усадка фотокомпозиционного материала до 3-4%. Последнее свойство может приводить к существенному нарушению краевого прилегания к тканям зуба, образованию трещин и сколов конструкции.
Ряд авторов предлагает технологию изготовления адгезивного протеза с использованием шинирующих лент. Отсутствующий зуб может быть замещен стандартным пластиковым зубом или смоделирован из фотокомпозиционного материала.
Метод одномоментного замещения единичного отсутствующего зуба с помощью различных вариантов без армирующих конструкций с использованием фотокомпозиционных материалов является достаточно эффективным и щадящим, поскольку требует минимального препарирования опорных зубов.
Удачным решением считают применение для фиксации искусственного зуба экстракоронарных (внекоронковых) аттачменов.
Анализ литературных источников показал, что современные методы лечения дефектов зубных рядов меняются в сторону более простых и щадящих видов протезирования.
Использование новых материалов позволит внедрить технологии, которые улучшат качество протезов и минимизируют вмешательство по подготовке опорных зубов.
Применение современных композиционных материалов в сочетании с армирующими волокнами расширяет показания к применению терапевтических методов восстановления дефектов зубных рядов адгезивными протезами.
Современные аспекты дентальной имплантации
При потере уже одного зуба зубочелюстная система является по своему характеру патологической и требует протезирования.
Одним из современных направлений реабилитации больных с дефектами зубных рядов является дентальная имплантация — создание искусственных опор для несъемных или съемных зубных протезов.
Дентальная имплантация как метод ортопедической реабилитации стоматологических больных сегодня становится одним из ведущих при замещении дефектов зубных рядов.
Метод направлен не только на восстановление жевательной функции, но и на получение высокого прогнозируемого результата ортопедической реабилитации.
Развитие направления возможно благодаря достижениям в области материаловедения, биомеханики и новейших технологий, а также в результате изучения закономерностей биологического взаимодействия имплантатов с тканями.
Дентальная имплантация характеризуется высокой эффективностью и значительным спектром возможностей, как при замещении дефектов зубных рядов, так и в целостной реабилитации пациентов при полном отсутствии зубов.
Но ортопедическая реабилитация стоматологических больных с применением дентальных имплантатов часто бывает ограничена и сопровождается определенными трудностями.
Прежде всего, это близкое расположение важных анатомических структур, а именно гайморовой пазухи, носовой полости и сосудисто-нервного пучка нижней челюсти.
Такое анатомическое расположение, согласно статистическим данным, встречается в 30% случаев, поэтому применение дентальных имплантатов не всегда приводит к устойчивому гарантированному успеху. Вероятность неудовлетворительных результатов, по данным различных авторов, колеблется от 7 до 50%.
Длительное отсутствие зубов вызывает вторичные нарушения зубочелюстной системы:
атрофия альвеолярного отростка;
вторичные окклюзионные деформации;
патологические изменения височно-нижнечелюстных суставов.
На современном этапе дентальная имплантация направлена на минимизацию продолжительности остеинтеграции за счет новых систем имплантатов, которые имеют остекондуктивные свойства для создания благоприятных условий для остеинтеграции.
Оптимизация хирургического этапа дентальной имплантации, как этапа подготовки к протезированию, особенно при использовании дентальной имплантации, существенно повышает эффективность реабилитации и делает результат предсказуемым.
Биологические и биомеханические процессы в костной ткани находятся в тесной взаимосвязи друг с другом согласно биологическому принципу, называемому адаптивным костным моделированием и ремоделированием, известным также как «закон Вольфа».
Этот закон гласит, что костная ткань стремится приобрести структуру, лучше приспособленную к восприятию соответствующей нагрузки. Соответственно, если такой нагрузки не происходит, природа имеет тенденцию освобождаться от ненужного объема кости, которая не функционирует (принцип «use it or loose it»).
Таким образом, нагрузка в пределах допустимого стимулирует развитие костной ткани.
Нагрузка, превышающая физиологические пределы, вызывает ее резорбцию.
Исходя из сказанного, показаниями к немедленной функциональной нагрузке дентальных имплантатов могут быть клинические ситуации, в которых показано лечение дентальными имплантатами, при условии достаточной первичной стабильности и отсутствии функциональных перегрузок, то есть травмирующих нагрузок.
Раннее нагрузки предусматривает нагрузки после заживления сроком шесть недель.
Если первичная стабильность отсутствует или вызывает сомнение, некоторые авторы отстаивают необходимость пролонгированного периода заживления ради достижения стабильности имплантата.
Некоторыми авторами рекомендуется нагрузка имплантатов сразу после окончания срока остеоинтеграции в шесть месяцев, считая, что период ремоделирования (от 3 до 5 недель) является периодом риска для функциональной нагрузки.
Сроки нагрузки определяются индивидуально для каждого пациента, в зависимости от клинической ситуации. Но при этом необходимо помнить, что процесс полного созревания кости и минерализации вокруг установленного имплантата длится примерно 6-8 месяцев.
Безусловным правилом достижения полноценной функциональной реабилитации больных с дефектами зубных рядов, замещенных современными конструкциями зубных протезов, в том числе с опорой на дентальные имплантаты, является достижение оптимальной функциональной окклюзии.
Заключение
Одним из самых распространенных патологических состояний зубочелюстной системы является частичная потеря зубов, которая при несвоевременном замещении осложняется различными зубочелюстными дефектами.
Среди комплекса стоматологических мероприятий по реабилитации больных различают ортодонтическую, терапевтическую, хирургическую подготовку и ортопедическое лечение.
Адекватное протезирование с деформациями зубных рядов в некоторых случаях может быть проведено без предварительного ортодонтического лечения, но выбор методов комплексного лечения данной категории пациентов, сроков его проведения и показаний остаются противоречивыми и требуют дальнейшего изучения.