Что такое дегенерация роговицы
Дистрофия роговицы и её лечение
Дистрофии роговицы – группа патологий, которые проявляются нарушением трофики и изменением структуры роговой оболочки глаза. Исходом дистрофии роговицы обычно является необратимое, часто прогрессирующее снижение остроты зрения.
Причины, которые могут вызвать появление дистрофии роговицы, многообразны: отягощенная наследственность, аутоиммунные заболевания, нейротрофические изменения, последствия травм, воспалительных процессов в роговице, операции по установке интраокулярных линз и пр. В некоторых случаях установить начальное звено паталогии не удается.
Классификация
Дистрофии роговицы бывают первичные и вторичные. Первичные дистрофии — семейно-наследственные заболевания, вторичные – возникают из-за тех или иных патологий в роговой оболочке глаз. В зависимости от преимущественного поражения определенных структур роговицы, выделяют виды дистрофий роговицы. Определение вида дистрофии возможно только по результатам исследований (патоморфологическое исследование, генетический анализ).
Стоимость лечения
Стоимость лечения складывается из диагностических исследований, объема лечебных процедур (например, гирудотерапии), которая для каждого пациента назначается индивидуально, исходя из вида и выраженности дистрофии, динамики процесса, необходимости пребывания в стационаре и т.д.
Видео нашего специалиста
Симптомы
Существует целое многообразие дистрофий роговицы, но их проявления в целом похожи. Чаще всего имеет место роговичный синдром, включающий ощущение инородного тела в глазу, болезненность, покраснение слизистой оболочки глаза, слезотечение, светобоязнь. Поражение глаз в основном двустороннее. Симптомы воспаления в роговице обычно отсутствуют, но могут появиться в случае присоединения вторичной инфекции. Характерны отек роговицы, нарушение ее прозрачности, ухудшение остроты зрения. Пациенты могут жаловаться на появление засветов при взгляде на источник света, непереносимость яркого света.
Еще один признак дистрофии роговицы — ухудшение зрения в утренние часы сразу после пробуждения, с постепенным улучшением зрения к вечеру. Во время сна в тканях роговицы накапливается влага, которая после пробуждения частично испаряется с поверхности роговицы, из-за чего в течение дня зрение частично восстанавливается.
Диагностика заболевания
Для установления диагноза дистрофия роговицы необходимо выполнить тщательное обследование органа зрения. При осмотре выявляется отек и утолщение роговой оболочки глаза, нарушение ее прозрачности. Подтвердить диагноз и определить вид дистрофии позволяет микроскопическое исследование.
Лечение дистрофии роговицы
В лечении дистрофичесских изменений роговой оболочки глаза применяются медикаменты, физиотерапевтическое и лазерное лечение, контактные линзы и хирургические вмешательства.
Глазные капли
Консервативные методы лечения эффективны только на начальной стадии заболевания и дают временный эффект, поэтому требуют периодического повторения. Они включают применение различных средств, которые помогают восстановить целостность тканей роговицы и защищают ее от воздействия провоцирующих факторов (кератопротекторов), увлажняющих поверхность роговицы капель и мазей, противоотечных средств. К ним относятся: Тауфон, Корнерегель, Баларпан, Вит-А-Пос, Солкосерил, Тауфон и другие.
Другие методы
Для ускорения восстановления роговицы и уменьшения болезненности рекомендуют ношение специальных лечебных мягких контактных линз. Иногда хороший эффект дает и лазерное лечение (например, лазерная стимуляция роговицы).
Операции
Единственный радикальный метод лечения дистрофии роговицы — сквозная кератопластика (пересадка роговицы), в ходе которой пораженные ткани роговицы удаляются, и на их место пересаживается донорская ткань (трансплантат). Операция не гарантирует того, что дистрофия роговицы не появиться вновь, поскольку патологические факторы не устранены и продолжают воздействовать на ткани глаза. В этом случае может потребоваться повторная пересадка роговицы. Подробнее о пересадке роговицы в нашей клинике>>>
Преимущества «Московской Глазной Клиники»
Каждому пациенту нашей клиники гарантированно внимательное отношение, индивидуальный подход, качественная диагностика и лечение болезней глаз с использованием наиболее эффективных современных методик.
Московская Глазная Клиника имеет лучшие образцы современной аппаратуры, что позволяет во время диагностического обследования выявить даже минимальные изменения в роговице, возникающие на начальной стадии заболевания.
В МГК работают признанные специалисты мирового уровня, профессора и доктора наук, со стажем работы от семи до 39 лет. В клинике ведет прием один известных специалистов по лечению больных с различной патологией роговицы, признанный лидер в области сквозной трансплантации роговицы, профессор, доктор медицинских наук Слонимский Алексей Юрьевич. Операции также проводит хирург высшей категории, главный врач клиники Фоменко Наталия Ивановна, которая успешно провела более 12 тысяч операций различной категории сложности.
Лечение дистрофий роговицы – процесс длительный, требующий регулярного осмотра и настойчивого лечения. Для повышения качества лечения в клинике имеется как круглосуточный, так и дневной стационар, который принимает пациентов семь дней в неделю с 9 утра до 9 вечера, без выходных.
Если у вас есть вопросы, вы можете задать их нашим специалистам с помощью скайп-консультации на сайте или по телефону в Москве 8(499)322-36-36 (ежедневно с 9:00 до 21:00).
Греческое слово «дистрофия», собственно, и означает неправильное питание. Это может быть длительное отсутствие в рационе необходимых организму веществ и соединений, нарушения васкуляции (кровоснабжения) вследствие сосудистой аномалии или патологии, нарушения общего или локального метаболизма (обмена веществ) из-за расстройства эндокринной системы, и т.д.
Общим для всех подобных процессов является органическая дегенерация: в состоянии длительной дистрофии основная рабочая ткань органа, специализированная выполнять возложенные на него функции – т.н. паренхима или, в данном случае, роговичная строма, – постепенно перерождается, уменьшается в объеме или замещается бесполезной соединительной тканью, необратимо утрачивая присущие ей в норме свойства и характеристики. Как показано выше, для роговичной оболочки такими фундаментальными качествами являются форма, прочность и прозрачность: лишаясь хотя бы одного из этих качеств, роговица перестает быть защитно-преломляющей линзой глаза.
О серьезности проблемы говорит, в частности, тот факт, что в 2005 году офтальмологами создан Международный комитет, занимающийся исследованиями роговичной дистрофии. Согласно современным представлениям, существует свыше 20 (!) различных вариантов дегенеративной кератопатии, поражающих этот элемент глазной конструкции – объем которого, заметим, менее кубического сантиметра.
Классификации
Существует несколько подходов к классификации кератопатий. Так, по времени возникновения их делят на врожденные и приобретенные; акцентируя клинические особенности, выделяют лентовидную форму, отечную и др. Однако по типу течения кератопатии, в отличие от многих других заболеваний, нельзя разделить на два основных класса, – острый и хронический, – поскольку дистрофия роговицы не может вспыхнуть внезапно и затем, скажем, самокупироваться; она практически всегда с той или иной скоростью прогрессирует, т.е. этот процесс хронический по определению.
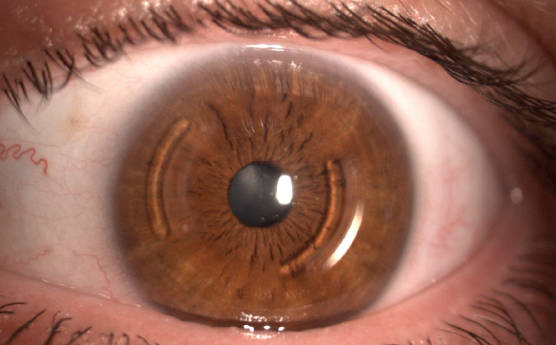
Чаще всего кератопатии классифицируют по преимущественной локализации дегенеративного процесса. Так, среди передних (эпителиальных) роговичных дистрофий, поражающих Боуменовой оболочку и внешний эпителий, выделяют микрокистозную дистрофию Когана, дистрофии Тиель-Бенке и т.д. (практически каждая кератопатия имеет собственное имя в честь открывшего или подробно исследовавшего ее офтальмолога).
К стромальным дистрофиям, протекающим в основном веществе роговицы, относятся кристаллическая Шнайдера, гранулярно-решетчатая Авеллино, центральная облаковидная Франсуа, и др. К эндотелиальным, или задним, относят дистрофию Фукса, заднюю полиморфную дистрофию.
Причины
Процессы роговичной дегенерации на клеточном и молекулярном уровне изучены достаточно хорошо, однако триггерный (пусковой) механизм может быть различным и иногда остается неустановленным. Так, приобретенная кератопатия может быть запущена травмой, офтальмохирургической операцией, ожогом, «синдромом сухого глаза» (недостатком слизисто-слезного увлажнения роговицы), аутоиммунным расстройством, ранее перенесенным воспалительным процессом, глаукомой и др.
Однако на сегодняшний день можно считать доказанным, что главную роль играет генетический фактор – наследственная предрасположенность, в силу которой при одинаковых условиях у одного человека дистрофия развивается, а у другого нет. Поэтому среди диагностических процедур при подозрении на кератопатию (а такой диагноз требует тщательного и многостороннего обследования) ключевое значение имеет сбор и изучение семейно-наследственного анамнеза.
Точное установление поврежденного гена в каждом случае является слишком сложной процедурой и имеет больше теоретическое, исследовательское значение, поскольку ни симптоматика, ни терапевтическая стратегия от этого особо не зависят; несмотря на многообразие возможных триггеров и клинических вариантов, основные проявления роговичной дистрофии различаются слабо.
Симптоматика
В большинстве случаев дистрофия роговичной оболочки начинается в детском (с 10 лет) и юношеском, реже в зрелом возрасте – и к 40 годам приводит к выраженному ее помутнению, истончению, деформации и, соответственно, к глубокому снижению зрительных функций. Наиболее распространенными жалобами являются покраснение, болезненность, иногда снижение подвижности глаза, светобоязнь, усиленное слезотечение, ощущение инородного тела – т.е., фактически, та же симптоматика, которая присуща большинству офтальмологических заболеваний; вообще, у глаза слишком мало дифференцированных нервных окончаний, чтобы о разных видах патологии сигнализировать различными наборами ощущений. Поэтому дифференциальная и уточняющая диагностика проводится инструментальными методами (прежде всего, биомикроскопически).
В нашем офтальмологическом центре доступны все имеющиеся на сегодняшний день способы лечения дистрофий роговицы: медикаментозное, физиотерапевтическое и хирургическое (сквозная или послойная кератопластика). Обращаясь в нашу клинику Вы можете быть уверены в профессионализме врачей и высоких результатах лечения!
Лечение
К сожалению, любое консервативное лечение роговичной дистрофии является паллиативным; в лучшем случае, оно способно несколько замедлить процесс, облегчить субъективный дискомфорт или, – при применении процедур эксимер-лазерной шлифовки, если это показано и позволяет локализация процесса, – временно и частично восстановить зрение.
В качестве симптоматической терапии могут назначаться увлажняющие, противовоспалительные, противоотечные препараты, физиотерапевтические процедуры (напр., электрофорез или лазеростимуляция), витаминно-антиоксидантные комплексы в мазях, каплях и таблетках, стимуляторы тканевого питания.
Однако единственным радикальным решением является операция по пересадке донорской роговицы. Такая техника, – кератопластика, – давно и подробно разработана, отточена и усовершенствована за многие десятилетия офтальмохирургической практики. Существуют различные модификации, различаются масштабы вмешательства (сквозная, послойная кератопластика), что позволяет в каждом случае учесть множество ключевых индивидуальных нюансов. Цель кератопластики считается достигнутой, если восстановлены механические и оптические свойства роговицы (и зрительные функции, соответственно) и при этом в кератобиоимплантате не возобновляется дистрофический процесс. В различных источниках оценки вероятности успешного исхода несколько варьируют, однако в любом случае они весьма высоки и достигают 80%, постоянно повышаясь по мере развития офтальмохирургии и трансплантологии. Подробнее о креатопластике >>>
Дистрофии роговицы глаза и их лечение
Дистрофии составляют большую группу наследственных заболеваний роговичной оболочки. Обычно болезнь протекает без признаков воспаления, неуклонно прогрессируя. Она поражает сразу оба глаза и нередко приводит к помутнению роговицы.
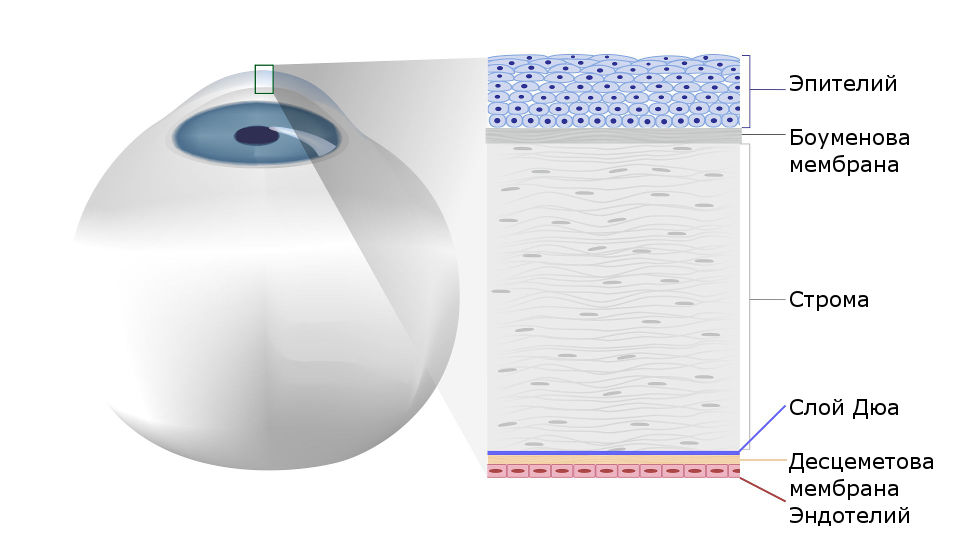
Роговица глаза имеет пять слоев. Наружный слой переднего эпителия – это несколько рядов клеток, выполняющих защитную функцию. Ниже него лежит тонкая мембрана – боуменова оболочка, служащая опорой эпителию плотная ткань. Затем лежит строма, состоящая из кератоцитов, особых клеток, которые обеспечивают роговице прозрачность. Кератоциты располагаются в строго определенном порядке и составляют более 95% площади роговицы. Сзади строма граничит с самой прочной роговичной тканью – десцеметовой оболочкой, на которою возложены функции защиты. Последним слоем роговицы является эндотелий – задний эпителий состоящий из одного ряда клеток, которые выполняют функцию насоса, регулируя поступление в роговицу внутриглазной жидкости из передней камеры глаза.
Классификация дистрофий роговицы
Виды дистрофий роговицы обозначают в соответствии со слоем, где локализована врожденная патология. Так, к эпителиальным дистрофиям относят: ювенильную дистрофию Меесмана и дистрофию базальной мембраны. Среди дистрофий боуменовой мембраны выделяют дистрофию Рейс-Буклера, дистрофию Тиель-Бенке. Стромальными дистрофиями являются: гранулярная, пятнистая, решетчатая, зернисто-решетчатая Авеллино, задняя аморфная, предесцеметовая, кристаллическая Шнайдера, центральная облаковидная Франсуа. К эндотелиальным дистрофиям относят: заднюю полиморфную, дистрофию Фукса, наследственную эндотелиальную.
При всем кажущемся многообразии дистрофий роговицы, все они имеют одинаковые симптомы и, как правило, требуют аналогичного лечения. Их отличия состоят в причинах возникновения, обычно, это сбои в определенном человеческом гене, определить который возможно лишь посредством сложного генетического анализа. При микроскопии роговичной ткани, также можно выявить их отличия. Как правило, точное установление вида дистрофии проводит врач-патоморфолог, получив образцы тканей после операции по пересадке роговицы.
Признаки дистрофий
Признаки дистрофии, как правило, проявляются в возрасте 10 — 40 лет. Для всех роговичных дистрофий обычно характерны несколько общих признаков.
Ощущение в глазу инородного тела возникает из-за повреждения эпителия роговицы, т. н. эрозии. Вообще, повреждения возникают или вследствие непосредственного поражения эпителиального слоя, что происходит при эпителиальных дистрофиях, или из-за нарушения насосной функции эндотелия, когда роговица отекает из-за чрезмерного поступления в нее внутриглазной жидкости. Избыточная жидкость скапливается под роговичным эпителием, постепенно отслаивая его. Процесс идет с формированием пузырьков наполненных жидкостью — булл. Буллы имеют тенденцию лопаться, обнажая нервные окончания на поверхности роговицы. Это и причиняет боль, вызывает чувство инородного тела, покраснение глаза. Также появляются светобоязнь и слезотечение.
С возрастом выраженность дистрофии возрастает. По мере прогрессирования дистрофического процесса раз за разом повторяются эрозии с все увеличивающейся частотой, что доставляет пациенту серьезный дискомфорт. Проникновение на пораженную эрозией роговичную поверхность болезнетворных микробов, может вызывать воспаление роговицы — кератит.
Еще одним признаком дистрофий роговицы, является снижение остроты зрения. Оно возникает при любом типе дистрофии и обусловлено отеком роговицы или нарушением ее прозрачности из-за отложения продуктов клеточного метаболизма – холестерина, соединений липидов и белков. При этом главное влияние на степень снижения зрения оказывает выраженность отека и нарушения прозрачности роговичной ткани. Прогрессирование дистрофического процесса ведет ко все большему снижению зрения.
Диагностика
Для диагностики дистрофии роговицы обязательно собирается анамнез с выяснением времени появления первых симптомов и факторов их вызвавших. Затем назначается полное офтальмологическое обследование. С большой долей уверенности, вид дистрофии роговицы определяется при проведении биомикроскопии глаз.
Лечение
Возникновение повторяющихся эрозий роговицы требует применения препаратов для восстановления эпителиального слоя, а также кератопротекторов в форме глазных капель и мазей, которые увлажняют роговичную поверхность и снимают болевой синдром. Как правило, капли назначаются применять несколько раз днем, а мазь закладывать за нижнее веко на ночь, так как ее действие более длительное.
Также с лечебной целью может быть назначено ношение мягких контактных линз, что снимает боль и ощущение инородного тела, создает благоприятные условия для скорейшего восстановления роговичного эпителия.
И все же, главный метод лечения дистрофий роговицы – это хирургическое вмешательство. При повреждении эпителиального слоя и лежащей ниже боуменовой мембраны, участки дистрофии можно удалить лазерным методом. В случае повреждения более глубинных слоев, выполняется операция — кератопластика. Она заключается в хирургическом удалении пораженных тканей и пересадки на их место донорского трансплантата.
Кератопластика бывает сквозной, когда происходит полное удаление центральной области роговицы, и послойной, с удалением отдельных ее слоев. Функции поврежденных клеток роговицы пациента берут на себя клетки роговицы донора. Прозрачность роговицы восстанавливается, признаки заболевания исчезают. Правда, в некоторых случаях, вопреки положительным результатам операции, признаки дистрофии вновь возвращаются спустя несколько лет, в этом случае операция кератопластики проводится вновь.
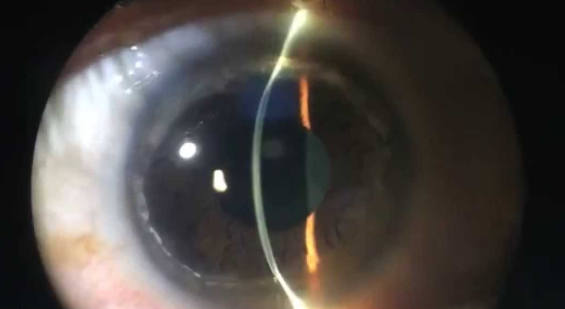
Краевая пеллюцидная дегенерация роговицы
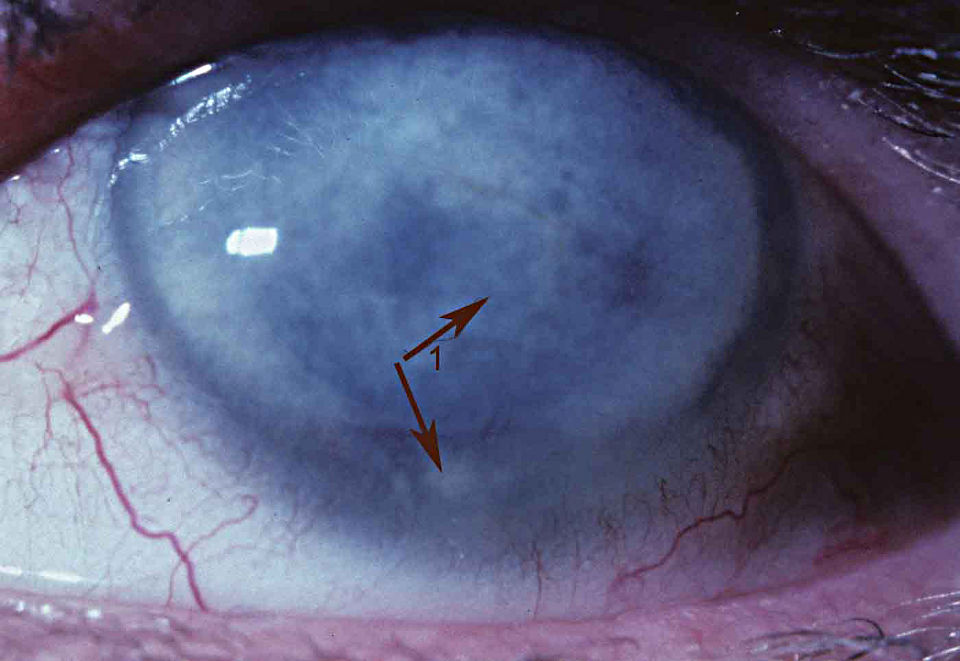
Внешний вид пеллюцидной дистрофии в щелевой лампе
Признаки заболевания
Частота возникновения краевой пеллюцидной дегенерации спорадическая (т.е. встречается крайне редко). Дистрофия выглядит как «лента» истонченной ткани шириной примерно 1-2 мм, расположенная по нижнему краю роговицы, которую от лимба отделяет полоса нормальной роговичной ткани.
К ее симптомам относят возникающее в молодом возрасте постепенное, но неуклонное снижение зрения. В последующих стадиях заболевание проявляется острым снижением зрения и может сопровождаться болевым синдромом. Боль возникает из-за развившейся водянки роговицы (гидропса). У больных отмечается высокой степени иррегулярный обратный астигматизм. [2]
Диагностика
Для диагностики заболевания назначают основные офтальмологические исследования, включая биомикроскопию и компьютерную топографию роговицы и оптическую когерентную томографию (ОКТ).
Биомикроскопия с узкой щелью обнаруживает область истончения роговичной ткани нижнего лимба на 2 мм. Над «лентой» характерного для заболевания наибольшего истончения ткани роговицы расположена зона ее выстояния. Кольцо Флейшера и стрии Фогта отсутствуют. Крайне редко возникает острая водянка роговицы (гидропс).
При пеллюцидной маргинальной дегенерации компьютерная топография выявляет значительное иррегулярное укручение роговицы в назальной и височной области. Кроме того, роговица имеет характерную зону выстояния, которая изгибается вокруг ее центральной части, также имеется выпячивание роговицы в области лимба. [3]
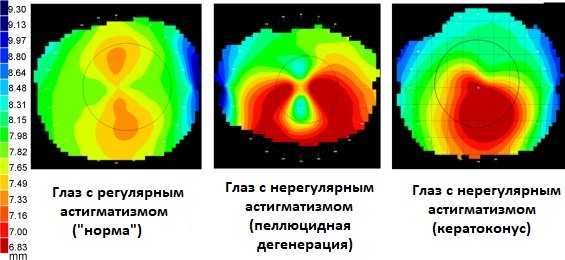
Кератотопограмма при различных заболеваниях роговицы
Дифференциальную диагностику заболевания проводят с кератоконусом, для которого характерно нижнецентральное истончение роговицы. Причем, область максимального истончения роговичной ткани при кератоконусе приходится на область наибольшего выстояния роговицы. В зависимости от стадии болезни обнаруживаются кольцо Флейшера и стрии Фогта.
Лечение
В нашей клинике мы проводим и имплантацию интрастромальных роговичных сегментов (ИРС), которые дают также высокое зрение и комфортны для пациента. [5]
В развитых стадиях заболевания может быть выполнена операция послойной или сквозной кератопластики с большим диаметром и смещением вниз. [6] Иногда выполняется полулунная послойная кератопластика.
Так выглядит глаз после установки интрастромальных роговичных сегментов (ИРС)
Прогноз
В начальных стадиях у большинства пациентов коррекция жесткими контактными линзами рассматривается как вариант выбора, т.к. она даёт хороший оптический результат.
В развитой стадии достичь адекватной посадки линз довольно затруднительно, в связи с чем большую популярность получает установка интрастромальных роговичных сегментов (полуколец).
Хорошие результаты приносит проведение сквозной или послойной кератопластики, хотя из-за локализации патологии в периферических отделах роговицы степень успешности операции несколько ниже, чем при кератоконусе.
Цены на лечение пеллюцидной дегенерации роговицы в Москве
В нашем офтальмологическом центре мы применяем различные хирургические методики при заболеваниях роговицы (материал для трансплантации вхдит в стоимость операций) и коррекцию склеральными линзами:
Дистрофии роговицы глаза
Дистрофии роговицы представляют собой большую группу наследственных заболеваний роговой оболочки, которые приводят к снижению ее прозрачности (помутнению). Как правило, заболевание поражает оба глаза, оно неизменно прогрессирует, при этом признаки воспаления могут отсутствовать. Чаще всего дистрофия роговицы диагностируется у пациентов в возрасте от 9 до 40 лет.
Строение роговицы
Рис.1 Строение роговицы глаза человека
Под боуменовой оболочкой находится строма (ее объем составляет до 95% объема всей роговицы). Строму составляют особые клетки – кератоциты, расположенные в строгом порядке, благодаря чему обеспечивается прозрачность роговой оболочки.
Самая прочная ткань роговой оболочки, прилегающая к строме – десцеметовая оболочка – представляет собой плотную мембрану, также выполняющую защитную функцию.
Виды дистрофий
В зависимости от расположения в структуре роговицы врожденного повреждения дистрофии роговицы могут быть следующими:
Несмотря на то, что дистрофии роговицы представлены множеством видов, все они имеют подобные симптомы и требуют подобных методов лечения. Основное их отличие заключается в закладке каждой конкретной дистрофии в определенном гене человека, что можно определить только путем проведения сложного генетического анализа. Некоторые отличия офтальмолог может определить с помощью микроскопа.
Симптомы (признаки)
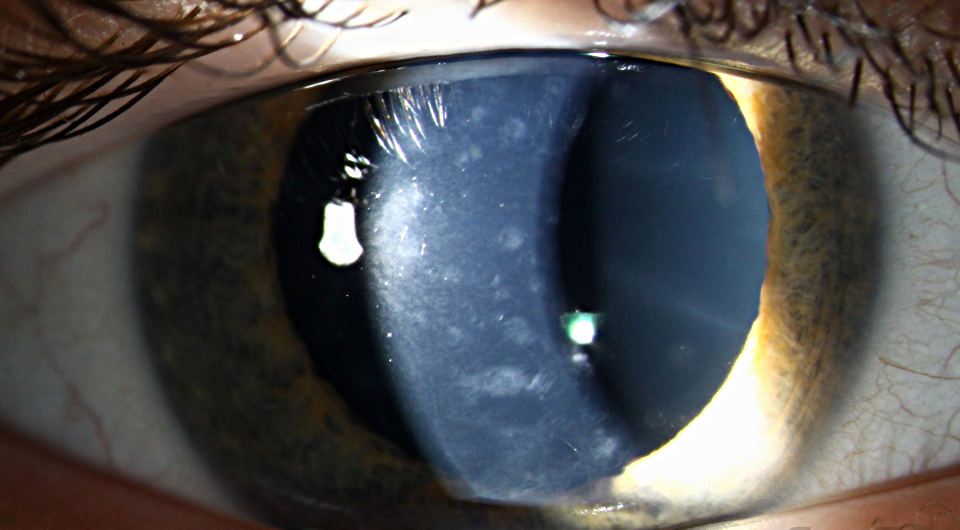
Рис.3 Эндотелиальная (задняя) дистрофия роговицы (вид в щелевой лампе)
Все виды дистрофий роговицы сопровождаются снижением зрения. Его ухудшение обусловлено отеком роговицы и ее помутнением, что связано с отложением различных продуктов клеточного метаболизма: холестерина, белковых и жировых соединений. Чем больше выражен отек и нарушена прозрачность ткани роговицы, тем сильнее снижается зрение.
Диагностика заболевания
Для установления диагноза «дистрофия роговицы» требуется тщательное обследование. Офтальмолог выясняет, когда возникли первые симптомы заболевания, существуют ли те или иные провоцирующие факторы, действие которых могло привести к возникновению патологии. Наиболее информативным исследованием для определения вида дистрофии роговицы является осмотр с помощью биомикроскопа.
Консервативное лечение дистрофии роговицы
При эрозиях роговицы, особенно при их частом повторении, пациентам назначается медикаментозное лечение: прием препаратов, действие которых направлено на восстановление эпителия роговицы – кератопротекторов: глазных мазей и капель, способствующих увлажнению поверхности роговицы. Применение глазных капель целесообразно в дневное время, глазных мазей – в ночное, т.к. они обладают наиболее пролонгированным действием.
В терапевтических целях пациентам может быть также рекомендовано ношение мягких лечебных контактных линз, снимающих болевой синдром, устраняющих ощущение инородного тела и создающих благоприятные условия, способствующие восстановлению эпителиального слоя роговицы.
Хирургическое лечение дистрофии роговицы
Наиболее эффективным методом лечения дистрофии роговицы считается хирургическая коррекция. При повреждении эпителиального слоя либо мембраны Боумена может использоваться лазерная хирургия, направленная на удаление участка дистрофии (ФТК – фототерапевтическая кератэктомия).
В профилактических целях, для «укрепления» структуры роговой оболочки, рекомендуют процедуру коллагенового кросслинкинга, если имеют место патологические процессы в строме.
При повреждении более глубоких слоев необходимо проведение операции – кератопластики с удалением поврежденного слоя ткани роговицы и пересадкой на его место донорской ткани.
Проводят два вида хирургических вмешательств:
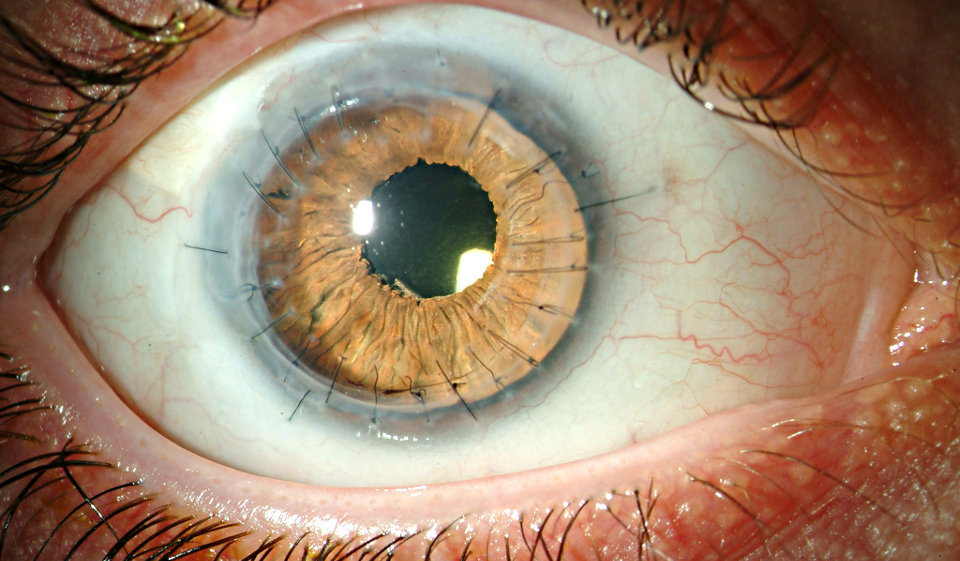
Рис.4 Глаз пациента через 6 мес. после операции сквозной кератопласстики
После пересадки донорской роговицы ее клетки начинают функционировать вместо собственных поврежденных, благодаря чему восстанавливается прозрачность роговицы и устраняются симптомы заболевания. В некоторых случаях при возникновении рецидива может потребоваться проведение повторной операции.
В нашем офтальмологическом центре у пациентов есть возможность получить высокотехнологичную офтальмологическую помощь мирового уровня: у врачей из Германии по 100% немецким технологиям!
Помимо сквозной кератопластики и фототерапевтической кератэктомии мы проводим уникальные операции послойной передней и задней пересадки роговицы, в том числе и с фемтосекундным сопровождением:
Стоимость операций
С расценками на различные виды хирургического лечения эпителиальных и эндотелиальных дистрофий роговой оболочки глаза Вы можете ознакомиться в нашем разделе ЦЕНЫ.