Васкулярная декомпрессия корешка тройничного нерва
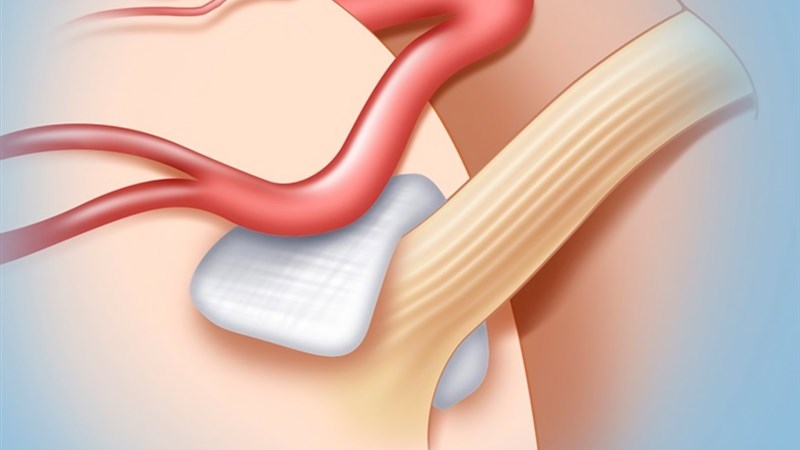
Васкулярная (сосудистая) декомпрессия корешка тройничного нерва – это общепринятый метод лечения невралгии тройничного нерва. Суть метода, как следует из названия, заключается в устранении компрессии, то есть сдавления нерва прилежащим сосудом. В некоторых случаях во время операции бывает достаточно рассечь спайки арахноидальной «паутинной» оболочки, для того, чтобы добиться адекватной декомпрессии. Однако, в подавляющем большинстве случаев сосуд изолируется от нерва посредством специального синтетического материла – тефлоновой ваты.
Техника васкулярной декомпрессии корешка тройничного нерва
В заушной области в пределах границы роста волос (чтобы избежать косметического дефекта) через небольшой линейный разрез кожи (около 5 см) и небольшое отверстие (около 3 см) осуществлется доступ к необходимым структурам. Производится тщательный осмотр зоны с использованием интраоперационного микроскопа и, в некоторых случаях, эндоскопической техники. Затем микрохирургическим путем устраняется существующая компрессия на корешок тройничного нерва и на место воздействия укладывается тефлоновая вата, которая как муфта окружает сосуд с целью предотвращения дальнейшей пульсирующей компрессии и, следовательно, рецидива заболевания. Небольшой дефект в затылочной кости закрывается танталовой пластиной соответствующего размера. Зашивание кожи производится атравматичной нитью внутрикожным швом, что исключает необходимость частых перевязок и снятия швов. В результате, выписка пациента может быть осуществлена через несколько дней после вмешательства.
При устранении причины заболевания, болевой синдром исечазает сразу после операции, в результате чего отпадает небходимость в дальнейшей консервативной терапии карбамазепином.
Лечение лицевых спазмов методом микроваскулярной декомпрессии VII черепно-мозгового нерва
1. Что такое гемифициальный спазм?
Гемифициальный спазм (ГФС) – это асимметричное явление, представляющее собой безболезненные непроизвольные сокращения мышц лица. Эта патология иннервируется лицевым нервом и может проявляться только на верхней или только на нижней половине одной стороны лица, может также сопровождаться слезотечением.
В отличие от лицевых мышечных сокращений другого генеза, гемифициальный спазм сохраняется во время сна, что свидетельствует о его несвязанности с возбуждением или торможением.
2. Причины и симптомы заболевания
Наиболее частая причина гемифициального спазма – компрессия лицевого нерва. На выходной зоне корешка нерва происходит его сдавливание сосудом.
Чаще всего в начале развития ГФС проявляется вокруг глаза, затем по мере прогрессирования спазм охватывает обширную зону, сокращения учащаются, затрудняя функционирование глаза. При атипичном развитии сначала может возникнуть спазм щеки, который со временем распространяется выше к глазу. В том и другом случае компрессия затрагивает VII черепно-мозговой нерв. При лицевом начале симптоматики сдавлению подвержен комплекс VII и VIII ЧМН.
Побочными симптомами могут быть также:
3. Диагностика болезни
Диагностика ГФС основывается на симптоматике и картине течения и прогрессирования патологии. Следует провести дифференциальное обследование, направленное на выявление причин развивающейся клинической картины. Для принятия решения об адекватной лечебной методике необходимо исключить вероятность того, что функциональные нарушения обусловлены опухолевыми заболеваниями, спаечными процессами или костными деформациями черепа.
4. Лечение
Сдавление, вызывающее ГФС, лечится путём микроваскулярной декомпрессии (МВД) VII черепно-мозгового нерва.
Суть оперативной помощи методом декомпрессии нерва состоит в разделении нерва и сдавливающего его сосуда и размещение между ними специальной губчатой прокладки.
Прогноз такого лечения зависит от тяжести и продолжительности симптоматики. Также существенную роль играет возраст пациента. Полное устранение гемифициального спазма наблюдается у 80% больных. Изредка возможны рецидивы патологии. В редких случаях осложнениями операции по декомпрессии нерва могут быть:
Васкулярная декомпрессия лицевого нерва
Васкулярная (микроваскулярная) декомпрессия лицевого нерва является единственным, известным современной науке, методом эффективного лечения гемифациального спазма, воздействующим непосредственно на причину мучительного недуга.
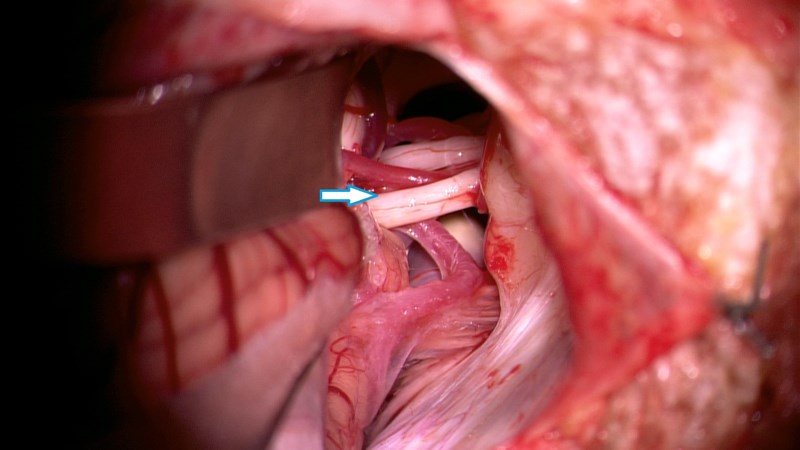
Доказано, что причиной заболевания является прямое сдавление (компрессия) нерва прилежащим артериальным или венозным сосудом. Таким образом, первые попытки хирургического лечения сопровождались пересечением лицевого нерва, что неизбежно приводило к уродующей асимметрии лица вследствие необратимого нарушения функции нерва. В настоящее время с целью устранения нейроваскулярного конфликта, используется микрохирургическая техника, позволяющая свести возможные осложнения к минимуму.
Технически, данная операция очень схожа с васкулярной декомпрессией при невралгии тройничного нерва, однако конечной целью хирурга является не корешок тройничного нерва, а лицевой нерв.
Для осуществления доступа к области нейроваскулярного конфликта производится небольшой разрез в заушной области на пораженной стороне. После выпиливания небольшого костного фрагмента у хирурга появляется возможность слегка сместить полушарие мозжечка и в образовавшемся пространстве между мозгом и основанием черепа свободно оценить картину и устранить обнаруженную компрессию. С целью лучшего обзора труднодоступных «потаённых» мест в дополнение к интраоперационному микроскопу используются эндоскопы с различными углами обзора. При обнаружении точного места компрессии, сосуд аккуратно отделяется от нерва и между ними укладывается специальный биологически инертный материал — тефлоновая вата (муфта). После того как костный лоскут уложен на место и крепко фиксирован, производится герметичное закрытие раны и косметический внутрикожный шов.
При условии гладкого течения послеоперационного периода, выписка пациента под наблюдение врачей поликлиники возможна на 4-6 сутки после операции.
Васкулярная декомпрессия корешка тройничного нерва
Данная операция выполняется при лечении невралгии тройничного нерва
Васкулярная (сосудистая) декомпрессия корешка тройничного нерва – это общепринятый метод лечения невралгии тройничного нерва. Суть метода, как следует из названия, заключается в устранении компрессии, то есть сдавления нерва прилежащим сосудом. В некоторых случаях во время операции бывает достаточно рассечь спайки арахноидальной «паутинной» оболочки, для того, чтобы добиться адекватной декомпрессии. Однако, в подавляющем большинстве случаев сосуд изолируется от нерва посредством специального синтетического материла – тефлоновой ваты.
Техника васкулярной декомпрессии корешка тройничного нерва
В заушной области в пределах границы роста волос (чтобы избежать косметического дефекта) через небольшой линейный разрез кожи (около 5 см) и небольшое отверстие (около 3 см) осуществлется доступ к необходимым структурам. Производится тщательный осмотр зоны с использованием интраоперационного микроскопа и, в некоторых случаях, эндоскопической техники. Затем микрохирургическим путем устраняется существующая компрессия на корешок тройничного нерва и на место воздействия укладывается тефлоновая вата, которая как муфта окружает сосуд с целью предотвращения дальнейшей пульсирующей компрессии и, следовательно, рецидива заболевания. Небольшой дефект в затылочной кости закрывается танталовой пластиной соответствующего размера. Зашивание кожи производится атравматичной нитью внутрикожным швом, что исключает необходимость частых перевязок и снятия швов. В результате, выписка пациента может быть осуществлена через несколько дней после вмешательства.
При устранении причины заболевания, болевой синдром исечазает сразу после операции, в результате чего отпадает небходимость в дальнейшей консервативной терапии карбамазепином.
Что такое декомпрессия нерва
Целесообразность выполнения декомпрессии лицевого нерва в острый период остается под вопросом. В первую очередь, нужно разобраться со следующими вопросами:
(1) Обеспечит ли в острой ситуации декомпрессия лицевого нерва улучшение исхода по сравнению со стандартной консервативной терапией?
(2) Каким пациентам следует выполнять декомпрессию?
Для того, чтобы ответить на эти вопросы, были проведены качественные проспективные рандомизированные клинические исследования с большим количеством пациентов. Любой хирург, раздумывающий о проведении декомпрессии лицевого нерва у пациента с параличом Белла, обязан помнить результаты исследований Peitersen, в которых он исследовал динамику развития паралича Белла у пациентов, не получающих никакого лечения.
Еще больше усложняет интерпретацию результатов то, что в большинстве случаев оценка результатов лечения оказывается субъективной (обычно классификация по House-Brackmann или Fisch). На сегодняшний день не существует общепринятой объективной системы оценки подвижности лицевой мускулатуры, которую было бы легко использовать в условиях реальной практики. Электростимуляция лицевого нерва имеет какую-либо ценность только в первые 10-14 дней с момента появления паралича.
Все хирурги, интересующиеся данной проблемой, должны внимательно изучить и освоить ключевые работы профессора Fisch, памятуя о том, что количество больных в его исследованиях было не слишком велико. Также нужно учитывать, что при субъективном анализе подвижности мимических мышц хирурги были склонны давать более высокие оценки, а сами пациенты — более низкие.
В целом по его данным существует определенный «удобный» период примерно на протяжении двух недель между появлением клинического паралича (не пареза) и дегенерацией 90% и более волокон нерва (по результатам ЭНГ). В течение этого времени декомпрессия лицевого нерва (особенно его меатального сегмента) может благоприятно повлиять на исход. Однозначного мнения о том, когда и по каким показаниям следует выполнять декомпрессию лицевого нерва при остром идиопатическом параличе лицевого нерва, до сих пор нет.
Меньше разногласий вызывают вопросы лечения травматического паралича и, по мнению многих хирургов, herpes zoster oticus.
Алгоритм лечения пациентов с травматическим параличом лицевого нерва в целом аналогичен таковому при параличе Белла. Он зависит от давности травмы и состояния мимических мышц.
При отсутствии лечения прогноз в отношении восстановления подвижности мимических мышц у пациентов с herpes zoster oticus, сопровождающимся клиническим и электрофизиологическим параличом лицевого нерва, в целом неблагоприятный. Примерно в 50-60% случаев у пациентов не происходит восстановления электрической активности нерва и/или появляются синкинезии. Поскольку прогноз при herpes zoster oticus в целом менее благоприятный, необходимость в выполнении декомпрессии может возникать чаще.
Видео анатомия лицевого нерва и его ветвей
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021