Что такое актиномикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Буровой С.А., миколога со стажем в 50 лет.
Определение болезни. Причины заболевания
Актиномикоз — это хроническое гнойное незаразное заболевание, вызываемое актиномицетами (лучистыми грибками), при котором в мягких и костных тканях образуются специфические гранулёмы, абсцессы (гнойники) и свищевые ходы.
Иначе актиномикоз называют лучистогрибковой болезнью, псевдомикозом, актинобактериозом и глубоким микозом.
Первые упоминания об актиномикозе и его возбудителях относятся к 1876 году. Они встречаются в работах немецкого патолога O. Bolinger.
Актиномицеты, вызывающие заболевание, содержатся в почве. Их можно обнаружить даже в горячих минеральных ист очниках, на каменистых породах и в песках Сахары. Они не способны проникнуть в организм через здоровую кожу и слизистые оболочки, поэтому попадают только при повреждении барьерных покровов на фоне сниженного иммунитета.
Актиномицеты также входят в состав микробиоты человека и находятся в его организме постоянно. Они активируются при ослаблении иммунных свойств.
Основными предрасполагающими факторами развития актиномикоза являются:
Симптомы актиномикоза
Клиническая картина актиномикоза зависит от того, где располагается поражение тканей. В 80 % случаев он возникает в челюстно-лицевой области. Остальная часть приходится на висцеральные (с поражением внутренних органов) и другие формы заболевания.
Общими признаками любой формы актиномикоза являются:
Челюстно-лицевой актиномикоз
Локализация. Самый часты очаги поражения — нижнечелюстные зоны и подбородочная область.
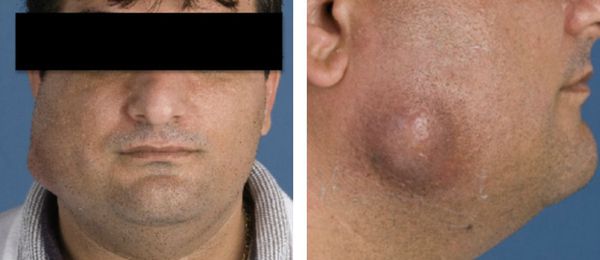
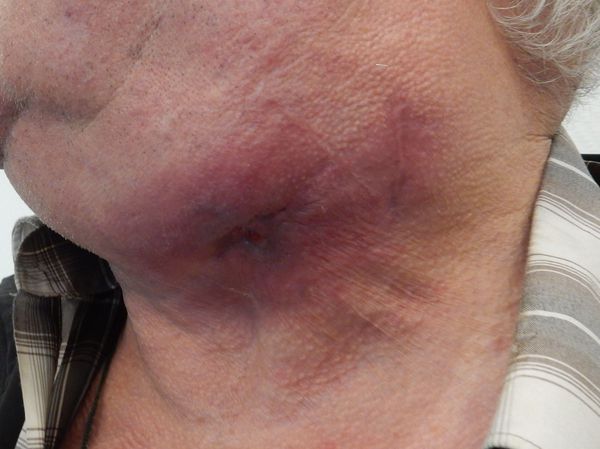
Симптомы. Через несколько дней или недель на месте травмы появляется отёк и безболезненный плотный, иногда бугристый инфильтрат, который постепенно увеличивается. Этот инфильтрат спаян с подлежащими тканями, не имеет чётких границ, деформирует форму лица. Затем кожа краснеет, возникает дёргающая пульсирующая боль, инфильтрат размягчается, в его полости появляется один или несколько участков с жидкостью — гноем, выпотом или кровью. После в участках истончения кожи вскрываются свищи с умеренным гнойно-кровянистым отделяемым. Устье свища приобретает характерный гранулированный вид. Поражённые ткани долго остаются плотными.
При глубоком подкожно-мышечном варианте болезни затруднено открывание рта, развивается стойкая контрактура (ограничение движений) нижней челюсти — спазм жевательного мускула II-III степени.
При позднем обращении к врачу после перелома костей лицевого скелета — особенно у людей с нарушением гигиены полости рта, злоупотребляющих алкоголем, — воспалительный процесс протекает более остро и выражено. Развивается вторичный посттравматический актиномикоз. Он отличается от обычного перелома доскообразной плотностью инфильтрата, наличием свищей и упорным трудно излечимым течением болезни.
Торакальный актиномикоз
Локализация. В зависимости от места внедрения возбудителя в процесс вовлекаются различные ткани, из-за чего могут поражаться бронхи, плевра, подмышечные лимфоузлы, мягкие ткани грудной клетки и подмышечных зон, рёбра, грудина и другие области.
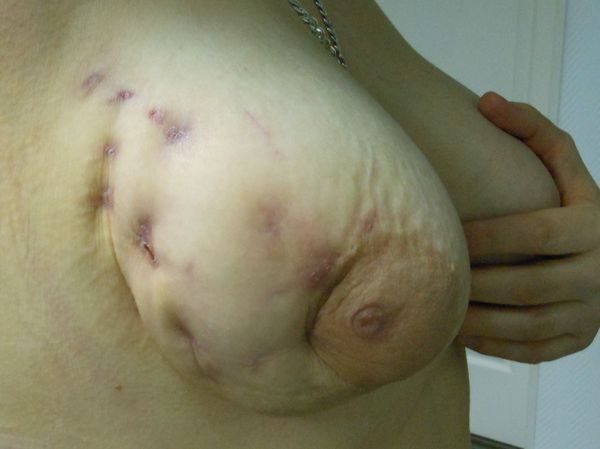
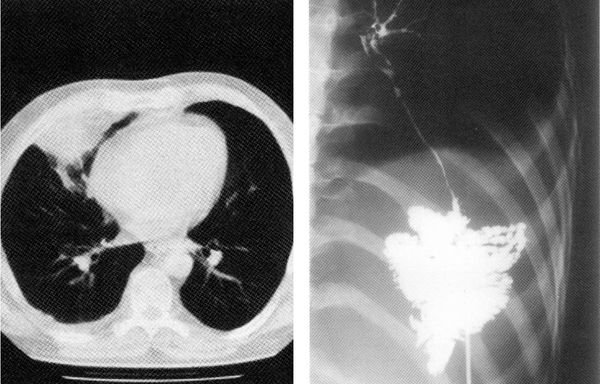
Чаще всего при торакальном актиномикозе страдают лёгкие, грудная стенка и молочные железы. Иногда он выходит за границы и распространяется на шею, подмышечную, челюстно-лицевую и абдоминальную области.
Причины: травмирование грудной клетки, оперативные вмешательства, огнестрельные раны, ХОБЛ, абсцессы и туберкулёз лёгкого, хронический гнойный гидраденит, сниженный иммунитет, СПИД и другие патологии.
Симптомы. Существует несколько вариантов течения торакального актиномикоза — по типу бронхита, трахеита, плевропневмонии, абсцесса лёгкого, осумкованного плеврита, остеомиелита рёбер.
Торакальный актиномикоз по типу бронхита обычно протекает на фоне хронического бронхита или развивается после химических и травматических поражений бронхов. К его симптомам относятся:
Торакальный актиномикоз по типу трахеита проявляется затруднением дыхания, возникновением одышки, сужением просвета трахеи и её деформацией. Воспалительный процесс может перейти на мягкие ткани шеи.
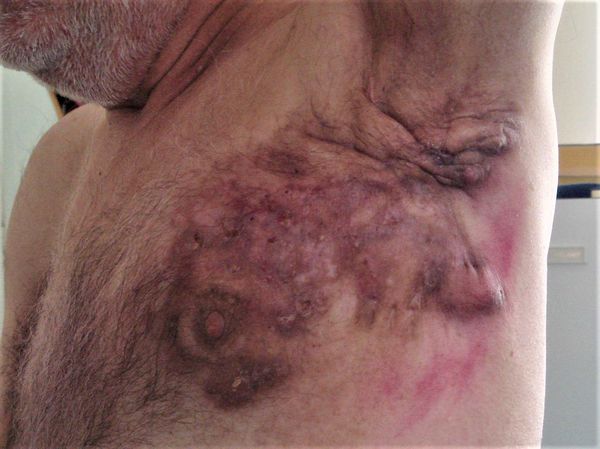
Торакальный актиномикоз может возникнуть на фоне длительного течения хронического гнойного гидраденита подмышечных областей при присоединении актиномицетов. В таком случае мягкие тяжистые инфильтраты превращаются в плотные, появляются грубые «валикообразные складки», изменяется цвет кожи, устья свищевых ходов гранулируют. При минимальном болевом синдроме процесс медленно прогрессирует и может распространяться на грудную клетку.
Актиномикозу молочной железы обычно предшествуют травмы, мастопатия, гнойный мастит и переохлаждение. Клинически характерно отсутствие сильных болей, несмотря на наличие «впечатляющих» плотных инфильтратов и абсцедирования. Постепенно изменяется цвет кожи над инфильтратом от красного до багрово-синюшного, появляется один или несколько свищей, гной с включениями в виде мелких зёрен (друз) и рубцовые изменения в ткани молочной железы.
Абдоминальный актиномикоз
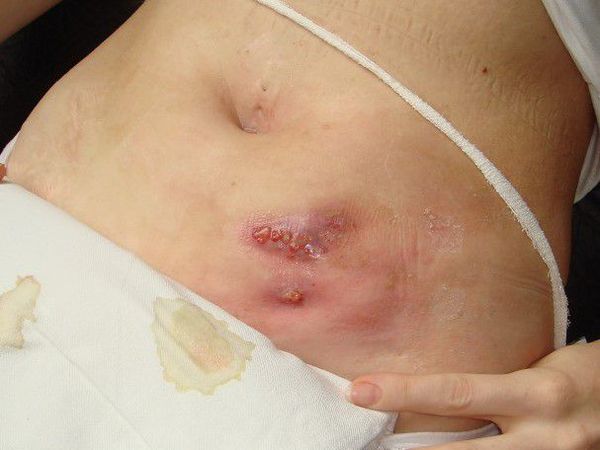
Локализация. Чаще всего поражается передняя брюшная стенка, илеоцекальный угол и прямая кишка. Крайне редко встречается актиномикоз печени, пищевода и желудка.
Причины: аппендицит, язвенный колит, энтероколит, дивертикулит, криптит, желчные и каловые камни и другие воспаления в брюшной полости и малом тазу, а также ранения, оперативные вмешательства и ушибы.
Симптомы. Доказано, что аппендицит в 5 % случаев вызван актиномицетами в содружестве с другими бактериями. Актиномицеты, содержащиеся в аппендиксе, при определённых условиях вызывают актиномикоз, который в начальных стадиях принимают за «аппендикулярный инфильтрат».
Отличительные симптомы абдоминального актиномикоза отсутствуют. Но его можно заподозрить, если обнаруженное уплотнение в брюшной полости долгое время остаётся малоболезненным, инфильтрат имеет доскообразную плотность, при этом общее состояние пациента страдает мало, вес не снижается. Только в стадии абсцедирования болезнь приобретает острое течение, поднимается температура, усиливается боль, изменяются показатели крови. Устья свищей выступают на поверхности и гранулируют.
Генитальный актиномикоз
Актиномикоза генитальной сферы составляет 7,6 % среди всех гнойно-воспалительных заболеваний женских половых органов.
Причины: травмы, ношение «грубой» одежды, которая травмирует гениталии, бритьё, пирсинг, длительная езда на велосипеде, хронический гнойный гидраденит паховых областей, бартолинит, переохлаждение, аборты (особенно на позднем сроке), разрыв промежности и шейки матки во время родов и при травмах, введение инородных тел во влагалище и матку (например, при извращённом сексе), эрозии шейки матки, хронический аппендицит, эндометриоз, аднексит, острый гнойный процесс в малом тазу, парапроктит, перенесённые инфекции и другие заболевания.
Актиномикоз матки и придатков связан с травматичным введением внутриматочной спирали и её длительным использованием. Она также может стать носителем актиномицет.
Симптомы. В области внедрения актиномицет в гениталиях медленно развивается актиномикотическая гранулёма. Вначале процесс протекает бессимптомно или с минимальными жалобами. Постепенно формируется инфильтрат повышенной плотности, который можно определить на УЗИ или при прощупывании со стороны влагалища или передней брюшной стенки в надлобковой и подвздошных областях. Позже в стадии абсцедирования появляется тянущая или пульсирующая ощутимая боль, которая может иррадиировать из малого таза на прямую кишку, бедро, поясничную и надлобковую области. Вскрываются свищи во влагалище, прямую кишку, иногда в мочевой пузырь.
Параректальный актиномикоз
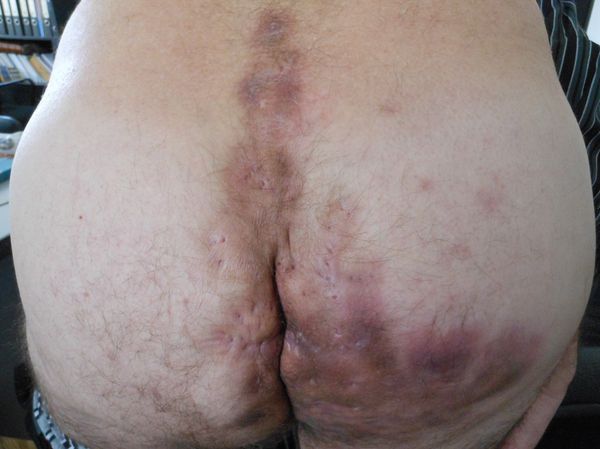
Локализация: крестцово-копчиковая, перианальная, ректальная и ягодичные области.
Причины: эпителиально-копчиковые кисты, эмбриональные протоки в копчиковой области, хронический парапроктит, хронический гнойный гидраденит паховых областей и промежности, геморроидальные узлы и трещины в области ануса.
Симптомы. Параректальный актиномикоз — это тяжёлое прогрессирующее заболевание. Оно тесно связано с состоянием прямой кишки и соблюдением гигиены и значительно снижает качество жизни.
Чаще этой формой актиномикоза болеют автоводители и рабочие. У большей половины пациентов с этим заболеванием 10-20 лет назад проводилось оперативное лечение по поводу нагноившейся крестцово-копчиковой кисты или острого парапроктита.
При внедрении актиномицет постепенно образуется специфическое актиномикотическое гранулематозное воспаление с множеством сливающихся микроабсцессов. За этим следует разрыв капсул гранулём. Он приводит к образованию одной или нескольких соединяющихся свищей.
Клинические проявления разнообразны и зависят от расположения воспалительного очага, его распространённости, периода и стадии актиномикоза. Общей специфической чертой являются неподвижные плотно-эластичные или плотно-доскообразные инфильтраты или их объединения с относительно чёткими границами.
Патогенез актиномикоза
Актиномикоз — это локализованный воспалительный процесс. Он ограничивается одной и близлежащими зонами.
Экзогенные (внешние) входные ворота инфекции — повреждённая кожа, слизистая, мягкие ткани, переломы, области хирургического вмешательства. Нередко заболевание развивается в области остатков рудиментарных образований — эпителиально-копчикового хода, урахуса, бранхиогенных свищей.
Эндогенные (внутренние) очаги инфекции — кариозные зубы, миндалины, аппендикс, каловые камни, внутриматочные спирали и другое. При этом актиномицеты могут распространяться через кровь или лимфу.
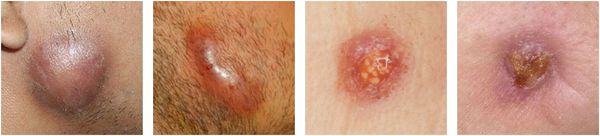
Первый этап болезни длится от 1-2 месяцев до 1-2 лет. После проникновения актиномицет в организм возникает ответная реакция: постепенно, без видимых симптомов и при минимальных субъективных жалобах, формируются актиномикомы. В их состав входят лейкоциты, гигантские клетки, инфильтрированная ткань, микроабсцессы, грануляции, пролиферативные элементы, соединительно-тканные перемычки и окружающие их капсулы. Как правило, в этот период больные не обращаются за врачебной помощью.
На втором этапе окислительно-восстановительный процесс в тканях постепенно уменьшается, нарушается микроциркуляция в очаге, суженные сосуды расширяются. Процесс прогрессирует:
Скорость распространения болезни зависит от локализации и глубины очага поражения, состояния иммунозащитных сил, возраста больного, начала лечения и других факторов.
Классификация и стадии развития актиномикоза
По пути внедрения инфекции актиномикоз подразделяют на два типа:
Редкие локализации актиномикоза: актиномикоз ушной раковины, среднего уха, сосцевидного отростка, миндалин, носа (после пластических операций), крыловидно – челюстного пространства, щитовидной железы, орбиты глаза с его оболочками, слёзоотводящих путей, слюнных желёз, головного и спинного мозга, перикарда, печени, мочевого пузыря, полового члена (после вшивания под кожу эбонитового шарика), больших и малых половых губ (после бартолинита и пирсинга).
Несмотря на разнообразие перечисленных локализаций, каждый вариант актиномикоза имеет общие закономерности развития. Выделяют четыре стадии болезни:
По форме актиномикоз бывает:
По периоду выделяют четыре этапа актиномикоза:
Осложнения актиномикоза
Из-за несвоевременной диагностики и запоздалого лечения актиномикоз приобретает хроническое течение, рецидивирует, длится годами и отрицательно влияет на качество жизни пациента.
Хронический актиномикоз приводит к инвалидизации и серьёзным осложнениям:
Иногда торакальный актиномикоз может стать причиной новообразования лёгкого.
Диагностика актиномикоза
Лабораторное подтверждение диагноза зависит от многих факторов и, к сожалению, не всегда возможно из-за отсутствия в некоторых лабораториях специальных питательных сред для выявления актиномицет, недостаточного опыта медсестёр и врачей при заборе и интерпретации биоматериала.
Актиномицеты — это необычные бактерии. Стандартная среда для грибов — Агар Сабуро с декстрозой — не подходит для их роста. Они культивируются только на необогащённых питательных средах.
Трудности культивирования актиномицет связаны с их уникальной способностью кристализоваться и самолизироваться (растворяться) при длительном хроническом течении заболевания. Поэтому они не растут на питательных средах даже при клинически типичном актиномикотическом воспалении.
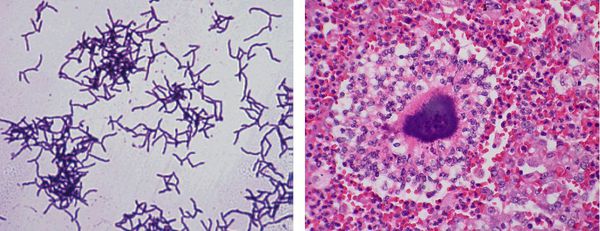
Гистологическое исследование материала позволяет провести дифференциальную диагностику актиномицет с другими бактериями. Для этого материал окрашивают одним из специальных методов. При этом исследовании можно выявить достоверный признак актиномикоза — друзы актиномицет, расположенные в центре микроабсцессов. Они представляют собой лучистые образования с характерными «колбочками» на концах, которые состоят из утолщённых нитей мицелия. В патологических тканях также выявляется характерный феномен Hoeppli — Splendore. Он представлен в виде микроабсцессов, окружёных грануляционной тканью, эозинофильными гранулоцитами, гигантскими и эпителиоидными клетками.
По клинической симптоматике без лабораторного подтверждения диагноз актиномикоза может поставить только хорошо знакомый с этой патологией опытный врач, основываясь на характерных специфических чертах этой болезни, используя рентгенологические, КТ и ультразвуковые исследования.
Фистулография — это важный рентгенологический метод диагностики актиномикоза. С её помощью можно выяснить, насколько распространён патологический процесс. Одновременное использование этого метода совместно с урографией и ирригоскопией при генитальных и генитально-абдоминальных актиномикозах позволяет определить локализацию очагов, разветвлённость свищевых ходов и глубину поражения. Для абдоминального актиномикоза характерно отсутствие повреждений слизистой оболочки кишки даже на фоне имеющегося дефекта наполнения в кишечнике. Это отличает актиномикоз от опухоли.
При абломинальном актиномикозе ирригоскопия выявляет характерные соединительнотканные перетяжки, отходящие о т инфильтрата в брюшной полости к стенке кишки, в виде, так называемых, спикул и зубчатости, которые иногда называют «симптомом пилы».
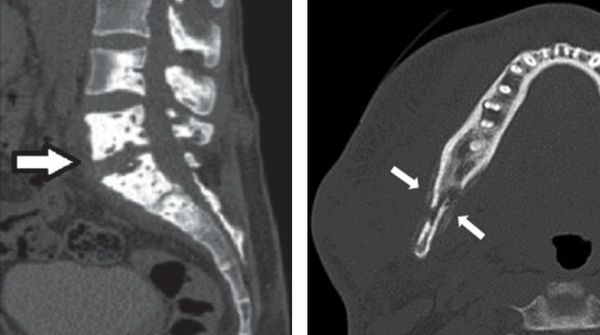
Изменения в костной ткани при актиномикозе имеют свои особенные черты: участки повышенной плотности чередуются с участками разрушения (рассасывания) костей, обнаруживаются округлые дефекты в виде сот или «пробойниковых отверстий» и другие.
УЗИ при актиномикозе может потребоваться для определения локализации очага, его размеров и плотности.
Дифференциальная диагностика
Каждую форму актиномикоза следует исключить другие схожие заболевания:
Лечение актиномикоза
Лекарственная терапия
Противовоспалительная антимикробная терапия проводится с учётом чувствительности сопутствующей микрофлоры к препаратам.
Пенициллин используется в дозе 10-20 млн ЕД в сутки, но применяется он всё реже и реже из-за развивающейся резистентности (устойчивости) к препарату. Предпочтение отдают цефалоспоринам, тетрациклинам и аминогликозидам.
Актинолизатотерапия. Препарат вводят внутримышечно по 3 мл два раза в неделю в уменьшающейся курсовой дозе по 25, 20, 15 и 10 инъекций. Интервал между курсами должен быть не менее месяца. Число курсов зависит от тяжести, распространённости, динамики воспаления и общей сопротивляемости организма.
Параллельно с этим свищевые ходы промывают растворами антисептиков и антибиотиков с 3 % перекисью водорода. Для лечения сопутствующих заболеваний по показаниям проводят общеукрепляющую и дезинтоксикационную терапию.
Хирургическое лечение
Предоперационная подготовка. Для начала необходимо купировать островоспалительные явления. Для этого на фоне медикаментозной терапии проводится вскрытие и дренирование абсцессов и гнойных затёков, свищевые ходы промываются растворами антисептиков. Затем переходят к радикальному иссечению очага в пределах визуально здоровых тканей. В случаях широкой распространённости воспаления в нескольких областях и невозможности одновременного иссечения всех поражённых тканей прибегают к поэтапному хирургическому лечению с интервалом в 2-3 месяца.
При актиномикозе лёгких проводится лобэктомия, иногда с резекцией (удалением) рёбер. Гнойные полости, каверны и очаги распада вскрывают и дренируют.
При актиномикозе молочной железы прокрашивают свищевые ходы и секторально иссекают очаги заболевания.
Очаги актиномикоза мягких тканей туловища и конечностей стараются радикально удалить единым блоком в пределах визуально здоровых тканей.
Если актиномикоз развился на фоне воспаления эпителиально-копчиковой кисты или мочевого протока, то процесс распространяется на ягодицы, промежность, параректальную область и тазовую клетчатку. Когда радикально удалить очаг невозможно, ограничиваются частичным иссечением инфильтратов, а также иссечением или выскабливанием свищей. Из-за обширности раневой поверхности применяют кожную пластику, чаще всего — аутодермопластику расщеплённым кожным лоскутом и кожную пластику по Лимбергу.
Лечение экстрасфинктерного перианального актиномикоза с наличием прямокишечных свищей имеет свои особенности: патологические очаги радикально иссекают лигатурным методом, т. е. при помощи нити. Проведённую лигатуру подтягивают с интервалом в несколько дней по мере прорезывания ею тканей. В послеоперационном периоде контролируют функцию анального сфинктера.
При актиномикозе внутренних половых органов по показаниям проводят резекция матки и её придатков, субтотальное и тотальное удаление матки с трубами и другие виды вмешательства.
В послеоперационном периоде медикаментозное лечение продолжается. Проводят переливание крови и УЗ-физиопроцедуры, «тепловые» процедуры противопоказаны. Ежедневно делают перевязки с учётом фазы раневого процесса, борются с нагноением раны. Швы снимают на 8-10 день.
Прогноз. Профилактика
В ранних стадиях актиномикоза на фоне адекватной комплексной хирургической и медикаментозной терапии прогноз, как правило, благоприятный. Однако тяжёлая гнойная интоксикация давнего хронического процесса и озлокачествление могут привести к различным осложнениям и даже к смерти.
Общие профилактические меры для всех локализаций актиномикоза заключаются в соблюдении здорового образа жизни и правил гигиены, поддержании уровня иммунитета, своевременного лечения хронических заболеваний, особенно одонтогенных, избегания травматизма, алкоголизма.
Длительное использование внутриматочной спирали также недопустимо. Её смена, в зависимости от типа, должна проводится каждые 5-10 лет.
Актиномикоз
Что провоцирует / Причины Актиномикоза:
Возбудители актиномикоза широко распространены в природе (сено, солома, почва и др.). Актиномицеты часто обнаруживают у здоровых людей в ротовой полости, зубном налете, лакунах миндалин, на слизистой оболочке желудочно-кишечного тракта. Имеют значение как экзогенный, так и эндогенный способы заражения.
Патогенез (что происходит?) во время Актиномикоза:
Наиболее частым является эндогенный путь инфекции. Актиномицеты широко распространены в природе, в частности на растениях, могут попадать с растениями в организм и находиться на слизистых оболочках в качестве сапрофита. Переходу актиномицетов из сапрофитического в паразитическое состояние способствуют воспалительные заболевания слизистых оболочек полости рта, респираторного и желудочно-кишечного тракта. На месте внедрения актиномицетов образуется инфекционная гранулема, которая прорастает в окружающие ткани. В грануляциях возникают абсцессы, которые, прорываясь, образуют свищи. Поражение кожи имеет вторичный характер.
В образовании нагноений играет роль и вторичная, преимущественно стафилококковая инфекция. Антигены лучистых грибов приводят к специфической сенсибилизации и аллергической перестройке организма (гиперсенсибилизация замедленного или туберкулинового типа), а также к образованию антител (комплементсвязывающие, агглютинины, преципитины и др.).
Симптомы Актиномикоза:
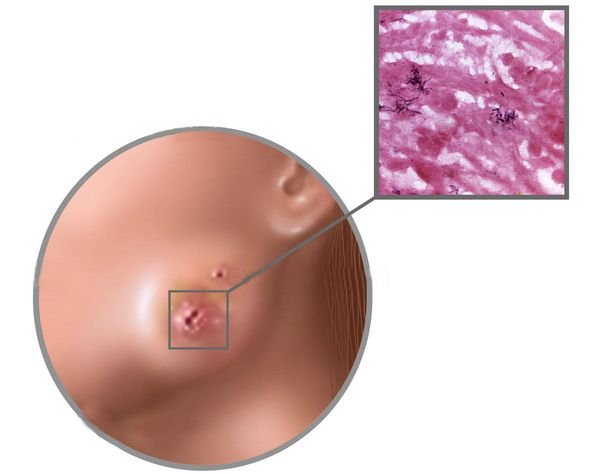
Длительность инкубационного периода неизвестна. Он может колебаться в широких пределах и доходить до нескольких лет (от времени инфицирования до развития манифестных форм актиномикоза). Основные клинические формы актиномикоза: актиномикоз головы, языка и шеи; торокальный актиномикоз; абдоминальный; актиномикоз мочеполовых органов; актиномикоз кожи; мицетома (мадурская стопа); актиномикоз центральной нервной системы. Актиномикоз относится к первично-хроническим инфекциям с длительным прогрессирующим течением. При разрастании инфильтрата в процесс вовлекается кожа. Вначале определяется очень плотный и почти безболезненный инфильтрат, кожа становится цианотично-багровой, появляется флуктуация, а затем развиваются длительно незаживающие свищи. В гное обнаруживают беловато-желтоватые мелкие комочки (друзы).
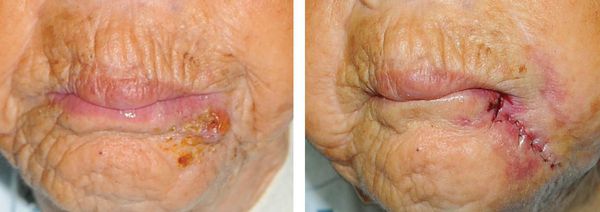
Шейно-челюстно-лицевая форма встречается наиболее часто. По выраженности процесса можно выделить глубокую (мышечную) форму, когда процесс локализуется в межмышечной клетчатке, подкожную и кожную формы актиномикоза. При мышечной форме процесс локализуется преимущественно в жевательных мышцах, под покрывающей их фасцией, образуя плотный инфильтрат хрящевой консистенции в области угла нижней челюсти. Лицо становится асимметричным, развивается тризм различной интенсивности. Затем в инфильтрате появляются очаги размягчения, которые самопроизвольно вскрываются, образуя свищи, отделяющие гнойную или кровянисто-гнойную жидкость, иногда с примесью желтых крупинок (друз). Синюшная окраска кожи вокруг свищей длительно сохраняется и является характерным проявлением актиномикоза. На шее образуются своеобразные изменения кожи в виде поперечно расположенных валиков. При кожной форме актиномикоза инфильтраты шаровидные или полушаровидные, локализующиеся в подкожной клетчатке. Тризма и нарушений процессов жевания не наблюдается. Кожная форма встречается редко. Актиномикозный процесс может захватывать щеки, губы, язык, миндалины, трахею, глазницы, гортань. Течение относительно благоприятное (по сравнению с другими формами).
Абдоминальный актиномикоз также встречается довольно часто (занимает третье место). Первичные очаги чаще локализуются в илеоцекальной области и в области аппендикса (свыше 60%), затем идут другие отделы толстой кишки и очень редко поражается первично желудок или тонкий кишечник, пищевод.
Брюшная стенка поражается вторично. Первичный инфильтрат чаще всего локализуется в илеоцекальной области, нередко имитирует хирургические заболевания (аппендицит, непроходимость кишечника и др.). Распространяясь, инфильтрат захватывает и другие органы: печень, почки, позвоночник, может достигнуть брюшной стенки. В последнем случае возникают характерные изменения кожи, свищи, сообщающиеся с кишечником, расположенные обычно в паховой области. При актиномикозе прямой кишки инфильтраты обусловливают возникновение специфических парапроктитов, свищи вскрываются в перианальной области. Без этиотропного лечения летальность достигает 50%.
Актиномикоз половых и мочевых органов встречается редко. Как правило, это вторичные поражения при распространении инфильтрата при абдоминальном актиномикозе. Первичные актиномикозные поражения половых органов встречаются очень редко.
Актиномикоз костей и суставов встречается редко. Эта форма возникает или в результате перехода актиномикозного инфильтрата с соседних органов, или является следствием гематогенного заноса гриба. Описаны остеомиелиты костей голени, таза, позвоночника, а также поражения коленного и других суставов. Нередко процессу предшествует травма. Остеомиелиты протекают с деструкцией костей, образованием секвестров. Обращает на себя внимание, что несмотря на выраженные костные изменения, больные сохраняют способность передвигаться, при поражениях суставов функция серьезно не нарушается. При образовании свищей возникают характерные изменения кожи.
Актиномикоз кожи возникает, как правило, вторично при первичной локализации в других органах. Изменения кожи становятся заметными, когда актиномикозные инфильтраты достигают подкожной клетчатки и особенно характерны при образовании свищей.
Осложнения. Наслоение вторичной бактериальной инфекции.
Диагностика Актиномикоза:
В далеко зашедших случаях с образованием свищей и характерных изменений кожи диагноз затруднений не представляет. Труднее диагностировать начальные формы актиномикоза.
Некоторое значение для диагностики имеет внутрикожная проба с актинолизатом. Однако во внимание следует принимать лишь положительные и резко положительные пробы, так как слабоположительные внутрикожные пробы часто бывают у больных с заболеваниями зубов (например, при альвеолярной пиорее). Отрицательные результаты пробы не всегда позволяют исключить актиномикоз, так как у больных с тяжелыми формами они могут быть отрицательными вследствие резкого угнетения клеточного иммунитета; они всегда отрицательны у ВИЧ-инфицированных. Выделение культуры актиномицетов из мокроты, слизистой оболочки зева, носа не имеет диагностического значения, так как актиномицеты нередко обнаруживаются и у здоровых лиц. Диагностическое значение имеет РСК с актинолизатом, которая бывает положительной у 80% больных. Наибольшее диагностическое значение имеет выделение (обнаружение) актиномицетов в гное из свищей, в биоптатах пораженных тканей, в друзах, в последних иногда микроскопически обнаруживаются лишь нити мицелия. В этих случаях можно попытаться выделить культуру актиномицетов путем посева материала на среду Сабура.
Диагноз человеческого актиномикоза в основном основан на выделении и идентификации причинных агентов, потому что клинические симптомы часто вводят в заблуждение и гистопатология и серология низкоспецифична и низкочувствительна. Присутствие друз, которые иногда придают гною внешний вид манной каши, должно инициировать поиск актиномицетов. Однако учитывая, что только 25% образцов актиномикотического гноя содержит эти гранулы, их отсутствие не исключает диагноз актиномикоза.
Микроскопическое исследование
Когда присутствуют друзы, это позволяет быстро и сравнительно надежно поставить предварительный диагноз после осмотра при малом увеличении (д 100) актиномикотической гранулы, помещенной под покровное стекло и с внесенным в каплю 1% р-ром метиленового синего. Актиномикотические друзы проявляются как частички, подобные цветной капусте с неокрашенным центром и синей периферией, в которых лейкоциты и короткие нити, иногда с «дубинками», исходят от центра гранулы. Окрашенные по Граму мазки, полученные сдавлением гранул между двумя стеклами, показывают нитевидные, ветвящиеся, грам-положительные структуры, которые представляют патогенные актиномицеты, а также разнообразие других грам-отрицательных и грам-положительных бактерий, которые указывают на присутствие сопутствующих микроорганизмов. Наличие этих бактерий необходимо, чтобы отличить актиномикотические друзы от гранул, сформированных различными аэробными актиномицетами (Nocardia, Actinomadura, Streptomyces), которые никогда не содержат сопутствующую микрофлору. Прямая и непрямая иммунофлюоресценция для обнаружения специфических антител также может быть использована для определения разновидностей актиномицетов, находящихся в грануле, без выделения культуры.
Культуральная диагностика
Чтобы получить надежные результаты, целесообразно использовать прозрачные среды, чтобы чашки могли быть тщательно просмотрены с целью обнаружения характерных нитевидных колоний, и выращивать культуру, по крайней мере, 14 дней. Культуры могут быть исследованы каждые 2-3 дня без изменения анаэробных условий, еслис целью получения низкого кислородного потенциала используется метод Fortner (1928). Если используются анаэробные фляги или чашки, целесообразно сделать посев на две или три среды одновременно, чтобы исследовать их для определения роста актиномицетов после 3, 7 и 14 дней. Так как удаление чашек из анаэробной среды обычно останавливает дальнейший рост микроорганизмов, которым нужна длительная инкубация без изменений анаэробных условий.
Предварительные результаты культурального исследования получают через 2-3 дня, когда под микроскопом можно увидеть характерные паукообразные микроколонии A. israelii, A. gerencseriae или P. propionicum. Подтверждение предварительных микроскопических или ранних культуральных диагнозов однозначной идентификацией патогенной разновидности актиномицетов может занять 14 дней и более. Это необходимо, чтобы надежно выявить различия между ферментирующими актиномицетами и морфологически схожими контаминантами, полученные со слизистых оболочек больного, а также схожими аэробными актиномицетами родов Nocardia, Actinomadura и Streptomyces. Детальный бактериологический анализ сопутствующей микрофлоры также может быть полезен для выбора соответствующей терапии антибиотиками.
Молекулярные методы, типа генетических исследований или полимеразной цепной реакций (ПЦР), в настоящее время только разрабатываются и в будущем возможно смогут позволить осуществлять более быструю диагностику актиномикоза.
Серологическая диагностика
Актиномикотическая инфекция не обязательно стимулируют гуморальный иммунный ответ, который можно обнаружить имеющимися лабораторными методами. Однако ни один из из использованных методов при большом разнообразии использованных антигенов не обеспечил удовлетворительных результатов из-за проблем с чувствительностью и специфичностью (Holmberg, Nord и Wadstrмm 1975, Holmberg 1981, Persson и Holmberg 1985).
Лечение Актиномикоза:
Прогноз. Без этиотропного лечения прогноз серьезный. При абдоминальном актиномикозе умирало 50% больных, при торакальном погибали все больные. Относительно легче протекал шейно-челюстно-лицевой актиномикоз. Все это обусловливает необходимость ранней диагностики и начала терапии до развития тяжелых анатомических повреждений. Учитывая возможность рецидивов, реконвалесценты должны находиться под длительным наблюдением (6-12 мес).