Дополнительная хорда в левом желудочке сердца – аномалия, о которой должен знать каждый
Зачастую в детей до 18 лет врачи находят в сердце небольшую нитеобразную соединительную ткань в левом желудочке, которая называется хорда. Услышав название этой «малой» аномалии сердца родители впадают в панику. Но делать этого не стоит, так как в точности эта патология диагностируется как дополнительная хорда и не является смертельным заболеванием. Однако она имеет и другую сторону – более опасную.
Хорда в левом желудочке сердца – патология или норма?
Дополнительная хорда – заболевание аутосомно – доминантного характера, которое возникает через сбой в развитии соединительной ткани в период беременности. Проще говоря, у ребенка, в период эмбрионального развития, в сердце возникают тоненькие ниточки.
Заболевание это не опасное. Его относят к группе малой аномалии сердца, поскольку оно не вызывает никаких существенных отклонений в работе органа. Более того, большинство врачей называют дополнительную хорду в левом желудочке нормой, а вот образование её в правой части сердца грозит серьезными заболеваниями. Поэтому дополнительная нить соединительной ткани должна лечиться, так как в будущем, с ростом и развитием сердца, могут возникнуть следующие проблемы:
Виды хорды
В научной медицинской литературе выделяют несколько видов хорд.
В зависимости от расположения в сердце:
В зависимости от гистологической структуры:
В зависимости от места крепления:
В зависимости от направления соединительной ткани:
В зависимости от количества нитей:
Причины образования хорды левого желудочка
В 92% случаев дополнительная хорда возникает из – за наследственной склонности к заболеванию. Передается оно по материнской линии, реже – по отцовской. Поэтому, если мать знает, что ранее в нее была обнаружена дополнительная хорда в левом желудочке сердца, стоит задуматься об обследовании своего ребенка, так как хорда длительно время не дает о себе знать, а это может стать причиной сложного заболевания в будущем.
Диагностика аномалии сердца
Для того чтобы точно поставить диагноз – дополнительная хорда в левом желудочке сердца, врач назначает ультразвуковое обследование. Благодаря УЗИ, доктор может быстро, безболезненно и точно диагностировать сердечное заболевание или патологию. Кроме того, эхокардиография позволяет изучить сердце в реальном времени и в движении.
Изучают проблемы дополнительной хорды и с помощью доплеровского метода, который помогает определить длину нити, её толщину, место крепления и скорость кровотока по ней.
Лечение и профилактика дополнительной хорды в левом желудочке сердца
Дополнительная хорда не лечится традиционными аптечными средствами. Единственное верное решение при её обнаружении – правильный режим, питание и запрет занятиям некоторыми видами спорта: подводным плаванием, парашютизмом, гимнастикой, некоторыми видами танцев.
Диагностировав хорду, врач специально назначает пациенту посещать индивидуальную или групповую лечебную физкультуру, которая состоит из следующего комплекса упражнений.
Невзирая на такие рекомендации врача, психологи советуют не ограждать ребенка от школы, развлечений с друзьями. Дети должны самостоятельно пройти все ступени социализации и не чувствовать себе одинокими или огражденными от мира. Поэтому, помимо домашних указаний, с детьми, имеющими дополнительную хорду в левом желудочке сердца, школьный психолог и врач должны проводить беседы и консультации, регулярно проверять состояние ребенка.
Диагностика дополнительной хорды в левом желудочке сердца:
Расшифровка УЗИ (ЭхоКг) сердца
Среди диагностических кардиологических манипуляций, являющихся информативными, стоит выделить эхокардиографию или ультразвуковое исследование сердца. Это аппаратная процедура, проводимая с помощью высокочастотных звуковых волн. Она незаменима для точного определения проблем, имеющих прямое отношение к работе миокарда, всей сердечно-сосудистой системе.
Эффективность эхокардиографии напрямую связана с оценкой ее результатов. Грамотная расшифровка УЗИ сердца – прямой путь к скорейшей постановке диагноза и составлению действенного плана лечения. Доверьте решение задачи опытному специалисту, обратитесь за квалифицированной врачебной поддержкой к нам!
Зачем нужна эхокардиография сердца
Существует огромное количество причин, по которым врач может рекомендовать сделать эхокардиографию. Безвредная и недорогая процедура незаменима при:
Лечащий доктор может назначить процедуру, после чего провести полную расшифровку УЗИ сердца, при постоянных головокружениях, аритмии, атеросклерозе, перикардите, пороках сердечной мышцы, ишемической болезни. Показаниями часто является многоплодная беременность, наследственная предрасположенность, медосмотр на предприятии.
Кардиографию ультразвуком проводят и взрослым, и детям. Когда у малыша есть подозрение на аномалии развития миокарда, появилась отдышка без симптомов острой респираторной инфекции, наблюдаются потери сознания, проверить работу главного органа нужно обязательно. Педиатр может направить на диагностику, когда во время применения фонендоскопа были замечены посторонние звуки на фоне нормальной сократительной деятельности.
Вышеупомянутый кардиологический осмотр для подростка так же играет важную роль. Тест ориентирован на оценку нормального развития органа в пубертатном периоде, ведь именно в это время часто наблюдается резкий скачек увеличения размеров тела.
Расшифровка УЗИ сердца
Для того чтобы расшифровка ЭхоКГ сердца была выполнена без ошибок и полностью, учитывают возраст пациента, общее состояние его здоровья, наличие заболеваний, протекающих в хронической форме (панкреатит, тонзиллит, астма, васкулит и др.). Самостоятельно (без знаний и опыта) определить патологию невозможно. Правильно оценить ответ может только врач. Здесь нет места экспериментам и догадкам. Нецелесообразно искать ответы в интернете на сайтах компаний с сомнительной репутацией. Доверяйте свое здоровье профессионалам, которые дают гарантии и ценят каждого пациента.
Параметры исследования
Благодаря ультразвуковым волнам можно точно определить:
Визуализация поможет обнаружить рубцевание, тромбоз, доброкачественные и злокачественные опухоли. Тест информирует о состоянии митрального клапана, объемах крови и уровне сосудистой закупорки.
За счет расшифровки эхокардиографии сердца можно установить наличие/отсутствие следующих болезней:
Грамотное декодирование изображения – основа для успеха. Ведь именно благодаря нему можно установить факт, есть болезнь или нет.
Среди исследовательских параметров выделяют несколько основных участков. При расшифровке УЗИ сердца у детей и лиц старше 13-ти лет устанавливают диаметр ЛП и ЛЖ, толщину задней стенки ЛЖ и другое. Каждая цифра имеет значение в отдельности. Также все показатели учитываются вместе, ведь многие из них связаны друг с другом и нередко образуют единую клиническую картину.
Как происходит
Безболезненное обследование проводится в условиях стационара или на дому, если этого требует ситуация. Занимает манипуляция от 20-ти до 45-ти минут. Это безопасный способ оценки работы сердечной мышцы и сосудов, который не имеет противопоказаний и не вредит здоровью. Пошагово обычно это выглядит так:
Оценка ответа осуществляется компетентным специалистом, врачом. Важно, чтобы учитывались все показатели, а также индивидуальные параметры работы организма пациента. Во внимание берется время проведения диагностической манипуляции, состояние здоровья, то есть самочувствие диагностируемого человека. Просматриваются нормы и фактические цифры. Проводится сопоставление. Только после досконального изучения может быть установлен диагноз и сформирован курс терапии. Человек, не имеющий никакого отношения к современной кардиологии, не сможет разобраться в показателях, даже если будет использовать для этого табличку с нормативными цифрами. Заниматься формированием вывода должен только врач должной квалификации!
Различия у мужчин, женщин и детей
В норме данные по возрасту и полу разные. ЭхоКГ расшифровка помогает проанализировать полный цикл работы миокарда (1 систола + 1 диастола). При сердцебиении в 70 ударов за 60 секунд, 1 цикл в норме составляет 0,85 секунды.
У взрослых женщин и мужчин, а также детей показатели по норме разные. К примеру, масса сердца у представителя сильного пола в возрасте 25-30-ти лет составляет порядка 135 г. У женщины – до 100 г. КДО левого желудочка у мужчин доходит в норме до 193 мл, у женщины не превышает 136 мл.
Индекс массы стенки ЛЖ – это показатель соотношения веса органа с площадью поверхности человеческого тела. Для сильной половины человечества характерны показатели от 71 до 95 г/м2, представительницам прекрасного пола свойственна разбежность от 71 до 90 г/м2.
Расшифровка результатов ЭхоКг у взрослых
Заключение по диагностике делает только лечащий врач. Документ в письменном (иногда электронном) виде передается пациенту в кабинете диагностики, после чего фиксируется в больничной карте. Индивидуальные показатели человека, проходящего обследование, заносятся в специальную таблицу, где уже прописаны цифры по норме для конкретного возраста и пола.
Пытаться самостоятельно выполнить расшифровку УЗИ сердца – глупо и небезопасно. Сочетание нескольких отклонений может свидетельствовать о разных патологиях. Здесь без опыта и знаний не обойтись.
| Кардиологический параметр | Мужские ответы | Женские ответы |
| ММЛЖ — масса миокарда левого желудочка | 135-180 г | 95-142 г |
| ИМЛЖ — индекс массы левого желудочка | 71-92 г/м2 | 71-88 г/м2 |
| КСР – конечный систолический размер ЛЖ | 31-42 мм | 31-42 мм |
| КСР – конечный систолический размер ЛЖ | 31-42 мм | 31-42 мм |
| КДР — конечный диастолический размер | 46-58 мм | 45-58 мм |
| Объем жидкости в полости перикарда | 10-30 мл | 10-30 мл |
| Толщина стенки ЛЖ в диастоле | до 11 мм | до 10 мм |
| Объем выброса крови при систоле ЛЖ | 60-100 мл | 60-100 мл |
| Толщина стенки ПЖ — правого желудочка | 5 мм | 4,8- 5 мм |
| Размер ЛП — левого предсердия | 18,5-33 мм | 17,5-33 мм |
| Конечный диастолический объем ЛП | 50-82 мл | 38-57 мл |
| Конечный диастолический объем ПП – правого предсердия | 20-100 мл | 20-100 мл |
| Толщина МЖП — межжелудочковой перегородки в систолу | 5-9,5 мм | 5-9,0 мм |
| Толщина МЖП в диастолу | 7,5-11 мм | 7,5-11 мм |
| Площадь отверстия аорты | 20-35 мм2 | 20-35 мм2 |
| Толщина наружной оболочки перикарда | 1,2-1,7 мм | 1,2-1,7 мм |
Только врач-кардиолог может выполнять оценку УЗИ сердца, расшифровка результатов проводится по стандартным значениям с учетом общего состояния здоровья пациента, принимаемых им препаратов и прочих факторов. Изучается размер, масса, объем и расположение органа, состояние клапанов, тканей. Фиксируются параметры по сокращениям, сосудам и кровяному выбросу, толщине стенок и другие важные нюансы. Скорость кровяного распределения по сердечным камерам помогает определить допплерометрия. Она нередко проводится в комплексе с традиционным ультразвуковым исследованием.
Нормы эхокардиографии сердца у детей
В педиатрии нормативные показатели имеют прямое отношение к площади тела пациента. Определить ее можно по формуле, используя росто-весовые данные ребенка. Во время диагностики просматривают и отмечают сведения по:
Грамотная расшифровка эхокардиографии сердца у детей требует внимательности и ответственности во всех ситуациях.
| Параметры диагностики миокарда у новорожденных | Мужской пол | Женский пол |
| КДР левого желудочка | От 19-ти до 25-ти мм | От 18-ти до 24 мм |
| Левое предсердие в диаметре | От 13-ти до 18-ти мм | От 12-ти до 17-ти мм |
| Левый желудочек в диаметре | От 6-ти до 14-ти мм | От 5-ти до 13-ти мм |
| КСР левого желудочка | От 12-ти до 17-ти мм | |
| МЖП (толщ.) | От 3-х до 6-ти мм | |
| Толщина стенки правого желудочка | От 2-х до 3-х мм | |
| Скорость кровотока | Около 1,3 м в секунду | |
| Фракция выброса у грудных детей варьируется | От 65 до 75% | |
Обратите внимание, что иногда после того как проведена эхокардиография сердца, расшифровка осуществляется непосредственно в кабинете диагноста. Дело в том, что нередко аппаратный осмотр проводит сам лечащий врач, что существенно экономит время пациенту и помогает доктору быстрее поставить правильный диагноз.
Иногда список параметров в ответе отличается. Так бывает, если исследование проводилось аппаратами разного производства, мощности, то есть устройствами с разными техническими характеристиками и возможностями.
Отклонения от нормы
Существует огромное количество показателей, указывающих на отклонения от нормы. К примеру:
Перечислять отклонения от нормы и возможные диагнозы, связанные с этим, можно бесконечно. Но не стоит относиться к расшифровке УЗИ сердца так легкомысленно. Здесь нецелесообразно догадываться и предполагать без помощи врача. Ошибки приводят к непоправимым последствиям. Поэтому от экспериментов нужно отказаться.
Видео по теме
Основные малые аномалии сердца
К малым аномалиям развития сердца (сокращённо МАРС) относят ряд патологических изменений, наблюдающихся в анатомической структуре сердца и сосудов у детей. В некоторых случаях МАРС могут приводить к серьёзным последствиям для кровообращения, поэтому нуждаются в постоянном наблюдении и серьёзном подходе при проведении клинического обследования.
Благодаря современным диагностическим подходам (эхокардиография и УЗИ сердечных сосудов), выявить подобные отклонения и принять меры медикам гораздо проще, чем раньше.
В данном материале будут рассмотрены основные патологии, с которыми может столкнуться медицинский специалист в ходе своей профессиональной деятельности.
Пролапс митрального клапана
Под пролапсом понимают анатомический дефект в митральном сердечном клапане. Он расположен между левым желудочком и предсердием. При сокращении предсердия он открывается, что обеспечивает свободное поступление крови в желудочек — и далее, по общему кровотоку. Если развивается серьёзная патология митрального клапана, происходит «прогибание» его створок. В худшем случае, кровь частично остаётся в левом предсердии, что чревато неприятной симптоматикой:
Обычно такие симптомы являются скорее исключением из правил, и незначительный пролапс митрального клапана не представляет угрозы для жизни и здоровья ребёнка. Опасен выраженный пролапс. Он проявляется сильным прогибанием створок и более серьёзными нарушениями сердечной деятельности (при второй и третьей степени).
Открытое овальное окно
Это отверстие, расположенное между двумя верхними камерами сердца (левым и правым предсердиями). Оно выполняет функции «дверцы» во время развития ребёнка в утробе матери. Через неё кровь сбрасывается у плода справа налево. Так происходит обмен кровотоком между малым и большим кругами кровообращения. Открытое овальное окно у ребёнка до рождения на свет играет большую роль, «помогая» неразвитым лёгким справляться с кровотоком. Именно оно обеспечивает проход крови к левому предсердию и аорте.
Когда ребёнок рождается и его лёгкие, расправляясь, начинают работать в полную силу, овальное окошко «автоматически» закрывается. На его месте остаётся маленькое углубление. Однако бывают случаи, когда овальное окно не закрывается после рождения малыша. Важно иметь в виду, что к порокам сердца такая аномалия не относится, а выявить её можно при проведении эхокардиографии. Обычно, для этого применяют методику пузырькового контраста, и если у малыша овальное окно не закрыто, воздушные пузырьки при обследовании станут перемещаться справа налево.
Аневризма межпредсердной перегородки
Стенка между левым и правым предсердием иногда может быть искривлена. Происходит её выпячивание в сторону – вправо либо влево. Чаще всего причиной её развития у детей выступает наследственный фактор. Спровоцировать развитие аневризмы межпредсердной перегородки могут и внутриутробные инфекции. В каждом возрасте можно выделить разные клинические проявления этой аномалии:
Во избежание разрыва аневризмы её следует регулярно наблюдать и проводить современные диагностические манипуляции.
Ложные хорды
В нашем сердце есть так называемые «истинные хорды», состоящие из плотных мышц. Расположены они в обоих желудочках сердца и прикреплены своими окончаниями к двум клапанам — трискупидальному и митральному. Их функция состоит в том, чтобы держать створки клапанов в естественном положении и не давать им вывернуться в полость сердца, когда желудочки сокращаются.
К ложным хордам левого желудочка относят анатомические образования, которые не прикреплены к клапанным створкам и находятся в полости сердечной камеры. Патологические хорды могут быть продольными и поперечными, а когда происходит сокращение сердца, они дают сердечные шумы, иногда напоминающие звучание скрипки.
Бывают дополнительные хорды, которые не вызывают серьёзных патологических изменений. Выявить ложные хорды можно с помощью ЭхоКГ и ультразвукового исследования. Иногда выраженной симптоматики у ребёнка нет, кроме характерного шума при прослушивании сердца, но если ложных хорд слишком много и они находятся поперечно, это может приводить в аритмии и серьёзным нарушениям кровообращения.
МАРС не относят к порокам сердца, но иногда они могут представлять реальную опасность для здоровья и жизни ребёнка. Именно поэтому своевременное выявление таких патологий очень важно для работы врача-кардиолога, а также любого специалиста, занимающегося ультразвуковой и функциональной диагностикой.
Хотите знать больше?
При поддержке Современной научно-технологической академии 31 января 2020 года состоится бесплатный вебинар «Малые аномалии в эхокардиографии». В ходе вебинара будут разобраны все малые сердечные аномалии, их причины, клиническое течение и современные способы диагностики.
Для того, чтобы стать участником образовательного мероприятия необходимо пройти регистрацию.
Современная эхокардиография, шумы в сердце, беременные женщины и дайвинг
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Опыт работы в лечебно-диагностическом центре «Арт-Мед» позволяет разделить пациентов, которые приходят на эхокардиографию, на определенные группы, в зависимости от причин их обращения.
Первую категорию составят беременные женщины, поскольку эхокардиографическое исследование считается обязательным и входит в план обследования. Вторую, многочисленную категорию, составят люди молодого возраста с кардиалгиями. Третью группу составят больные с хронической патологией сердца, нуждающиеся в динамическом наблюдении (врожденные и приобретенные пороки и т.д.) или в уточнении диагноза.
Четвертую группу составят больные с впервые возникшими жалобами на боли в области сердца, одышку, проявления сердечной недостаточности. Данная группа пациентов наиболее серьезная, т.к. среди них можно встретить «острую» патологию (аневризма грудной восходящей аорты, тромбоэмболия в систему легочной артерии, развитее аневризмы левого желудочка и т.д.). Пятую группу составят пациенты с шумом в области сердца. Попытаемся объяснить возможности эхокардиографии в диагностике патологии сердца и дифференциальной диагностике. Для этого попытаемся проанализировать вышеперечисленные группы пациентов.
Эхокардиография при беременности
Рис. 1. Незначительный пролапс передней створки митрального клапана (вариант нормы).
Университет
Сыну 36 лет. Недавно на УЗИ выяснилось, что у него множественные дополнительные хорды левого желудочка. Это хорошо или плохо? В поликлинике ничего определенного не сказали… Семья Рыбаковых, Витебская обл.
Работаю в райцентре кардиологом. Хотелось бы прочитать в «Медицинском вестнике» об аномальных хордах сердца: как выявлять, а затем вести таких пациентов? Для врачей из глубинки статья будет полезной…
Светлана Н., Витебская обл.

— Евгения Леонидовна, как специалисты объясняют появление дополнительных хорд в сердце?
— Сразу отмечу, что прижизненное исследование внутренней структуры сердца стало возможным благодаря изобретению аппаратов для визуализации и развитию УЗИ. В 1981 году, почти через 100 лет после упоминания об аномальной хорде, было опубликовано первое прижизненное описание аномальных хорд сердца по результатам двухмерной эхокардиографии.
Аномальными (ложными) называют хорды, которые прикреплены не к створкам клапанов, а к стенкам желудочков. Согласно одной гипотезе, это производное внутреннего мышечного слоя примитивного сердца, возникающее в эмбриональном периоде при отшнуровке папиллярных мышц. По другому предположению, аномальные хорды — мышечные трабекулы, втягивающиеся в полость желудочка при его дилатации или образовании аневризмы.
Название «хорда» отражает положение аномального тяжа как геометрического тела, пересекающего камеру сердца. Истинные хорды — фиброзные тяжи, состоящие из коллагеновых волокон. Они получают кровоснабжение и иннервацию из головок сосочковых мышц, питающихся и иннервируемых через мышечные трабекулы, расположенные в основании тех же сосочковых мышц.
Аномальные хорды возникают из-за наследственных дефектов метаболизма коллагена; влияния факторов, нарушающих эмбриогенез при генетической предрасположенности и вызывающих семейные ненаследственные формы.
Аномально расположенная хорда (АРХ), названная moderator band, впервые описана при посмертном исследовании в 1893 г. В дальнейшем дополнительные тяжи в полости левого и правого желудочка обозначали по-разному: false tendon, ложные связки, добавочные хорды, мышечные тяжи. В современных источниках используется термин «аномально расположенная хорда» и false tendon.
— Насколько это распространенная аномалия?
— При ультразвуковом исследовании сердца у детей частота аномальных хорд колеблется в пределах 0,2–21,7%. Андрей Корженков, научный сотрудник Новосибирского НИИ терапии, изучал с коллегами распространенность аномальных хорд сердца у взрослых. В 1991 г. провели УЗИ 859 мужчинам 25–64 лет; признаки аномальных хорд сердца оказались у 17,1%. По результатам нашего эхокардиографического исследования (2002–2004 гг., 2 401 человек) у мужчин 18–25 лет, здоровых или госпитализированных по поводу заболеваний внутренних органов, аномальные хорды сердца встречались в 8,3% случаев.
Интересны результаты посмертного изучения. Татьяна Домницкая, профессор кафедры функциональной диагностики факультета повышения квалификации медработников Российского университета дружбы народов, исследовала сердца людей, умерших от различных заболеваний. Это были 41 мужчина и 46 женщин 57–87 лет. При макроскопическом изучении в 14% случаев выявлены аномальные хорды сердца. Другие авторы указывали на встречаемость таких хорд в 17–39% случаев у женщин и намного чаще (61%) у мужчин.
В нашей работе (Е. Л. Трисветова, О. А. Юдина, 2006 г. — Прим. авт.) аномальные хорды сердца выявлены в 12,1% случаев (578 умерших 15–91 года (средний возраст 63,1±1,08), в т. ч. 295 (51%) мужчин и 283 (49%) женщин). В группе умерших с малыми аномалиями сердца (n=98) эти хорды диагностировали в 71,4% и 2,08±0,59 случая на 100 обследованных. Соотношение мужчин и женщин с аномальными хордами сердца составило 1:0,64.
— Какие отделы сердца «предпочитают» аномальные хорды?
— А. Корженков и соавторы предложили определять отношение хорды к конкретному топографическому варианту, используя деление стенок левого желудочка на 10 сегментов. Согласно классификации Ж. Ботти, встречаются поперечные, базальные и продольные хорды — в 3 отделах левого желудочка: верхушечном, среднежелудочковом и базальном. Наиболее распространены АРХ левого желудочка — в 95% случаев, в то время как в правом их распознают всего в 5% случаев; очень редко выявляют аномальные хорды правого предсердия. Поперечные встречаются в 68%, диагональные — в 30%, продольные — в 2% случаев.
АРХ бывают одиночными (81,6%) и множественными. При УЗИ у молодых мужчин мы определяли АРХ в 8,3% случаев. Причем в 99,2% случаев АРХ обнаруживались в левом желудочке. Посмертное изучение распространенности АРХ показало, что в 17–39% случаев они встречаются у женщин и значительно чаще (61%) — у мужчин. Возраст не влияет на частоту АРХ.
— Как специалисту обнаружить аномальные хорды?
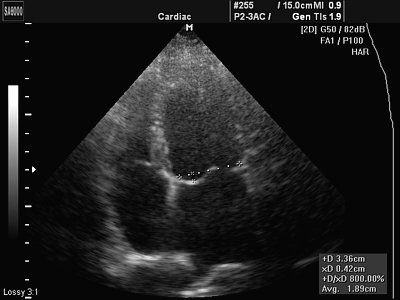
— Наиболее информативен для прижизненного выявления АРХ эхокардиографический метод. Используют трансторакальный и чреспищеводный доступы визуализации сердца. Чувствительность трансторакальной ЭхоКГ в диагностике АРХ — 72–87%. Значение имеют качество аппаратуры, квалификация специалиста, выполняющего исследование. В практике наблюдается и гипер-, и гиподиагностика АРХ.
Для визуализации АРХ двухмерную ЭхоКГ проводят из 3 ортогональных проекций (сагиттальной, горизонтальной, фронтальной), используя проекции длинной оси левого желудочка, продольной оси 2, 4, 5 камер и проекции короткой оси. Применяют парастернальный, верхушечный, субксифоидный доступы, позволяющие увидеть все структуры сердца в реальном времени.
Кроме продольных и поперечных сечений для поиска АРХ необходимо применять нестандартные доступы и проекции. Критерий АРХ — выявление эхоплотного линейного дополнительного образования в полости желудочка в 2 взаимно перпендикулярных плоскостях в режиме секторального сканирования с подтверждением результатов на М-эхокардиограмме в фазах систолы и диастолы. Необходимо осмотреть папиллярные мышцы и участки прикрепления хорды к свободным стенкам желудочков. Точки прикрепления хорды обнаруживают в режиме секторального сканирования и подтверждают результаты на М-эхокардиограмме. Разработано дополнение к протоколу стандартной ЭхоКГ — необходимо указывать основные характеристики АРХ (локализацию, топографический вариант, эхоплотность в участках прикрепления тяжа, наличие/отсутствие тракции папиллярных мышц в систолу, толщину и длину, изменение геометрии левого желудочка, скорость укорочения волокон миокарда в местах прикрепления хорды) и другие особенности.
Подробная оценка морфометрических, топографических и функциональных признаков АРХ проводится для дифференциальной диагностики эхокардиографических либо клинических проявлений отклонения.
Аномальные хорды располагаются между следующими внутрисердечными образованиями: заднемедиальная папиллярная мышца и стенка левого желудочка либо межжелудочковая перегородка; переднелатеральная папиллярная мышца и межжелудочковая перегородка; папиллярные мышцы; стенки левого желудочка и межжелудочковая перегородка; стенки левого желудочка. Иногда аномальные хорды прикрепляются в 3 и более точках, образуя перепончатую структуру.
— Как врачу относиться к аномальной находке? Наблюдать пациента, лечить.
— Клиническое значение аномальных хорд пока не определено. Известно, что для людей с наследственными и многофакторными нарушениями соединительной ткани характерны одиночные и множественные аномальные хорды, которые диагностируют наряду с другими малыми аномалиями сердца. В этом случае клинические проявления могут быть обусловлены полисистемными нарушениями строения соединительной ткани, включающими скелетно-мышечные, кожные, глазные, сердечно-сосудистые и другие висцеральные признаки дисморфогенеза, вегетативные расстройства.
Собственно наличие аномальных хорд сердца может не влиять на субъективные ощущения пациента и не беспокоить. Однако при исключении других причин они могут обусловить проявление патологических признаков. Поперечное положение аномальной хорды в средней трети левого желудочка вызывает систолический шум, он выслушивается при аускультации сердца. Длинная аномальная хорда, достигающая выходного тракта левого желудочка, сопряжена с локальной гипертрофией противолежащей стенки левого желудочка.
Аритмии сердца (желудочковая экстрасистолия, наджелудочковая/желудочковая пароксизмальная тахикардия) могут возникать из-за наличия в аномальной хорде клеток проводящей системы или изменений миокарда в местах прикрепления аномального тяжа и появления эктопических очагов возбуждения в миокарде. На ЭКГ при аномальных хордах левого желудочка описывают нарушения реполяризации желудочков (синдром ранней реполяризации, неишемическая депрессия сегмента ST, сглаженность или слабо отрицательный зубец T), синдром WPW и укорочение интервала PQ.
Короткие аномальные хорды при поперечном положении в полости левого желудочка могут травмироваться потоком крови или надрываться/разрываться во время диастолы желудочка. В этих местах определяют тромбы, представляющие вероятный источник эмболии сосудов большого круга кровообращения. Описаны случаи инфекционного эндокардита, развившегося в результате инфицирования области надрыва аномальной хорды. Изменения геометрии левого желудочка из-за поперечной аномальной хорды в полости встречаются редко и носят компенсаторный характер, препятствуя расширению камеры сердца.
Обычно аномальные хорды не влияют на прогноз жизни, не требуют специального лечения. В случае эхокардиографической «находки» надо обследовать пациента, чтобы выявить, нет ли наследственных или многофакторных нарушений соединительной ткани, врожденных пороков сердца.
— Людям с аномальными хордами можно ли заниматься спортом, рожать детей? Нужно ли наблюдаться у кардиолога?
— При исключении заболеваний и отсутствии клинических симптомов к аномальной хорде относятся как к незначимым особенностям развития сердца. Человек ведет обычный образ жизни, не ограничивает себя в физических нагрузках; женщины планируют беременность и роды. Другое дело, если врач диагностировал симптомы наследственного или многофакторного нарушения соединительной ткани. Тогда конкретные рекомендации нужно получить от лечащего доктора и следовать его советам. При появлении неприятных ощущений, одышки, боли в сердце, а также при нарушениях ритма, нужно обратиться к специалисту для дополнительного обследования и получения медпомощи.
Татьяна Скибицкая
Медицинский вестник, 13 февраля 2015








.jpg)