Что такое градиент давления на клапане
Сердечно-сосудистые заболевания в течение многих лет являются ведущей причиной смертности населения во многих экономически развитых странах, в том числе и в России [4]. Особый интерес при профилактике заболеваний сердечно-сосудистой системы представляет группа пациентов с аортальным стенозом, у которых зачастую клинические проявления заболевания отсутствуют или их интерпретируют как проявления других заболеваний [2].
Аортальный стеноз (АС) – наиболее распространенное клапанное поражение в индустриально развитых странах. Удельный вес таких людей в популяции достаточно велик [3]. Актуальность изучения особенностей клинического течения аортального стеноза заключается в том, что данное заболевание длительно протекает бессимптомно. С появлением симптомов триады Робертса (стенокардия, головокружения и одышка) средняя продолжительность жизни больных снижается до 5 лет, что влечет за собой увеличение случаев внезапной смерти с 1–3 % до 15–20 % в год [5]. Кальцинированный аортальный стеноз независимо от степени тяжести приводит к повышенному риску возникновения инфаркта миокарда, нарушения мозгового кровообращения, сердечной недостаточности и внезапной смерти [4]. Трудности диагностики кальцинированного АС обусловлены низкой специфичностью симптомов, их стертым характером у пожилых лиц и высокой распространенностью других ассоциированных состояний, в частности артериальной гипертензии и ИБС в старшей возрастной группе. Повышение смертности больных аортальным стенозом на выраженных стадиях порока принято объяснять с позиций возникновения относительной и/или абсолютной коронарной недостаточности, а также появления фатальных нарушений ритма. Остается неуточненным распространенность, характер и клинические проявления ишемии миокарда в зависимости от тяжести аортального порока у больных кальцинированным АС [5].
Ранняя диагностика кальцинированного АС осуществляется на этапе скрининговой эхокардиографии. Даже в случаях бессимптомного течения заболевания диагностика тяжелого и критического АС является показанием для хирургического лечения, в связи с этим исследование по изучению тяжести аортального стеноза во взаимосвязи с клиническими симптомами заболевания имеет особое значение и требует дальнейшего уточнения [1].
Цель исследования. Изучить и проанализировать показатели, отражающие степень тяжести аортального стеноза, и выявить корреляционную связь с клиническими симптомами заболевания.
Материалы и методы исследования. Проведение данного клинического исследования одобрено Региональным Независимым Этическим комитетом (заседание РНЭК от 2.11.2015 года, протокол № 6). Поправок к исходному протоколу РНЭК не было.
В исследование было включено 130 человек. Динамическое наблюдение за пациентами и их комплексное обследование осуществлялись в условиях ФГБУ «Федеральный центр сердечно-сосудистой хирургии» Минздрава России (г. Астрахань). Пациенты были поделены на группы. В первую группу вошли 38 пациентов с легким АС и кальцинозом аорты (18 женщин и 20 мужчин), средний возраст – 61,6±7,4 года. Вторую группу составили 58 пациентов с тяжелым АС (34 женщины и 24 мужчины), средний возраст – 64,2±7,5 года. Группу контроля составили 34 человека (16 женщин и 18 мужчин), средний возраст – 59±6,8 года. Всем пациентам проведено клиническое обследование с анализом жалоб, изучением анамнеза болезни, оценкой общего состояния; выполнены электрокардиография в 12 отведениях и коронарная ангиография. Эхокардиографическое исследование осуществлялось на аппарате «Philips iE 33» с секторальным датчиком 3,5 МГц. Ключевыми критериями оценки степени тяжести аортального стеноза, согласно рекомендациям 2014 AHA/ACC Valvular Heart Disease Guideline, являются средний градиент давления на аортальном клапане, площадь аортального отверстия, индекс площади аортального отверстия, максимальная скорость потока крови на аортальном клапане.
Статистическая обработка данных проводилась при помощи статистической программы STATISTICA 12.0, Stat Soft, Inc. Критический уровень статистической значимости принимали 5 % (р=0,05). Проверку нормальности распределения признака проводили с помощью статистического критерия (теста Колмогорова – Смирнова). Поскольку в исследуемых группах признаки имели распределение отличное от нормального, для каждого показателя вычисляли: медиану, 5 и 95 процентили, а для проверки статистических гипотез при сравнении числовых данных 2 независимых групп использовали U-критерий Манна – Уитни.
Результаты исследования и их обсуждение. На первом этапе нашего исследования мы решили изучить и проанализировать показатели, отражающие степень тяжести аортального стеноза, в исследуемых группах (табл. 1). Медиана показателя максимального градиента давления на аортальном клапане у группы больных с легким АС составила 22,0 мм рт. ст., интерпроцентильные размахи [12,0; 53,0] мм рт ст., что было статистически значимо выше, чем в группе соматически здоровых лиц (р
Что такое градиент давления на клапане
а) Методы исследования и настройка аппарата. В настоящее время используются несколько методов эхокардиографического исследования, с помощью которых можно количественно определить степень аортальной недостаточности. Широко применявшееся до внедрения цветового допплеровского исследования допплерографическое расширенное «картирование» в импульсном режиме для определения степени аортальной недостаточности уже не играет какой-либо роли.
Хроническая аортальная недостаточность приводит к постепенному расширению левого желудочка; это подчеркивает важность определения размера левого желудочка и его сократительной функции для оценки степени аортальной недостаточности. Функция левого желудочка для оценки прогноза играет большую роль, чем степень аортальной регургитации.
С помощью цветовой допплер-ЭхоКГ, которая характеризуется высокой чувствительностью, можно быстро и надежно диагностировать аортальную недостаточность. Для этого сердце обычно исследуют из парастернальной позиции по длинной оси и из апикальной позиции двух- или пятикамерного сердца. По своей чувствительности этот метод превосходит как аускультацию, так и ангиографию. У практически здоровых лиц в 5-10% случаев выявляют небольшую, так называемую «физиологическую» регургитацию, которая занимает лишь раннюю фазу диастолы.
Для более точной оценки степени аортальной недостаточности важную роль играет оптимальная настройка ультразвукового аппарата: цветовое усиление доводят до уровня, при котором достигается максимальная интенсивность цвета струи регургитации без появления артефактов вне струи. Кроме того, рекомендуется по возможности уменьшить угол между ультразвуковым лучом и направлением струи, чтобы получить максимально возможное качество цветового изображения (8-15 МГц). Предел Найквиста сначала устанавливают в диапазоне 0,4-0,7 м/с.

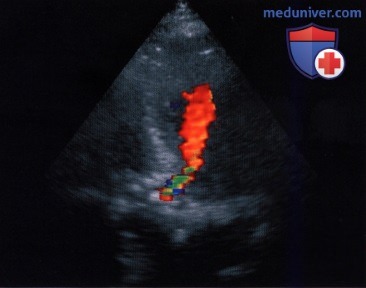
б) Площадь цветового потока. Для количественной оценки аортальной недостаточности широко распространено определение площади струи, лоцируемой методом цветового допплеровского картирования в плоскости двух или пяти камер из апикальной позиции датчика. Однако диагностические возможности данного метода исследования ограничены, поэтому корреляция между длиной, шириной и площадью профильного сечения струи и степенью тяжести аортальной недостаточности слабая. Как известно, площадь профиля струи регургитации зависит от значительно большего числа факторов, например от настройки аппарата, пред- и постнагрузки, типа струи (свободная, «пристеночная»), податливости левого желудочка и аорты. Кроме того, трудно отличить струю аортальной регургитации от входящего диастолического потока из левого предсердия, особенно при сопутствующем митральном стенозе, когда струя аортальной регургитации отклоняется в направлении митрального клапана.
Скрининг. По описанным выше причинам определение площади профильного сечения струи является лишь скрининговым исследованием, которое позволяет дать полуколичественную оценку клапанной недостаточности. Однако предсказательная ценность отрицательного результата исследования высокая, т.е. метод, как правило, позволяет исключить аортальную недостаточность, когда, несмотря на технически корректное «веерообразное» исследование всей плоскости с расположенными в ней клапанами из парастернальной и апикальной позиции датчика, струю регургитации выявить не удается. В то время как небольшая струя, расположенная вблизи аортального клапана, с высокой степенью достоверности позволяет диагностировать легкую аортальную недостаточность, при более интенсивной струе регургитации отличить умеренную аортальную недостаточность от тяжелой обычно бывает невозможно.
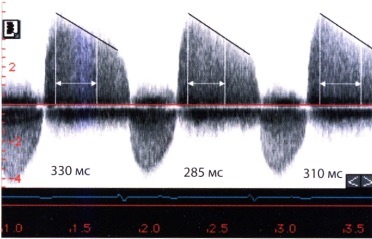
в) Время полуспада градиента давления (РНТ или T1/2). Для определения времени полуспада градиента давления (РНТ или T1/2) проводят касательную к профилю струи. Известно, что снижение градиента давления зависит от того, как быстро происходит выравнивание давления в аорте и левом желудочке. При тяжелой аортальной недостаточности давление в аорте быстро падает, а в левом желудочке быстро нарастает. Выравнивание давления происходит очень быстро, касательная направлена круто, время полуспада градиента давления короткое. Наоборот, если выравнивание давлений происходит медленно (в случае менее выраженной аортальной недостаточности), время T1/2 становится более продолжительным.
Преимуществом метода является хорошая воспроизводимость результатов. Однако он имеет и недостаток, который состоит в том, что из-за часто отмечающейся эксцентричности струи регургитации ее направление приближается к ортогональному, и поэтому профиль кривой скорости получается недостаточно четким.
г) Кровоток в грудной аорте. Еще одним способом количественной оценки аортальной недостаточности является ультразвуковое исследование дуги аорты и ее нисходящего отдела из супрастернальной позиции датчика. В то время как кровь через компетентный аортальный клапан во время диастолы течет в антероградном направлении, при аортальной недостаточности появляется ретроградный ток. По величине обратного диастолического кровотока в аорте можно судить о степени тяжести аортальной недостаточности. С помощью допплерографии в импульсном режиме из супрастернального доступа можно определить кровоток в нисходящей аорте, непосредственно дистальнее места отхождения левой подключичной артерии. Для количественной оценки аортальной недостаточности используют следующие параметры:
— Отношение длительности ретроградного диастолического кровотока к длительности диастолы TRF/TDiast (в процентах).
— Отношение интеграла скорости ретроградного кровотока к интегралу антероградного кровотока VTIRF/VTIAF (в процентах).
Zarauza и соавт. удалось у 45 из 51 больного (90%) получить четкий профиль кровотока в грудной аорте и с его помощью определить указанные выше параметры. В отдельных случаях профиль кровотока можно регистрировать, лоцируя брюшную аорту датчиком, располагаемым под мечевидным отростком. Контрольный объем устанавливают на расстоянии 2-3 см под диафрагмой.
Touche и соавт. и Zarauza и соавт. показали, что почти у всех больных с аортальной недостаточностью высокой степени можно обнаружить голодиастолический ретроградный ток в грудной аорте; отсутствие данного признака, как правило, позволяло исключить гемодинамически значимую аортальную недостаточность. По значению отношения VTIRF/VTIAF. разграничить умеренную аортальную недостаточность от тяжелой можно лишь условно, так как этот параметр зависит не только от степени аортальной регургитации, но и от податливости аорты и профиля скорости антероградного и ретроградного потока, который не является уплощенным ни в дуге, ни в нисходящем отделе аорты.
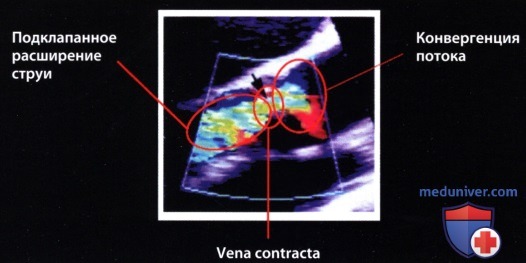
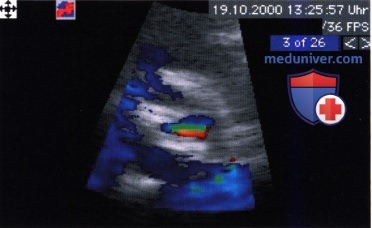
Эффективная площадь поперечного сечения регургитации на уровне «vena contracta» определяет объем регургитации и в принципе является наиболее информативным и наглядным параметром, характеризующим количественно аортальную недостаточность. Однако прямое измерение площади поперечного сечения на уровне «vena contracta» с помощью двумерной ЭхоКГ и цветового допплеровского картирования невозможно из-за недостаточного латерального разрешения ультразвукового луча.
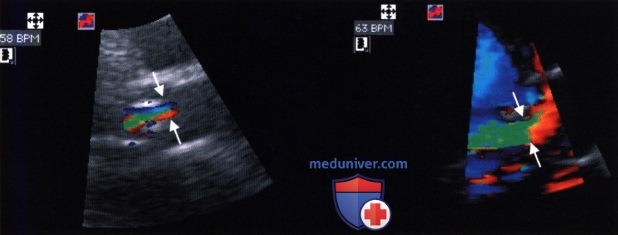
В качестве «суррогата» эффективной площади регургитации можно использовать диаметр «vena contracta», измеренный с помощью двумерной ЭхоКГ. «Vena contracta» лоцируют на уровне кольца аортального клапана вдоль длинной оси сердца из парастернальной позиции датчика. Правомочность такого способа измерения для количественной характеристики аортальной недостаточности доказана в ряде исследований. Этот способ имеет существенные преимущества перед измерением ширины струи регургитации, так как на уровне «vena contracta» ток ламинарный и условия измерения воспроизводимы. Дистальнее «vena contracta» ток становится турбулентным, поэтому на ширину струи влияет множество факторов, которые существенно снижают воспроизводимость результатов определения этого параметра. Струя регургитации из-за появляющейся турбуленции уже в проксимальном своем отделе шире, чем «vena contracta». Ширина струи регургитации, в отличие от ширины «vena contracta», зависит от настройки аппарата, гемодинамических условий и податливости принимающей камеры.
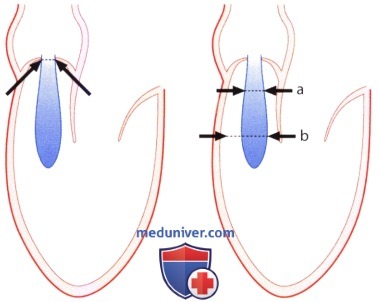
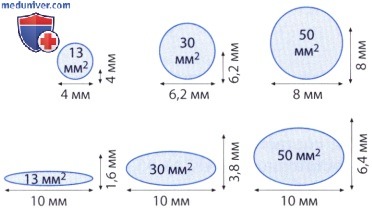
В исследовании Tribouilloy и соавт. у 79 больных с аортальной недостаточностью ширина струи регургитации составила 10±5 мм и тем самым оказалась вдвое шире, чем диаметр «vena contracta», который был равен 5±2 мм. Принципиальное различие между этими двумя параметрами представлено на рисунке ниже. Отношение ширины струи регургитации к диаметру выносящего отдела левого желудочка (граничное значение для аортальной недостаточности составляет более 40%) более предпочтительно для количественной характеристики аортальной недостаточности, чем изолированное измерение диаметра «сжатой вены». В упомянутом выше исследовании Tribouilloy и соавт. выявлена корреляция между диаметром «vena contracta» и определенной эхокардиографически площадью сжатого сечения струи регургитации. Корреляция отмечена как в отношении эксцентрической, так и концентрической струи. Гемодинамически значимую аортальную недостаточность (с выбранной для нее в качестве критерия площадью поперечного сечения струи регургитации >30 мм 2 ) при граничном значении диаметра «vena contracta» >6 мм можно было бы предсказать с чувствительностью 95% и специфичностью 90%. На рисунке ниже показана «vena contracta» у больных с легкой и тяжелой аортальной недостаточностью.
2. Новые подходы. Принципиально новый многообещающий подход для решения этой проблемы дает трехмерная реконструкция струи регургитации в области «vena contracta». Альтернативным методом является определение объема регургитируемой крови как интеграла допплеровской «мощности» (количество отражающих частиц) и умноженной на линейную скорость кровотока на уровне «vena contracta». Уже в ранее проведенных исследованиях была показана возможность определения степени регургитации по интенсивности сигнала, получаемого при непрерывноволновой допплерографии. Однако в этих исследованиях соотношение между интенсивностью сигнала и объемной скоростью существенно варьировало, так как интенсивность допплеровского сигнала отражала турбулентность всей струи регургитации в целом. Однако Buck и соавт., пользуясь в эксперименте и клинике методикой, при которой исследуют лишь ламинарный ток на уровне «сжатой вены», получили многообещающие результаты, свидетельствующие о возможности количественной оценки аортальной недостаточности.
е) Прямое определение площади поперечного сечения струи регургитации. Для того чтобы учесть неправильную конфигурацию поперечного сечения струи регургитации, появляется все больше сторонников прямой визуализации этого сечения на уровне «vena contracta» и планиметрического определения его площади. Однако следует учесть, что ламинарный поток крови на уровне «vena contracta» лоцировать в направлении, перпендикулярном направлению движения струи, невозможно. Если при цветовом допплеровском картировании удается визуализировать струю регургитации, следует, лоцируя сердце вдоль короткой оси, получить косой срез на уровне «vena contracta» или турбулентной части струи.
ж) Количественное допплеровское исследование. Эффективную площадь поперечного сечения струи регургитации аналогично площади отверстия аортального клапана при его стенозе (см. выше) рассчитывают на основании уравнения непрерывности потока.
1. Объем регургитации (SVрег). Объем регургитации вычисляют как разницу между общим объемом крови, протекающей через аортальный клапан во время систолы SVtotal и эффективным ударным объемом SVeff:
2. Общий объем крови SVtotal. Для измерения общего объема крови SVtotal существуют два метода:
— Определение ударного объема в выносящем тракте левого желудочка.
— Волюметрическое определение ударного объема левого желудочка по модифицированному методу Симпсона.
3. Эффективный ударный объем SVeff. Эффективный ударный объем крови SVeff определяют:
— либо на клапане легочной артерии,
— либо на митральном клапане.
Ударный объем, определенный на клапане легочной артерии и на митральном клапане, соответствует произведению площади отверстия соответствующих клапанов на интеграл линейной скорости, измеренной с помощью допплерографии. На точность определения ударного объема особенно сильно влияет измерение диаметра клапанного кольца, так как в формуле для определения ударного объема значение диаметра возводят в квадрат. При измерении диаметра клапанного кольца легочной артерии, которое осуществляют обычно, лоцируя его вдоль короткой оси из парастернальной позиции, латеральный край кольца виден нечетко. Определение ударного объема на митральном клапане также сопряжено с трудностями при измерении митрального кольца. Митральное кольцо имеет эллиптическую форму, поэтому площадь отверстия митрального клапана рассчитывают, используя значение двух осей эллипса, измеренных в плоскости четырех камер (d4K) и в плоскости двух желудочков (d2K): площадь отверстия митрального клапана SMK = d4K * d2K * π/4.
Этот метод трудоемкий, и, кроме того, при измерении размеров клапана ультразвуковой датчик далеко отстоит от клапанного кольца, а латеральное разрешение ультразвукового луча недостаточное. Наконец, использовать данный метод в тех случаях, когда имеется митральная недостаточность, невозможно. Учитывая перечисленные выше недостатки метода измерения размеров митрального клапанного кольца, мы предпочитаем определять ударный объем на клапане легочной артерии.
4. Фракция регургитации RFAO. Фракцию регургитации определяют как отношение объема регургитации к общему объему выбрасываемой крови:
5. Эффективная площадь поперечного сечения струи регургитации (ЭПР). Эффективную площадь поперечного сечения струи регургитации, как было упомянуто выше, рассчитывают в соответствии с уравнением непрерывности потока на основании объема регургитации SVрег и интеграла линейной скорости струи регургитации (VTIрег), измеренных с помощью непрерывноволновой допплерографии:
Этот параметр, по сравнению с объемом регургитации и фракцией регургитации, в меньшей степени зависит от пред- и постнагрузки левого желудочка.
7. Значение количественного допплеровского исследования. Описанные методики расчета гемодинамических параметров с помощью допплеровского исследования очень трудоемкие и требуют от исследователя большого опыта. Многочисленные измерения, которые приходится выполнять, становятся причиной ошибок и снижают воспроизводимость результатов. Как и в случае других сложных параметров, параметры, которые были здесь рассчитаны, лишь тогда могут найти широкое применение в клинической практике, когда более простые показатели, на которых они основываются, удастся точно определить.
Q (мл/с) = 2π х r 2 • V = 2л • 0,71 2 см/с = 218 мл/с.
Зная объем регургитации Q и определив путем перемещения датчика в апикальную позицию среднюю линейную скорость струи регургитации, можно рассчитать эффективную площадь поперечного сечения струи регургитации (А):
Недостатки метода. Следует отметить следующие недостатки концепции конвергенции проксимальной части струи:
— Участки струи с одинаковой линейной скоростью часто образуют не полусферы, а чашеобразные оболочки, имеющие разную ширину и высоту.
— Регургитационное отверстие при аортальной недостаточности часто имеет не округлую форму, которая необходима для расчетов в соответствии с концепцией конвергенции проксимальной части потока, а приобретает весьма сложную конфигурацию из-за изменений, обусловленных эндокардитом или пролапсом створок аортального клапана.
— Обызвествление аортального клапана и стенки аорты влияют на геометрию зоны конвергенции.
— Аорта препятствует латеральному отклонению зоны конвергенции, что может привести к завышенным значениям объема регургитации.
В целом, валидность метода, основанного на концепции конвергенции проксимальной части потока при количественной оценке аортальной недостаточности, пока окончательно не доказана, и поэтому он не получил широкого применения. Его можно использовать наряду с другими методами при определении степени тяжести аортальной недостаточности: минимальная или слабая конвергенция струи регургитации через аортальный клапан говорит о легкой аортальной недостаточности, в то время как выраженная конвергенция соответствует тяжелой аортальной недостаточности. При ортогональном расположении зоны конвергенции относительно направления лоцирования можно воспользоваться приведенными в работе Giesler и соавт. критериями тяжелой аортальной недостаточности (PISA-радиус >0,7 см при пределе Найквиста не менее 30 см/с).
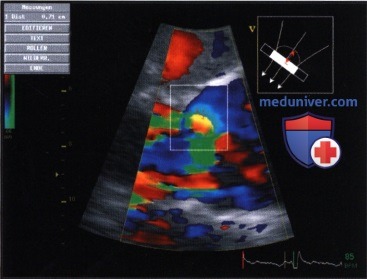
е) Заключение. Описанные методы из-за перечисленных недостатков по своей диагностической ценности ограничены, поэтому часто бывает целесообразно для повышения достоверности диагноза применять их вместе. Если при использовании двух методов получают примерно одинаковую количественную оценку степени тяжести, то ее можно считать достоверной. Так, о легкой аортальной недостаточности можно говорить в том случае, когда при лоцировании в плоскости четырех камер из апикальной позиции датчика выявляют цветную струю лишь в непосредственной близости от клапана и одновременно преимущественно антероградный кровоток в грудной аорте во время диастолы.
О тяжелой аортальной недостаточности говорят в том случае, если ширина струи регургитации на уровне «vena contracta» равна 7 мм и более, а РНТ (Т1/2P)





