Лапароскопическая нефрэктомия: достоинства метода
Терапия целого ряда заболеваний предполагает органоуносящие операции. Такое решение врач принимает, если нарушены анатомическая целостность органа или его физиологические функции. Вмешательство целесообразно, если патологические процессы в организме имеют высокий риск осложнений или угрожают жизни. В Государственном институте урологии проводят удаление почки и мочеточника в рамках открытого или лапароскопического доступа. Наши специалисты имеют огромный опыт в проведении подобных операций, центр по праву гордится отличными результатами восстановления после вмешательств.
Когда показана нефрэктомия
Многие заболевания мочеполовой сферы могут привести к потере органа. Чаще всего причиной операции становится несвоевременное или неквалифицированное лечение. Именно поэтому так важно при первых симптомах обращаться к специалистам, которые поставят верный диагноз и назначат адекватную терапию.
К операции могут привести следующие патологии:
системные заболевания соединительной ткани;
туберкулезное поражение органа;
травма почки и мочеточника.
Методы нефрэктомии
Классической операцией считается хирургическое вмешательство с открытым доступом. Для этого врач выполняет большой разрез в районе поясницы, через него извлекается орган. Лапароскопическая нефрэктомия – более современный и щадящий метод. В отличие от классического он менее болезненный, позволяет пациенту быстро восстановиться.
При открытом вмешательстве пребывание в больнице занимает от 7 до 10 дней, из-за большого разреза пациенты ощущают дискомфорт, возможны осложнения в виде нагноения раны. Операция требует больших ресурсов от организма на восстановление.
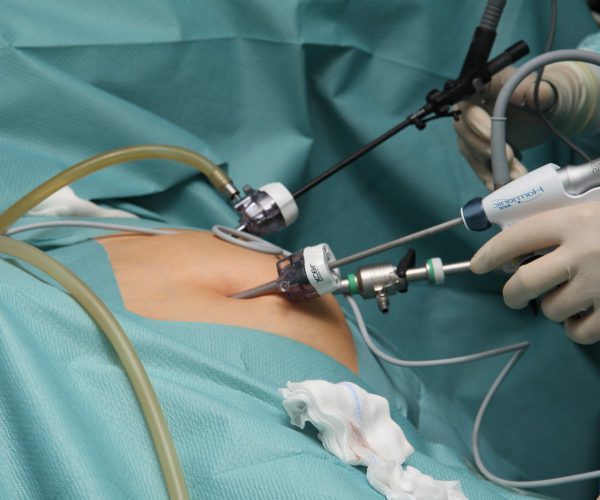
При лапароскопическом методе удаление органа выполняется через три или четыре небольших разреза длиной до 1 см. В них устанавливают специальные хирургические инструменты и лапароскоп. Хирург контролирует ход операции на мониторе. После отделения почки или мочеточника от окружающих тканей и кровеносных сосудов орган извлекается через разрез, который незначительно расширяют.
Удаление почки лапароскопическим методом проходит дольше, в среднем занимает до четырех часов. Однако при нем наблюдается меньшая кровопотеря, лучшее самочувствие пациента после вмешательства.
Подготовка к операции
Решение о нефрэктомии в каждом случае индивидуально принимает врач. Оценивается функциональное состояние органа, его влияние на другие системы организма. Удаление почки с опухолью целесообразно при метастазировании и обширном поражении.
В Государственном центре урологии перед операцией проводится комплексная подготовка пациента. Больному назначается ряд лабораторных и инструментальных обследований:
анализы крови (клинический, биохимия, свертываемость крови);
МСКТ легких без контрастирования;
МСКТ почек и органов с контрастированием;
При необходимости обследование дополняют консультациями узких специалистов: кардиолога, анестезиолога и уролога. Вмешательство выполняется под общим наркозом, последний прием пищи разрешается за 12 часов до операции. Накануне запрещается употреблять алкогольные напитки и курить.
Реабилитационный период
Чтобы минимизировать последствия удаления почки, врачи рекомендуют соблюдать питьевой режим и диету. При лапароскопическом вмешательстве восстановление занимает в среднем двое-трое суток. Уже на следующий день пациент может сидеть в кровати непродолжительное время, а на второй день после вмешательства способен проходить небольшие расстояния.
Разрезы после лапароскопии небольшого размера, они закрываются рассасывающимися швами. Непосредственно после операции устанавливают дренажную трубку. Спустя двое суток шовный материал удаляют, раны закрывают специальной наклейкой, чтобы избежать попадания внутрь воды.
Полное восстановление после лапароскопического удаления почки занимает до 6 недель. В этот период следует придерживаться врачебных рекомендаций:
минимизировать физические нагрузки;
исключить употребление соленой и жирной пищи;
носить специальный поддерживающий бандаж;
исключить поднятие тяжелых вещей;
исключить употребление алкоголя и табака.
Пациентам важно понимать, что оставшаяся почка принимает на себя нагрузку от всего организма, поэтому нужно придерживаться рекомендованной диеты и питьевого режима.
В Государственном центре урологии большинство операций по удалению почки проводят лапароскопическим методом. Центр располагает всем необходимым современным оборудованием для проведения вмешательства и реабилитации. У нас вы можете пройти комплексное обследование и получить адекватное лечение патологий мочеполовой системы.
Остались вопросы? Позвоните нам по телефону +7 (926) 242-12-12 или +7 (499) 409-12-45! В будний день прийти на консультацию к врачу возможно уже через несколько часов после заполнения онлайн-заявки. Не откладывайте посещение специалиста, если вас беспокоит здоровье мочеполовой сферы!
Лапароскопическая нефрэктомия

Показания к проведению
Лапароскопическая нефрэктомия показана при раке почки, когда опухоль достигает больших размеров или имеются сведения о ее распространении на сосуды, элементы чашечно-лоханочной системы. Операция помогает спасти жизнь пациентам на поздних стадиях онкологического заболевания.
Показанием к удалению органа могут быть и другие причины:
Подготовка к лапароскопической нефрэктомии
В день проведения хирургического вмешательства следует отказаться от употребления напитков и пищи.
Как проводится операция

Брюшную полость нагнетают углекислым газом для поднятия стенки и получения необходимого пространства для работы инструментами. С помощью оптики врач видит на экране операционное поле и отсекает пораженную почку от сосудов, которые обеспечивали подачу крови органу.
После хирург изолирует мочеточник и достает иссеченный орган с помощью специального эндомешка. Затем дренирует место проведения хирургического вмешательства, извлекает инструменты и ушивает проколы.
Послеоперационный период

В большинстве случаев пребывание в реанимации ограничивается несколькими часами, после чего человека переводят в обычный стационар. Как правило, пациентам прописывают курс антибиотиков и противовоспалительных препаратов с целью защиты от возможных осложнений: инфекций, пневмонии, спаек.
После хирургического вмешательства важно придерживаться диеты: отказаться от спиртных напитков, соленой, копченой и острой пищи. Необходимо соблюдать ограничения в питании до завершения периода приспособления организма к работе с одной почкой. Также следует избегать повышенных физических нагрузок, переохлаждения.
Пациенты, которым проводилось лапароскопическое удаление почки, значительно реже сталкиваются с осложнениями, нежели люди, прооперированные открытым методом.
Лапароскопическая нефрэктомия – эффективный метод лечения, который обеспечивает минимальное повреждение окружающих орган тканей и кровопотери. За счет небольших проколов следы после вмешательства практически незаметны, а реабилитационный период сокращается в разы.
Лапароскопическая нефрэктомия
Для определения вида опухоли почки, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание УЗИ почек, данные МСКТ почек с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
При выполнении радикальной нефрэктомии с использованием лапароскопического доступа выделяем следующие этапы операции:
1. Лапароскопический доступ, ревизия органов брюшной полости, установление операбельности.
2. Обнажение магистральных сосудов, а также сосудов почки (удаляемая паравазальная клетчатка с лимфатическими узлами направляется на плановое гистологическое исследование) – расширенная лимфаденэктомия. Прошивание почечных артерии и вены.
3. Мобилизация и удаление почки с паранефральной клетчаткой и фасциями единым блоком.
4. Дренирование ложа, ушивание раны (через которую удален макропрепарат) и троакарных отверстий.
Таким образом, этапы радикальной нефрэктомии с использованием лапароскопического доступа отличаются от открытого удаления пораженного органа лишь оперативным подходом.
Для выполнения лапароскопических оперативных вмешательств на почках мы используем 5 доступов (рис. 1): 4 по 10 мм и 1 – 5 мм.
Рис.1. Расположение портов при лапароскопических вмешательствах по поводу рака почки: а – опухоль слева, б – справа.
Видео из операционной. Лапароскопическая нефрэктомия при раке почки.
Положение пациента на операционном столе – на спине с разведенными ногами, с несколько приподнятой головой и при повороте стола на 15-20° на сторону, противоположную пораженной почке. Хирург располагается с противоположной стороны, монитор – у руки больного на стороне опухоли.
Рис. 2. Мобилизация левой половины ободочной кишки.
Рис. 3. Пересечение селезеночно-ободочной связки аппаратом «LigaSure».
Рис. 4. Мобилизация правых отделов ободочной кишки.
Рис. 5. Регионарная лимфаденэктомия при раке левой (а) и правой (б) почки (лимфатические узлы, подлежащие удалению выделены цветом).
Рис. 6. Электролигирование и пересечение почечной артерии.
Техника лапароскопической радикальной нефрэктомии
При мобилизации левой половины ободочной кишки рассекается снизу вверх брюшина по левому латеральному каналу, при этом сразу обнажается преренальный листок fascia retroperitonealis, тупым и острым путем сравнительно легко отсепаровывается параколон (рис. 2). Постепенно обнажается забрюшинное пространство. Мелкие сосуды коагулируются. Продолжая дальнейшее выделение нисходящей и селезеночного изгиба ободочной кишок, следует быть предельно внимательным, чтобы не повредить расположенные рядом селезенку и хвост поджелудочной железы. Кроме того, встречаются варианты связочного аппарата толстой кишки, когда селезеночный изгиб интимно сращен с нижним полюсом селезенки. При мобилизации селезеночного изгиба и пересечении селезеночно-ободочной связки использование аппарата «LigaSure» значительно упрощает и ускоряет вмешательство (рис. 3). Следует отметить, что фасциальной границей мобилизации забрюшинно расположенных отделов ободочной кишки является fascia Toldti, которая располагается между корнем брыжейки и восходящей (или нисходящей) ободочной кишкой.
При мобилизации правых отделов рассекается брюшина по правому латеральному каналу, и, непосредственно, по преренальному листку fascia retroperitonealis выделяется брыжейка ободочной кишки. Работая в нужном слое, данный этап проходит практически бескровно. При этом обнажается забрюшинное пространство (Рис. 4). Аккуратное, анатомичное оперирование, на наш взгляд, является основным средством профилактики ятрогенных повреждений, расположенных в непосредственной близости от линии диссекции органов. В дальнейшем пересекаются печеночно-ободочная и, при необходимости, желудочно-ободочная связки, затем ДПК мобилизуется по Кохеру для визуализации нижней полой вены и аорты.
Далее начинается выполнение регионарной лимфаденэктомии от бифуркации аорты до диафрагмы, которая включает:
По окончании лимфаденэктомии должны быть видны lig. longitudinalis anterior, ножка диафрагмы и фасция поясничной мышцы (границы резекции).
В начале лимфаденэктомии осуществляется диссекция тканей до уровня fascia endoabdominalis – непосредственно около аорты и до преренального листка fascia retroperitonealis – латеральнее fascia endoabdominalis. Следуя вдоль указанных фасций, снизу вверх отсепаровывается клетчатка в области бифуркации аорты и подвздошных сосудов (если необходимо), а также парааортальная, паракавальная клетчатка. Латеральными границами являются мочеточники, которые окружены фасциальным листком. Этот фасциальный футляр образован двумя листками околопочечной фасции (фасция Герота). Таким образом, дальнейшая лимфодиссекция осуществляется по ходу fascia endoabdominalis, оттесняя fascia retroperitonealis с проходящими в ней мочеточниками латерально. Дорсальной границей лимфодиссекции на этом этапе операции является m. рsoas. Технически лимфодиссекция выполняется двумя инструментами – мягким зажимом и ножницами с использованием монополярной коагуляции, которыми пересекаются ткани максимально отводя от сосудов движениями «от себя» (с целью профилактики повреждения стенок крупных сосудов) или ультразвуковым скальпелем, что более безопасно. Затем пересеченные ткани смещаются в сторону опухоли.
Далее, по мере продвижения вдоль аорты вверх, визуализируются почечная артерия и вена. Необходимо отметить, что этапы создания лапароскопического доступа и лимфаденэктомия являются общими для нефрэктомии и резекции почки.
При выполнении нефрэктомии почечная артерия (диаметр до 7 мм) лигируется аппаратом «Liga SURE» (Tyco), пересекается, при необходимости на культю дополнительно накладываются 2 клипсы (почечная вена, при необходимости, отводится каудально S- образным ретрактором) (Рис. 6). Почечная вена (диаметр до 12 мм) лигируется аппаратом «LigaSure» (Covidien), или перевязывается и дополнительно клипируется. Отметим, что, как правило, необходимо 2-3 аппликации аппарата на сосуд, при этом пересечение сосуда лучше выполнить эндоножницами между зонами коагуляции (Рис. 7,8).
После лимфодиссекции и обработки почечных сосудов выполняется мобилизация почки с опухолью (единым блоком без вскрытия фасции Герота) с использованием монополярной коагуляции и аппарата «LigaSure» (Covidien). Мочеточник выделяется до границы нижней и средней трети и пересекается аппаратом «LigaSure» (Covidien) (Рис. 9).
Препарат извлекается из брюшной полости в пластиковом контейнере, через расширенный до 4-6 см умбиликальный доступ или доступ в любой области брюшной стенки при наличии послеоперационного рубца от предыдущих операций. Вид операционного поля после удаления препарата представлен на рис. 10. Брюшная полость дренируется одним страховым дренажом (к ложу почки).
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
Таким образом, при выполнении радикальной нефрэктомии по поводу рака почки лапароскопический доступ является альтернативой открытому, обеспечивая соблюдение онкологических требований при более легком течении послеоперационного периода и высоком качестве жизни оперированных пациентов.
 |
Рис. 7. Электролигирование почечной вены аппаратом «LigaSure» (Covidien) (вена предварительно перевязана).

Рис. 8. Пересечение почечной вены эндоножницами после электролигирования аппаратом «LigaSure» (Covidien).

Рис. 9. Пересечение мочеточника.

Список опубликованных работ по теме лапароскопическая нефрэктомия и резекция почки
Лапароскопическая нефрэктомия
Лапароскопическая нефрэктомия обычно проводится при опухолях крупных размеров, при отсутствии дефектов ее ворот и питающих ее вен. Вмешательство осуществляется, когда резекция невозможна.
Лапароскопическая нефрэктомия осуществляется не только при онкологии, но и при обнаружении камней в почках и других патологиях.
Подготовка к операции
Перед лапароскопической нефрэктомией пациент консультируется с терапевтом и кардиологом. Очень важно честно ответить на вопросы врачей и предоставить информацию о принимаемых препаратах. Также проводится комплексное обследование.
Выполняются такие исследования, как:
– общий анализ крови;
– общий анализ мочи;
– коагулограмма;
– исследования на инфекции: ВИЧ, гепатиты, сифилис;
– анализ на группу крови;
– рентген грудной клетки;
– ЭКГ.
Непосредственно перед вмешательством выполняется подготовка кишечника и назначаются антимикробные препараты.
Особенности выполнения нефрэктомии и ее этапы
Лапароскопическая операция (нефрэктомия) занимает непродолжительное время (1-2 часа) и всегда проводится хирургом под общим наркозом. Небольшие отверстия в брюшной стенке обеспечивают врачу доступ к органу. Через них вводятся инструменты и видеокамера, одно из отверстий имеет увеличенный размер для дальнейшего изъятия почки вместе с новообразованием. Дополнительно в полость подается газ для получения свободного доступа к операционному полю.
Во время лапароскопического вмешательства почка удаляется вместе с близлежащей клетчаткой и лимфатическими узлами. В некоторых случаях извлекается и надпочечник. Процедура проводится, если опухоль обнаружена в верхней части органа и есть риски ее прорастания. По окончании операции все инструменты извлекаются, а разрезы зашиваются.
Реабилитационный период
После лапароскопического вмешательства пациент находится в реанимации приблизительно сутки. Затем удаляются дренаж и катетер. Сразу же после этого пациенту разрешают вставать и передвигаться. В течение нескольких дней могут возникать как боль в области раневой поверхности и тошнота. Чаще всего они быстро проходят и не требуют назначения специальных препаратов.
В больнице пациенты обычно проводят не более 3-4 дней.
Во время реабилитации рекомендуют:
–Ограничить физические нагрузки.
–Отказаться от подъема тяжестей (более 5 кг).
–Пить до 2 литров воды ежедневно.
К врачу необходимо обратиться при сильных болях, повышении температуры тела, головокружении, общей сильной слабости и снижении артериального давления.
Количество осложнений во время и после лапароскопических вмешательств существенно снижено по сравнению возникающими после традиционных. Тем не менее, возможны кровотечения и инфекционные процессы. Риски их возникновения повышаются при несоблюдении рекомендаций врача.
Лапароскопическая нефрэктомия в нашем центре всегда выполняется грамотно и в соответствии с принятым протоколом. Это сокращает риски осложнений и побочных эффектов.
После лапароскопической операции врач обязательно дает рекомендации по питанию, приему жидкостей, специальных препаратов и по физическим нагрузкам. Он регулярно наблюдает своего пациента, что позволяет оценивать эффективность лечения и избежать рецидива.
Если вы хотите, чтобы нефрэктомия была проведена в нашей клинике, свяжитесь со специалистом любым удобным для вас способом.
Хиругическое лечение рака почки
Хирургическое вмешательство является единственным эффективным способом лечения локализованного рака почки.
Методом выбора может быть радикальная нефрэктомия или органосохраняющая операция.
Радикальная нефрэктомия
Лечение большинства злокачественных новообразований начинается с удаления первичной опухоли с окружающими тканями. Цель операции – предотвратить все возможные механизмы распространения опухолевых клеток и снизить риск развития будущих метастазов.
Соответственно, радикальная нефрэктомия включает удаление почки, окружающей ее жировой клетчатки, лимфатических узлов в этой зоне и прилежащего надпочечника.
Удаление надпочечника выполняется в случаях, когда опухоль расположена в верхнем полюсе почки (рядом с надпочечником) или по данным КТ до операции в надпочечнике выявлены патологические изменения.
Удаление лимфатических узлов (лимфаденэктомия) не рассматривается как лечебное мероприятие, но предоставляет прогностическую информацию. Гистологическое исследование удаленных лимфатических узлов помогает определить стадию заболевания и прогноз. Если до операции при КТ метастазы в лимфатических узлах не были выявлены, лимфаденэктомия может не проводиться.
Когда проводится радикальная нефрэктомия:
• большие опухоли почки (больше 4-7 см)
• распространение опухоли в сосуды
• распространение опухоли в жировую клетчатку, которая окружает почку
• увеличение лимфатических узлов
На основании данных обследования врач принимает решение о выборе оперативной тактики. Чаще выполняется радикальная нефрэктомия, т.к. с большей степенью вероятности удаляются все опухолевые клетки. Тем не менее, частичная нефрэктомия является равноценной заменой у пациентов с маленькими опухолями.
Органосохраняющие операции
Метод радикальной нефрэктомии с удалением почки и окружающих ее тканей был введен доктором Робсоном в 1963 году. В это время не существовало точных инструментальных методов дооперационного обследования, таких как мультиспиральная КТ или МРТ, позволяющих с высокой степенью надежности предположить степень распространения опухолевого процесса. Поэтому предложенная операция гарантировала с большей вероятностью перекрытие всех возможных путей раннего распространения опухоли и была лучшим выбором для любого пациента. Внедрение радикальной нефрэктомии в практику позволило существенно снизить смертность от рака почки во всем мире.
Современные методы диагностики позволяют точно описать размер и характер опухоли, в какой части почки она находится, выходит ли за пределы капсулы почки, есть ли метастазы в лимфатических узлах и надпочечнике, врастает ли в сосуды и т.п. Кроме того, частота выявление опухолей маленьких размеров в последнее время увеличилась.
Поэтому в некоторых случаях нет смысла выполнять большую операцию, такую как радикальная нефрэктомия. Можно ограничиться органосохраняющим лечением, т.е. хирургическим лечением с сохранением почки, в которой была опухоль. Размер и локализация опухоли определяют выбор вида операции.
Удаление части почки вместе с опухолью называется частичной нефрэктомией
Частичная нефрэктомия проводится, например, пациентам с маленькими опухолями (до 7 см), когда образование находится в верхнем или нижнем полюсе почки, у края почки, без распространения опухоли за пределы органа.
Кроме того, выбор в пользу частичной нефрэктомии происходит у пациентов с почечной недостаточностью, проблемами со второй почкой и двустороннем раке почек. При маленьких опухолях удаление лимфатических узлов считается необязательным.
По данным многих исследований частичная нефрэктомия не уступает по эффективности радикальной, если выполняется по перечисленным показаниям.
Лапароскопия и рак почки
Операции на почке чаще выполняются через стандартный хирургический доступ. Как правило, это разрез по срединной линии живота. Хирургическое лечение становится все менее травматичным, более бережным.
Новые технологии позволяют выполнять небольшие хирургические вмешательства у онкологических пациентов. Лапароскопия относится к малоинвазивным процедурам.
Основной принцип заключается в доступе к опухоли и удаляемому органу через несколько небольших отверстий в брюшной стенке. В одно отверстие вводится видеокамера, в другие – специальные тонкие хирургические инструменты, а через третьи – нагнетается воздух в брюшную полость, удаляется кровь, ткани и т.п. из зоны операции. Лапароскопический доступ может иметь место, как при радикальной, так и при частичной нефрэктомии (чаще выполняется при орханосохраняющем лечении).
Преимущества заключаются в снижении кровопотери, сокращении времени операции, пребывания пациента в больнице, периода послеоперационной боли и восстановления. Во многих крупных онкологических клиниках хирурги имеют навыки выполнения лапароскопической нефрэктомии.
Аблация
Другим современным малоинвазивным подходом к лечению небольших опухолей почки является аблация. Несмотря на отсутствие полноценных сравнительных исследований эффективности аблации с нефрэктомией, метод, согласно международным рекомендациям, может применяться у отдельных пациентов с маленькими опухолями почки.
Аблация – это метод разрушения опухоли путем воздействия высоких или низких температур.
Если при стандартных операциях опухоль удаляется скальпелем или специальными «кусающими» инструментами во время лапароскопии, то при аблации она разрушается температурой – охлаждением (криоаблация; замораживание опухоли) или нагреванием (радиочастотная термоаблация; выпаривание опухоли). Аблация – не только эффективный, но и хорошо переносимый пациентами способ лечения.
Процедура аблации. Пациент находится на столе. Под контролем КТ/МРТ в центр опухоли через кожу, без разрезов, вводится специальный зонд. Посредством температур происходит разрушение опухоли. После аблации необходимо пройти дополнительное исследование – магнитно-резонансную томографию (МРТ), чтобы убедиться в отсутствии роста опухоли по краям аблации.
Важными преимуществами метода являются сохранение почки, минимальная кровопотеря, незначительное время процедуры, сокращение пребывания пациента в стационаре до нескольких дней, отсутствие послеоперационной боли и быстрый период восстановления, возможность удаления небольших метастазов в печени, костях, легких. Тем не менее, метод не так распространен: требуется специальное оборудование и навыки врачей, может быть использован только у пациентов с маленькими опухолями (до 4 см).
Хирургическое лечение пациентов с отдаленными метастазами
В 25% случаев при первичном обследовании выявляется не только опухоль в почке, но и метастазы в других органах. В такой ситуации речь идет о IV стадии болезни.
Пациенты с IV стадией также являются кандидатами для хирургического лечения
Например, если в лимфатических узлах по данным КТ заподозрены метастазы, может быть выполнено удаление почки с опухолью и лимфатических узлов с метастазами. Кроме того, некоторым пациентам с потенциально удаляемым раком почки и единственным метастазом в каком-нибудь органе может быть выполнена нефрэктомия и удаление метастаза. Локализация единственного метастатического очага, при котором возможен такой подход, включает легкие, печень, кости и головной мозг. Первичная опухоль и метастаз могут быть удалены во время одной операции или в разное время. Конечно, существует риск развития рецидива в области удаленного метастатического очага. Однако, во многих случаях удается достичь излечения пациента.
У пациентов с опухолью почки и множественными метастазами до начала лекарственного лечения рекомендуется выполнение паллиативной нефрэктомии.
Паллиативная нефрэктомия – это операция по удалению почки вместе с опухолью без удаления метастатических очагов. Паллиативная операция похожа на радикальную нефрэктомию, но ограничивается только удалением почки.
Клинические исследования показали преимущества паллиативной нефрэктомии и последующей лекарственной терапии. По данным этих исследований лекарственная терапия была более эффективной после паллиативной нефрэктомии. В исследованиях Юго-западной онкологической группой (SWOG 8949) и Европейской организацией исследования и лечения рака (EORTC) пациенты с метастатическим раком почки были распределены в группы «нефрэктомия+интерферон» или «только интерферон». По данным обобщенного анализа этих исследований продолжительность жизни была достоверно выше в группе хирургического лечения и последующего назначения иммунотерапии интерфероном.
Известно, что у некоторых пациентов (от 2 до 7% по разным данным) после паллиативной нефрэктомии метастазы уменьшаются без дальнейшего лекарственного лечения. Этот феномен получил название спонтанной регрессии и связан с усилением функции иммунной системы, ее способностью элиминировать оставшиеся клетки.
Отбор пациентов важен для определения группы, в которой может быть рекомендована паллиативная нефрэктомия. Операция до начала системного лечения представляется целесообразной у пациентов с хорошим общим состоянием. Значение паллиативной нефрэктомии и отбора пациентов может быть определено в исследованиях с использованием современных таргетных препаратов.
Пациенты с кровью в моче или другими симптомами, связанными с первичной опухолью, также являются кандидатами для паллиативной нефрэктомии. Паллиативное лечение, особенно у пациентов с пограничным общим состоянием и наличием метастазов, включает оптимальную противоболевую терапию и нутритивную поддержку (см. соответствующий раздел
Часто задаваемые вопросы пациентов
Зачем нужна операция и нельзя ли обойтись без нее?
Хирургическое лечение – самый эффективный метод при I-III стадиях рака почки. Никакое другое лечение на этих стадиях не может гарантировать такого успеха, как хирургическое. Поэтому обойтись без операции, применяя другие подходы, нельзя. Безусловно, пациент дает согласие на операцию.
Можно ли отложить операцию на время?
Операция может быть отложена лишь в случаях, когда имеются противопоказания, например нарушения функции органов, требуются специальные меры по подготовке к операции, нет результатов полного обследования и не ясен характер распространения заболевания. В остальных случаях целесообразно проводить хирургическое лечение сразу после постановки диагноза.
Как я проживу с одной почкой?
Вам не стоит беспокоиться. Как правило, более 95% больных не имеет никаких проблем. Вторая здоровая почка полностью берет на себя все функции. Тем не менее, в исследованиях показано, что у некоторых бывших пациентов спустя многие годы (20-30 лет) после операции возможно развитие почечной недостаточности. Чтобы исключить осложнение и подстраховаться, вы должны сдавать биохимический анализ крови и общий анализ мочи 1 раз в год. Вариант нормы креатинина после операции у пациентов с одной почкой до 170 Ед/л.
С особым вниманием нужно отнестись к развитию воспалительных процессов (пиелонефрит) или образованию камней (нефролитиаз) в единственной почке.
К какому хирургу мне надо обратиться: урологу или онкологу?
За десятилетия существования нефрэктомии накоплен большой опыт проведения операций в урологической и онкологической практике. Соответственно, вы можете обратиться как к онкологу, так и урологу. На первом этапе пациент попадает к урологу. Не стоит отказываться от операции в урологическом стационаре, считая, что нефрэктомия по поводу рака почки – это лишь прерогатива онколога. Между тем, если вы решили лечиться в урологической клинике, обязательно проконсультируйтесь у онколога и выработайте совместный план действий – пациент, уролог, онколог. Лечение в частных урологических клиниках по поводу рака почки не рекомендуется.
Операция вылечит меня полностью?
Вероятность выздоровления после хирургического лечения составляет более 90%. Практически все пациенты с I и II стадиями выздоравливают. Пациенты с III стадией относятся к группе высокого риска, т.к. болезнь изначально не была ограничена только почкой, а уже имела распространение за ее пределы. Но речь идет лишь о степени риска и это вовсе не означает, что болезнь должна вернуться. Если вам предлагают участвовать в клиническом исследовании, где изучается, как можно снизить риск, стоит рассмотреть такой вариант.
Что такое роботизированная операция?
Какой образ жизни мне надо вести после операции?
Вы должны вести обычный, здоровый образ жизни, не думая о своем заболевании, проходя контрольные обследования согласно графику. Если вы курили до операции, вам необходимо бросить, т.к. курение может способствовать развитию болезни и второй опухоли. Необходимо соблюдать диету с ограничением жирной, соленой, острой пищи. Избегайте солнца, отдыха на южных курортах летом. Не рекомендуются физиопроцедуры, горячие ванны, посещения бани.
Через какое время я смогу вернуться на работу?
Уже через 3 недели после операции по согласованию с врачом и при хорошем самочувствии вы можете приступить к легкой работе. Полный период адаптации занимает в среднем 3 месяца. Не спешите выполнять физическую работу. Несмотря на бандаж, возможно расхождение послеоперационного шва с образованием грыжи. Период рубцевания продолжается 3-6 месяцев.
Мне удалили опухолевый тромб из нижней полой вены. Могут быть другие тромбы?
Опухолевый тромб в сосудах – это прорастание злокачественной опухоли, т.е. рака почки, в пространство по ходу сосуда – из очага в почке, через почечные сосуды, затем в нижнюю полую вену. Этот тромб состоит из опухолевых клеток. Обычный тромб состоит из образовавшихся сгустков различных компонентов крови. Опухолевый тромб опасен отрывом, особенно риск возрастает вовремя его удаления. Зачастую устанавливается кава-фильтр – специальное устройство, не позволяющее компонентам тромба «улететь». Поэтому, если говорить об опухолевом тромбе, после удаления других таких тромбов не может быть. Однако, пациенты с опухолевым тромбом и операцией на сосудах имеют повышенный риск развития гиперкоагуляции («вязкости» крови) с образованием обычных тромбов. Может быть рекомендовано назначение антикоагулянтов в послеоперационном периоде по согласованию с врачом и под контролем показателей крови.
У меня в выписном эпикризе «зашифрованный» диагноз. Могу ли я попросить врача объяснить его?
По закону вы имеете полное право не только знать свой диагноз, но и обсудить с врачом стадию заболевания, прогноз, тактику обследования. Вся медицинская информация, касающаяся вашей болезни, должна быть представлена вам.