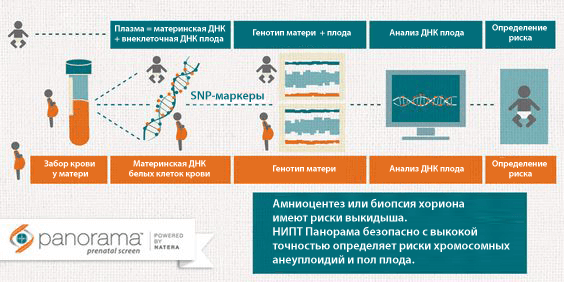
Что такое НИПТ и почему об этом исследовании столько говорят в последнее время? Какие преимущества у данных тестов? Кому они показаны и существуют ли ограничения? Сегодня мы найдём ответы на эти и другие актуальные вопросы.
Биохимические скрининговые программы не обладают высокой точностью, они основаны на cовокупности данных статистики, уровня гормонов и размеров плода по УЗИ. Амниоцентез – самый точный метод, но он инвазивный (нужно сделать прокол плодного пузыря, чтобы получить для исследования клетки, принадлежащие плоду) и угрожает развитием осложнений и прерыванием беременности.
Медицинская наука не прекращала поиски новых тестов для скрининга, которые были бы более точны и не зависели от расчётных показателей. В качестве скрининговых тестов в последнее время хорошо себя зарекомендовали НИПТ (неинвазивные пренатальные тесты) как надёжные, удобные и не мешающие нормальному протеканию беременности. Точность метода достигает 99,9%, так как исследуется генетический материал плода (его ДНК) в венозной крови будущей матери.
Как это возможно? Учёные выяснили, что начиная примерно с 10 недели беременности в крови женщины свободно циркулирует ДНК плода. Благодаря современным технологиям врачи научились выделять её и исследовать, выявляя самые распространенные изменения хромосом.
Таким образом, почти каждая женщина может сдать венозную кровь, дождавшись срока 10 недель беременности, и определить генетическое здоровье будущего малыша.
В каких случаях исследование с применением НИПТ будет наиболее полезно?
В спектре лаборатории KDL представлено несколько комплексов НИПТ. Они отличаются объёмом исследования, показаниями и ограничениями. Важно чтобы понять, какой тест подходит именно Вам.
В каких случаях выполнение НИПТ невозможно?
Итак, выполнение неинвазивных пренатальных тестов возможно при одноплодной и двуплодной беременности. Если беременность одноплодная естественная или наступила после ЭКО с использованием собственной яйцеклетки, то доступны все исследования НИПТ. В остальных случаях существуют ограничения.
В чем отличия разных тестов линейки НИПТ?
НИПС Т21 (Геномед)- диагностика только синдрома Дауна. В исследовании выявляется дополнительная 21 хромосома, если она есть у плода. Синдром Дауна считается одной из самых частых хромосомных аномалий и его частота растёт с увеличением возраста женщины. Выполняется при беременности вследствие естественного зачатия, при ЭКО с собственной яйцеклеткой или при использовании донорской яйцеклетки; при беременности одним плодом и двойней, а также при суррогатном материнстве и если произошла редукция одного эмбриона в двойне.
НИПС 5 – ДНК тест на 5 синдромов (Геномед) – неинвазивный тест на 5 синдромов, можно определить аномалии 13, 18, 21 и в большинстве исследований выявить аномалии половых хромосом X и Y.
НИПС 5 универсальный, его выполнение возможно как при одноплодной естественной беременности, так и при беременности двойней, при носительстве донорской яйцеклетки, суррогатным матерям и в том случае, когда один плод в двойне редуцирован.
3 тестовые базовые панели:
Базовые панели позволяют выявить хромосомные аномалии 13,18, 21, Х и Y хромосом плода, а также триплоидии.
НИПС (Геномед) – включает определение вышеперечисленных синдромов (скрининг 13, 18, 21, Х, Y хромосом плода) и определение носительства у матери частых мутаций, которые могут привести к наследственным болезням, если ребенок унаследует два дефектных рецессивных гена от обоих родителей или один доминантный ген. Данные мутации выявляются в крови без выделения ДНК плода, т.е. оценивается не хромосомная мутация плода, а наличие аномальных вариантов генов у матери.
Генетические заболевания, связанные в тестируемыми в этом исследовании вариантами генов:
НИПС уникален не только клинической значимостью, но и доступностью. Одноплодная беременность, беременность двойней (с определением зиготности), в том числе при редукции одного из эмбрионов в двойне. При ЭКО с донорской яйцеклеткой и суррогатном материнстве этот тест нецелесообразен, так как определять мутации, связанные с генетическими заболеваниями нужно по крови той женщины, чья яйцеклетка дала начало эмбриону.
Следующие 2 панели включают микроделеционные синдромы:
Микроделеции – это поломки сегмента хромосом, которые являются менее распространенными, но не менее опасными, и их невозможно заподозрить на УЗИ.
НИПТ Panorama, расширенная панель (Natera) – исследуются и стандартные аномалии хромосом (13,18,21, Х, Y, триплоидии) и микроделеционные синдромы. Если у Вас беременность одноплодная естественная или в результате ЭКО с собственной яйцеклеткой, то выполнение данных панелей возможно.
При наличии двух плодов, ЭКО с донорской яйцеклеткой и суррогатном материнстве определить сегментарные нарушения технически невозможно.
Можно ли определить пол плода и в каких случаях?
Да, по желанию женщины любой НИПТ определяет пол плода и это доступно как при одноплодной, так и при двуплодной беременности.
Обращаем Ваше внимание, что получение результатов, указывающих на риски развития патологических синдромов, требует консультации генетика и дополнительной инвазивной диагностики.
Неинвазивный пренатальный тест
По статистике, существует 5 %-ная вероятность рождения ребенка с врожденной генетической патологией. Даже если оба родителя здоровы, при правильном ведении беременности, полном и своевременном проведении обследований можно заподозрить наличие хромосомных патологий у плода.
Что такое НИПТ?
НИПТ – это скрининг-тест ДНК, который поможет узнать важную информацию о вашей беременности.
С помощью этого теста вы сможете:
Преимущества НИПТ:
Важность проведения пренатального теста
Сделать предположение о наличии аномалий позволяют анализы на биохимические маркеры и ультразвуковая диагностика, которые проводятся в рамках скрининга в 1 триместре беременности. Однако они не обеспечивают достаточной уверенности в наличии патологий. Подтвердить точность диагноза можно с помощью инвазивной пренатальной диагностики, которая включает в себя такие методы:
Инвазивная пренатальная диагностика имеет огромный недостаток — угроза прерывания беременности. Поэтому сознательные родители выбирают неинвазивный пренатальный тест.
Это скрининг-тест ДНК, который позволяет получить важную информацию о беременности. С его помощью можно узнать пол будущего ребенка, а также убедиться в отсутствии риска развития синдрома Дауна и других хромосомных патологий. Для выполнения теста необходима венозная кровь. Сделать пренатальный тест можно уже на 9 неделе. Этот метод позволяет снизить уровень ложноположительных результатов.
Показания к НИПТ
Исследование проводят беременным женщинам с 9 недели одноплодной беременности в случае:
Почему акушеры-гинекологи и врачи-репродуктологи отдают предпочтение обследованию беременных женщин с помощью НИПТ? Практика показывает неэффективность существующих методов биохимического скрининга. Точность таких исследований при оценке рисков беременности невысока. Их результаты часто вводят в заблуждение как врача, так и пациентку. К тому же, скрининг проводится только для некоторых аутосомных трисомий.
Согласно статистике, только 1 из 20 женщин с положительным результатом биохимического скрининга рожает ребенка с синдромом Дауна. А у 3-4 из 20 женщин, воспитывающих ребенка с синдромом Дауна, результаты анализа были отрицательными.
Как работает тест? Благодаря особому алгоритму обработки сигналов есть возможность для сравнения/обнаружения отличий материнской ДНК, находящейся в плазме/лейкомассе, от ДНК плода, присутствующего только в плазме. Благодаря этому данный метод предоставляет возможность определить генотип плода и выяснить наличие хромосомной патологии.
Всё про неинвазивный пренатальный тест ( НИПТ )
Статья опубликована: 2018-04-02
Рейтинг: 5 из 5
Многие задаются вопросом: НИПТ-тест – что это такое? Данная аббревиатура расшифровывается как неинвазивный пренатальный тест. Это – современная высокотехнологичная методика определения состояния плода с целью выявления возможных патологий. В его основе лежит исследование молекул ДНК, которое позволяет выявить хромосомные отклонения у ребенка, находящегося в утробе.
Данная методика является сравнительно новой, по эффективности и точности результата она превосходит все остальные виды неинвазивной диагностики. Если традиционный скрининг проводится с 12 недели беременности, то если вы решите сделать НИПТ-тест, то он позволяет получить достоверный результат, начиная с 9-ой недели.
Инновационная технология предполагает анализ элементов внеклеточной ДНК ребенка, которая находится в крови беременной женщины и может составлять до 10% общего объема ДНК. В лабораторных условиях Москвы выделяется внеклеточная ДНК, которая содержит большой объем ценной информации.
Выделенные фрагменты исследуют путем секвенирования. Полученная информация обрабатывается по специальному алгоритму, что в итоге дает максимально точный результат относительно наличия у плода распространенных генетических отклонений.
В процессе тестирования возможно выявление микроделеционных синдромов, которые не зависят от возраста женщины и трудно диагностируются другими способами. Это – одно из преимуществ методики НИПТ.
Всё про неинвазивный пренатальный тест (НИПТ)
Поскольку данный вид исследований практикуется недавно, многих интересует, где делают НИПТ тест. Проведение такого анализа возможно только в условиях сертифицированной лаборатории, которая располагает специальным оборудованием, реактивами и имеет штат высококлассных специалистов в данной сфере.
Все эти ресурсы и возможности есть в молекулярно-генетическом Центре «ДТЛ», где и можно пройти безопасное, информативное и высокоточное обследование.
Сама процедура тестирования заключается в следующем:
В случае если беременность является результатом экстракорпорального оплодотворения, женщина перенесла пересадку костного мозга или имеет многоплодную беременность, необходима дополнительная консультация врача. Получить ее в нашем Центре можно бесплатно, позвонив по указанным телефонам или заказав обратный звонок.
Что показывает НИПТ тест
Специалисты рекомендуют данный вид исследований в следующих случаях:
После расшифровки результатов НИПТ-тест показывает наличие синдромов Дауна, Эдвардса, Патау, а также заболевания – гемохроматоз, муковисцидоз, другие аномалии, в том числе половых хромосом.
Где делают НИПТ тест в Москве
Молекулярно генетический Центр «ДТЛ» предлагаем вам пройти современное обследование на выявление различных патологий и состояний плода. Диагностика проводится опытными генетиками с применением инновационных технологий, что обеспечивает высокую точность и достоверность результата.
После тестирования выдается официальное заключение на фирменном бланке. Для получения детальной информации в Москве – обращайтесь к нашим консультантам.
Пренатальный скрининг: уточняющие тесты
Поделиться:
— Там все девочки плакали, я одна была уверена, что все будет в порядке! — рассказывает мне беременная, гордо демонстрируя бумажку с результатом 46XY. У нас родится отличный здоровый мальчик без хромосомной патологии.
Да, вероятность того, что ребенок совершенно здоров, очень высока. Но если плод все-таки имеет генетические отклонения, об этом необходимо знать заранее. Консультирование в таких случаях проводят специалисты по медицинской генетике, которые могут подробно рассказать о результатах уточняющего тестирования и помочь родителям принять решение о сохранении или прерывании беременности.
По сути, уточняющих тестов всего два — инвазивный и неинвазивный. Инвазивный тест — это вмешательство в окружающий плода мир для получения клеточного материала. Неинвазивный — исследование, которое проводится по крови матери. Безусловно, сдать кровь из вены после 10-й недели беременности — совсем не страшно, но очень дорого и не оплачивается фондом ОМС. Обе методики имеют свои ограничения, поэтому стоит рассмотреть их подробнее.
Инвазивные тесты
Инвазивные тесты выполняются высококвалифицированными специалистами. Задача тестов — получить клетки плода, чтобы изучить его хромосомный набор. В сроке 10–13 недель проводится биопсия ворсин хориона. Через шейку вводится специальный инструмент, позволяющий отщипнуть небольшие фрагменты плаценты.
Если время для биопсии хориона упущено, в сроке 15–20 недель выполняют амниоцентез — под контролем УЗИ тонкой иглой выполняют прокол и собирают небольшое количество околоплодных вод.
Обе процедуры имеют свои риски и 1–2%-ную вероятность выкидыша. Именно поэтому инвазивные тесты рекомендованы только в тех случаях, когда вероятность рождения ребенка с хромосомным заболеванием выше, чем 1–2 %.
Клетки, полученные при инвазивных процедурах, могут исследовать разными способами:
НИПТ — неинвазивное пренатальное тестирование
Это совершенно новый метод, который постепенно входит в клиническую практику с 2011 года. Начиная с 9–10-й недели беременности выделяют плацентарные клетки (трофобласты) в крови матери и исследуют их ДНК. Этого оказалось достаточно, чтобы в очень раннем сроке беременности (до стандартного первого скрининга) с высокой точностью диагностировать хромосомную патологию плода.
НИПТ — достаточно дорогое исследование. Высокоточное определение пола ребенка — совсем небольшой бесплатный бонус метода. Конечно, чем больше параметров предстоит изучить, тем дороже анализ. Стандартная панель НИПТ с точностью 99 % позволяет исключить синдром Дауна, Эдвардса, Патау и аномалии половых хромосом (это большая группа заболеваний, когда вместо двух половых половых хромосом находят одну, три и даже четыре).
Самый дорогой вариант — расширенное исследование с микроделециями (маленькими поломками хромосом), позволяющее исключить/подтвердить 22q11.2 делецию (синдром Ди Джорджи), 1p36 делецию (синдром Ангельмана, синдром Прадера – Вилли, синдром кошачьего крика).
Кому стоит делать НИПТ
В интернете можно найти огромное количество показаний для проведения этого теста. Это и возраст матери 35+, и привычное невынашивание беременности, и случаи рождения таких деток в семье. На самом деле единственным показанием для проведения НИПТ является желание женщины.
FIGO в 2015 году предложила использовать следующий алгоритм диагностики:
Гораздо важнее понимать, в каких случаях использование НИПТ невозможно или нецелесообразно:
В этом случае очень сложно разделить, где чья ДНК (матери, одного, или второго, или третьего плода, донора крови либо тканей), поэтому результаты получаются неинформативными.
Неинвазивные тесты имеют различные фирменные названия (Panorama, Prenetix, Harmony, Veracity) и несколько отличаются по технике выполнения. Каждая компания тщательно лелеет свою «придумку» и считает, что их НИПТ гораздо лучше других.
Что надо учитывать?
Если первый скрининг выявил высокий риск хромосомных аномалий, важно понимать, что риск — это не диагноз. Но если женщина категорически против рождения ребенка с хромосомной аномалией (важно понимать, что на сегодняшнем этапе развития медицины такие болезни неизлечимы), проведение инвазивного теста обязательно. Прервать беременность после 12-й недели можно только по решению врачебной комиссии с серьезными аргументами на руках.
Если женщина принимает решение вынашивать беременность в любом случае, она вправе отказаться от дальнейших диагностических процедур. Вместе с тем более определенная информация поможет родителям подготовиться к рождению «синдромного» ребенка: найти группы поддержки в соцсетях, поговорить с родителями, воспитывающими таких детей, заранее составить план медицинского обслуживания.
Что касается выбора между инвазивными методиками и НИПТ, то важно понимать, что материалы инвазивного теста можно исследовать разными способами — и обнаруживать всевозможные заболевания. А методика НИПТ отвечает только на те вопросы, которые сформулированы врачом. Именно поэтому «последнее слово» все еще остается за инвазивной диагностикой, хотя ложноположительные результаты встречаются у любого вида тестирования.
Также родители имеют право полностью отказаться от проведения скрининга или любых уточняющих тестов. В этом случае достаточно подписать информированный добровольный отказ от вмешательства. Однако если женщина передумает и захочет все-таки выполнить тестирование, некоторые из них (те, которые проводятся строго в определенные сроки беременности) сделать уже не получится.
КУ «Межобластной Центр Медицинской Генетики и Пренатальной Диагностики имени П.Н. Веропотвеляна» ДОС
г. Кривой Рог,
пл. Освобождения 3А
Инвазивная пренатальная диагностика и неинвазивные пренатальные тесты
Пренатальная или дородовая диагностика наследственных и врожденных болезней – это комплексная быстроразвивающаяся область медицины, целью которой является выявление пороков развития плода, диагностика хромосомных (аномалии количества и структуры хромосом) и моногенных (изменение структуры гена) болезней, а также опасных для плода внутриутробных инфекций. Пренатальная диагностика позволяет получить прямой ответ на вопрос о здоровье будущего ребенка.
Методы пренатальной диагностики подразделяют на скрининговые, неинвазивные и инвазивные.
В чем сущность инвазивных методов пренатальной диагностики. Инвазивные методы позволяют получать клетки и ткани плода и\или провизорных органов (хориона, плаценты). Выбор метода определяется сроком беременности, в зависимости от которого используются различные ткани (ворсины хориона, амниотическая жидкость либо пуповинная кров). Цель при этом одна – исключить хромосомную или моногенную патологию у плода. Забор материала производится преимущественно трансабдоминально (через брюшную стенку) под контролем ультразвука, что обеспечивает безопасность выполнения манипуляции. Специалисты лабораторий нашего центра исследуют полученный материал различными лабораторными методами (цитогенетическими, молекулярно-генетическими, биохимическими), в зависимости от цели обследования.
Проводить ли инвазивную пренатальную диагностику решает сама женщина, врач может только дать свои рекомендации. Беременным, находящимся в группе риска, следует пройти консультацию генетика. Квалифицированный специалист оценит риск, даст прогноз, рекомендации и обязательно учтет противопоказания к проведению инвазивной диагностики.
При необходимости проведения дородовой диагностики пациентке следует записаться на предварительную консультацию к врачу ультразвуковой диагностики (УЗД) по телефону (0564)92-49-60, 92-38-37. На консультацию необходимо предъявить обменную карту и результаты раннее проведенных ультразвуковых исследований (УЗИ).
Анализ хромосомного набора клеток ворсин хориона, плаценты, культуры клеток амниотической жидкости позволяет практически в 99% случаев выявить хромосомные аномалии у плода и скорректировать дальнейшее ведение беременности. Благодаря современным методам было установлено, что множество тяжелых врожденных болезней детерминируется нарушениями структуры хромосом или их количества в клетке.
Самая известная и наиболее распространенная хромосомная аномалия – синдром Дауна, тяжелая врожденная патология, характеризующаяся умственной отсталостью, нарушениями иммунитета, аномалиями развития сердца (в 50% случаев) и целым рядом других отклонений, что обусловлено присутствием лишней 21 хромосомы в кариотипе пациента.
Инвазивные внутриматочные вмешательства используются также для молекулярно-генетической диагностики моногенных болезней. С этой целью выполняются все виды инвазивных процедур, но в отличие от цитогенетической пренатальной диагностики исследуется не кариотип (хромосомный набор) плода или провизорных органов, а последовательность интересующего гена или маркирующие его районы.
а) исключения ХА плода:
1. Возраст беременной женщины – 40 лет и старше. Так, синдром Дауна выявляется примерно в 1 случае из 700 новорожденных в популяции в целом, а у женщин старше 35 лет – примерно 1 на 250 рождений, в 40 лет – 1 на 100, а в 45 лет – 1 на 20. Подобная ситуация характерна и для некоторых других ХА.
2. Наличие в анамнезе у предыдущего ребенка (детей):
а) синдрома Дауна или других ХА;
б) либо наличие множественных врожденных пороков развития (не кариотипированных).
3. Ультразвуковые маркеры ХА у плода (обнаруженные при этой беременности).
4. Сбалансированная хромосомная перестройка (транслокация, инверсия) или мозаичный кариотип (наличие клеточного клона с аномальным числом хромосом) у кого-либо из родителей.
5. Высокий риск рождения ребенка с синдромом Дауна (трисомии 21), с синдромом Эдвардса (трисомии 18), синдрома Патау (трисомии 13) по результатам биохимического скрининга маркерных сывороточных белков, комбинированного скрининга I триместра или неинвазивных пренатальных тестов (NIPT). (Рис. 1).
Рис.1. Комбинированный пренатальный скрининг в І тр.беременности.
б) диагностики ряда наследственных моногенных болезней (наиболее распространенных мутаций, вызывающих фенилкетонурию, муковисцидоз, гемофилию А, нейросенсорную глухоту и др.);
в) диагностики отдельных возбудителей внутриутробной инфекции – цитомегаловирус, герпес, парвовирус В-19, токсоплазма, способных вызывать тяжелые поражения плода, вплоть до его гибели;
г) определение резус-принадлежности плода;
д) дифференциальной диагностики врожденной патологии, сопровождающейся отсутствием желчного пузыря у плода – агенезия желчного пузыря (с благоприятным прогнозом) и биллиарная атрезия (с неблагоприятным для жизни прогнозом).
После прохождения скринингового комбинированного комплексного исследования на ХА все беременные делятся на три группы: группу низкого риска по ХА у плода (их, безусловно, большинство), группу среднего риска и группу высокого риска.
Программа рассчитывает индивидуальные риски по трем, наиболее частым анеуплоидиям, т.е. ХА (термин хромосомные болезни – старое название, которое является не совсем корректным):
* трисомия по 21 хромосоме (синдром Дауна)
* трисомия по 18 хромосоме (синдром Эдвардса)
* трисомия по 13 хромосоме (синдром Патау).
К среднему риску относится вероятность наличия ХА у плода от 1:101 до 1:999. В таких случаях если при УЗИ у плода обнаруживаются дополнительные маркеры ХА, то, как правило, это повышает риск анеуплоидии и рекомендуется проведение инвазивной пренатальной диагностики. (При среднем риске ХА по результатам комбинированного скрининга в 11-14 недель беременности и отсутствии УЗ-маркеров ХА, необходимо проведение второго биохимического скрининга в сроке от 16 до 19 недели беременности с повторным расчетом риска ХА).
К низкому риску относится вероятность ХА у плода 1:1000 и менее. При отсутствии характерных УЗ маркеров ХА, проведение инвазивной пренатальной диагностики не требуется (также не требуется проведение биохимического теста во II триместре беременности, который обычно проводится с 16 до 19 недель гестации).
На сегодняшний день в мире не разработано диагностического метода, позволяющего получить для исследования клетки плода, не выполняя инвазивного внутриматочного вмешательства.
В последние годы в мире стал широко применяться метод неинвазивного пренатального тестирования, основанного на молекулярно-генетическом исследовании клеток плода, попадающих в кровоток матери. Секвенирование сыворотки крови матери для НИПТ основывается на том, что в ней содержится как ДНК матери, поступающая из ее костного мозга, так и свободно циркулирующая ДНК плода, источником которой являются апоптозные клетки трофобласта (из которого развивается плацента).
Рис.2. Неинвазивный пренатальный тест свободно-циркулирующей ДНК плода в кровотоке матери.
Фетальные клетки попадают в кровоток матери в соотношении 1 на 1 млрд.материнских. Концентрация внеклеочной ДНК плода в крови беременных возрастает с увеличением срока гестации. Метод неинвазивного исследования свободной ДНК (НИПТ) плода, содержащейся в крови матери, выполняется с 9-10 недели беременности, несмотря на высокий показатель детекции ХА с помощью НИПТ, достигающий 99,1-99,9%, этот метод не является диагностическим. Это метод – скрининговый, предлагается беременным со средним риском ХА по результатам комбинированного скрининга или вместо него Беременным с высоким риском ХА по результатам комбинированного ультразвукового и биохимического теста в І триместре показана инвазивная пренатальная диагностика.
По результатам НИПТ также разделяют беременных женщин в группу низкого и высокого риска с последующим предложением взятия плодного материала при высоком риске определенных ХА для постановки ДИАГНОЗА, т.е. если в результате НИПТ получена высокая вероятность ХА, то необходимо проведение инвазивной пренатальной диагностики для подтверждения диагноза.
Эти диагностические процедуры различаются по срокам их проведения, технике, по особенностям дальнейшего лабораторного исследования материала.
Основные инвазивные методы подразделяют на хорионбиопсию/плацентобиопсию, амниоцентез, кордоцентез.
При помощи специального приспособления (Рис.5 а,б) обеспечивается вакуум в шприце, облегчающий попадание в просвет иглы нескольких ворсинок хориона.
Материал берется сразу в специальную среду для оптимизации последующей лабораторной обработки. Возможность получения материла при первой попытке 96-99%, может зависеть от определенных индивидуальных факторов (атипичное положение матки, миоматозные узлы, аномалии развития матки, ожирение и др.), затрудняющих проведение процедуры. После выполнения процедуры сразу же проводится макроскопическая оценка количества и качества полученных ворсин трофобласта (Рис. 6).
При получении недостаточного количества материала при первой попытке процедуру можно повторить без существенного дополнительного риска прерывания беременности.
Риск осложнений (самопроизвольное прерывание беременности) после биопсии хориона составляет около 1,0%.
Следует отметить, что препараты хромосом клеток ворсин хориона и плаценты по качеству несколько уступают препаратам, полученным из клеток амниотической жидкости, это касается только диагностики структурных перестроек хромосом, встречающихся довольно редко, и не влияет на возможность обнаружения количественных хромосомных аномалий – регулярных трисомий, моносомий, триплоидий.
Примечание:
Кроме трансабдоминального доступа существует метод трансвагинальной биопсии хориона, выполняемый с помощью специальной канюли-катетера (Рис. 7) (также реализуемый в нашем центре, как альтернативный подход). В последнее время он не находит в мире широкого применения.
Нужно отметить, что в целом риск всех перечисленных осложнений невелик: он составляет не более 1% и не превышают популяционный риск потери беременности, который составляет 15-20%.
Рис.8а
Рис.8б
Рис.8в
что для плода является безопасным (этот объем восполняется в ближайшие часы после процедуры). Кроме самой околоплодной жидкости в шприц также попадает и небольшое количество клеток плода (слущенный эпителий), которые также подвергаются исследованию. Возможность получения материала при первой попытке более 99%. Результат анализа после амниоцентеза получают через 2 недели (для выполнения требуются специальные питательные среды, так как полученных клеток мало и им необходимо размножиться при культивировании в специальном СО2-инкубаторе). (Рис.9 а,б)
Рис.9а
Рис.9б
Среди возможных осложнений – угроза прерывания беременности, подтекание околоплодных вод, кровянистые выделения из половых путей, утяжеление течения резус-конфликта. Вероятность осложнений при этом исследовании меньше, чем при проведении биопсии хориона/плаценты и составляет менее 0.5%.
Кордоцентез – забор крови из пуповины плода. Забор материала проводится путем прокола передней брюшной стенки беременной (под контролем УЗИ) и получения пуповинной крови из вены пуповины (Рис.10 а,б, в ).
Рис.10а
Рис.10б
Рис.10в
Исследование проводят не ранее 18-й недели, обычно после 20 недели беременности. При кордоцентезе можно выполнить практически все анализы, которые можно сделать из обычного анализа крови (гормональное обследование, биохимические показатели, инфекции, иммунологические состояния и др.), а также, как и все другие инвазивные методы, помогает выявить генные и хромосомные болезни. Данный метод используют не только как диагностическую процедуру, но и как лечебную – для введения лекарственных средств, внутриутробного переливания крови плоду, например, при тяжелом резус-конфликте и развитии гемолитической анемии плода. (Этот метод также выполняется в нашем центре (Рис. 11) и впервые был выполнен в Украине в 2011 году – именно в нашем учреждении).
Осложнением процедуры также может стать прерывание беременности. Риск около 2%. У плодов с некоторыми аномалиями развития и выраженной водянкой, риск прерывания беременности и гибели плода составляет 5%. В нашей лаборатории цитогенетический анализ лимфоцитов крови выполняется от 7 до 10 дней.
Обращаем ваше внимание на то, что сроки проведения процедур строго регламентированы.
Проведение ранней аспирации ворсин хориона (до 11 нед.) и раннего амниоцентеза (до 16 нед.) сопряжены с высокими рисками осложнений в виде нарушения анатомического строения ребенка (пороки развития конечностей) и респираторного дистресс–синдрома в дальнейшем (нарушение созревания тканей легких плода, что приводит затем к серьезным дыхательным расстройствам у новорожденного).
Инвазивные процедуры выполняются специалистом, прошедшим специальное обучение и имеющим достаточный опыт, при участии врача ультразвуковой диагностики. В коммунальном учреждении «Межобластной центр медицинской генетики и пренатальной диагностики имени П.Н. Веропотвеляна»Днепропетровского областного совета» инвазивную диагностику проводят:
Веропотвелян Николай Петрович – Заслуженный врач Украины, доктор медицинских наук, врач-эксперт в области медицины плода, врач высшей категории по специальностям: медицинская генетика, акушерство и гинекология, ультразвуковая диагностика организация и управление охраной здоровья. Владеет всеми методами диагностических инвазивных вмешательств при беременности: аспирация ворсин хориона/плаценты (забор ворсин), амниоцентез (забор околоплодных вод), кордоцентез (забор пуповинной крови) и отдельными методами фетальной терапии/малоинвазивной хирургии (внутриутробная гемотрансфузия, пункция/аспирация/дренирование кистозных образований у плода) по показаниям.
Более 35 лет назад, в начале 80-х годов ХХ века им впервые внедрены инвазивные методы пренатальной диагностики в нашем центре. На сегодняшний день им проведено более 10 тысяч таких пренатальных операций.
Бондаренко Алла Алексеевна – специалист по ультразвуковой диагностике, врач УЗД высшей категории, заведующая клиническим отделом ультразвуковой и функциональной пренатальной диагностики и медицины плода. Осуществляет основные виды инвазивных пренатальных манипуляций/процедур. Стаж работы в этой около 20 лет.
Веропотвелян Николай Петрович
Бондаренко Алла Алексеевна
Ультразвуковую навигацию (УЗ-контроль) проведения инвазивной пренатальной диагностики в нашем центре также выполняют врачи ультразвуковой диагностики высшей категории Воленко Наталья Викторовна, Кожух Наталья Сергеевна, имеющие более чем 20-летний опыт в этой области.
Нужна ли госпитализация для проведения диагностической инвазивной манипуляции?
Все методы инвазивных манипуляций (аспирация ворсин хориона, плацентоцентез/кордоцентез/амниоцентез) проводятся при кратковременной однодневной госпитализации в стационар в условиях операционно-диагностического блока пренатальной диагностики и медицины плода, включающего две операционные, палаты для пребывания пациентов и другие служебные помещения. Каковы меры безопасности проведения инвазивных пренатальных диагностических процедур/манипуляций?
Обязательно соблюдаются элементарные правила асептики и антисептики: обработка кожи живота антисептическим раствором, использование стерильного белья, одноразовых стерильных перчаток, одноразовой стерильной иглы для пункции. Все эти обязательные мероприятия сводят вероятность каких-либо инфекционных осложнений практически к нулю.
Операционная центра оснащена самым современным оборудованием, что также способствует снижению риска осложнений. При проведении инвазивных методов пренатальной диагностики всегда проводится ультразвуковое исследование для контроля движения пункционной иглы с целью безопасности и недопущения повреждения плода.
Есть ли необходимость анестезии (обезболивания) при выполнении инвазивных методов пренатальной диагностики?
При проведении процедур обычно не требуется премедикации (применения специальных медикаментов) и анестезии. Использование медикаментов до, во время, либо после процедуры не является обязательным, их применение допускается при сниженном болевом пороге по желанию пациентки и в каждом случае решается индивидуально.
Сколько времени длится инвазивная пренатальная диагностическая манипуляция (процедура)?
Непосредственно процедура аспирации ворсин хориона/плаценты и амниотической жидкости длится всего около 1 минуты. (Длительность последующих лабораторных исследований составляет от нескольких дней до 2-х недель).
Беременных часто пугают осложнениями после процедуры забора материала для дородовой диагностики. Под послеоперационными осложнениями понимают угрожающие состояния, вплоть до самопроизвольного прерывания беременности в течение 10-14 дней. И хотя риск осложнений крайне низок, беременная женщина должна быть информирована о возможных осложнениях инвазивного метода исследования. Инвазивные вмешательства проводятся при наличии добровольного информированного согласия беременной, под контролем УЗИ.
б) Хотим еще раз отметить, что риск осложнений беременности (прерывание беременности или гибель плода) после инвазивной диагностики не превышает популяционный риск прерывания беременности.
Противопоказания к проведению инвазивной диагностики бывают абсолютные (когда проводить манипуляцию нельзя) и относительные (риск осложнений выше, чем общепринятый).
К абсолютным противопоказаниям относят: гипертермию (повышение температуры >370С), острый /подострый инфекционный/воспалительный процесс, хориоамнионит, клинические проявления угрозы прерывания беременности, кровомазания/кровотечение, выраженную некоррегированную истимико-цервикальную недостаточность, пролабирование амниона в цервикальный канал, явное подтекание околоплодных вод, обширные диссеменированные, инфекционные заболевания кожи передней брюшной стенки/промежности (гнойничковая сыпь, герпетические высыпания); СПИД, туберкулез, сифилис, а также мертвый плод.
К относительным противопоказаниям относят: множественные миоматозные узлы, пороки развития матки, чревосечения п/о рубцы на передней брюшной стенке, выраженный спаечный процесс в малом тазу, некоторые хронические болезни матери в стадии ремиссии, ИЦН (в т.ч. после оперативной коррекции, локальные инфекционные заболевания кожи передней брюшной стенки,) невынашивание в анамнезе, ВИЧ – инфекции. (При высоком риске хромосомной/генной патологии – относительные противопоказания не являются категорическим препятствием для проведения инвазивной пренатальной диагностики).
1. Особенности анатомического положения матки (отклонение матки кзади)
2. Расположение хориона по задней стенке, без перехода на боковые поверхности, когда невозможно выполнить аспирацию клеток, не заходя в амниотическую полость,
3. Выраженное нарушение жирового обмена (ожирение)
4. Множественная миома матки.
5. Многочисленные послеоперационные рубцы на передней стенке живота.
Получение материала для дородовой диагностики в нашем центре проводится по вторникам и четвергам. При выявлении хромосомной / моногенной патологии или внутриутробной инфекции пациентке предоставляется консультация врача-генетика для получения своевременного прогноза в связи с поставленным диагнозом.
— Группа крови, резус-фактор;
— кровь на RW, ВИЧ, гепатиты (длительность действия 3 месяца);
— общий анализ крови (гемоглобин, лейкоциты, СОЭ), длительность действия 10 дней;
— анализ мазка на степень чистоты вагинального содержимого.
Перед проведением инвазивной пренатальной диагностики необходимо обязательно проконсультироваться с врачом-генетиком, обсудив вопросы показаний, противопоказаний, возможностей лабораторного анализа и сроков его проведения. Все эти вопросы вы ОБЯЗАТЕЛЬНО должны обсудить с врачом генетиком до проведения процедуры, взвесив все «за» и «против» того или иного метода, выбрать оптимальный для вас метод инвазивной пренатальной манипуляции и лабораторной диагностики в зависимости от показаний и ультразвуковых находок, чтобы при выполнении инвазивной процедуры четко понимать какой вид исследования в дальнейшем вы хотели бы получить.
Перед проведением инвазивной пренатальной диагностики еще раз ознакомьтесь с основными положениями и особенностями проведения той или иной инвазивной манипуляции и подпишите добровольное информированное согласие на ее проведение. После проведения процедуры пациентка получает справку или больничный лист (по-необходимости). Перед выпиской пациентке проводится контрольное УЗИ. После получения результата пренатального лабораторного (цитогенетического, молекулярно-генетического, биохимического) исследования выдается заключение на официальном бланке центра.
Мы надеемся, что эта информация поможет Вам лучше понять, для чего проводятся инвазивные пренатальные процедуры, и, возможно, преодолеть тот естественный страх перед манипуляцией, который вызывает неизвестность и те непрофессиональные сведения, получаемые Вами из немедицинских источников и ресурсов интернета.
В отличие от других медицинских учреждений (как муниципальных, так и частных коммерческих), выполняющих инвазивную пренатальную диагностику, только у нас для всех пациенток (особенно далеко проживающих), предоставлена возможность остаться в стационаре под круглосуточным наблюдением наших сотрудников. При этом оказывается вся необходимая медицинская помощь и предоставляется питание. Это позволит снизить все возможные неудобства и осложнения до минимума.