Как проявляется нестабильная стенокардия
При ишемической болезни сердце испытывает кислородное голодание и возникает такой синдром как стенокардия. При недостаточном снабжении кровью в области грудины появляются острые боли. Однако симптомы нестабильной стенокардии легко спутать с признаками других заболеваний. Иногда боли в груди вовсе не связаны с ССЗ и указывают на болезни желудочно-кишечного тракта или позвоночника. Поэтому при болевом синдроме требуется тщательная диагностика и консультация специалиста.
Что такое нестабильная стенокардия сердца
Нестабильная стенокардия — это приступы, возникающие на фоне возрастающей потребности миокарда в кислороде. Нестабильной называют либо впервые проявившуюся стенокардию, либо нетипичное проявление болевого синдрома, отличающееся от привычного. Есть несколько факторов, влияющих на развитие такого состояния.
Причины нестабильной стенокардии:
Анемия, вредные привычки (курение), ожирение, сахарный диабет 2 типа, дисбаланс в обмене холестерина, малоподвижный образ жизни способствуют проявлению стенокардии.
Если приступ боли длится несколько минут и проходит сам или после приема нитроглицерина – подозревают стабильную стенокардию. При высоком риске для здоровья и жизни приступ длится более 10 минут, возможен отек легких и появление влажных хрипов. Последствия такого состояния – инфаркт миокарда и летальный исход. К любым изменениям самочувствия стоит относиться особенно внимательно пациентам старше 55 лет.
Нестабильная форма стенокардии: симптомы
Жгучая острая боль может настигнуть больного как в состоянии покоя, так и после физической нагрузки. Симптомы, наиболее характерные для нестабильной формы стенокардии, появляются после поднятия по лестнице, курения, перенесенного потрясения, принятия спиртного, переедания. Душный воздух в помещении в том числе способен спровоцировать приступ стенокардии, но многие заболевшие также реагируют на холодную погоду. Если стабильная стенокардия легко устраняется при помощи медикаментов, то признаки НС плохо купируются, а сами приступы становятся более длительными и интенсивными.
Нестабильная стенокардия — это самый тяжелый период в течении ИБС, характеризующийся вероятным развитием инфаркта миокарда. Наибольшая опасность НС — внезапный летальный исход до приезда бригады врачей. Поэтому любые боли в груди требуют медицинского наблюдения.
Постинфарктная стенокардия, встречающаяся приблизительно у 40 % больных, перенесших инфаркт, опасна развитием некроза.
То, как проявляется нестабильная стенокардия, во многом определяется типом синдрома, поскольку НС может быть впервые возникшей, прогрессирующей, спонтанной, вариантной, постинфарктной. Класс тяжести можно выявить на обследовании.
Пациенту, не обладающему медицинскими знаниями, невозможно самостоятельно выставить диагноз. Однако нужно обратить внимание на следующие симптомы:
Переносимость физических нагрузок при НС резко снижается. Но главный симптом — отсутствие обезболивания после препаратов. В этом случае обращение ко врачу должно быть незамедлительным. Основная опасность стенокардии в возрастающем риске инфаркта, острой левожелудочковой недостаточности и внезапной коронарной смерти.
Что надо делать при симптомах нестабильной стенокардии?
При приступе НС важно не оставлять больного в одиночестве. Порядок действий должен быть следующим:
Эти простые действия не только облегчат самочувствие, но и помогут сохранить жизнь больному. Вызов скорой помощи обязателен, если на повторный прием лекарств нет никакой реакции и симптомы остаются такими же острыми.
Как лечить нестабильную стенокардию
После оказания срочной помощи, доктор назначает ряд обследований для выбора тактики лечения. К методам диагностики относятся:
Лечебная тактика включает купирование болевого синдрома и предупреждение развития инфаркта. Больному назначают аспирин для устранения тромбов, бета-блокаторы от липидных бляшек, гепарины, нитраты, антагонисты кальция. Среди хирургических методов наибольшее распространение получило протезирование кровоснабжающих сосудов и эндоваскулярная хирургия. По показаниям пациенту назначают ангиопластику, стентирование или шунтирование.
Прогноз при нестабильной стенокардии
При грамотном лечении можно добиться исчезновения признаков НС и перехода в стабильную форму. Грамотная и правильно подобранная тактика лечения поможет контролировать состояние сердечно-сосудистой системы и предупредить развитие более тяжелых форм болезни. Госпитализация показана всем больным вне зависимости от типа стенокардии. Стационарное лечение, даже если была выбрана медикаментозная терапия, позволяет врачам провести полноценное обследование и отслеживать ее эффективность.
После выписки из стационара пациент со стенокардией должен исключить все риски и негативные факторы, которые могут спровоцировать болезнь: следить за весом, давлением, отказаться от вредных привычек и заняться лечебной гимнастикой, а также сохранять позитивное настроение.
Высокоточную диагностику и современное качественное лечение под наблюдением опытных врачей вы найдете в «Чеховском сосудистом центре» Московской области. Мы специализируемся на лечении сердечно-сосудистых заболеваний с помощью классических и инновационных технологий.
Нестабильная стенокардия
Нестабильная стенокардия — это период обострения ишемической болезни сердца, сопровождающийся высоким риском развития некротических изменений миокарда и внезапной кардиальной смерти. Пациенты отмечают сильные загрудинные боли, нарушения ритма, одышку и генерализованные отеки. План диагностических мероприятий включает кардиографию, Эхо-КГ, лабораторные методы и ангиографию. Лечение базируется на комплексной медикаментозной терапии. При неэффективности консервативных мероприятий или обширном характере повреждения кардиальной мышцы применяются инвазивные методы (реваскуляризация).
МКБ-10
Общие сведения
Нестабильная стенокардия является актуальной проблемой современной кардиологии из-за наличия плохо контролируемых клинических проявлений. Согласно последним рекомендациям, данная патология вместе с мелкоочаговым и крупноочаговым инфарктом миокарда входит в понятие острого коронарного синдрома, соответственно, представляет серьезную угрозу для жизни и здоровья пациента. В 25% наблюдений заболевание завершается некротическим процессом в миокарде, 80% из них — в первые семь дней с начала обострения. Летальность составляет около 15%, наиболее высокий уровень смертности наблюдается у лиц с массивной гибелью кардиомиоцитов, поражающей все кардиальные стенки.
Причины
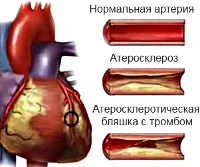
К настоящему времени установлено, что основным этиологическим фактором прогрессирующего течения ишемической болезни в целом и нестабильной стенокардии в частности является постепенное сужение просвета коронарных артерий. Это создает предпосылки для некроза кардиомиоцитов, ухудшает прогноз для пациента. Основной причиной патологического процесса считается атеросклероз. Отложение липидов на эндотелии коронарных сосудов ведет к формированию бляшки, способной значительно снизить объем кровотока по артерии.
Размер образования имеет второстепенное значение, на первый план выходит наличие большого липидного ядра и тонкой покрышки, при разрыве которых начинают формироваться тромбы. Одновременно с этим поврежденные сосуды становятся чрезмерно восприимчивыми к сосудосуживающим веществам, выделяемым тромбоцитами, что влечет за собой дополнительное сужение просвета артерий.
Патогенез
Основные патогенетические механизмы дестабилизации стенокардии связаны с формированием тромбоцитарного агрегата. Развитию тромбоза коронарной артерии предшествует поражение сосудистой стенки атеросклеротическими бляшками с их последующим разрывом. Чаще ему подвергаются липидные образования, которые обладают обширным подвижным растущим ядром, занимающим более половины их объема, и тонкой соединительнотканной оболочкой. В такой бляшке обычно присутствует значительное количество лимфоцитов и макрофагов, способных быстро инициировать воспалительную реакцию.
Надрыву способствует критическая масса бляшки, окисление ее содержимого, высокое артериальное давление и физические нагрузки. Затем начинается процесс тромбообразования с активацией факторов свертывания крови. Сформированный агрегат состоит из фибрина, эритроцитов и лейкоцитов, обычно имеет протяженность около 1 см. Нестабильная стенокардия также может развиваться на фоне коронароспазма, обусловленного нарушением функции эндотелия и повышением его чувствительности к вазоконстриктивным веществам.
Классификация
В практической медицине часто используют классификацию, согласно которой патология делится на три класса в зависимости от скорости формирования болевого синдрома: дебютная (1 класс), развившаяся в течение месяца (2 класс) и за последние 48 часов (3 класс). Однако эта номенклатура не учитывает этиологические и клинические особенности заболевания. Поэтому общепризнанным среди практикующих кардиологов считается выделение следующих форм нестабильной стенокардии:
Симптомы нестабильной стенокардии
Клиническая картина включает несколько обязательных признаков. Основной симптом – боль средней или высокой интенсивности сжимающего либо давящего характера длительностью от 10-15 минут, которая локализуется за грудиной, по левому ее краю, отдает в левую руку, плечо, лопатку, левую часть шеи или нижнюю челюсть. Кардиалгия слабо купируется нитроглицерином, часто требует неоднократного приема, имеет тенденцию к прогрессированию — увеличению частоты приступов.
Выделяются провоцирующие боль факторы: физическая активность, эмоциональные потрясения, неблагоприятный тип погоды, обильный прием пищи. Особенностью нестабильной формы патологии является невозможность установления четкой закономерности между интенсивностью воздействий и развитием симптома. Кардиалгия часто наблюдается в покое или при минимальной нагрузке (наклоны тела, ходьба по дому). К другим признакам относят нарушения ритма и проводимости — увеличение частоты кардиальных сокращений, ощущение перебоев в работе сердца. На этом фоне возможно развитие одышки, чувства нехватки воздуха.
Осложнения
Из-за прогрессирующего течения нестабильная стенокардия часто становится причиной развития осложнений. Основными неблагоприятными последствиями являются инфаркт миокарда и увеличение вероятности внезапной сердечной смерти. Возможны кардиальные аритмии: патологическая тахикардия, брадикардия, экстрасистолии, блокады проведения импульса. Постоянный характер процесса сказывается непосредственно на миокарде, что приводит к развитию хронической сердечной недостаточности по обоим кругам кровообращения. В тяжелых случаях исходом ХСН становится отек легких и гибель пациента.
Диагностика
Нестабильная стенокардия имеет достаточно неспецифические признаки, поэтому физикальное обследование дает крайне скудные данные. Помимо боли могут отмечаться симптомы сердечной недостаточности и нарушений гемодинамики: генерализованные отеки, одышка, быстрая утомляемость. Уточняются предрасполагающие факторы риска, семейный анамнез. На первом этапе диагностики основной задачей является исключение инфаркта, затем – внесердечных причин кардиалгий и неишемических патологий сердца. В клинической практике используются следующие методы:
Дифференциальная диагностика проводится с некоронарными причинами болезненных ощущений в области сердца, способными имитировать инфаркт миокарда. Чаще всего заболевание дифференцируют с гипертрофической кардиомиопатией, пороками, миокардитом, перикардитом и кардиальной аневризмой. Необходимо исключить сосудистые патологии: тромбоэмболию легочной артерии, расслоение стенки аорты. В последнюю очередь рассматривают внесердечные причины кардиалгии: межреберную невралгию, плеврит и пневмонию.
Лечение нестабильной стенокардии
Диагностированная патология требует скорейшей госпитализации для наблюдения и лечения. Назначается строгий постельный режим, бессолевая диета, проводится весь спектр необходимых клинических исследований. Обязательной является запись ЭКГ в динамике. Основные цели включают предотвращение развития инфаркта, уменьшение симптоматики, улучшение качества жизни и прогноза пациента. При адекватной терапии, благоприятном течении заболевания стабилизация наступает через одну-две недели. Основным методом остается медикаментозное воздействие, которое предполагает использование средств нескольких основных фармакологических групп:
Сохранение кардиалгии, несмотря на проводимую терапию, наличие обширной зоны ишемии с прогрессирующим характером процесса и поражение крупных коронарных артерий являются показаниями для назначения инвазивных методов воздействия. Выбор способа реваскуляризации зависит от данных коронароангиографии. Осуществляют транслюминарную коронарную ангиопластику, коронарное шунтирование. Эти оперативные вмешательства лишь в незначительной степени улучшают отдаленный прогноз пациента, однако значительно повышают качество его жизни и практически полностью устраняют симптоматику.
Прогноз и профилактика
При своевременной госпитализации, адекватно проведенном лечении и соблюдении врачебных рекомендаций прогноз относительно благоприятный. Эффективной профилактикой является предотвращение ожирения, отказ от вредных привычек (прежде всего – курения), минимизация стрессовых воздействий. Существенную роль играет регулярная физическая активность, степень которой зависит от возможностей больного. Это может быть ходьба, бег, катание на велосипеде или лыжах, плавание. Необходимо контролировать артериальное давление, рационально и сбалансировано питаться.
Стенокардия
Что такое стенокардия
Смертность от заболеваний системы кровообращения в течение многих лет стабильно занимает первое место по причинам смерти в развитых и развивающихся странах.
Многие заболевания сердца клинически проявляются неприятным синдромом стенокардии.
Классификация
Клинически выделяют несколько типов стенокардии по характеру течения. Это удобно для определения тактики лечения:
Причины возникновения стенокардии
Основная причина появления заболевания – атеросклероз коронарных артерий, в англоязычной литературе болезнь чаще называют коронарной болезнью сердца. Холестерин накапливается на стенках сосудов, вызывает образование бугорков, атеросклеротических бляшек. Бляшки сужают просвет артерии, уменьшая количество поступающей крови ниже участка сужения. Но так как в состоянии покоя потребность в кислороде минимальна, кровоток к сердечной мышце достаточен. При физических нагрузках или психоэмоциональном перенапряжении сердцу требуется гораздо больше кислорода, но имеющееся сужение препятствует усилению кровотока, возникает недостаток кровоснабжения участка сердца, возникает кислородное голодание, или ишемия. Когда же боль у человека со стенокардией напряжения вдруг появляется в покое, то, как правило, это означает резкое измерение кровообращения в коронарных артериях, присоединение спазма или тромбоза. Это состояние называют нестабильной стенокардией.
Развитию стенокардии способствует неправильный образ жизни:
Симптомы стенокардии
Описывая свои ощущения, пациенты обычно жалуются на:
При первых признаках или симптомах заболевания важно сразу же обратиться к врачу. Кардиологический центр ФНКЦ ФМБА предлагает пациентам профессиональную консультацию и программы обследования.
Диагностика
Диагноз стенокардии ставится на основе клинических признаков заболевания, то есть на характерных жалобах пациента. Однако для уточнения причины, степени, стадии, функционального класса заболевания необходимо провести некоторые инструментальные обследования:
Профилактика стенокардии
К дополнительным профилактическим мерам относят:
Чтобы не допустить появления стенокардии, важно периодически наблюдаться у кардиолога. В нашем центре ФНКЦ ФМБА вы можете пройти комплексное исследование сердца, чтобы своевременно принять меры по профилактике или лечению заболевания.
Как лечить стенокардию
В кардиологическом центре ФНКЦ ФМБА успешно применяют передовые методы лечения стенокардии:
В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных заболеваний сердца. Специалисты кардиологического центра ФНКЦ ФМБА успешно применяют в своей работе передовые европейские методы лечения. Постоянно повышают квалификацию и обмениваются опытом на международных конференциях.
Нестабильная стенокардия
Нестабильная стенокардия – период острого течения ишемической болезни сердца. На фоне патологии могут развиваться тяжелые осложнения, включая некротические изменения миокарда. Некоторые пациенты сталкиваются с фибрилляцией желудочков, что приводит к внезапной сердечной смерти. Страдающие от нестабильной стенокардии лица испытывают систематические боли за грудиной, жалуются на нарушения сердечного ритма, одышку.
Причины развития патологии
Симптомы нестабильной стенокардии формируются на фоне постепенного сужения просвета коронарных артерий. Это явление становится причиной некроза кардиомиоцитов. Липидные отложения на коронарных сосудах приводят к формированию атеросклеротических бляшек. Пациент страдает от снижения кровотока в коронарных артериях.
Значительное количество липидных отложений может стать причиной образования тромбов. Поврежденные сосуды становятся чрезмерно восприимчивыми к выделяемым тромбоцитами веществам. Это явление провоцирует дальнейшее сужение артериального просвета.
Формы патологии
Используемая кардиологами классификация нестабильной стенокардии учитывает сроки проявления первичных симптомов заболевания.
| Форма стенокардии | Описание |
| Часть учебно-методических материалов сайта, в том числе электронная библиотека, доступны только заказчикам работ по анализу данных для кандидатских и докторских диссертаций, а также слушателям системы дистанционного обучения и консультаций. Запрос на выполнение анализа данных, обучение и консультации направляйте на мэйл |
;Регистрационный код (если есть)
; Открывать в новом окне?
; Скорость смены (1-255)
; Смена рисунков со спецэффектами («YES» или «NO»)
;Произвольный рисунок поверх апплета
;X смещение наложенного рисунка
;Y смещение наложенного рисунка
;Задержка освобождения памяти
;Приоритет задачи (1..10)
В пособии кратко рассмотрены вопросы классификации, патогенеза и диагностики нестабильной стенокардии. Основное внимание уделено лечению этой группы больных: особенностям терапевтической тактики в разные фазы заболевания, выбору медикаментов, их дозированию.
НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ
НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ
Введение
Наиболее драматичным заболеванием в кардиологии обычно считается инфаркт миокарда.
Отличие нестабильной стенокардии от стабильной
Стабильная стенокардия обычно не приводит к некрозу миокарда.
Причиной изменения характера стенокардии может быть значительное возрастание потребности миокарда в кислороде: повышение АД, развитие тахиаритмий и т.д.
Важную роль в патогенезе НС играет пристеночное тромбообразование в коронарных артериях и вазоспазм.
Эксцентрическая бляшка уже в силу своей формы испытывает значительное давление крови, особенно на ее основание. Как раз на границе между бляшкой и нормальным эндотелием (как бы на сгибе) чаще всего происходит ее разрыв. Атероматозное ядро обладает большим тромбогенным потенциалом. После разрыва оболочки бляшки и соприкосновения крови с ее ядром может образоваться внутриинтимальный тромб, который не вызывает клинических проявлений ИБС, либо тромб, частично или полностью перекрывающий просвет венечной артерии.
Таким образом, патофизиологическую основу развития нестабильной стенокардии, инфаркта миокарда, внезапной смерти составляют:
1) разрыв бляшки, спровоцированный внезапным повышением активности симпатической нервной системы (резкий подъем АД, частоты сердечных сокращений, инотропизма сердечной мышцы, усиление венечного кровотока);
2) тромбоз на месте разорвавшейся или даже интактной бляшки в результате повышения свертывающей способности крови (за счет усиления агрегации тромбоцитов, активизации свертывающей системы и/или торможения фибринолиза);
3) локальная (участков венечной артерии, где находится бляшка) или общая вазоконстрикция.
4) значительное возрастание потребности миокарда в кислороде (высокое артериальное давление, тахикардия).
Варианты клинического течения
Нестабильная стенокардия протекает в виде одного из следующих клинических вариантов:
1. Впервые возникшая стенокардия. Сюда можно отнести и случаи, когда стенокардия возобновилась после длительного (месяцы, годы) перерыва, после перенесенного инфаркта миокарда, операции аорто-коронарного шунтирования.
2. Нарастание тяжести уже имевшейся стабильной стенокардии: прогрессирующее снижение толерантности к физической нагрузке; расширение зоны болей и их иррадиации; удлинение продолжительности приступов; появление стенокардии покоя; ухудшение эффекта от нитроглицерина или прекращения нагрузки; появление новых сопутствующих стенокардии симптомов: одышки, нарушений ритма, слабости, страха и т.д.
Формально для всех этих состояний установлен 4-недельный срок, после которого они уже не рассматриваются как нестабильная стенокардия. Хотя условность такого срока очевидна. Чем больше времени прошло от появления нестабильной стенокардии, тем больше шансов, что инфаркт миокарда не возникнет вообще или окажется относительно небольшим по размерам.
Поэтому больной, обратившийся по поводу впервые возникшей или явно прогрессирующей стенокардии давностью в несколько часов или суток, потенциально намного более угрожаем в отношении развития инфаркта миокарда и внезапной смерти, чем больной с аналогичными жалобами, у которого
Ближайший риск смерти и нефатального инфаркта миокарда у пациентов с нестабильной стенокардией
Промежуточный риск
При наличии хотя бы одного из следующих признаков
Длительные (более 20 мин) боли в покое
Боли сопровождаются кардиальной астмой
Появление или усугубление шума митральной регургитации
Гипотензия при ангинозном приступе
Не должно быть признаков высокого риска, но должен быть один из приведенных ниже
Возникшая в течение последних 2 недель стенокардия 111-IV функционального класса
Увеличение тяжести стенокардии до 111-IV ф.кл. в течение последних 2 недель
Боли в покое со смещением сегмента ST на 1 мм или более
Стенокардия с динамикой волны Т
Нет признаков высокого и промежуточного риска, но может быть один из следующих
Вновь возникшая стенокардия 2-4 недели назад
Увеличение тяжести стенокардии напряжения до III-IV ф.кл. более 2 недель назад
Вновь возникшая стенокардия напряжения I-II ф.кл.
Интенсивное медикаментозное лечение
Уверенность в диагнозе, тяжесть симптомов, гемодинамический статус и история лечения должны определять выбор и время назначения лекарств у каждого пациента. Купирование ангинозного приступа
Обычно осуществляется с помощью быстродействующих форм нитратов, назначаемых под язык или в ингаляциях.
Для сублингвального приема используются нитроглицерин (0,5-1 мг) или изосорбида динитрат (10 мг). Если антиангинальный эффект 1-й дозы недостаточный, прием препарата повторяют каждые 4-5 минут.
Хорошим купирующим эффектом обладают аэрозольные формы нитратов.
Больные с высоким риском неблагоприятного исхода (таблица) подлежат экстренной госпитализации в отделение интенсивной терапии. Лекарственное лечение следует начинать до поступления в стационар, сразу после установления рабочего диагноза нестабильной стенокардии.
Для лечения нестабильной стенокардии обычно используются нитраты, бета-блокаторы, аспирин, гепарин.
Органические нитраты успешно применяются для лечения стенокардии с конца XIX века. Основным механизмом их действия является расширение вен, ведущее к снижению венозного возврата, уменьшению давления в желудочках и снижению потребности миокарда в кислороде. Нитраты оказывают также коронарорасширяющее действие.
В то время как сосудистые эффекты нитратов хорошо известны, исследования показали, что они еще обладают ингибирующими адгезию и агрегацию тромбоцитов и, очевидно, антитромботическими свойствами. Нитраты действуют через иной механизм, чем ацетилсалициловая кислота; механизмы действия нитратов и ацетилсалициловой кислоты являются дополняющими друг друга. Антиагрегационные эффекты нитратов являются важным дополнением их антиишемического действия. Комбинация ингибирующего тромбоциты действия с гемодинамическими эффектами особенно важна при нестабильной стенокардии.
Наиболее быстрым и надежным действием обладает внутривенный путь введения нитратов.
Рекомендуется не допускать снижения систолического давления ниже 90 мм рт. ст. и увеличения частоты сердечных сокращений больше 110 ударов в минуту.
Это объясняется тем, что депонирование крови в венозной системе у пациентов без застойной сердечной недостаточности приводит к уменьшению наполнения ЛЖ, вследствие чего уменьшается ударный выброс и снижается АД. В качестве компенсаторной реакции повышается тонус периферических артерий и увеличивается частота сердечных сокращений. Это свидетельство того, что далее наращивать дозу нитратов уже не следует. У пациентов же с застойной сердечной недостаточностью депонирование крови вначале устраняет переполнение легких и избыточный приток к левому желудочку, оставляя его достаточным для обеспечения нормального ударного выброса (У В). Сохраняющийся нормальный УВ создает условия для проявления расширяющего действия нитратов на артериальные сосуды, которое нарастает с увеличением вводимой дозы. Снижение периферического сопротивления в большом круге способствует росту УВ. Уменьшение застоя в легких сопровождается увеличением жизненной емкости легких, уменьшением мертвого пространства, что обусловливает улучшение альвеолярной вентиляции и оксигенации крови.
Понимание этих механизмов важно для правильного дозирования нитратов. Так, например, после приема мочегонных и получения обильного диуреза венозный возврат к сердцу уменьшается и введение даже малых доз нитратов может привести к тахикардии, падению минутного объема и гипотензии, тогда как пациенты с левожелудочковой недостаточностью и высоким давлением наполнения ЛЖ (кардиогенный отек легких) хорошо переносят нитраты и АД начинает снижаться лишь при введении довольно высоких доз, как правило, урежается частота сердечных сокращений и возрастает ударный выброс.
При нестабильной стенокардии высокого риска важно быстро добиваться устранения избыточной симпатической активации. Поэтому терапия бета-блокаторами начинается с внутривенного введения насыщающей дозы. При достижении адекватного уровня вегетативной блокады переходят на прием поддерживающих доз внутрь. У пациентов же, отнесенных к группе промежуточного или низкого риска, терапия бета-адреноблскаторами сразу начинается с приема внутрь. Выбор бета-блокатора должен основываться на хорошем знакомстве врача с препаратом и возможности развития побочных эффектов у конкретного больного.
Эталоном антиишемического и антифибрилляторного действия является пропранолол. Пропранолол вводится в дозе 0,5-1 мг в/в медленно (0,1 мг в минуту!) Обязателен контроль ЭКГ и АД. При необходимости, обычно у больных с тахикардией и артериальной гипертензией, через 2-5 минут его введение можно повторить.
Через 1-2 часа начать прием внутрь по 40-80 мг каждые 6-8 часов.
Возможно и применение селективных блокаторов бета-рецепторов:
При необходимости введение повторять каждые 5 минут до общей дозы 15 мг. Через 1-2 часа начать прием внутрь по 25-50 мг каждые 6 часов.
Противопоказаниями для терапии бета-блокаторами являются:
— P-Q интервал более 0,24 сек.
— частота сердечных сокращений менее 50 в 1 мин.
— систолическое АД менее 90 мм рт. ст.
— левожелудочковая или застойная сердечная недостаточность
— бронхопазм.
При интенсивной терапии бета-блокаторами необходимо постоянное мониторирование ЭКГ (желательная ЧСС составляет 50-60 в мин.), контроль АД, наблюдение за возможным развитием симптомов сердечной недостаточности и бронхоспазма.
Дополнительное назначение блокаторов кальциевых каналов считается показанным пациентам:
— с гипертензией (систолическое давление >150 мм рт. ст.),
— при ишемии, рефракторной к бе-таблокаторам,
— больным с вариантной стенокардией.
Проведение тромболитической терапии не показано пациентам, не имеющим признаков острого подъема сегмента ST.
Гепарин показан категории пациентов высокого и промежуточного риска. Терапия начинается со струйного введения (болюс) гепарина из расчета 80 ед/кг массы тела. Далее следует постоянная инфузия со скоростью около 1000 ед/час: показатели свертываемости крови должны превышать исходные в 1,5-2,5 раза. После начала терапии или любого изменения дозы контроль свертываемости осуществляется каждые 6 часов до тех пор, пока терапевтический уровень не будет достигнут в двух последовательных определениях. Далее контроль свертываемости производится каждые 24 часа. В течение первых трех дней терапии гепарином ежедневно исследуется гемоглобин, гематокрит и число тромбоцитов. Тромбоциты необходимо контролировать из-за возможности гепарининдуцированной тромбоцитопении. В случаях рецидива ишемии, кровотечения, возникновения гемодинамической нестабильности немедленно произвести контроль свертываемости крови, гемоглобина, гематокрита и числа тромбоцитов.
Лечение гепарином с помощью внутривенных инфузий или подкожного введения уменьшает число приступов стенокардии и бессимптомных эпизодов ишемии, а также общую продолжительность ишемии в течение дня у пациентов с рефракторной нестабильной стенокардией.
— гепарининдуцированная тромбоцитопения в анамнезе
— высокий риск кровотечения
— недавний инсульт.
Воздержаться от применения гепарина следует и при невозможности обеспечения должного контроля за адекватностью его дозирования.
— гиперчувствительность,
— высокий риск кровотечения. Пациентам с цианозом, дыхательными расстройствами или признаками высокого риска давать дополнительный кислород через маску или носовой катетер со скоростью потока 2-4 л/мин. Проводить мониторирование адекватности артериальной оксигенации и содержания углекислоты.
Переоценка сохраняющихся симптомов
Состояние большинства пациентов улучшается после 30 минут интенсивного медикаментозного лечения. При недостаточном ответе на начальную терапию необходимо быстро пересмотреть другие возможные катастрофические причины болей в груди:
— развитие острого инфаркта миокарда
— расслаивающая аневризма аорты
— пневмоторакс
— разрыв пищевода
— разрыв или ишемия органов брюшной полости.
Лечение тяжелой ишемии, рефракторной к начальной интенсивной терапии
Пациенты с недостаточным ответом на проводимую интенсивную терапию в течение 30 минут имеют повышенный риск инфаркта миокарда или внезапной смерти. Основными ишемическими осложнениями, наблюдаемыми при не стабильной стенокардии, являются:
— рецидивирующие ангинозные боли
— отек легких
— вновь возникшая или прогрессирующая митральная недостаточность
— кардиогенный шок
— злокачественные желудочковые аритмии
— прогрессирующая атрио-вентрикулярная блокада.
Этим пациентам в дополнение к описанному выше медикаментозному режиму показано назначение соответствующей дополнительной терапии: тромболизис, инотропные и антиаритмические средства, пейсмекер при высокой градации a-v блока.
Если возможно, внутриартериальный баллон-насос должен быть установлен пациентам с нестабильной стенокардией, рефракторной к медикаментозному лечению, и гемодинамической неустойчивостью. Эта рекомендация исключается у пациентов со значительной аортальной недостаточностью, выраженным стенозированием периферических артерий или аорто-подвздошным поражением, включая аневризму аорты.
Переход к неинтенсивной терапии
Большинство пациентов стабилизируются и становятся свободными от ангинозных приступов при соответствующей интенсивной медикаментозной терапии. Переход к неинтенсивной медикаментозной терапии осуществляют при условии:
1) пациент гемодинамически стабилен в течение 24 часов и более;
2) ишемия является успешно подавленной на протяжении не менее 24 часов.
Переход к неинтенсивной фазе ведения начинается с замены внутривенной инфузии нитратов на лекарственные формы, принимаемые внутрь или наносимые на кожу и слизистые.
Нитраты
Среди лекарственных форм, применяемых местно и внутрь, наибольшее распространение получили нитроглицерин и изосорбида динитрат. Нитраты, принятые внутрь, полностью адсорбируются в кишечнике и поступают по системе воротной вены в печень, где сразу начинается их метаболическое превращение и выведение. В наибольшей степени «эффект первого прохождения» сказывается на кинетике нитроглицерина (НГ): он практически полностью метаболизируется на ди- и мононитраты, в системный кровоток попадает лишь около 1% тринитроглицерина. Низкая биодоступность НГ и небольшая продолжительность жизни метаболитов, обладающих сосудорасширяющим действием, ограничивает эффективность его лекарственных форм, принимаемых внутрь. Поэтому с целью профилактики ангиозных приступов нитроглицерин применяется в клинике главным образом в виде форм, наносимых на кожу (депонит) и слизистые (тринитролонг).
Биодоступноть изосорбида динитрата (ИСДН) при приеме внутрь в десятки раз выше, чем у нитроглицерина. Мононитраты, возникающие в результате метаболизма ИСДН, обладают более длительным периодом полужизни. Изосорбида-2-мононитрат с периодом полураспада около 2 часов и изосорбида-5-мононитрат имеет период полураспада около 5 часов. Все три нитрата обладают антиангинальной эффективностью. Выраженное и пролонгированное антиангинальное действие препаратов ИСДН (таких, как изокет, кардикет) и его метаболита изосорбида-5-мононитрата (эфокс, эфокс лонг) обусловило наиболее широкое распространение их в виде лекарственных средств, принимаемых внутрь.
Начальную дозу кардикета выбирают исходя из тяжести стенокардического синдрома. У больных со стенокардией напряжения II и III функционального класса лечение принято начинать с разовой дозы 20 мг. Антиангинальное действие после однократного приема кардикета-20 отчетливо выражено на протяжении 5 часов. Суточная доза кардикета, учитывая необходимость обеспечения в этом периоде длительного без значительных перепадов антиангинального действия, обычно составляет 80-100 мг.
Хорошо известно, что больные по-разному реагируют на равные дозы одного и того же препарата. Тем не менее, индивидуальная чувствительность игнорируется, и препараты обычно назначаются шаблонно, по 1 таблетке 3 раза в день. Чтобы определить у конкретного больного эффективную дозу нитратов, рекомендуется, измерив исходное систолическое АД, дать препарат и повторить измерение через 1-2 часа, когда обычно развивается максимальное действие препарата. После приема достаточной дозы нитрата систолическое АД снижается на 10-15 мм рт. ст. Если снижения не произошло и отсутствуют побочные эффекты, дозу следует увеличить.
Признаки левожелудочковой недостаточности (одышка при приступах, ЭКГ признаки перегрузки левого предсердия и желудочка) исчезают более быстро и более стабильно при приеме кардикета 60 (суточная доза 180-240 мг). У пациентов с сердечной недостаточностью на фоне приема 160-240 мг/сутки происходит уменьшение объема и возрастание скорости циркуляции крови в малом круге кровообращения, увеличивается жизненная емкость легких, уменьшается мертвое пространство.
Учитывая более высокую вероятность развития толерантности к нитратам при круглосуточном поддержании их терапевтической концентрации, по мере стабилизации состояния следует стремиться к созданию перерывов между дозами, обеспечивающими ежесуточное значительное снижение концентрации препарата в крови. Например: наклейки трансдермального нитроглицерина снимать на ночь, создавая тем самым перерыв в действии лекарства на 8-10 часов; стремиться к уменьшению суточной дозы ИСДН, назначать кардикет (20,40 и 60)не 4 раза в день, а 3 или 2; стараться уменьшить до 1 приема в день кардикет-120 и эфокс лонг. Естественно, эти действия не должны производиться в ущерб состоянию больного.
Бета-бдокаторы
В задачи этого периода входит отработка индивидуальной дозы для каждого больного. Больные, отнесенные к группе низкого риска, начинают лечение с приема бета-блокаторов внутрь. У пациентов с высоким и промежуточным риском переход на прием бета-блокаторов внутрь осуществляется сразу после начального внутривенного их введения. В периоде интенсивной терапии основным ориентиром в дозировании бета-блокаторов является ЧСС в состоянии покоя, которую стремятся поддерживать в пределах 50-60 в 1 минуту. При активизации больного доза, подобранная для пациента в состоянии физического и психологического покоя, нередко оказывается недостаточной.
Критерием адекватности бета-блокады становится ограничение прироста ЧСС на выполняемую нагрузку, и дозу препарата приходится корректировать соответственно ее уровеню. Поэтому на каждой ступени расширения режима необходим контроль ЧСС и АД. С помощью подбора дозы бета-блокатора стараться не допускать увеличения двойного произведения (ЧСС х систолическое АД) во время нагрузки до критического уровня, при котором возникает ангинозный приступ или депрессия сегмента ST.
Антиагреганты
Рецидив боли и возвращение к интенсивному лечению
Рецидив боли или признаки увеличивающейся ишемии на ЭКГ, длительностью более 20 минут и не отвечающей на нитроглицерин, требует возобновления интенсивного лечения.
Пациенты, ответившие на сублингвальный прием нитроглицерина, обычно не нуждаются в возвращении к интенсивному лечению. Однако повторное возникновение боли в груди по крайней мере 20-минутной продолжительности на фоне соответствующей медикаментозной терапии требуют возвращения пациента к мониторному наблюдению и интенсивному лечению.
Нагрузочные пробы
Целью проведения нагрузочных проб у недавно стабилизированных пациентов является оценка последующего прогноза, особенно следующих 3-6 месяцев. На основании этого прогноза определяется потребность в дополнительных исследованиях и регулировании лечения. Нагрузочные пробы помогают оценить и адекватность проводимой антиангинальной терапии.
Проводить нагрузочные или фармакологические стресс-тесты можно у стабилизированных пациентов низкого и промежуточного риска, у которых в условиях больничного режима отсутствуют приступы стенокардии и нет симптомов застойной сердечной недостаточности минимум в течение 72 часов.
Выбор стресс-теста основывается на оценке ЭКГ покоя пациента, способности переносить нагрузку и имеющейся в наличии технологии.
Пациентам с нормальной ЭКГ обычно проводится холтеровское монитори-рование, велоэргометрия или тредмилтест. Фармакологические пробы или чреспищеводная учащающая стимуляция применяются у пациентов, неспособных к физическим нагрузкам (артриты, ампутации, выраженное стенозирование периферических артерий, дебильность и т.д.).
Коронарография
Пациенты с противопоказаниями к операции аорто-коронарного шунтирования (АКШ) вследствие обширных сопутствующих заболеваний и пациенты, не желающие подвергаться хирургическому лечению, не должны подвергаться диагностической катетеризации.
Реваскуляризация миокарда
Показания к операции АКШ
1. Сужение просвета левой главной КА более чем на 50% или значительное (>70%) поражение трех КА со сниженной функцией левого желудочка (фракция изгнания менее 0,50);
2. Поражение двух КА с субтотальным (>90%) стенозированием проксимальных отделов передней межжелудочковой артерии и сниженной функцией левого желудочка.
Считать показанной срочную реваскуляризацию (АКШ или ангиопластику) пациентам со значительным поражением КА, если у них имеется:
— недостаточная стабилизация на медикаментозном лечении;
— рецидивирование стенокардии/ишемии в покое или при низком уровне активности;
— ишемия, сопровождаемая симптомами застойной сердечной недостаточности, появлением ритма галопа или усилением митральной регургитации.
Госпитальный этап реабилитации
Пациентов следует поощрять постепенно расширять уровень активности под наблюдением персонала отделения.
Инструктировать их о необходимости немедленно извещать сестринский персонал, если возобновится дискомфорт в груди.
По мере активизации пересматривать медикаментозный режим пациента и регулировать дозы антиишемических препаратов.
Необходимость продолжения стационарного лечения пациента с нестабильной стенокардией определяется
Инструкции пациенту
Пациенту следует дать советы:
— отказ от курения, ежедневные упражнения и диета;
— ежедневная нагрузка вне стационара, обсудить активность, которая допустима и которой следует избегать (подъем тяжести, подъем по лестнице, домашняя/хозяйственная активность);
— обсудить возможность вождения автомобиля и сроки возвращения к работе.
— о цели, дозе, основных побочных эффектах каждого предписанного лекарства;
— об обязательности приема медикаментов, необходимых для достижения адекватного контроля симптомов; длительном продолжении приема антиагрегантов после выписки,если нет противопоказания, а также антигипертензивной и гиполипидемической терапии, начатой до поступления или в стационаре;
— что возврат симптомов, длящихся более 1-2 минут, требует от него быстрого прекращения всякой активности. При этом может быть повторен с интервалом 5 минут прием 2-4 дополнительных таблеток нитроглицерина. Если симптомы сохраняются после трех приемов нитроглицерина, пациент должен быстро вызвать медицинскую помощь;
— если симптомы изменились по характеру (асимптоматические перешли в симптоматические, стали более частыми или более тяжелыми), необходимо срочно консультироваться с врачом.
Амбулаторный этап
Острая фаза ИБС в виде нестабильной стенокардии обычно продолжается 4-6 недель. Долговременное ведение стенокардии как нестабильной оканчивается, когда пациент вновь вступает в стабильную фазу заболевания. Стабильность течения стенокардии констатируется при наблюдении за пациентом, вернувшимся в привычную для него среду.
Дистантное обучение биостатистике с помощью IP-телефонии. Информация о специализированных курсах и семинарах по прикладной биостатистике для студентов, аспирантов, докторантов и научных сотрудников НИИ и вузов работающих в области биологии, медицины, социологии, психологии и т.д. (См. далее) Отзывы по дистантному обучению статистике
Скоро, очень скоро!
Неоднократные наши обращения в течении 10 лет в различные инстанции (ВАК, Минобразования, администрация президента и т.д.) наконец-то приносят свои результаты. «Вузы обяжут публиковать в Интернете докторские и кандидатские диссертации, дипломные работы». Агентство стратегических инициатив согласилось с нашими доводами и подготовило эти и другие предложения по реорганизации отечественного образования и науки для президента РФ Владимира Путина.