Конъюнктива и конъюнктивальный мешок
Глаз — сложный орган, состоящий из множества структур. Одна из них — конъюнктива. Так называют тонкую прозрачную ткань, которая покрывает глаз снаружи, а также заднюю поверхность век. Пространство между конъюнктивой глазного яблока и конъюнктивой век называют конъюнктивальным мешком.
Конъюнктива — что это?
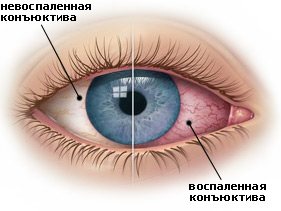
Конъюнктива — это слизистая оболочка глаза, покрывающая глазное яблоко снаружи, а также внутреннюю поверхность век.
Конъюнктива формирует своды — слепые карманы, которые обеспечивают свободное движение глаз. Также конъюнктива образует так называемый конъюнктивальный мешок — пространство между веками и глазным яблоком.
Сверху и снизу конъюнктивальный мешок образует конъюнктивные своды, а спереди он ограничен нижним и верхним веком. То есть, если оттянуть веко вперед, мы увидим пространство между ним самим и глазом. Это и есть конъюнктивальный мешок. В норме его оболочка бледно-розового цвета и с гладкой поверхностью.
Симптоматика заболеваний конъюнктивы
Конъюнктива, как слизистая оболочка, реагирует воспалением на любые негативные внешние воздействия. Заболевания, которые развиваются на этом фоне, дают знать о себе хорошо заметными признаками. Среди них:
Воспаления конъюнктивы называется конъюнктивитом. Он может возникнуть из-за попадания в глаз вредных бактерий, под воздействием вируса или же в результате аллергической реакции.
Диагностика заболеваний конъюнктивы
Диагностику заболеваний конъюнктивы проводят с помощью лабораторных анализов и биомикроскопии. В зависимости от предполагаемых причин появления заболевания врач-офтальмолог может порекомендовать Пациенту консультацию инфекциониста, венеролога, аллерголога или отоларинголога.
Лечение воспаления конъюнктивы зависит от причины появления. Может проходить терапевтически с применением антибиотиков, промывания, глазных мазей и в тяжелых случаях — субконъюнктивальных инъекций.
Пройдите полный осмотр органов зрения в Глазной клинике доктора Беликовой. Наши врачи имеют большой опыт в диагностике и лечении патологий глаза.
Что делать и чего не делать при конъюнктивите?
К каким последствиям приводит самолечение конъюнктивита, и как лечить его правильно?
Увы, на начальных стадиях люди не спешат к специалисту, пытаясь снять покраснение самостоятельно. Делать этого категорически не стоит, ведь заболевание может быть заразно и чревато осложнениями. К каким же последствиям приводит самолечение конъюнктивита, и как лечить его правильно?
Конъюнктивит — какой он и чем опасен?
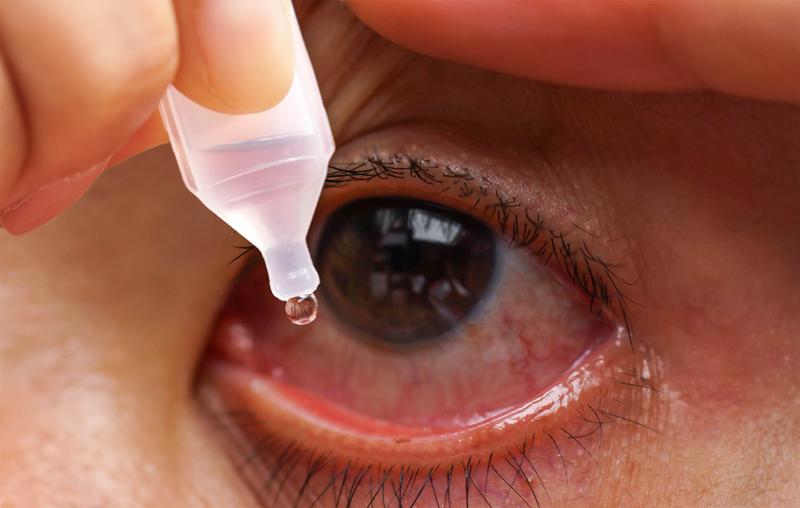
Конъюнктивит — заболевание, которое сопровождается покраснением глаз, жжением, зудом, слезотечением. Существует несколько видов конъюнктивита, каждый из которых требует «своего» лечения и может привести к серьезным осложнениям при его отсутствии.
Вирусный
Заподозрить его стоит, если к общим симптомам присоединяется реакция на яркий свет, нечеткость зрения, появляются выделения из глаз, которые со временем усиливаются. Могут быть боли в области ушей, появление бугорков (лимфатических узлов) возле ушей и на шее.
Этот вид конъюнктивита опасен тем, что заразен, может распространиться на веки (блефарит), роговицу (кератит), ведет к резкому падению остроты зрения.
Бактериальный (гнойный)
Признаки бактериального конъюнктивита схожи с инфекционной формой. Покраснение наступает резко, глаза гноятся. Отекают, слипаются и покрываются коркой веки, а в нижнем своде образуется нитеобразная слизь.
В этом случае очень важно соблюдать гигиену, иначе воспалительный процесс перейдет на роговицу. Также гной может скопиться в передней камере глаза (гипопион).
Грибковый
Грибковый конъюнктивит вызывают порядка 50 видов грибков. Он сопровождается изъязвлением конъюнктивы, образованием зеленоватого налета, пленок. Выделения из глаз часто отсутствуют или незначительны. Чем позже обнаружен грибок, тем сложнее его лечить. А попытки справиться с ним самостоятельно могут и вовсе привести к гибели глаза.
Важно: вирусный, грибковый и бактериальный конъюнктивиты заразны. А при отсутствии лечения перетекают в хроническую форму.
Аллергический
На него укажут отечность век и зуд. Причем чем сильнее больной трет глаза, пытаясь избавиться от дискомфорта, тем ярче проявляются симптомы.
Часто такой вид конъюнктивита возникает при аллергии на пыльцу растений (поллинозе) или контактные линзы. Лечить самостоятельно его нельзя, это может спровоцировать еще большую аллергическую реакцию.
Травматический и химический
Эти виды конъюнктивита связаны с воздействием на глаза внешних факторов. При травматическом — это попадание в глаз инородного тела. Сопровождается болью, давящими, колющими ощущениями, чувством распирания и песка в глазу.
Как правило, воспаление конъюнктивы при этом происходит в одном глазу, и часто больной догадывается, как получил травму. Не пытайтесь сами достать инородное тело! Срочно обратитесь к врачу!
Химические конъюнктивиты связаны с попаданием в глаз веществ, в составе которых есть кислоты и щелочи. Эти компоненты вызывают ожог, который ведет к воспалению слизистой. Ожог глаз — это экстренная офтальмологическая ситуация, он может привести к слабовидению.
Лечение конъюнктивита: чем поможет офтальмолог?
Стратегию лечения врач выбирает в зависимости от вида конъюнктивита. Болезнь лечат с помощью медикаментов, промываний и физиопроцедур.
Медикаменты
При аллергическом конъюнктивите необходимо установить причину и прекратить контакт с аллергеном. Параллельно назначают противоаллергенные, противоотечные препараты, капли для снятия воспаления, витамины и другие общеукрепляющие средства.
Бактериальные конъюнктивиты лечат антибиотиками. Их одновременно назначают внутрь и наружно, курс обычно составляет 7–14 дней. Инфекционный вид лечат противовирусными, иммуностимулирующими и бактерицидными препаратами местного (капли, мази, гели) или общего действия.
Медикаментозная терапия при грибках глаза сложная, включает местные и общие противогрибковые и иммуноукрепляющие средства. В особых случаях ставят капельницы.
При травмах, ожогах врач назначит ранозаживляющие, противоотечные, противомикробные средства в форме капель, спреев При тяжелом течении любого вида конъюнктивита может быть назначен курс уколов.
Промывания
При конъюнктивите крайне важно соблюдать правила гигиены, поэтому курс лечения включает частые промывания глаз. Для этого назначают растворы, травяные отвары с обеззараживающим действием или просто чистую воду.
Для проведения процедуры есть специальные емкости (маленькие рюмки овальной формы) и приспособления (шприцы, груши ).
Физиотерапия
Физиолечение при конъюнктивите предполагает введение лекарственных средств с помощью методов физического воздействия — тока (электрофорез), лазера (лазерофорез), магнита (магнитофорез), ультразвука (фонофорез)
Используют растворы с противоаллергенным, противоотечным, антисептическим, ранозаживляющим, смягчающим, противовоспалительным действием.
Покраснение и зуд в глазах: что делать?
При первых признаках конъюнктивита следует немедленно обратиться к офтальмологу. Но возможность посетить специалиста «здесь и сейчас» есть не всегда. Поскольку заболевание может быть заразным, нужно соблюдать меры предосторожности.
Правила гигиены до визита к врачу:
Исключение — попадание в глаза химических веществ. В этом случае, напротив, обильно промойте глаза кипяченой водой.
Заметили покраснение, слезоточивость и зуд глаз? Не ждите, когда «само пройдет», и не занимайтесь самолечением.
Гиперемия конъюнктивы: причины, симптомы, лечение
Оглавление
Краснота слизистой оболочки глаза — это гиперемия конъюнктивы глаза. Чаще всего, покраснение вызвано воспалением глазного яблока, которое появляется при переутомлении и носит кратковременный характер. В некоторых случаях оно является симптомом более серьезных заболеваний.
Причины гиперемии конъюнктивы
К воспалительному процессу приводит раздражение глаза, которое длилось много времени. Он бывает острым и хроническим.
Острая гиперемия глазного яблока быстро развивается и имеет несколько форм. Сначала она затрагивает один глаз, постепенно распространяясь на второй. Присутствуют гнойные или слизистые выделения, ткани отекают и мутнеют.
Хроническая форма развивается на протяжении длительного времени. При ней у пациента появляется жжение и зуд, ощущение «песка» в глазах.
Причины острой формы
Причины хронической формы
Основная причина заключается в постоянном раздражении глаз. Его вызывает большое количество пыли или дыма в помещении, частый контакт с ядовитыми испарениями, щелочами или кислотами.
Иногда к хронической гиперемии приводят заболевания желудочно-кишечного тракта, анемия, авитаминоз или глистные инвазии. Микроциркуляцию крови провоцируют болезни придаточных пазух носа.
Виды воспалений
Гиперемия встречается при остром и хроническом воспалении конъюнктивы. Для острого вида характерна краснота глазного яблока и внешнего слоя хряща. При хронической форме краснеет только хрящ в области переходной складки.
Помимо воспаления, гиперемия конъюнктивы классифицируется исходя из степени поражения тканей. При цилиарной форме инфекция распространяется только на оболочку радужки. Сосуды приобретают синюшный оттенок, они практически незаметны. Это информирует врача о распространении поражения на глубокие артерии.
Смешанная форма затрагивает и конъюнктиву, и цилиарное тело. Инфекция распространяется по кровотоку.
Симптомы
Симптоматика зависит от причины покраснения тканей. Общие признаки для всех форм:
Если краснота вызвана конъюнктивитом, у пациента появляется непереносимость яркого света, обильное слезотечение. При активности бактерий в конъюнктивальном мешке образуется гной и зеленоватая слизь. Развивается сухость слизистой, увеличиваются лимфоузлы. Признаки сохраняются несколько недель.
При хронической гиперемии симптоматика развивается постепенно, носит слабо выраженную форму. Пациент быстро устает, его глаза приобретают умеренно красный оттенок.
Диагностика
Диагноз определяет офтальмолог после проведения лабораторной и инструментальной диагностики. С помощью офтальмоскопии он оценивает состояние конъюнктивы, выявляя проблемы с микроциркуляцией глаза. При их наличии сосуды переполняются кровью, лимфатические протоки расширяются, слезная жидкость застаивается в глазах.
Проводится соскоб с оболочки конъюнктивы, забирается гнойное отделяемое при его наличии. Специалист исследует их на наличие инфекции или вирусов, которые могли бы спровоцировать развитие воспаления.
При необходимости врач направляет пациента на анализ крови, который позволяет выявить наличие системных заболеваний.
Лечение
После определения диагноза, врач подбирает методы комплексной терапии. Лечение зависит от причины гиперемии слизистой оболочки глаз. Оно не только устраняет отдельные симптомы, но и позволяет избавиться от первопричины воспаления.
Чаще всего применяются консервативные методы, которые предполагают назначение курса лекарственных препаратов. Он может включать:
Если покраснение тканей вызвано конъюнктивитом, врач назначает глазные капли, в состав которых входят локальные анестетики.
Чтобы уменьшить неприятные ощущения, необходимы глазные инсталляции. Для этого в конъюнктивальный мешок вводят антибактериальные, противовирусные или противоаллергические препараты, составы с сульфаниламидами.
При гиперемии, вызванной сухостью глаз, можно использовать увлажняющие капли, такие как Гилан. В его состав не входят консерванты, поэтому он не вызывает привыкания. После закапывания препарат создает тонкую пленку, которая будет защищать слизистую от пересыхания, появления раздражения и воспаления.
Как правило, терапия проводится в амбулаторных условиях. Пациента могут направить на лечение в стационар при запущенной стадии.
Профилактика
Прогноз
Практически у всех пациентов при своевременной постановке диагноза стоит положительный прогноз лечения. Достаточно при появлении первых признаков обратиться к офтальмологу за консультацией.
Осложнения развиваются в редких случаях. Их может спровоцировать самостоятельное лечение в домашних условиях, особенно при использовании народных рецептов. Многие пациенты для избавления от красоты глаз готовят травяные отвары и настои для промывания и закапывания. Они действительно могут быть эффективными, но только после назначения врача. Их неправильное использование может ухудшить состояние глаз. Помимо этого, народные методы убирают только симптомы, не избавляя пациентов от причины заболевания. Поэтому при внешнем улучшении самочувствия часто развиваются осложнения.
Заключение
Гиперемия конъюнктивы — это симптом, который часто встречается не только при офтальмологических болезнях, но и при функциональных нарушениях других органов.
Лучшим способом избежать покраснения глаз является профилактика. Она предусматривает защиту органов зрения от внешнего воздействия, заботу об иммунной системе и организме в целом. Например, для уменьшения сухости слизистой оболочки подойдут капли Гилан. Чтобы снизить риск инфицирования глаз необходимо придерживаться правил личной гигиены, регулярно мыть руки с антибактериальным мылом.
Лечить покраснение можно только после предварительной консультации врача. Он расскажет, что такое гиперемия и чем она вызвана. Офтальмолог проведет обследование, поставит точный диагноз и подберет наиболее эффективное лечение.
Бактериальный (гнойный) конъюнктивит: причины, симптомы и лечение
Конъюнктива («соединяющая», «обобщающая») – тонкая слизистая оболочка вокруг глазного яблока. При смыкании век, которые изнутри «выстланы» тем же слизистым слоем, глаз оказывается полностью заключен в т.н. конъюнктивальный мешок. Задачи конъюнктивы состоят в том, чтобы минимизировать трение при глазных движениях, а также периодически увлажнять роговичную оболочку глаза, которая, соприкасаясь с воздухом, может пересыхать. Секретом слезных желез, жидкая фракция которого вырабатывается микроскопическими железами самой конъюнктивы, роговица при моргании очищается от мелких инородных частиц и получает необходимую ей асептическую «смазку».
Конъюнктивитами называют группу заболеваний слизистой глазной оболочки; обнаруживая определенное сходство симптоматики (прежде всего, наличие воспаления и раздражения конъюнктивы), они кардинально различаются в причинах и механизмах развития. Так, по этиологическому критерию выделяют инфекционный, аллергический, дистрофический конъюнктивиты, смешанные формы (напр., инфекционно-аллергический), а также воспаления, обусловленные физическими или химическими факторами. Отмечаются также спорадические случаи, когда причина конъюнктивита остается неизвестной.
В статистике лидируют инфекционные формы; в свою очередь, они характеризуются большим разнообразием возбудителей, – это могут быть вирусы, бактерии, патогенные грибковые или протозойные (простейшие) культуры. Этим определяются различия в механизмах заражения, а также в клинике, динамике, прогнозе и лечении инфекционно-воспалительных процессов. Один из наиболее распространенных типов конъюнктивита вызывается одноклеточными микроорганизмами, которые считаются древнейшей формой жизни на Земле – бактериями.
Причины заболевания
Бактерии были открыты А. ван Левенгуком в 1676 году; точнее, с изобретением микроскопа было подтверждено их существование, поскольку смутные догадки такого рода высказывались еще с античных времен, а практическое использование сквашивающих молочнокислых бактерий насчитывает несколько тысячелетий. В 1850 году Л.Пастером была доказана способность бактерий вызывать болезни. Дальнейшее развитие микробиологии связывают с трудами Р.Коха (именем которого названа микобактерия туберкулеза), М.В.Бейеринка, С.Н.Виноградского, И.И.Мечникова.
Бактерии представлены сотнями тысяч видов; одни из них нейтральны по отношению к человеку, другие симбиотичны (напр., микрофлора кишечника), третьи условно-патогенны, т.е. опасны лишь для ослабленного организма или при определенных условиях. Наконец, есть большая группа агрессивных бактерий – возбудителей тяжелейших заболеваний: чумы, сибирской язвы, сифилиса, холеры и т.п. Различные стрепто-, гоно-, стафилококки, внутриклеточные паразиты (риккетсии, хламидии), синегнойная палочка, палочка Коха – все они способны поражать слизистые оболочки, в том числе конъюнктиву глаза.
Симптоматика (признаки)
Бактериальный конъюнктивит имеет ряд отличительных особенностей в сравнении с другими инфекционными конъюнктивитами. В частности, вирусная инфекция передается воздушно-капельным путем, тогда как бактериальная – контактным, в т.ч. через немытые руки, зараженные полотенца, наволочки и т.п. Отсюда возрастные различия в эпидемиологических данных: у взрослых соотношение вирусных и бактериальных конъюнктивитов составляет 5,6 : 1, тогда как у детей эти частоты примерно одинаковы. Вообще, заболеваемость инфекционными конъюнктивитами в детском возрасте значительно выше, что объясняется очень высокой контагиозностью основных возбудителей, особенностями детских коллективов, инфантильностью иммунной системы, отсутствием автоматизированных гигиенических навыков. Чаще всего бактериальный конъюнктивит обретает масштабы локальных эпидемических вспышек, поэтому заболевшего ребенка желательно сразу же освободить от посещений детского учреждения.
Существует также реальная опасность инфицирования новорожденного при прохождении через родовые пути, если у матери своевременно не пролечена урогенитальная инфекция.
Бактериальный конъюнктивит характеризуется, как правило, бурным острым началом на одном глазу с вероятным вовлечением другого. Типичными признаками служат гиперемия конъюнктивы (покраснение, избыточное кровенаполнение сосудистой сетки), отечность, слезотечение, жалобы на «песчаную резь» и/или жжение. Главным симптомом служит слизисто-гнойный экссудат, в особо больших количествах скапливающийся во время сна и образующий корки («закисшие глаза»), поэтому, бактериальный конъюнктивит иногда называют «гнойным», в связи с чем наложение каких-либо повязок на пораженный глаз противопоказано. В редких и наиболее серьезных случаях могут развиваться язвенные поражения роговицы, ретиниты, блефариты, кератиты и их комбинации.
Лечение гнойного конъюнктивита
Известно, что в большинстве случаев бактериальная инфекция конъюнктивы может быть подавлена собственными защитными силами организма: даже при отсутствии лечения иммунная система справляется за 5-14 дней. Поэтому бакпосевы, как правило, не назначаются (за исключением случаев, когда есть основания подозревать хламидийную, туберкулезную, гонококковую и др. специфические инфекции).
Симптоматическое лечение обычно включает сосудосуживающие и антисептические промывания (напр., растворами фурацилина, борной кислоты и т.д.); при интенсивном болевом синдроме могут быть назначены капли с анестетиком (напр., лидокаином). Возможны промывания отварами ромашки, шалфея, чая и других растений с асептическими свойствами, однако следует отчетливо понимать: это не терапия, а лишь устранение дискомфортных симптомов.
Этиопатогенетическое лечение, направленное на ликвидацию бактериального источника воспалительного процесса, подразумевает применение антибиотиков. Здесь критически важно следовать назначениям офтальмолога буквально и дословно, т.е. принимать лечение ровно столько и в таких дозах, как предписано врачом (прежде всего, не отменять самовольно), дабы не повышать риск рецидива и не вносить собственный «вклад» в формирование лекарственно-устойчивых бактериальных штаммов, – что является серьезной общенациональной проблемой.
Препараты: глазные капли и мази
Назначаются антибиотические глазные капли, обычно широкого спектра действия (альбуцид, ципромед, флоксал, тобрекс, левомицетин и мн.др.). На случай обильных гнойных выделений существуют и с успехом применяются многочисленные антибиотические глазные мази: тетрациклиновая, эритромициновая, гентамициновая, фрамицетиновая и т.д. Необходимости в пероральном приеме антибиотиков обычно нет.
Особые случаи, требующие строго дифференцированного индивидуального подхода, составляют конъюнктивиты у беременных, у новорожденных, у лиц с ослабленным иммунитетом и у тяжелых соматических больных, а также конъюнктивиты с обоснованным подозрением на присутствие специфического инфекционного агента. Такие случаи здесь не рассматриваются.
В заключение следует повторить вновь и вновь: любое лечение, – а тем более, терапия антибиотиками, – должно назначаться, контролироваться, отменяться только и исключительно врачом.
Что такое нижний коньюктивитный мешок
Среди офтальмологов существует мнение: хочешь «подмочить» репутацию доктору — направь к нему пациента со слезотечением. Многолетний опыт работы с этой проблемой и клиническая практика подтверждают, что врачи амбулаторно-поликлинического звена в недостаточной степени владеют современными методами диагностики и лечения патологии слезных органов. Целью данной публикации является расширение познаний о причинах и механизмах возникновения слезотечения и повышение эффективности лечения пациентов с данной патологией.
Григорий Малиновский, профессор кафедры офтальмологии БелМАПО, доктор мед. наук. Актуальность проблемы
Социальная значимость данной патологии объясняется частотой возникновения у лиц трудоспособного возраста, ограничением выбора многих профессий, косметическим недостатком. Основным симптомом при заболеваниях слезоотводящих путей является слезотечение, которое неприятно сказывается на психическом состоянии пациентов, формирует у них комплекс неполноценности. Хронический воспалительный процесс слезоотводящих путей является источником вирулентной микрофлоры и может осложниться гнойной язвой роговицы с ее перфорацией, нередко становится причиной тяжелых орбитальных и внутричерепных осложнений.
Слезотечение — субъективная жалоба пациента, обратившегося к врачу-офтальмологу. Может вызываться как гиперсекрецией слезы, так и эпифорой, когда слезотечение обусловлено недостаточным отведением слезы, или их комбинацией. Клинические симптомы появляются в том случае, если нарушен баланс между слезной продукцией и ее дренированием, т. е. клиническая картина слезотечения не зависит от абсолютного функционального состояния одной из них.
Вот почему нет симптомов слезотечения у пациентов пожилого возраста, у которых в равной степени снижены слезопродукция и слезоотведение. Однако чаще всего на практике причиной постоянного слезотечения является патология слезоотводящих путей различного генеза. Поэтому главная диагностическая задача при обследовании пациента со слезотечением заключается не столько в исследовании слезной продукции, сколько в оценке проходимости слезоотводящей системы.
Механизм слезоотведения
В анатомическом и функциональном отношении слезный аппарат подразделяется на слезопродуцирующий, слезоотводящий и промежуточный отделы.
Вырабатываемая железами слеза собирается в слезной борозде верхнего века, затем при мигании опускается по капиллярной щели, расположенной между задней поверхностью века и передней поверхностью глазного яблока, увлажняя глазную поверхность, и формирует слезный ручей. Далее она поступает в слезное озеро. Из слезного озера слеза попадает в погруженные в него слезные точки и далее по слезным канальцам, слезному мешку и слезно-носовому каналу — в нижний носовой ход.
Механизм слезоотведения довольно сложен и до настоящего времени окончательно не изучен. Непременным условием свободного слезоотведения является прежде всего нормальное анатомическое состояние всех структур слезоотводящей системы. В отведении слезы участвуют пассивные и активные механизмы. К пассивным относятся: капиллярное натяжение и гравитация слезы, носовое дыхание, теория «сифона».
Однако в большей степени слезоотведение осуществляется активными механизмами. Согласно эласто-мышечной теории, отведение слезы по слезоотводящей системе происходит за счет активной работы мышечных волокон слезных канальцев и слезного мешка. Слезные канальцы и слезный мешок содержат эластические и мышечные волокна, которые при периодической работе пальпебральной мышцы в момент мигания сокращаются и расслабляются, тем самым изменяя свой просвет и активно прокачивая слезу из слезного озера в полость носа. Это подтверждается тем фактом, что в норме скорость слезоотведения прямо пропорциональна частоте мигания. Причины заболеваний СОП
К ним относятся врожденные аномалии развития, воспалительные процессы, прежде всего носа и околоносовых пазух, травмы слезоотводящих путей на разном уровне, в т. ч. вспомогательного аппарата глаза, а также в редких случаях новообразования вовлеченных анатомических структур.
Первая группа причин слезотечения объединяет заболевания, сопровождаемые повышением продукции слезы, которая является нормальной защитной реакцией организма на любое раздражение. Слеза призвана защищать роговицу от внешних воздействий и смывать различные инородные тела с поверхности глаза. К факторам, вызывающим повышение слезопродукции, можно отнести различные раздражающие вещества — пыль, дым, шампунь, сильные запахи, продукты питания, лекарственные средства. Некоторые общие патологические состояния (мигрень, истерия, опухоли мозга, энцефалит, болезнь Паркинсона, авитаминозы) могут являться источником раздражения тройничного, лицевого, симпатического нервов и рефлекторного слезотечения.
Однако в большинстве случаев слезотечение вызывают изменения СОП различного генеза:
Слезотечение может быть при обычном насморке. Оно рефлекторно вызывается гиперсекрецией и набуханием слизистой носа и слезно-носового канала.
Длительное нарушение проходимости слезно-носового канала ведет к застою слезы, проникновению в него патогенной микрофлоры и развитию воспалительного процесса. В этом случае временное нарушение проходимости СОП может стать причиной хронического дакриоцистита и стойкого слезо-, а затем и гноетечения.
Большой клинический опыт лечения пациентов с патологией слезных органов дает основание утверждать, что наиболее частой причиной заболеваний слезоотводящих путей у взрослых является ринопатология, тогда как у детей — врожденные аномалии развития слезоотводящих путей, аномалии развития челюстно-лицевой области и ринопатология.
Патологические изменения в носу и околоносовых пазухах могут нарушить проходимость слезно-носового канала вследствие его механического сдавления или распространения патологического процесса из полости носа и придаточных пазух на слезно-носовой канал. Этому способствуют переход слизистой носа непосредственно в слизистую слезно-носового канала, общее кровоснабжение, наличие общего густого венозного сплетения, незначительная толщина кости, отделяющая слезно-носовой канал от полости носа и верхнечелюстной пазухи. После перенесенных в прошлом заболеваний носа и околоносовых пазух, травм средней зоны лица и носа, особенно тех, после которых появилось слезотечение, необходима консультация оториноларинголога.
Главная слезная железа обеспечивает лишь рефлекторную слезопродукцию, которая наступает в ответ на механические или иные раздражители и определяется как суммарная слезопродукция с помощью теста Ширмера (в норме 15 мм фильтровальной полоски). Слезная жидкость, постоянно увлажняющая глазное яблоко в нормальных условиях, образуется за счет добавочных слезных желез (основная слезопродукция). Основную слезопродукцию характеризует проба Джонес, при которой в норме за 5 минут увлажняется не менее 10 мм полоски.
В конъюнктивальной полости здорового человека постоянно содержится около 6–7 мкл слезной жидкости, pH cлезы — 7,0. При сомкнутых веках слеза полностью заполняет капиллярную щель между стенками конъюнктивального мешка. Состав слезы: 98 % воды, остальное — минеральные соли, белок, жиры, слизь, эпителиальные клетки, иммуноглобулины (в основном IgA), лизоцим, лактоферрин, фракции комплемента, адреналин, ацетилхолин, ферменты и т. д.
Исследование функции СОП
Алгоритм проведения обследования пациента с жалобами на слезотечение
При сборе жалоб и анамнеза необходимо тщательно анализировать время и последовательность возникновения симптомов заболевания. Осмотр структур, относящихся к слезоотводящему отделу, начинается со слезных точек, определения состояния внутреннего угла глаза. Оцениваются положение слезных точек, размер, форма, их отношение к слезному озеру, наличие в просвете включений и отделяемого.
Слезные канальцы, мешок и слезно-носовой проток можно осмотреть лишь инструментально, поэтому на первом этапе оценивается состояние кожи в области этих образований, таких как гиперемия, отек, наличие припухлости и выпячивания.
Среди клинико-функциональных методов следует обратить внимание на тест Ширмера, пробы Джонес и Норна, канальцевую и слезно-носовую пробы, пробу обратной регургитации (рефлюкса) содержимого слезного мешка при надавливании на него. Возможно проведение МРТ, КТ, рентгенографии с контрастированием, B-сканирования, эндориноскопии, дакриоэндоскопии, диафаноскопии, сцинтиграфии и др.
Техника постановки функциональных проб
Тест Ширмера (исследование суммарной слезопродукции). За нижнее веко закладывают загнутым концом в 5 мм полоску фильтровальной бумаги длиной 35 мм, шириной 5 мм. При нормальной функции железы увлажняется не менее 15 мм за 5 минут. Однако нормальная величина суммарной слезопродукции не позволяет исключить снижение основной секреции слезы, которая может компенсироваться увеличением ее рефлекторной секреции. Таким пациентам необходимо измерить величину основной слезопродукции.
Проба Джонес (исследование основной слезопродукции). После местной анестезии ватным тампоном убирают остатки слезы и анестетика из нижнего конъюнктивального свода. Затем за нижнее веко на 5 минут ставят полоску фильтровальной бумаги и оценивают результат. В норме за это время увлажняется не менее 10 мм фильтровальной полоски.
Проба Норна (оценка стабильности прекорнеальной слезной пленки). В области лимба на 12 часах закапывают 1 каплю 0,5–1 % раствора флюоресцеина, пациента усаживают за щелевую лампу, просят после моргания широко открыть глаз и включают секундомер. В норме время разрыва слезной пленки составляет 20–30 секунд. Время меньше 10 секунд свидетельствует о синдроме сухого глаза.
Цветная проба (исследование функционального состояния слезоотводящих путей и их активной проходимости). М. Ю. Султановым предложены канальцевая, или слезовсасывающая, и слезно-носовая пробы.
Канальцевая проба. Проводится в положении сидя, голова пациента слегка запрокинута. После выдавливания содержимого из слезного мешка и слезных канальцев в конъюнктивальный мешок инстиллируют каплю 3 % раствора колларгола. Глазное яблоко окрашивается при этом в коричневый цвет. Фиксируют время исчезновения красящего вещества из конъюнктивального мешка. Предлагают делать легкие мигательные движения. Проба считается положительной, если колларгол исчезает из конъюнктивальной полости в течение 5 минут. Если красящее вещество задерживается до 10 минут, канальцевая проба оценивается как замедленная. Более 10 минут — отрицательная. Отрицательный результат пробы указывает на наличие препятствия оттоку слезы со стороны слезных точек, канальцев, а при проходимости слезных канальцев зондом Боумена № 1 — на их атонию.
Слезно-носовая проба. В конъюнктивальный мешок закапывают 1 % раствор флюоресцеина или 3 % раствор колларгола. Контроль за появлением красящего вещества в полости носа начинается через 3–5 минут с момента первой инстилляции раствора путем очищения носа в салфетку. Результат слезно-носовой пробы оценивается как положительный, если красящее вещество появляется в полости носа в течение первых 5 минут; замедленный — при обнаружении краски в носу спустя 6–10 минут, отрицательный — если красящее вещество появляется в полости носа позднее 10 минут или вовсе не обнаруживается. Отрицательный результат указывает на нарушение активной проходимости слезоотводящей системы, но не определяет уровень и характер поражения. Для этого необходимо выполнить рентгенографию или КТ, МСКТ слезоотводящих путей с контрастным веществом.
Обоснование и выбор необходимого метода обследования
Многие врачи-офтальмологи задаются вопросом, зачем использовать цветные функциональные пробы, требующие времени для их постановки, когда можно сразу провести КТ с контрастным веществом. Следует отметить, что выполнение цветных функциональных проб для определения активной проходимости слезоотводящих путей является обязательным в правильной интерпретации возможной причины слезотечения и выборе метода лечения.
Первый пример. Пациент жалуется на слезотечение. Закапывание глазных капель не дает эффекта. Слезные точки нормального диаметра, погружены в слезное озеро. Канальцевая проба отрицательная! При определении пассивной проходимости слезоотводящих путей промывная жидкость свободно проходит в нос. На КТ с контрастированием нарушения проходимости слезных путей не выявлено. Вопрос: в чем причина слезотечения? В данном случае следует думать об атонии слезных канальцев, мешка, век.
Второй пример. Пациенту необходимо выполнить операцию по поводу хронического дакриоцистита (дакриоцисториностомию). Предоперационное обследование показало отрицательную канальцевую пробу. В этом случае во время операции следует обратить внимание на устье слезных канальцев, где, как правило, наблюдаются стриктура, грануляции, стеноз, которые следует устранить, иначе при хорошей пассивной проходимости слезоотводящих путей после операции у пациента будут жалобы на слезотечение.
КТ с контрастированием по возможности следует применять при сложной и сочетанной патологии слезоотводящих путей. Данный метод исследования является дорогостоящим и несет лучевую нагрузку. Поэтому лучше придерживаться строгих показаний и не создавать очереди на КТ-диагностику. МРТ следует назначать при подозрении на опухоль и другие мягкотканные образования.
Продолжение материала здесь.