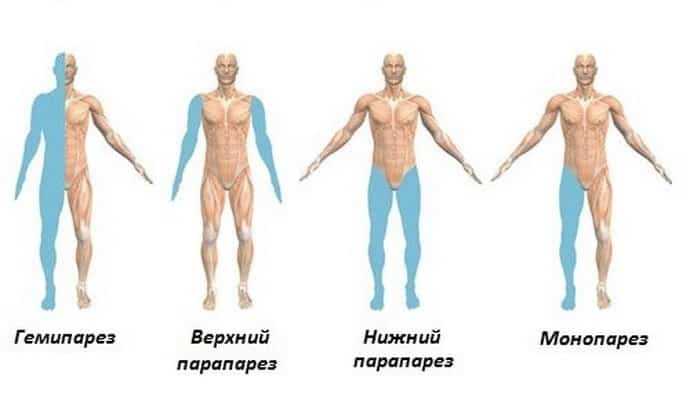
Что такое нижний парапарез
Некоторые из упомянутых выше патологических процессов, которые обычно протекают более быстро, иногда могут прогрессировать в течение нескольких месяцев. К ним относятся, например, рассеянный склероз и поражение задних канатиков спинного мозга.
Миелопатия, прогрессирующая в течение нескольких недель или месяцев у жителей тропиков, бывает вызвана вирусом HTLV—I (так называемый тропический спастический парапарез).
В этой группе заболеваний следует упомянуть:
• Миелопатию после лучевого лечения, проводимого по поводу опухоли спинного мозга, реже параспинального процесса (например, опухоль гортани, лимфома средостения, рак бронхов). Общая доза всегда составляет при этом более чем 3500 рад в течение 28 дней, но развитие осложнений зависит также и от величины однократной дозы и времени облучения. Чаше всего поражается шейный отдел спинного мозга. Клинические проявления нередко начинаются с парестезии в стопах. Может наблюдаться симптом Лермитта.
При острой форме (развивается спустя 2—6 мес после лучевого лечения) развивается демиелинизация, которая часто охватывает также и задние канатики, но самостоятельно останавливается и имеет благоприятный прогноз. При более поздней форме (через 1—5 лет) развивается сосудистое некротизирующее повреждение спинного мозга. В этом случае формируется синдром Броун-Секара с относительно полным поперечным поражением спинного мозга. Прогрессирование продолжается несколько месяцев, и прогноз, как правило, неблагоприятный.
На МРТ выявляются отек, гиперинтенсивный сигнал на Тh2-взвешенных изображениях и негомогенное накопление контраста после введения гадолиния.
• Отравление веселящим газом, употребление семян чины посевной (латиризм), хроническое злоупотребление алкоголем могут приводить к подострой или хронической миелопатии. Употребление веселящего газа, вступающего во взаимодействие с витамином В12, вызывает тяжелую демиелинизацию в спинном мозге и периферической нервной системе (развиваются клинические проявления пол иневропатии).
• Травматическое повреждение спинного мозга, после которого спустя латентный период, продолжающийся от нескольких месяцев до нескольких лет, развивается:
— посттравматическая сирингомиелия
— или, реже, миелопатия при травматическом арахноидите.
Опухоль: наиболее диагностически значимым является сдавление спинного мозга растущей опухолью, так как оно требует неотложного лечения. Если злокачественные новообразования приводят к тяжелым парезам в течение нескольких недель, параличи при доброкачественных спинальных опухолях прогрессируют в течение месяцев, изредка даже лет.
На локализацию опухоли может указывать местная болезненность при поколачивании по остистым отросткам позвонков, а также корешковый синдром (нарушение чувствительности в определенном дерматоме, выпадение рефлекса и т.д.). Некоторые пациенты с хорошо васкуляризованными опухолями жалуются на боль в спине, которая усиливается в положении лежа, настолько выраженную, что она вызывает необходимость спать сидя. При эпидуральных метастазах, прежде всего в грудном отделе спинного мозга, на первый план в клинической картине может выходить нарушение ходьбы или туловищная атаксия.
Возможно, это связано с преимущественным поражением в этих случаях спиноцеребеллярных путей (часто при этом парапарез и пирамидные знаки отсутствуют).
У пациентов с экстраспинальной интрамедуллярной опухолью может наблюдаться безболезненная прогрессирующая в течение недель или месяцев миелопатия в рамках интрамедуллярного метастатического процесса или паранеопластическая (иногда некротизирующая) миелопатия. Паранеопластическая миелопатия часто сопровождается другими неврологическими проявлениями (со стороны центральной и периферической нервной системы). На первом плане в клинической картине стоят двигательные нарушения, иногда преимущественно в верхних конечностях.
Миелопатия при шейном спондилезе иногда развивается у пожилых пациентов, в том числе в отсутствие в анамнезе заболеваний шейного отдела позвоночника. Основным симптомом является прогрессирующий в течение месяцев или еще медленнее спастический нижний парапарез с нарушением ходьбы. Во всех случаях он сопровождается и нарушением функции верхних конечностей, прежде всего изменением чувствительности в форме отдельных участков гипестезии или в виде «перчаток», иногда астереогнозией или корешковыми нарушениями двигательной и чувствительной функций верхних конечностей.
Парестезии в сочетании с нарушением тонкой моторики рук обозначаются в англоязычной литературе как «синдром неловкой, онемевшей руки» (numb and clumsy hand syndrome). У некоторых пациентов с шейной миелопатией развивается плохо поддающийся лечению синдром беспокойных ног. В отсутствие нарушений чувствительности диагноз миелопатии при шейном спондилезе часто бывает неверным. В клинической картине нередко наблюдается выраженное ограничение подвижности шейного отдела позвоночника. При применении радиологических методов исследования выявляется либо врожденно узкий спинальный канал на шейном уровне, либо дегенеративные, со спондилотическими изменениями краевые разрастания, значительно сужающие его сагиттальный размер (менее 13 мм).
Основой для диагностики служат результаты МРТ или КТ на нескольких уровнях, иногда необходима миелография.
Болезнь Лайма: спустя несколько месяцев или даже лет после инфекции, вызванной боррелией (после укуса клеща), развивается прогрессирующий парапарез без признаков персистирования инфекции. Возможно, в основе патогенеза лежит аутоиммунный процесс.
При ВИЧ-инфекции в течение нескольких недель или месяцев может развиваться вакуолярная миелопатия, которая сопровождается прогрессирующим спастическим парапарезом и нарушением глубокой чувствительности.
В рамках нейросаркоидоза парапарез редко бывает первым проявлением заболевания, однако у 10% пациентов развивается медленно прогрессирующий парапарез вследствие интрамедуллярной гранулемы. Другой формой нарушения функции спинного мозга при нейросаркоидозе является поражение оболочек и корешков (например, на пояснично-крестцовом уровне). Нарушение ходьбы при нейросаркоидозе может быть также связано с миопатией.
Что такое нижний парапарез
В данной статье обсуждается в первую очередь постоянная или прогрессирующая слабость в ногах, а ремиттирующие формы, которые в большинстве случаев сопровождаются болью. Двусторонний нижний парапарез или — в случае тотального паралича — параплегия заставляет подозревать в первую очередь поражение спинного мозга. Хотя это подозрение обычно и оправдывается, необходимо проводить непредюятый диагностический поиск, выявляя этиологию заболевания с помощью всех доступных методов исследования.
В основе двусторонней слабости в ногах могут лежать патологические процессы различной локализации, например, парасагиттальное поражение коры больших полушарий, полирадикулопатия, поражение конского хвоста или поясная форма прогрессирующей мышечной дистрофии.
На амбулаторном приеме или в острой ситуации в отделении скорой помощи следует прежде всего тщательно собрать анамнез, особенно в отношении обстоятельств возникновения парапареза, которые являются первым критерием классификации. Затем на основании обследования выясняют причину парапареза. Ниже представлены некоторые практические рекомендации.
К данной этиологической группе относятся следующие категории причин:
• Травма позвоночника:
— травматическое поперечное поражение спинного мозга с определенным уровнем нарушения чувствительности и полной плегией ниже уровня поражения. Плегия сначала бывает вялой, наблюдается арефлексия, стопные знаки отсутствуют (спинальный шок, диашиз), лишь спустя три недели она приобретает характер спастической. Необходимы иммобилизация, рентгенологическое исследование позвоночника, катетеризация мочевого пузыря, обследование для выявления повреждений внутренних органов и как можно более быстрая госпитализация в специализированный центр.
— Кратковременное нарушение функции спинного мозга наблюдается при привычном вывихе зубовидного отростка аксиса (возможен при резких движениях головы или кувыркании и сопровождается кратковременной тетраплегией) или острой травме спины (например, при падении) в виде сотрясения спинного мозга.
— Травма поясничного отдела позвоночника (например, при падении на ягодицы), вызывающая вывих грыжи межпозвонкового диска, массивный пролапс диска, может приводить к острому поражению конского хвоста. В отличие от синдрома поперечного поражения спинного мозга, этот процесс течет вяло, так как происходит повреждение только спинномозговых корешков. Характерным и решающим для быстрой диагностики признаком служит локализация нарушений: полная плегия тыльных сгибателей стопы и пальцев, мелких мышц стопы, в большинстве случаев малоберцовых мышц, глубокий парез ягодичных мышц, менее выраженное нарушение подошвенного сгибания стопы и пальцев, а также парез сгибателей голени.
Функция сгибателей голени и бедра может оставаться сохранной. Нарушение всех видов чувствительности с двух сторон на ягодицах, затем по задней поверхности бедра и голени (седловидная анестезия) по направлению к боковому краю стопы соответствуют поражению конского хвоста. Секреция пота в зоне анестезии сохранена. Наблюдается полный паралич сфинктеров.
— Травматическая гематомиелия и травматическая эпидуральная гематома.
• Электротравма: острый парапарез особенно часто развивается при прохождении тока снизу вверх.
• Спинальная ишемия может быть вызвана различными экзогенными факторами:
— Интраспинальные инъекции: при интратекальном введении вещества, не предназначенного для этой цели (если игла при паравертебральной инъекции попадает в корешковый карман), а также при эпидуральном введении (например, эпидуральной анестезии) может развиться острый синдром полного поперечного поражения спинного мозга.
— Аортография может стать причиной острой ишемии спинного мозга, например, вследствие эмболизации большой корешковой артерии. Склерозирование варикозно расширенных вен пищевода также может приводить к ишемии в результате венозного инфаркта или фиброкартилагинозной эмболизации с артериальным инфарктом.
— Падение артериального давления при шоке, вызванном различными причинами (инфаркт миокарда, кровотечение и т.д.), также может вызывать острое ишемическое поражение спинного мозга.
— Активное подошвенное сгибание стопы, часто сопровождаемое каким-либо небольшим внешним воздействием, но возможно и без него, особенно на фоне применения кортикостероидов, может вызвать двусторонний разрыв ахилловых сухожилий и, таким образом, острый дистальный парез нижних конечностей.
Парапарез нижних конечностей у детей: симптомы
В раннем возрасте из неврологических проблем наиболее часто встречается парапарез нижних конечностей у детей, симптомы которого нужно знать каждому родителю. Бояться этого диагноза не стоит. Если следить за состоянием ребёнка и проводить реабилитацию, возможно полное успешное восстановление до нормы.
Как заподозрить
Особенность этого диагноза – симметричное поражение тела, то есть возникает слабость в обеих ногах. На нижний парапарез у ребёнка часто указывает привычка ходить «на носочках», то есть на полупальцах. Если он наступает на пятку, возникает сложность с отведением стопы в сторону. Это называют «петушиной походкой».
Симптомы парапареза нижних конечностей у детей заметны при попытках согнуть ногу в колене. Такому ребёнку трудно даются движения, особенно в области голени и бедра. Это связано со слабостью мышц на определённом участке.
При патологии иногда полностью исчезает чувствительность с внешней и передней стороны ноги. Гипертонус мышц ограничивает подвижность ног.
Прогрессирование заболевания
Без реабилитации нижний вялый парапарез у детей переходит в более тяжёлые патологии. Пропадает движение ступни, появляются сложности с хождением из-за слабости мышц.
При спастической форме от перенапряжения мышц рвутся волокна, образуются травмы. Это повреждает большеберцовый нерв. В результате появляются проблемы при сгибании ступни, подошвы. В этом состоянии человек уже не может встать на полупальцы, у него пропадает ахиллов рефлекс. По мере прогрессирования пареза возникают трофические язвы, теряется чувствительности нижней части ноги.
Диагностика
Поставить диагноз может только невролог. В раннем возрасте нижний вялый парапарез у ребёнка может быть установлен на фоне гипердиагностики. Он подтверждается врачом позднее при обследовании на симптом Бабинского. Определяется степень проявлений: незначительная, умеренная, выраженная или значительно выраженная.
Подтверждённое заболевание требует дообследования для выяснения его причины.
Список диагностических мероприятий:
При отсутствии проблем с ходьбой, кроме подъёма на полупальцы, диагноз снимается. Патологические проявления в этом случае вызваны неравномерным тонусом мышц. Такому малышу требуется другое лечение, чем при нижнем парапарезе у ребёнка.
Лечение
Терапия парапарезов проводится в стационаре неврологом. В неё входят физиопроцедуры, фармакологические препараты курсом. Дополнительно требуется консультация ортопеда.
Если симптомы обусловлены неравномерным тонусом мышц, лечение проводится амбулаторно.
В курс реабилитации входят:
Комплексный подход позволяет полностью восстановиться и наладить правильное движение.
Парезы конечностей: что это такое?
Парез является частичным параличом, при котором у больного отсутствует возможность выполнять различные действия и движения, что обусловлено серьезными поражениями центральной или периферической нервной системы.
Диагностика парезов в клинике неврологии Юсуповской больницы является комплексной, с привлечением специалистов различных областей медицины: психоневрологов, отоларингологов, нейрохирургов, психиатров, пульмонологов.
Основные виды
Условно парезы можно разделить на две основные группы. Первую составляют органические парезы, когда можно точно определить причину не достижения конкретным нервным импульсом мышцы. Вторую группу составляют парезы функциональные, которые могут диагностироваться при опасных повреждениях коры головного мозга.
Среди основных типов парезов можно выделить следующие: парез нерва, парез нижних и верхних конечностей, парез гортани, дистальный парез (например, дистальный парез ноги при грыже диска).
Парез нерва характеризуется частичным ограничением действий мышечной системы больного, что обусловлено нарушением деятельности нервной системы.
Парез верхних и нижних конечностей чаще всего возникает вследствие кровоизлияния в головной мозг. При обездвиженности только одной конечности (например, парез правой руки, парез левой руки, парез правой ноги, парез левой ноги) диагностируется монопарез. Довольно распространенным является парез руки после инсульта. При поражении обеих рук или ног диагностируют парапарез (парез рук, парез ног, парез тазовых конечностей).
Пациенту с обездвиженными верхними и нижними конечностями устанавливается диагноз «тетрапарез».
Парез гортани является частичным параличом обширной гортанной полости. Он может быть:
Дистальный парез конечностей может быть центральным и периферическим.
Причины возникновения
К основным причинам развития парезов относят:
Иногда парезы развиваются у пациентов с ларинготрахеитом, брюшным тифом, сифилисом, ботулизмом и сирингомиелией.
Вялый парез нижних конечностей (например, периферический парез нижних конечностей) может возникнуть вследствие различных заболеваний. Он проявляется снижением силы в одной или нескольких мышцах.
Симптомы
У пациентов с парезами нижних конечностей наблюдаются следующие симптомы:
Диагностика
Немаловажная роль в диагностике парезов принадлежит тщательному сбору анамнеза и определению того, насколько склонен пациент к возникновению типичных психогенных реакций.
Для современного обследования пациентов с парезом гортани в Юсуповской больнице применяется микроларингоскопия. Кроме того, дополнительно назначается проведение рентгенографии и компьютерной томографии гортани. Специалисты клиники оценивают нейромышечную передачу и сократительную способность мышц. Для подтверждения диагноза может быть назначено проведение рентгенологического исследования.
При диагностике парезов конечностей учитывается степень распространения и локализация имеющейся мышечной слабости.
Лечение
Как правило, первично парез проявляется дискомфортом в определенной группе мышц. Отсутствие адекватного лечения грозит перерастанием данного состояния в полный паралич. Чаще всего пациенты жалуются на ощущение сильной боли в области, где образовалась частичная обездвиженность.
Основными этапами лечения являются: первоначальное выявление причины возникновения пареза и последующее её устранение. Пациентам после инсультов необходимо проведение особой восстановительной терапии. При перенесенных травмах и других повреждениях специалистам нередко приходится прибегать к сшиванию периферических нервов.
При обнаружении опухолей и иных новообразований, сдавливающих нервы, необходимо проведение оперативного вмешательства, направленного на их удаление.
Кроме того, пациентам Юсуповской больницы назначается проведение специальных курсов массажа, способствующих поддержанию мышц в тонусе, так как постоянное частичное обездвижение может привести к их атрофии.
Лечение пареза ног
В первую очередь специалисты Юсуповской больницы проводят терапевтические мероприятия по устранению первопричины заболевания. Лечение пареза нижних конечностей всегда является комплексным. Оно предполагает проведение медикаментозной терапии, лечебной гимнастики, массажа (в том числе механического), HAL-терапии (гимнастических упражнений с применением роботизированных комплексов).
Лечение пареза лучевого нерва руки
По показаниям при парезах в Юсуповской больнице проводится этиопатогенетическая терапия, направленная на устранение причины заболевания и предупреждение его дальнейшего развития. Пациентам назначается курс антибактериальной, противовоспалительной, противоотечной и дезинтоксикационной терапии. При необходимости выполняется вправление вывиха, репозиция костей при переломах, накладывается фиксирующая повязка и т.д.
Лечение пареза гортани
Лечение пареза гортани, как и всех других видов парезов, начинают с устранения основного заболевания, которое привело к развитию данной патологии. Основным методом лечения является медикаментозная терапия, которая назначается в индивидуальном порядке, в зависимости от этиологических факторов: прием препаратов антибактериального или противовирусного действия, витаминов группы В, биогенных стимуляторов, стимуляторов мышечной активности, психотропных средств, сосудистых препаратов и ноотропов.
Лечение пареза срединного и локтевого нервов
При данном виде пареза в Юсуповской больнице проводится следующее лечение:
Высококвалифицированные специалисты Центра реабилитации Юсуповской больницы обладают огромным опытом лечения парезов любой локализации. Для каждого пациента разрабатывается индивидуальная тактика лечения, направленная на максимально быстрое восстановление. Для проведения медикаментозной терапии в Юсуповской больнице используются только самые новые лекарственные препараты, которые успели на практике доказать свою высокую эффективность и отсутствие побочных действий. Пациентам предоставляются уютные палаты, оборудованные всем необходимым для комфортного пребывания в клинике.
Записаться на прием к специалисту, получить информацию о стоимости услуг по диагностике и лечению заболевания, условиях госпитализации больного можно по телефону Юсуповской больницы или на сайте клиники, через форму обратной связи. Врач-координатор ответит на все ваши вопросы.
Парапарез, параплегия, спастический тетрапарез и болезнь Штрюмпеля
Общие сведения
Двигательные нарушения являются симптомом, который сопровождает различные неврологические заболевания. Связаны они с поражением двигательных отделов как центральной, так и периферической нервной системы, что ведет к частичному или полному нарушению движений. Парез — это ограничение движений и снижение мышечной силы. Более тяжелая форма — паралич (или плегия), при которой полностью отсутствуют произвольные движения.
Можно сказать, что двигательное возбуждение передается по «двухэтажному» корково-мышечному пути — от головного мозга к мышцам (пирамидный путь). Верхний этаж — это головной мозг, откуда импульс передается к спинному мозгу. Если нарушается этот двигательный путь, развивается центральный паралич или парез. Центральные двигательные нарушения характеризуются слабостью в руках или ногах, повышением рефлексов и постепенным развитием спастичности.
Нижний этаж пути включает спинной мозг, из которого импульс передается к нервам на периферии, которые и обеспечивают движение мышц. Если нарушается этот двигательный путь развивается периферический паралич или парез. Периферические парезы и параличи — вялые за счет развивающейся мышечной гипотонии и протекают со слабостью и атрофией мышц. Таким образом, вызывать двигательные нарушения могут поражения не только головного, но и спинного мозга, а также периферических нервов, которые по какой-либо причине перестают передавать импульсы, поступающие от мозга к мышцам. Для центрального паралича характерна мышечная спастичность — напряжение мышц, которое происходит непроизвольно. Спастичность характерна для ДЦП, рассеянного склероза, энцефаломиелита, черепно-мозговых травм, инсультов. Код спастического парапареза по МКБ 10 — G82.1
Патогенез
Если рассматривать приобретенные двигательные нарушения при травме, то в момент воздействия травматической силы развивается непосредственное повреждение ткани мозга. В ней происходят сдавление, контузия паренхимы и расстройства кровообращения. Исходом этих патологических изменений является некроз, развивающийся в головном или спинном мозге. Одновременно запускается механизм вторичного повреждения — ишемия и воспаление. Некротический очаг постепенно превращается в рубец из соединительной ткани, который окружен посттравматическими кистами.
Последствиями повреждения мозга является прерывание проводящих путей на разных уровнях, связанное с некрозом и атрофией. При травме спинного мозга утрачивается контроль над мышцами, которые иннервируются сегментами ниже уровня травмы. Возможность восстановления функций зависит от восстановления проводимости по спинному мозгу. Если полностью нарушена проводимость спинного мозга при перерыве его, развивается автоматизация тех отделов, которые расположены ниже перерыва. При частичном нарушении проводимости имеется возможность медленного восстановления функций после устранения отека, воспаления и нарушений кровообращения за счет сохранившихся волокон.
Патогенез детского церебрального паралича различный. Считается, что родовая травма приводит к асфиксии и повреждению мозга. Однако, как причина ДЦП родовая травма имеет значение только в 5-10%. Существуют другие и более весомые механизмы развития заболевания: нарушение закладки мозга, внутриутробное повреждение нейронов, заболевания, возникающие в первую неделю жизни. Не исключаются повреждения мозга (ишемия или травма) до трехлетнего возраста ребенка, которые тоже вызывают двигательные нарушения.
Классификация
Различают следующие виды двигательных расстройств в зависимости от их распространенности:
По уровню поражения нервной системы двигательные нарушения подразделяются на:
По степени выраженности двигательные нарушения бывают:
Спастическая форма паралича с повышением мышечного тонуса свидетельствует о поражении центральных двигательных нейронов. Спастичность встречается при многих заболеваниях ЦНС: инсульт, энцефалит, болезнь Штрюмпеля, черепно-мозговая травма, ДЦП, рассеянный склероз, спинальная травма, опухоли и абсцессы мозга, боковой амиотрофический склероз. Острое повреждение центральных нейронов сначала проявляется вялым параличом, а потом повышается тонус мышц. Так при инсультах развиваются различной степени двигательные нарушения и вместе со снижением силы изменяется мышечный тонус в сторону спастичности. Постинсультная спастичность развивается у 68% больных, охватывая руку и ногу.
При спинальной травме, рассеянном склерозе и спинальном инсульте появляется нижний спастический парапарез. При рассеянном склерозе и ДЦП спастичность сопровождается болью в мышцах и развитием контрактур.
Спастическая диплегия — распространенная форма ДЦП, в клинике которой присутствует тетрапарез — поражаются все конечности, но превалирует поражение ног. Двигательные нарушения могут быть различными — от неловких движений в конечностях до выраженных парезов.
Спастическая диплегия называется болезнь Литтля. Выявляется у недоношенных детей с внутрижелудочковым кровоизлиянием или лейкомаляцией. В легких случаях заболевания симптомы появляются к шести месяцам, а в более тяжелых тетрапарезы заметны уже с рождения. При такой патологии дети начинают поздно сидеть, а при ходьбе делают «танцующие» движения, ноги у них перекрещиваются и идет упор (на пальчики). У детей нарушается рост костей, очень рано развиваются искривления позвоночника и контрактуры суставов. При этой болезни отмечается задержка речи и нарушение речи. Может отмечаться патология черепных нервов, что проявляется в косоглазии и атрофии зрительных нервов, а также нарушении слуха.
Тетраплегия связана с более тяжелым поражением полушарий мозга, ствола мозга или шейного отдела спинного мозга. Может быть связана с врожденным (ДЦП) или приобретенными заболеваниями. Приобретенные формы развиваются после тяжелых черепно-мозговых травм, кровоизлияний, в результате опухолей головного или спинного мозга, энцефалита или осложнений нейрохирургических операций. Вялый тетрапарез протекает с мышечной слабостью в руках и ногах. При наличии повышенного тонуса мышц развивается спастический тетрапарез (двойной гемипарез или двойная гемиплегия), который у детей рассматривается как форма ДЦП. У больных постоянно повышен тонус мышц и расслабить их они не могут. Без лечения происходит полная утрата движений и моторных навыков. Повышенная спастика сопровождается болью в мышцах. Спастика отмечается также в шее и языке, поэтому такие дети не могут говорить (язык не подчиняется им). Отмечается также задержка умственного развития.
Болезнь Штрюмпеля
Спастическая параплегия Штрюмпеля — наследственное заболевание, которое обусловлено дегенеративными изменениями в мотонейронах спинного мозга. Мотонейроны входят в пирамидный путь, который начинается в коре головного мозга и заканчивается мононейронами спинного мозга. Википедия уточняет, что особенностью заболевания является прогрессирующая спастичность и нарушение походки. По неизвестной причине в клетках мотонейронов нарушается транспорт белков и липидов, которые необходимы для поддержания структуры клетки. Данное заболевание не является формой ДЦП, хотя проявляется как спастическая диплегия.
Начальные признаки болезни Штрюмпеля появляются в 10-15 лет, но есть случаи развития болезни с раннего детства. Характерно симметричное поражение ног. Больных беспокоит утомляемость и скованность в ногах, которые появляются после длительной ходьбы или интенсивной нагрузки. Ведущим является спастичность мышц и повышение сухожильных рефлексов. Повышение тонуса мышц вызывает симптом «перекрещенных ног», появляются защитные рефлексы и сгибание ног по ночам. Чем позднее появляется заболевание, тем более выражены спастичность и повышение рефлексов. Также развиваются контрактуры сухожилий (больше в голеностопных суставах). Поскольку заболевание прогрессирует, в развитой стадии больные с трудом ходят, спотыкаются и падают. В мышцах отсутствуют трофические расстройства (нет атрофии), также нет нарушений функции органов таза.
Причины
Большинство расстройств двигательной функции обусловлено дегенеративными заболеваниями — врожденными или приобретенными.
Парапарез у взрослых и его причины
Если исключаются врожденные заболевания (адренолейкодисторофия, которая протекает с миелонейропатией, болезнь Штрюмпеля) и ДЦП, то чаще всего парапарез нижних конечностей обусловлен у взрослых следующими патологиями и состояниями:
Причины центральных парезов:
Симптомы
Рассмотрим часто встречающиеся нарушения двигательной функции.
Спастическая диплегия
Наиболее частая форма ДЦП. В клинической картине отмечается спастический тетрапарез, то есть нарушена функция рук и ног, но нижние конечности поражаются больше. У больных повышен тонус не только мышц рук и ног, но и тела, а также языка. Маленькие дети не могут сидеть и ходить. У большинства отмечается псевдобульбарный синдром — страдает артикуляция (членораздельное проговаривание), фонация (звукообразование), глотание и жевание. Эта форма может осложняться судорожным синдромом. Отмечаются патологические установки и формируется спастическая походка с перекрестом. Из-за напряжения мышц пациент с трудом сгибает ноги в коленных суставах и не отрывает ноги от пола.
У больных рано появляются деформации рук и ног, контрактуры, а также искривление позвоночника. Высокий тонус мышц является причиной патологических установок — перекрёст ног и сгибание в коленных суставах. Развиваются характерные позы: поза тройного сгибания и поза балерины.
Интеллект у детей нормальный или снижен, могут быть нарушения слуха. Степень повышенного тонуса варьирует от лёгкой степени до выраженной. В зависимости от этого часть больных может ходить самостоятельно, другие — с опорой, а остальные нуждаются в передвижении в коляске.
Спастический гемипарез
При этой форме ухудшаются движения руки и ноги на какой-либо одной стороне туловища. В клинике может проявляться лево- или правосторонним гемипарезом. При этом выраженность его больше в руке. Для этой формы характерно то, что спастичность более выражена в мышцах-разгибателях ног и сгибателях рук. Поэтому пораженная рука согнута в локте и приведена к туловищу, кисть и пальцы тоже согнуты (применяется выражение «рука просит»).
Если говорить о ДЦП, то с рождения у малыша появляется разница в движениях в руке и ноге на пораженной и здоровой половине. Конечности с парезом отстают в росте от здоровых — заметна разница в их длине. Поза при положении стоя становится неправильной и характерна установка стопы «на пальчиках». Укорочение конечности влечет нарушение осанки и перекос таза.
Когда ребенок начинает уверенно ходить, у него появляется гемипаретическая походка. При ходьбе он «обводит» круг пораженной ногой: она разогнута в коленном суставе и выполняет круговые движения наружу, а туловище отклоняется в противоположную сторону. Такое согнутое положение руки и ноги, которая при ходьбе совершает круговые движения, называется позой Вернике-Манна.
Гемипаретическая походка встречается при поражениях головного и спинного мозга: инсульты, абсцессы, энцефалиты, травма мозга, опухоли, токсические повреждения и наследственные дегенеративные процессы. У больных мышцы на пораженной стороне плотные на ощупь и резко контурирован их рельеф. Если в конечности производится несколько пассивных движений кряду, то напряжение мышц уменьшается. При исследовании больного часто встречается симптом «складного ножа» — при пассивном движении в локтевом или в коленном суставе, исследуемый ощущает сопротивление мышц, а потом оно уменьшается.
Нижний вялый парапарез
Эта форма нарушения двигательной функции связана с поражением периферических нейронов и для нее характерно:
Острый вялый парез ранее был связан с полиомиелитом, но после того, как более 50 лет назад созданы вакцины и благодаря проведению массовой иммунизации территория РФ с 2002 г. считается зоной, свободной от полиомиелита. Это расстройство движения может связано со многими другими причинами и как симптом возникает при многих заболеваниях:
У больных первоначально появляется слабость в мышцах ног, которая прогрессирует, и больной не может самостоятельно стоять и передвигаться. Передвижение с большим физическим напряжением возможно только с помощью посторонних лиц или костылей. Пациенты не могут удерживать себя вертикальной позе, если у них не фиксированы коленные суставы. Попытки удержать вертикальное положение приводят к сгибанию ног. Все это приводит к тому, что больному приходится большую часть времени пребывать в постели или инвалидном кресле.
Свое положение в постели они изменяют за счет напряжения мышц рук и плечевого пояса. Пассивные движения совершаются больными без мышечного напряжения, а активные — с трудом, и их амплитуда очень ограничена из-за выраженной мышечной слабости. Вялые параличи протекают с глубокими нарушениями движения и трофики мышц. Тонус мышц резко понижен, мышцы дряблые и атрофичные, поэтому стопа приобретает положение pes equinus (конская стопа) — стопа висит и согнута в сторону подошвы, что очень затрудняет ходьбу.
В острых случаях (энцефаломиелит, острый вялый парез) эти явления проявляются в течение 7-10 дней, а при хронических вялотекущих заболеваниях мышечная слабость и паралич развиваются постепенно.
Анализы и диагностика
Прежде всего парезы и плегии выявляются при клиническом осмотре. Для них характерны:
Для уточнения диагноза больным назначаются следующие обследования:
Лечение парапареза
В лечении данной патологии применяются консервативные и хирургические методы.
Комплексное медикаментозное лечение парапареза нижних конечностей у детей
Реабилитационные мероприятия
Доктора
Воронцов Максим Михайлович
Мхитарян Кристина Эдуардовна
Самарина Ольга Евгеньевна
Лекарства
Процедуры и операции
При неэффективности консервативного лечения больным могут быть выполнены ортопедические и нейрохирургические операции. Лучший срок проведения нейрохирургических операций — от 3 до 7 лет.
Нейрохирургические методы борьбы со спастичностью подразделяются на:
Если рассматривать ортопедические операции, то при спастических формах в коррекции нуждаются:
При мышечном укорочении также проводятся вмешательства. На конечностях выполняются сухожильно-мышечные пластики и костно-пластические реконструкции. Ботулотоксинотерапия часто предшествует сухожильно-мышечным пластикам. На нижних конечностях чаще всего делают коррекцию типичных контрактур тазобедренного сустава, коленных суставов и эквинусной контрактуры стопы. При сгибательной контрактуре пальцев ноги и эквиноварусной деформации значительно улучшает ходьбу рассечение большеберцового нерва. У больных при постинсультной и постравматической спастичности удлиняются сухожилия мышц плеча и сгибателей локтя.
На верхних конечностях устраняются флексионно-пронационные контрактуры и возможно несколько вариантов вмешательства:
После всех типов вмешательства необходимо раннее восстановление функции кисти и пальцев. После устранения контрактур на ногах делают фиксацию гипсовыми повязками. Срок фиксации зависит от возраста и объема ортопедического лечения. Если устраняются только контрактуры, сроки иммобилизации не составляют не более 3-4 недель. Нужно сказать, что ортопедические операции не устраняют спастичность, поэтому возможен рецидив контрактур.
Парапарез у детей
Из патологии ЦНС на первом году жизни у 80% детей встречаются перинатальные поражения разной степени выраженности. Они связаны с действием различных повреждающих факторов на плод или ребенка в первые месяцы жизни. В остром периоде пренатальные поражения ЦНС проявляются судорожным синдромом, врожденным гипертонусом, внутричерепной гипертензией или врожденным гипотонусом. В восстановительном периоде возникают двигательные нарушения — монопарез, гемипарез (спастический и вялый), парапарез (вялый и спастический), тетрапарез (вялый и спастический). Количество гемипарезов увеличивается за счет внутрижелудочковых кровоизлияний и лейкомаляции.
Для всех парезов и параличей, развившихся после родовой травмы, характерно поражение центрального двигательного нейрона, протекающее с мышечным гипертонусом, повышением сухожильных рефлексов и пирамидными симптомами. Выраженность спастичности у детей колеблется в широких пределах — от локальных мышечных спазмов до серьезных поражений, которые проявляются геми-, пара- и даже тетрапарезами. К счастью, у многих детей отклонения минимальны и слабо выраженный парапарез нижних конечностей у детей, как следствие родовой травмы, при правильном лечении устраняется к году.
При этом двигательном расстройстве малыш плохо опирается на ноги, перекрещивает их и становится на цыпочки. С такими проявлениями детям до года устанавливают диагноз «Перинатальная энцефалопатия, симптом двигательных нарушений, нижний спастический парапарез». Код МКБ G82.2 — Параплегия неуточненная. Это не ДЦП, но симптоматика и методы лечения схожи. Чем раньше начато активное лечение и реабилитация, тем эффективнее оно будет. Период до одного года — это время самого эффективного восстановления, поскольку у ЦНС есть высокий потенциал для этого. В этот период должны проводиться: массаж, мануальная терапия, лечебная физкультура и выполняться назначения невропатолога по медикаментозному лечению. Если этого не делать у ребенка в пораженных конечностях развиваются трофические изменения и мышечные контрактуры. Если нижний спастический парапарез не устраняется до года, тогда устанавливается диагноз ДЦП.
Детский церебральный паралич является причиной стойкого пареза и наиболее распространена гемипаретическая форма (поражены рука и нога на одной половине туловища), которая сопровождается эпиприступами. Спастический тетрапарез у детей до года — это тяжелое двигательное нарушение, при котором отмечается нарушение движений в обеих руках и ногах. Связано это состояние с аномалиями головного мозга, инфекций плода и гипоксией с повреждением головного мозга. Спастичность выражена в равной степени и в верхних и в нижних конечностях (может преобладать в руках). Кроме этого, при этой форме ДЦП отмечается патология черепных нервов (нарушения слуха, косоглазие, атрофия зрительных нервов), речевые дефекты, нарушения памяти, эпилепсия. Быстрое формирование ортопедических осложнений (контрактуры, подвывихи и вывихи) усугубляет двигательные нарушения, вынуждает использовать средства передвижения и ограничивает в дальнейшем самообслуживание. Спастичность становится причиной боли и нарушений энергетического обмена. Она усложняет реабилитацию и ухудшает прогноз. Сопротивление, которое возникает в мышцах при растяжении, связано не только с повышенным тонусом, но и вторичными изменениями (фиброз, атрофия).
Поэтому важно бороться со спастичностью с самого раннего возраста. Основные методики устранения спастического синдрома:
В первые годы проводится консервативное лечение (массаж, ЛФК, ортезирование, гипсовые повязки, применение ботулотоксина). Ботулинотерапии придается большое значение при развитии двигательных установок и «пограничных» контрактур и считается наиболее эффективным методом лечения. В последующем при неэффективности консервативного лечения ребенку проводится хирургическое лечение.
Среди медикаментозного лечения основное место принадлежит ноотропным препаратам, которые активируют деятельность мозга, восстанавливают мыслительные функции, интеллект и память, уменьшают неврологический дефицит.
Диета
Больные, у которых не нарушен акт глотания, могут принимать обычную пищу и находиться на общем столе. Если ребенок может самостоятельно жевать и глотать, его рацион должны составлять овощи, фрукты, яйца, орехи, мясо, рыба, крупы, но готовую пищу нужно измельчать (пюрировать), чтобы ее удобно было глотать.
Нужно следить за тем, чтобы в рационе было достаточное количества белковых продуктов (мясо, рыба, творог, сыр и другая молочная продукция, яйца) и сложных углеводов, поскольку реабилитационное лечение требует повышенного поступления белка и энергии. В питании обязательно должны присутствовать жиры — сливочное масло и растительные масла холодного отжима (оливковое, кунжутное, льняное).
Тяжелые нарушения глотания требуют специального питания, приспособленного к особенностям ребенка, поскольку проблемы при приеме пищи постепенно приводят к дефициту основных веществ и энергии. У таких детей прогрессирует белковая недостаточность и энергетическая недостаточность. При сохранении глотания ребенку дополнительно дают смеси через трубочку (метод сипинга). Современное энтеральное питание представляет собой смеси с оптимальным составом питательных веществ, витаминов, макро- и микроэлементов.
Есть сухие смеси (Нутриен стандарт), которые нужно готовить, разводя водой, или готовые смеси — Нутризон стандарт, Нутриен стандарт, Нутризон энергия и прочие. Детям 3-5 лет с дефицитом питания назначают смеси для недоношенных детей до года. В тяжелых случаях больные нуждаются в специальном питании — энтеральное зондовое или парентеральное.
Профилактика
Учитывая то, что основной причиной парезов у детей является детский церебральный паралич, то его профилактика включает:
У взрослых важными являются:
Последствия и осложнения
При параличах и парезах осложнения возникают со стороны опорно-двигательного аппарата:
Контрактуры суставов являются вторичными и выраженность их зависит от тяжести заболевания и возраста больного. Сначала контрактуры развиваются рефлекторно (от сокращения мышц на фоне длительного возбуждения), а потом становятся постоянными из-за дистрофических изменений в мышцах, связках и сухожилиях. Комбинация различных контрактур формирует у больных порочную позу. Двигательные установки проявляются вынужденным положением конечности из-за чрезмерно высокого тонуса мышц. Пример двигательной установки — эквинусная установка стопы, которая формируется вследствие тяги икроножной мышцы и камбаловидной мышцы. При болезни Литтля больной часто падает, поэтому получает травмы (гематомы, переломы).
Прогноз
Восстановление функций зависит от тяжести повреждения нервной системы. В связи с этим в итоге возможны компенсация неврологических нарушений, частичная компенсация или формирование стойких синдромов.
Четвертая часть пациентов передвигается самостоятельно, остальные не могут обходиться без ходунков или инвалидной коляски. При хорошем лечении дети с параплегиями или гемиплегиями доживают до возраста зрелости и проживают практически нормальную жизнь. Эффективность реабилитации при спастической диплегии зависит от того, насколько выражены двигательные нарушения и сохранен интеллект. Если с раннего детства проводилась активная реабилитация, человек может приобрести профессию. Если сохранены умственные способности, то они хорошо адаптированы в социальной жизни. При наличии эпилептических припадков прогноз ухудшается.
При тетраплегии, сопровождающейся нарушением глотания и необходимостью кормлении через гастростому, продолжительность жизни резко уменьшается. Наследственные заболевания с поражением пирамидной системы (болезнь Штрюмпеля) медленно прогрессируют и имеют благоприятный прогноз в отношении жизни. Однако трудоспособность больных в начале болезни ограничена, а по мере прогрессирования утрачивается.
Список источников
Образование: Окончил Свердловское медицинское училище (1968 ‑ 1971 гг.) по специальности «Фельдшер». Окончил Донецкий медицинский институт (1975 ‑ 1981 гг.) по специальности «Врач эпидемиолог, гигиенист». Проходил аспирантуру в Центральном НИИ эпидемиологии г. Москва (1986 ‑ 1989 гг.). Ученая степень ‑ кандидат медицинских наук (степень присуждена в 1989 году, защита ‑ Центральный НИИ эпидемиологии г. Москва). Пройдены многочисленные курсы повышения квалификации по эпидемиологии и инфекционным заболеваниям.
Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.