Что такое опв прививка
Вакцинация против полиомиелита
Иммунопрофилактика в России проходит по утвержденному Минздравом графику. Первая вакцинация против полиомиелита делается детям в трехмесячном возрасте. Используется два вида препаратов для прививок: инактивированная вакцина и живые штаммы вируса. Иммунизация взрослого населения происходит только по эпидемиологическим показаниям.
Обязательно ли проводить

Вирус полиомиелита опасен в основном для детей младшего возраста – до 5 лет. Больше всего страдают нижние конечности, и, переболев, ребенок может стать инвалидом. Более чем в 5% случаев паралич поражает дыхательные мышцы, что может привести к летальному исходу.
Полиомиелит распространяется воздушно-капельным и бытовым путями. Человек может быть пассивным вирусоносителем, являясь источником инфекции для окружающих. Лекарств для лечения полиомиелита не существует, и единственным эффективным методом защиты является прививка.
Календарь вакцинации
График иммунизации населения для профилактики полиомиелита установлен Приказом Минздрава РФ от 2011 года. Для прививок используется два типа вакцин:
Препараты содержат 3 типа вируса полиомиелита, введение которых становится надежной защитой человека от любых форм заболевания. Также существуют комплексные вакцины, такие как Пентаксим, Инфанрикс Пента, которые включают сразу несколько вирусов.
Проведение первой вакцинации против полиомиелита происходит на 3 месяц от рождения. Важно делать ее своевременно, поскольку к этому сроку у малыша уже нет материнского иммунитета.
Таблица. Порядок вакцинации детей от полиомиелита.
Вакцинация происходит трехкратно с интервалом в 45 дней:
Ревакцинация происходит в три этапа по следующей схеме:
Считается, что устойчивый иммунитет формируется после полного комплекса вакцинации. Вакцинация делается бесплатно на базе государственных поликлиник. Прививка от полиомиелита делается в одно время с АКДС.
Вакцинацию можно осуществить также в частных клиниках. Для получения консультации и прививки нужно записаться на прием.
Прививки для взрослых
Если речь идет об иммунизации взрослых, то она производится по такому графику:
Взрослым прививаться нужно только в исключительных случаях:
Подготовка к прививке
Как подготовить ребенка к прививке:
Перед прививкой врач делает общий осмотр ребенка. Для введения вакцины нужно письменное соглашение одного из родителей.
Есть ли ограничения
В некоторых случаях прививку делать нельзя. Противопоказания к иммунизации от полиомиелита:
В двух последних случаях нужно отложить вакцинацию до полного выздоровления. В состоянии пониженного иммунитета прививка может спровоцировать появление негативных последствий.
Детям с иммунодефицитом нельзя использовать вакцину на основе живых штаммов вируса (ОПВ). В этом случае обсуждается возможность прививать их инактивированной вакциной (ИПВ).
Как проводится вакцинация
Инактивированная вакцина (ИПВ) ставится двумя путями – подкожно или в плечо (бедро). Способ введения зависит от производителя препарата.
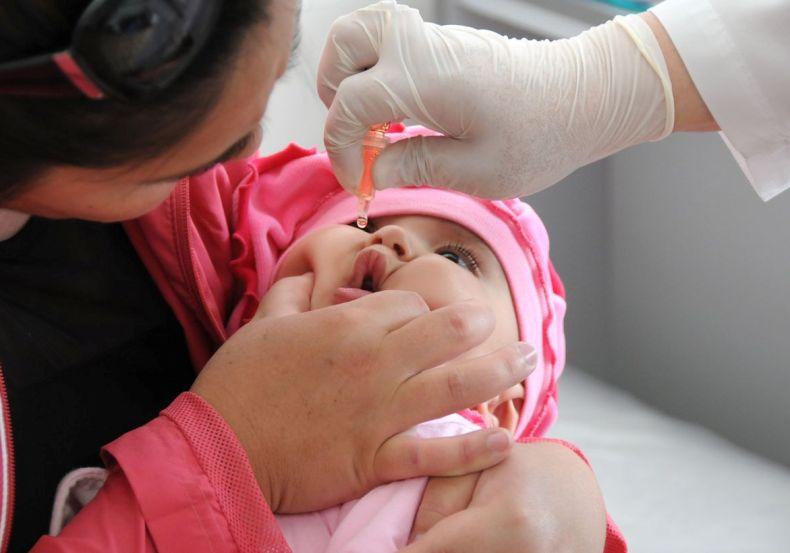
Живые вакцины (ОПВ) вводятся перорально – на лимфоидную ткань глотки или небные миндалины. Ребенка просят запрокинуть голову и открыть рот, куда капают 2 и 4 капли в зависимости от дозировки препарата. В течение часа после введения вакцины нельзя есть и пить, в том числе воду.
Сутки после прививки нельзя употреблять аллергенные продукты, переохлаждаться и общаться с больными людьми.
Что делать, если пропущены установленные сроки
Если нарушен график проведения вакцинации, то не нужно делать всю серию заново. При несвоевременном введении первой прививки или пропущенных дозах весь график сдвигают по определенному алгоритму.
Врач определит, какие прививки были пропущены и назначит их введение с соблюдением минимальных интервалов между ними:
Таким образом, если был пропущен срок первой прививки в 3 месяца, то ее сделают в 4 месяца. Делать вторую в установленный срок (4,5 мес.) слишком рано, нужно выдержать промежуток в 1 месяц. Таким образом, вторая прививка ставится в 5 месяцев.
Доза, которая введена ранее, чем истек минимальный промежуток, не засчитывается. Таким образом, нужно провести всю серию иммунизации до 14 лет. После этого возраста вакцинация осуществляется только по эпидемиологическим показателям.
Если информация о прививках утеряна, то ребенок считается непривитым, и нужна полная серия вакцинаций от полиомиелита.
Возможные побочные реакции от прививки
Зачастую прививка переносится хорошо, не вызывая никаких последствий для организма. Иногда могут возникать некоторые побочные эффекты:
Чтобы избежать осложнений, необходимо соблюдать правила подготовки и поведения после вакцинации. Однако зачастую побочные эффекты наблюдаются по причине некачественного материала или несоблюдения техники его введения.
Прививка от полиомиелита детям: можно ли делать ребенку
Полиомиелит — тяжёлое вирусное заболевание, поражающее спинной мозг. Дети наиболее восприимчивы к этой болезни, так как их иммунная система слаба и не способна отражать атаки возбудителя. Патология опасна осложнениями, в числе которых — язва, прободение, пневмония, интерстициальный миокардит и паралич. Благодаря прививкам от полиомиелита детям — у ребенка формируется устойчивость к вирусу. Существует несколько видов вакцин. Они различаются по составу, форме выпуска и схемам применения.
Обо всем этом поговорим подробнее в нашей статье.
Характеристика заболевания
Инфекционное заболевание передаётся фекально-оральным и контактно-бытовым путём. Заразиться можно при контакте с больным или инфицированным, через использование одних и тех же предметов. Попадая на руки, полиовирус не погибает и остаётся жизнеспособным. Проникнув в организм, возбудитель начинает активно размножаться. На поверхности предметов вирус сохраняет жизнеспособность до 4 месяцев, так что избежать инфицирования можно только с помощью своевременной вакцинации.
Заражаются и взрослые, и дети. Группу риска составляют дошкольники без прививок — на их долю приходится больше всего случаев инфицирования. Благоприятная среда для размножения полиовируса — слизистые оболочки. Из ротовой полости микроорганизмы перемещаются в кишечник, а затем всасываются в кровь и внедряются в спинной мозг. Самое тяжёлое осложнение — паралич. Иногда болезнь заканчивается летальным исходом.
В первые дни после заражения клиническая картина смазана, из-за чего медикам бывает сложно диагностировать болезнь. Начальные симптомы — такие же, как при ОРВИ или гриппе. Типичные явления:
К тому моменту, когда удаётся распознать заболевание, бывает уже поздно: полиовирус проникает в спинной мозг и вызывает необратимые изменения. Для защиты детей и взрослых учёные разработали два вида вакцины. Разница между ними в том, что в одной содержатся убитые вирусы, в другой — жизнеспособные. Какие прививки используются, зависит от возраста пациента.
Как проводится иммунизация
Прививочное средство ОПВ закапывают в рот, а ИПВ вводят с помощью инъекции.
Допускается сочетать 2 прививки детям — АКДС и от полиомиелита. Следующие 60 минут нельзя есть и пить. В 1,5 года проводят ревакцинацию, а в 14 лет — ещё одну. После профилактики вырабатывается устойчивость к возбудителю.
Иммунопрофилактика живой вакциной от полиомиелита разрешается, когда малышу исполнится 6 месяцев. Прививочное средство закапывают на миндалины или язык. Лиц с ослабленным иммунитетом прививают средством ИПВ, содержащим неживые вирусы. Кроме того, живая вакцина от полиомиелита и непривитый ребёнок — опасное сочетание. Риск инфицирования для окружающих малышей, чей организм ослаблен, сохраняется в течение 60 дней.
Как действует вакцина
Во время вакцинирования в организм проникают убитые или живые, но ослабленные полиовирусы. При этом организм вырабатывает особые тельца, которые распространяются по всем органам и тканям. Когда в кровь поступает возбудитель, эти тельца запускают механизм выработки антител. Чтобы сформировалась устойчивость к болезни, достаточно одного контакта с ослабленным или неживым вирусом.
Последствие прививки от полиомиелита вакциной ОПВ — выделение вирусных частиц в окружающую среду. Их немного, но риск заразить окружающих всё же присутствует. При использовании инактивированной вакцины такого не происходит. Но у неё есть и недостаток. В прошлом веке одной инъекции с использованием ИПВ было достаточно, чтобы человек приобрёл пожизненный иммунитет. Но вирусы мутируют и поэтому возникла необходимость в применении препарата, содержащего живых возбудителей. Сейчас, чтобы после прививки от полиомиелита у детей вырабатывался иммунитет, препараты комбинируют.

Какие бывают прививки от полиомиелита
Существует всего 2 вида вакцин: ИПВ и ОПВ. Обе они защищают от полиомиелита, но применяются в разных ситуациях. Особенности препаратов:
Переболевшим детям всё равно требуется прививка, так как она защищает сразу от трёх штаммов, а иммунитет после перенесённого заболевания вырабатывается только к одному — к тому, которым был инфицирован пациент.
Когда делают прививку ИПВ и ОПВ вакцинами
Оба вида вакцины могут использоваться для постановки прививок детям. Вакцинацию проводят согласно графику. К тому моменту, когда ребёнок пойдёт в школу или детский сад, ему должны быть сделаны все полагающиеся прививки против полиомиелита.
График прививок от полиомиелита
Согласно национальному календарю прививок, применяется следующая схема вакцинации от полиомиелита:
Если используется вакцина ИПВ, схема отличается. Детям с иммунодефицитом делают 3 прививки, всем остальным достаточно двух. Первую иммунизацию проводят в 2-3 месяца, последующие — с интервалом 45 дней. Через год после первичной иммунопрофилактики предусмотрена ревакцинация против полиомиелита, а через 5 лет — ещё одна.
Внеплановая вакцинация от полиомиелита
Иногда возникает необходимость привить пациента вне графика. Типичные ситуации:
Куда делают прививку от полиомиелита
Капли вводят в ротовую полость с помощью капельницы или одноразового шприца без иглы. Вакцину помещают на корень языка или наносят на миндалины. Эти участки выбраны не случайно: когда препарат попадает на них, нет обильного слюноотделения и исключено случайное проглатывание.
В зависимости от концентрации ОПВ, одна доза составляет 2 или 4 капли. У маленького ребенка после прививки полиомиелита реакция может проявиться в виде срыгивания. Тогда вводят ещё одну дозу. В случае повторного срыгивания иммунизацию проводят через 1,5 месяца.
Вакцину ИПВ вводят внутрикожно. Детям младше 1,5 лет делают инъекцию под лопатку, в старшем возрасте — в бедро. Так как дети переносят прививку хорошо, сразу после процедуры можно идти домой.

Побочные действия на прививку от полиомиелита
Нормальная реакция на иммунизацию — небольшое покраснение, отёчность. Эти явления вскоре проходят. Нежелательные реакции у ребёнка на прививку бывают редко. К ним относят:
При подозрении на ВАПП пациента помещают в стационар. Лечение такое же, как при обычной форме заболевания.

Как поступать в случае пропуска рекомендованных сроков
Если не получилось сделать прививку в установленный срок, нужно обратиться к педиатру. Он назначит индивидуальную схему. Важно, на каком этапе произошло отклонение от рекомендованных сроков. Если пропущена одна из первых прививок, продолжают вакцинацию по календарю. В некоторых случаях ревакцинацию проводят раньше, ориентируясь на то, сколько времени прошло между первыми прививками.
Если не представляется возможным выяснить, какие прививки малыш получал ранее, поступают так:
Противопоказания к иммунизации
Состояния и патологии, при которых введение пероральной вакцины против полиомиелита (ОПВ) запрещено:
Противопоказания к применению инактивированной полиомиелитной вакцины (ИПВ):
Частые вопросы
Родителям свойственно интересоваться подробностями, касающимися иммунизации. Они спрашивают, сколько прививок полиомиелита делают, заразны ли дети, когда лучше прививать, как лучше подготовиться и что следует учесть. На самые распространённые вопросы медики дают исчерпывающие ответы.
Безопасна ли прививка от полиомиелита для детей
Вакцинация препаратом на основе инактивированных вирусов абсолютно безопасна. Неживые возбудители не способны спровоцировать развитие болезни. Риск заболеть полиомиелитом после прививки существует, если вакцинация проведена оральным препаратом. На практике частота таких случаев составляет 1 на миллион. В группу риска попадают малыши с иммунодефицитом, заболеваниями ЖКТ. Пациентов, перенесших вакциноассоциированную форму патологии, можно прививать только препаратом ИПВ.
Из-за большой загруженности врачи не всегда имеют возможность проинструктировать родителей по поводу того, как правильно подготовиться к иммунизации и что делать после прививок от полиомиелита и АКДС. Вот что следует знать:
Когда лучше перенести прививку
Если малыш недавно переболел и ещё слабый, вакцинация переносится на то время, когда самочувствие будет хорошим. В случае, когда малыш посещает детское учреждение и там объявлен карантин, врач должен удостовериться, что он здоров. Также вакцинацию откладывают, если ранее проявились осложнения после прививки вакцинами АКДС или другими. В таком случае педиатр наблюдает за состоянием малыша.
Заразны ли дети после прививки от полиомиелита
Вероятность заболеть полиомиелитом после того, как поставлена прививка, существует, если используют живую вакцину. В группе риска такие категории:
Частота возникновения болезни — 1 случай на 500 тыс. — 2 млн доз. Во многих странах это стало причиной отказа от использования ОПВ. В России эту разновидность вакцины пока применяют.
Родители интересуются, можно ли контактировать с непривитыми детьми. Теоретически, малыш, привитый живой вакциной, опасен для некоторых людей. Стоит ограничить контакты со следующими категориями населения:
На практике соблюсти эту рекомендацию сложно, поэтому первые несколько дней после прививки лучше не посещать места массового скопления людей, чтобы не подвергать их риску инфицирования.
Как подготовить ребёнка
Какие анализы нужно сделать ребёнку, подскажет педиатр. Прививать можно только здорового малыша. Не должно быть кашля, насморка, повышенной температуры, расстройства пищеварения и аллергических симптомов. Завтрак должен быть лёгким, питьё — не слишком обильным. Собираясь в поликлинику, нужно одеть ребёнка так, чтобы он не замёрз и не вспотел.
Можно ли прививаться при насморке
В день, когда делают прививку от полиомиелита, насморка быть не должно. Если родители подозревают, что малыш болен, но уверенности в этом нет, нужно посоветоваться с педиатром. Возможно, у малыша начинается ОРВИ или грипп, тогда вакцинацию придётся перенести.
Стоит ли купать малыша
Можно купать ребёнка после прививки, соблюдая осторожность, в том числе не допускать, чтобы он замёрз. Однако, в день вакцинации лучше обойтись без купания. На следующий день допускаются кратковременные водные процедуры без использования мочалки. В последующие дни малыша моют как обычно. По поводу того, можно ли купать ребенка после прививки полиомиелита, рекомендуется осведомиться у педиатра, если у малыша имеются хронические заболевания. В таком случае лучше перестраховаться.
Как вести себя после, на что обращать внимание
В течение 1-2 суток рекомендуется избегать посещения общественных мест. Заразен ли ребенок после прививки от полиомиелита, зависит от типа вакцины. Об этом необходимо спросить у врача. Также нужно следить за местом укола — оно может покраснеть или воспалиться. Есть и пить можно через 1-2 часа после процедуры. При возникновении подозрительных симптомов нужно проконсультироваться с врачом. После прививки педиатр проинструктирует по поводу того, что делать, если малыш почувствует себя плохо.
Что такое опв прививка
В российском календаре рекомендованных прививок есть прививка от полиомиелита. Существуют различные препараты, которые можно было использовать для вакцинации. Прививать детей врачи могли при помощи инактивированной, “живой” или комбинированной вакцины. Сейчас для вакцинации используется преимущественно живая вакцина, но что послужило причиной подобных изменений?
Чем опасен полиомиелит?
Полиомиелит называют также “детским спинным параличом”, поскольку от полиомиелита страдают в основном дети младше 6 лет. Полиомиелит очень заразен. Заболевание провоцирует поливирус, который может передаваться как воздушно-капельным путём, так и контактно-бытовым. Заразиться полиомиелитом можно в процессе общения с больным человеком или через загрязнённые пищу, воду и предметы.
Поливирус может быть очень живучим. Если поблизости нет подходящего “носителя”, то вирус легко адаптируется к окружающей среде и может оставаться активным в течение полугода, он не боится высушивания или замораживания, поэтому может жить практически в любом климате.
Человек, который заразился полиомиелитом, может перенести болезнь без видимых симптомов, однако всё это время он будет опасен для окружающих. Вне зависимости от наличия симптомов, больной человек является переносчиком и распространителем инфекции. Главная опасность полиомиелита в том, что он поражает оболочку спинного мозга, а вместе с ней и двигательные нервные клетки, что приводит к их гибели. Полиомиелит может вызвать паралич отдельных групп мышц и привести к их атрофии, в результате человек превращается в инвалида.
Борьба с полиомиелитом
Вспышки полиомиелита периодически возникают в разных уголках планеты. Активная борьба с заболеванием проходила в середине прошлого века в Европе и Северной Америке, тогда и была создана эффективная вакцина против вируса. В СССР против детей активно прививали против полиомиелита, поэтому к 1961 году болезнь удалось победить.
Почти полвека врачи в Советском Союзе, а затем и в России не сталкивались с новыми случаями заболевания, однако в 2010 году вспышка полиомиелита была зафиксирована в Таджикистане. Тогда вирусом заразились около 700 человек, а 26 из них умерли. Довольно быстро вирус проник и в России, причём это оказался “дикий штамм” вируса, который ранее обнаруживали только в Индии, Пакистане и Афганистане. Было решено пересмотреть подход к вакцинации.
Какая прививка делается от полиомиелита?
Родители часто спрашивают, в каком возрасте делается прививка от полиомиелита? На этот вопрос может ответить врач, поскольку многое зависит от плана прививок и от того, какой препарат используется для вакцинации. До 2010 года в России не было зафиксировано ни одного случая заболевания полиомиелитом, поэтому детей прививали при помощи инактивированной вакцины, в составе которой не было живых вирусов. Инъекции препарата делали ребёнку в первые два года жизни, а затем проводили ревакцинацию в 14 лет. К сожалению, инактивированная, т.е. “мёртвая” вакцина, не способна обеспечить ребёнку защиту от “дикого штамма” полиомиелита, поэтому инактивированную вакцину решили заменить “живой”.
В составе “живой” вакцины содержатся живые, но ослабленные вирусы, считается, что живая вакцина помогает организму выработать необходимый иммунный ответ на “дикий штамм” поливируса. Однако живую вакцину не применяют на протяжении всего курса вакцинации, первые две прививки малышам по-прежнему делают с использованием инактивированной вакцины.
Нужно ли бояться “живой” вакцины?
Некоторые родители боятся прививать ребёнка живой вакциной, поскольку считают, что она может спровоцировать развитие реального заболевания, однако опасения беспочвенны. В некоторых случаях действительно могут наблюдаться осложнения после введения вакцины, но это, как правило, местные аллергические реакции, которые не имеют ничего общего с полиомиелитом. Кроме того, первые две прививки ребёнку делают с использованием инактивированной вакцины, это позволяет сформировать иммунитет от штаммов вируса, которые находятся в живой вакцине, и избежать осложнений. После первых двух прививок можно без риска использовать живую вакцину.
Такая схема вакцинации не является новой или экспериментальной, её многие годы успешно применяют в разных странах. ВОЗ также отмечала её эффективность. Однако в некоторых случаях от использования живой вакцины врачи всё-таки отказываются. Это происходит, если речь идёт о малышах с ВИЧ-инфекцией или о детях, которые родились у ВИЧ-инфицированных родителей. Также живой вакциной не прививают детей с первичным иммунодефицитом.
Как понять, какую вакцину против полиомиелита использует врач?
Информацию о том, какая вакцина будет использоваться для прививки и почему, родителям даёт врач-педиатр. Он также отвечает на все вопросы о прививке и препарате, говорит о возможных реакциях организма и о рекомендуемом графике прививок. Но отличить инактивированную вакцину от живой можно и без помощи врача, нужно только посмотреть, куда делается прививка от полиомиелита.
Инактивированную вакцину вводят ребёнку при помощи шприца, а живую капают в рот. Первые прививки нужно сделать ребёнку в возрасте до 6 месяцев, затем вакцину можно будет заменить на живую. Важно, чтобы все прививки были сделаны вовремя, тогда живой вакцины, да и самой болезни, можно будет не бояться.
Азбука прививок: кому, когда, зачем? Иммунизация против полиомиелита
Полиомиелит – тяжелое инфекционное заболевание, вызываемое вирусами полиомиелита типов 1,2,3 и поражающее преимущественно детей раннего и среднего возраста. Последствиями тяжелой формы полиомиелита являются паралич конечностей и инвалидизация.
Полиомиелит — болезнь весьма древняя. Так, в Древнем Египте обнаружены мумии с костными деформациями, типичными для полиомиелита (4 век до нашей эры). Свидетельством распространения полиомиелита в Древнем Египте является также найденное в одном из храмов Мемфиса настенное изображение жреца с атрофированной и деформированной ногой — характерным последствием паралитического полиомиелита (2 век до нашей эры).
Гиппократ (4 век до нашей эры) описывает вспышку паралитических заболеваний, соответствующих по клинической картине заболеванию полиомиелит (атрофия парализованных конечностей).
В конце XX века полиомиелит у детей был очень распространен во всем мире. Ежедневно он вызывал паралич у тысячи малышей. Поэтому в 1988 году Всемирная Организация Здравоохранения с участием правительств большинства стран создала Глобальную инициативу по ликвидации полиомиелита. Это помогло за 20 лет снизить заболеваемость во всем мире почти на 99%.
В 50-е годы в мире и в нашей стране начался резкий подъем заболеваемости полиомиелитом, количество паралитических форм в России достигло в 1958 году 10363 случаев. Только массовая иммунизация детей в 1959-1960 годах привела к резкому снижению заболеваемости (в 210 раз). В 1995 году был вновь отмечен подъем заболеваемости полиомиелитом в Чеченской Республике, где была зарегистрирована вспышка полиомиелита, вызванная диким полиовирусом, возникшая в результате социальной нестабильности на этой территории и ослабления прививочной работы. В 2010 году в России были выявлены 14 случаев полиомиелита, вызванного диким вирусом 1-го типа, которые были занесены из Таджикистана. В Тульской области последний случай полиомиелита (вакциноассоциированного) зарегистрирован в 2004 году.
Источником инфекции при полиомиелите является человек (больной или вирусоноситель). Выделение вируса в окружающую среду с отделяемым из носоглотки и с фекалиями начинается в инкубационный период (период от проникновения вируса в организм человека до первых клинических признаков), который продолжается в среднем 5-12 дней. После появления первых симптомов заболевания вирус продолжает выделяться с фекалиями. Поэтому главное значение имеет фекально-оральный механизм передачи инфекции через загрязненные фекалиями воду и пищевые продукты. Выделяют две формы заболевания: паралитическую и непаралитическую.
В 1988 году на 41-й сессии Всемирной ассамблеи здравоохранения была принята резолюция о ликвидации полиомиелита в мире. Это положило начало Глобальной инициативе по ликвидации полиомиелита (ГИЛП). В 1994 году Американский регион ВОЗ был сертифицирован как свободный от полиомиелита. За ним последовали в 2000 году Регион ВОЗ для стран Западной части Тихого океана и в июне 2002 года Европейский регион ВОЗ.
В 1952 году была создана убитая вакцина, применение которой позволило в сотни раз уменьшить заболеваемость полиомиелитом. В 1956 году разработана живая вакцина, которая позже была доработана М. П. Чумаковым. В 1957 году бесплатная вакцина для приема внутрь была признана Всемирной Организацией Здравоохранения (ВОЗ) наиболее действенной и простой. В России до 1970 года прививки против полиомиелита проводили каждый год, после, в связи с улучшенной обстановкой, их стали проводить 6 раз в течение первых 14 лет жизни человека.
Вакцинация детского населения против полиомиелита в России осуществляется в соответствии с Приказом министерства здравоохранения Российской Федерации от 21.03.2014г. №125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».. Для вакцинации применяют 2 типа вакцин против полиомиелита: живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы) и инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином)
Когда и кого прививают?
На сегодняшний день на территории РФ действует следующая схема вакцинации:
I прививка (ИПВ) – 3 месяца
II прививка (ИПВ) – 4,5 мес. (не ранее, чем через 45 дней после первой)
III прививка (ОПВ) – 6 мес. (не ранее, чем через 45 дней после второй)
I ревакцинация (ОПВ) – 18 мес.
II ревакцинация (ОПВ) – 20 мес.
III ревакцинация (ОПВ) – 14 лет
Если график иммунизации по каким-либо причинам нарушен, вакцинацию следует продолжать с учетом сделанных прививок и сохранением минимальных интервалов между ними.
Лицам, выезжающим в эндемичные по полиомиелиту регионы мира и вакцинированным в детстве любой вакциной рекомендуется введения 1 дозы ИПВ, а лицам не получившим вакцинацию или с неясным вакцинальным статусом рекомендуется полный курс ИПВ по схеме 0-1-12 (0-первая прививка, 1-вторая через один месяц от первой, 12- третья прививка через 12 месяцев от первой), а при невозможности ее проведения – схемы 0-1-2 (0 первая прививка, 1- вторая прививка через один месяц от первой, 2 –вторая прививка через два месяца от второй) или 1 доза с последующей ревакцинацией.
Вакцина от полиомиелита – это специальный препарат, который содержит убитый или сильно ослабленный вирус-возбудитель заболевания. После введения препарата в организм вирус начинается размножаться, способствуя выработке антител. За определенный период времени вирус выводится из организма, и может обеспечивать так называемую «пассивную» иммунизацию.
Сегодня существует два вида вакцин от полиомиелита: инактивированная, которая вводится посредством инъекций, а также живая оральная – препарат, который капается в рот пациенту. Оба вида прививки от полиомиелита содержат все известные типы вируса (всего их существует три), то есть полностью защищают человека от заболевания.
Инактивированные полиомиелитные вакцины (ИПВ):
— «Имовакс полио» (производитель – Бельгия). Вакцина состоит из трех инактивированных типов вируса полиомиелита. Вакцина обладает мягким действием, и разрешена для применения в любом возрасте, в том числе и у ослабленных младенцев, детей с низкой массой тела и т.д. Может использоваться в комбинации с другими вакцинами.
— «Полиорикс» (производитель – Франция). По составу и механизму действия препарат аналогичен вакцине «Имовакс полио».
-«Пентаксим» (производитель – Франция). Вакцина защищает организм сразу от пяти заболеваний (инфекции КДС плюс полиомиелит и гемофильная инфекция), отличается высокой степенью очистки и считается одним из лучших препаратов в Европе.
— «Инфанрикс Гекса» (производитель – Бельгия). Механизм действия этого препарата подобен действию «Пентаксима», однако следует отметить, что коклюшный компонент представлен в этом случае не тремя, а двумя антигенами. То есть, побочные эффекты при использовании прививки «Инфанрикс Гекса» могут быть сильнее.
— «Тетракок» (производитель – Франция). Комбинированная вакцина АКДС с инактивированным («убитым») коклюшным компонентом. Препарат не содержит консерванта (мертиолята), поэтому считается достаточно безопасным для здоровья.
Живые оральные полиомиелитные вакцины (ОПВ). В качестве «живой» вакцины против полиомиелита в России обычно используется вакцина, которая производится в институте им. Чумакова. Это препарат, содержащий три штамма вируса полиомиелита и специальный стабилизатор (магний хлорид). ОПВ зарубежного производства в данное время не существует, так как подобный тип вакцин в странах Европы не используется.
В настоящее время в Российской Федерации с 26.04.2016 года по решению Всемирной Организации здравоохранения применяется: полиомиелитная пероральная двухвалентная живая, аттенуированная, 1 и 3 типов –БиВак полио.
Для чего нужна иммунизация против полиомиелита?
До тех пор пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах. Неспособность ликвидировать полиомиелит в этих остающихся устойчивых очагах может привести к тому, что через 10 лет в мире будет ежегодно происходить до 200 000 новых случаев заболевания.
Иммунный ответ на вакцинацию от полиомиелита во многом зависит от типа вакцины. Так, ответ организма на «живую» вакцину намного сильнее, чем на инактивированную – в этом случае уже после первой инъекции у 95% детей формируется стойкий иммунитет.
Вакцинация по календарю (6 прививок) формирует у ребенка пожизненный иммунитет к полиомиелиту.
Осложнения после вакцинации против полиомиелита.
Реакция здорового малыша на вакцину против полиомиелита не бывает ярко выраженной. Препарат переносится достаточно легко и сильных осложнений не вызывает. После прививки ребенок может быть немного ослаблен, капризен и вял. Также возможен небольшой скачок температуры в пределах 37,5 С. Иногда бывает расстройство пищеварения и диарея.
Противопоказание к вакцинации.
Противопоказаниями к вакцинации являются сильные побочные эффекты на предыдущие прививки. К постоянным противопоказаниям для применения ОПВ относятся: ВИЧ, СПИД или любые другие нарушения иммунитета; злокачественные новообразования.
Временными противопоказаниями для введения обоих типов вакцин являются острые инфекционные или респираторные заболевания, а также обострение хронических болезней. В этом случае вакцинация откладывается до нормализации состояния ребенка.
Необходимо знать, что в целях профилактики вакциноассоциированного полиомиелита, детей, не имеющих сведений об иммунизации против полиомиелита, не привитых против полиомиелита или получивших менее 3 доз полиомиелитной вакцины, при посещении организованных коллективов, разобщают с детьми, привитыми живой оральной полиомиелитной вакциной.