Натуральная оспа
Натуральная оспа представляет собой инфекционное заболевание человека, относящееся к особо опасным инфекциям, вызываемое вирусом Orthopoxvirus variola, характеризующееся лихорадкой, интоксикацией и специфическими высыпаниями на коже и слизистых оболочках. Распространение натуральной оспы происходит аэрозольным путем, при этом возбудитель настолько устойчив в воздушной среде, что может вызывать заражение людей, находящихся не только в одной комнате с больным, но и в соседних помещениях. В середине 70-х годов ХХ века полная ликвидация натуральной оспы в развитых странах привела к отмене профилактической вакцинации против этого заболевания.
Общие сведения
Натуральная оспа представляет собой инфекционное заболевание человека, относящееся к особо опасным инфекциям, вызываемое вирусом Orthopoxvirus variola, характеризующееся лихорадкой, интоксикацией и специфическими высыпаниями на коже и слизистых оболочках.
Характеристика возбудителя
Вирус Orthopoxvirus variola входит в группу вирусов оспы животных и человека, устойчив в окружающей среде, легко переносит понижение температуры и высыхание, может сохранять жизнеспособность при замораживании в течение нескольких лет. При комнатной температуре сохраняется в оспенных корочках до года, в мокроте и слизи – до трех месяцев. При нагревании до 100° С вирус в высушенном виде погибает только через 5-10 минут.
Резервуаром и источником оспы является больной человек. Выделение вируса происходит на протяжении всего периода высыпаний, в особенности заразны больные в первые 8-10 дней. Бессимптомное и реконвалесцентное носительство не отмечается, хронизация не характерна. Преимущественная локализация возбудителя в организме человека – слизистые оболочки ротовой полости, носа, глотки, верхних дыхательных путей, выделение происходит с кашлем, чиханием, в процессе дыхания. Кожа так же может служить местом выделения возбудителя.
Натуральная оспа передается по аэрозольному механизму преимущественно воздушно-капельным и воздушно-пылевым путями. Аэрозоль с возбудителем способен перемещаться с током воздуха на значительное расстояние, поражая людей, располагающихся в одной комнате с больным, и проникая в соседние помещения. Оспа имеет тенденцию к распространению в многоэтажных многоквартирных помещениях, лечебных учреждениях, скученных коллективах.
Естественная восприимчивость человека – высокая. Неиммунизированные лица заражаются в подавляющем большинстве случаев, процент невосприимчивых лиц составляет не более 12 из 100 непривитых (в среднем 5-7%). После перенесения заболевания формируется стойкий длительный (более 10 лет) иммунитет.
Симптомы натуральной оспы
Инкубационный период натуральной оспы обычно составляет 9-14 дней, может увеличиваться до 22 дней. Выделяют периоды заболевания: продромальный (или период предвестников), высыпаний, нагноения и реконвалесценции. Продромальный период длится от двух до четырех дней, отмечается лихорадка, симптомы интоксикации (головная боль, озноб, слабость, боли в мышцах, пояснице). В это же время на бедрах и груди может обнаруживаться сыпь, напоминающая экзантему при кори или скарлатине.
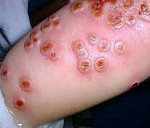
К концу продромального периода лихорадка, обычно, спадает. На 4-5 сутки появляется оспенная сыпь (период высыпания), первоначально представляющая собой мелкие розеолы, прогрессирующие в папулы, а через 2-3 дня – в везикулы. Везикулы имеют вид многокамерных мелких пузырьков, окруженных гиперемированной кожей и имеющих небольшое пупковидное углубление в центре. Сыпь локализуется на лице, туловище, конечностях, не исключая ладони и подошвы, в отличие от ветряной оспы элементы сыпи в одной зоне мономорфны. С прогрессированием сыпи снова нарастает лихорадка и интоксикация.
Выделяют тяжелые клинические формы оспы: папулезно-геморрагическую (черная оспа), сливную и оспенную пурпуру. Среднетяжелое течение имеет оспа рассеянная, легкое – оспа без сыпи и температуры: вариолоид. В такой форме оспа протекает обычно у привитых лиц. Характерны редкие высыпания, не оставляющие после себя рубцов, интоксикационные симптомы отсутствуют.
Осложнения натуральной оспы
Чаще всего натуральная оспа осложняется инфекционно-токсическим шоком. Отмечают осложнения воспалительного характера со стороны нервной системы: миелиты, энцефалиты, невриты. Есть вероятность присоединения вторичной инфекции и развития гнойных осложнений: абсцессов, флегмон, лимфаденитов, пневмонии и плеврита, отитов, остеомиелита. Может развиться сепсис. После перенесения оспы могут остаться последствия в виде слепоты или глухоты.
Диагностика и лечение натуральной оспы
Диагностика натуральной оспы производится с помощью вирусоскопического исследования с использованием электронного микроскопа, а так же вирусологическими и серологическими методами: микропреципитация в агаре, ИФА. Исследованию подлежит отделяемое оспенных пустул и корочки. С 5-8 дня заболевание возможно определение специфических антител с помощью РН, РСК, РТГА, ИФА.
Лечение натуральной оспы заключается в назначении противовирусных препаратов (метисазон), введении иммуноглобулинов. Кожу, пораженную оспенной сыпью, обрабатывают антисептическими средствами. Дополнительно (ввиду гнойного характера инфекции) назначается антибиотикотерапия: применяют антибиотики групп полусинтетических пенициллинов, макролидов и цефалоспорины. Симптоматическая терапия заключается в активной дезинтоксикации с помощью внутривенной инфузии растворов глюкозы, водно-солевых растворов. Иногда в терапию включают глюкокортикоиды.
Прогноз и профилактика натуральной оспы
Прогноз зависит от тяжести течения и состояния организма больного. Привитые лица, как правило, переносят оспу в легкой форме. Тяжело протекающая оспа с геморрагическим компонентом может закончиться смертью.
В настоящее время специфическая профилактика оспы производится с целью не допустить ее завоза из эпидемически опасных регионов. Ликвидация оспы в развитых странах достигнута благодаря массовой вакцинации и ревакцинации населения на протяжении нескольких поколений, в настоящее время плановая всеобщая вакцинация нецелесообразна. В случае выявления больного натуральной оспой, осуществляют его изоляцию, а так же производят карантинные мероприятия в отношении всех, имевших контакт с больным. В очаге инфекции производят тщательную дезинфекцию, контактных лиц вакцинируют в течение первых трех дней с момента контакта.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
К концу первых суток наступает период разгара заболевания. К первым симптомам ветрянки относятся нарастающая интоксикация, явственная слабость, температура тела до 38-39 ℃. В этот период наиболее характерным признаком, позволяющим поставить правильный диагноз, является появление характерной пятнисто-везикулёзной сыпи. Первые элементы локализуются на волосистой части головы и за ушами, далее происходит распространение сыпи на туловище и конечности. Характерно, что лицо поражается позже остальных частей тела. Элементы сыпи появляются сериями с интервалом 12-48 часов, каждое новое высыпание сопровождается повышением температуры тела, новые элементы появляются между старыми и их число увеличивается, что обуславливает выраженный полиморфизм высыпаний. Как только температура тела нормализуется, в течении 2-3 дней можно говорить о процессе выздоровления и окончании периода высыпаний.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы
Входные ворота инфекции — слизистая оболочка верхних дыхательных путей, где начинается размножение и централизация вируса. Далее по лимфатическим путям вирус попадает в кровоток и начинает своё распространение по всем органам и системам человеческого организма.
Излюбленная локализация вируса ветряной оспы — это клетки эпителия кожи и слизистых оболочек — образование везикул. При генерализованных формах поражаются и внутренние органы, нервные ганглии (тройничный, лицевой нерв), где вирус сохраняется длительное время. При снижении иммунологической резистентности наступает «возврат» инфекции, вирус по чувствительным нервам поднимается к коже и вызывает специфические изменения (опоясывающий лишай). [1]
Классификация и стадии развития ветряной оспы
1. По клинической форме:
2. По степени тяжести:
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
Неспецифические осложнения:
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
Консультация доктора необходима при высокой температуре тела (38-39 ℃) и появлении сыпи на коже.
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний
Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Натуральная оспа
Натуральная оспа – это инфекционное вирусное заболевание, которое относится к наиболее опасным для человека инфекциям и протекает остро, сопровождаясь лихорадочным состоянием, сильной интоксикацией организма и множественной специфической сыпью на кожных покровах и слизистых оболочках.
Натуральная оспа, или черная оспа, уже много лет считается побежденным заболеванием. Всеобщая вакцинация свела к минимуму вероятность заболевания этой страшной болезнью. Тем не менее, в некоторых странах периодически возникают вспышки заболевания натуральной оспой. Поэтому, существует риск возникновения «привозной» оспы. Кроме того, у привитых лиц тоже существует опасность заражения, но протекает болезнь в более легкой форме.
Симптомы натуральной оспы
Симптомы натуральной оспы проявляются через одну, две, а иногда три недели после заражения вирусом Orthopoxvirus variola (натуральной оспы). Выражены сначала лихорадкой, головной болью, болевыми ощущениями в области поясницы, в мышцах, ознобом. Начинают появляться редкие высыпания, схожие с коревой или скарлатинной сыпью. Затем высыпания приобретают характерный оспенный вид, пузырьки сыпи распространяются по всему телу. Позже начинается нагноение, образуются гнойные болезненные пустулы, температура тела резко повышается. Через несколько дней на месте вскрывшихся нагноений образуются черные корочки, и начинается мучительный зуд. Заболевание может отягощаться различными осложнениями.
Лечение натуральной оспы
Лечение натуральной оспы нашими специалистами проводится с применением наиболее современных методик лекарственной терапии, предусмотренных в подобных ситуациях. Специальным исследованием подтверждается или опровергается диагноз натуральной оспы. После подтверждения диагноза проводятся соответствующие медицинские мероприятия, сообразно тяжести течения заболевания и наличия осложняющих факторов.
Консультация и прием врача
Более подробную информацию Вы можете узнать по телефонам указанным на сайте или обратиться в наш Медицинский Центр. Мы работаем Без Выходных с 8.00 до 22.00 по адресу: г.Москва ВАО (Восточный Административный Округ) Сиреневый Бульвар 32А
Управление Роспотребнадзора по Республике Марий Эл
Управление Роспотребнадзора по Республике Марий Эл
Эпидемиологический надзор
Оспа
Оспа натуральная (variola vera) − антропонозная вирусная инфекционная болезнь с аспирационным механизмом передачи инфекции, характеризующаяся интоксикацией, лихорадкой, пустулезно-папулезной сыпью и высокой летальностью.
Болезнь ликвидирована в октябре 1977 г., что было сертифицировано Генеральной Ассамблеей ВОЗ в мае 1980 г.
Вместе с тем мероприятия по эпидемиологическому надзору за натуральной оспой продолжаются, в частности проводятся исследования поксвирусов животных (например, возбудителей оспы обезьян, белой оспы), которые могут в результате мутации стать вирулентными для человека, хотя вероятность этого представляется возможной в весьма отдаленном будущем.
Возбудитель − ДНК-содержащий вирус
При тяжелой геморрагической оспе («черная оспа») летальность равна 70-100 %, при сливной − 50-70 %, среднетяжелой − 5-10 %, при легкой (вариолоид, оспа у привитых) − 2-3 %. При доброкачественной форме натуральной оспы летальность составляет менее 2 %.
Оспа обезьян− зоонозная природно-очаговая вирусная инфекционная болезнь, характеризующаяся лихорадкой, общей интоксикацией и появлением экзантемы, сходной с высыпаниями при натуральной оспе.
Возбудитель − вирус, относящийся к семейству поксвирусов.
Вирус впервые был выделен в 1958 г. от больных обезьян. По своим свойствам сходен с другими представителями группы оспы. В антигенном отношении вирус оспы обезьян стоит ближе к вирусу натуральной оспы, чем к вирусам коровьей оспы и осповакцины.
Заболевания наблюдались в ряде стран Западной и Центральной Африки (Заир, Либерия, Сьерра-Леоне, Нигерия и др.). В основном регистрировались спорадические случаи, иногда − небольшие групповые заболевания. Около 10% всех случаев составляют заболевания, вызванные заражением человека от человека. Были случаи оспы обезьян, в семьях заболевших (протекали легко), третичной передачи не наблюдалось. Заболели лица, не получавшие прививок против натуральной оспы.
Инкубационный период длится около 2 недель. Клиническая симптоматика оспы обезьян весьма сходна с проявлениями натуральной оспы. Заболевание протекает легче, чем при натуральной оспе. Летальность составляет 10-15 %.
Инкубационный период − 22 дня (от 5 до 22 суток). У привитых противооспенной вакциной − от 15 до 17 суток.
Источник инфекции − больной человек или труп умершего от оспы.
Пути передачи возбудителя инфекции:
−воздушно-капельный и воздушно-пылевой (при рассеивании вируса с капельками слизи и слюны, особенно при кашле и чихании, при разговоре с больным);
−контактно-бытовой (при контакте с вещами больного или предметами обстановки, загрязненными слизью, гноем и корочками с пораженной кожи, содержащими вирус).
−при общении с больным, при соприкосновении с его вещами или предметами обстановки, загрязненными слизью, гноем и корочками с пораженной кожи, фекалиями, мочой больного, содержащими вирус;
Натуральная оспа (variola vera). Клиническая картина. Лечение. Профилактика.
Краткие исторические сведения
Палеонтологические находки и письменные памятники свидетельствуют о том, что оспа была известна жителям Древнего Египта, Индии и Китая. Первый официально задокументированный случай оспы датируется 1157 г. до н.э. (смерть египетского фараона Рамзеса V). Первый китайский трактат об оспе относится к 1122 г. до н.э. В VII веке н.э. оспу завозят из Египта в страны Южной Европы морским путём; она получает дальнейшее распространение в период крестовых походов и к XVI веку становится эпидемичной в странах Восточного полушария. Во второй половине XVI века испанские и английские колонизаторы завозят оспу на американский континент, в результате чего только в одной Мексике от заболевания погибло 3 млн ацтеков. В последующем оспа получила повсеместное распространение и до начала 30-х годов XX века оставалась глобальной инфекцией.
Основные эпидемиологические признаки. В 50-е годы XX века оспа ежегодно регистрировалась в 47-83 странах. В 60-70-е годы последние форпосты оспы сохранялись в странах Азии и Африки. Наиболее опасные в эпидемическом отношении очаги сохранялись на азиатском континенте, где была распространена так называемая «чёрная» оспа, от которой погибал каждый четвёртый больной. И в европейские страны чаще всего оспа заносилась именно из стран Азии (Индии, Цейлона, Бангладеш, Пакистана и др.).
Завозная оспа не имела таких чётких эпидемиологических характеристик. Очаги завозной оспы возникали в странах, уже освободившихся от неё, в любое время года (в зависимости от времени завоза). Размеры возникавших очагов зависели от сроков постановки правильного диагноза первому больному, прибывшему из эндемичной по оспе страны. Поскольку первые больные оспой оказывались часто госпитализированными с ошибочным диагнозом, то и очаги групповых заболеваний формировались преимущественно как госпитальные вспышки. По мере развития авиации в послевоенные годы в завозе оспы возрастала роль воздушного транспорта.
После 1973 г. завоз оспы в страны Европы прекратился. Большинство случаев завоза оспы приходилось на периоды с декабря по апрель, т.е. периоды сезонного подъёма заболеваемости в странах Азии. На один завозный случай заболевания в среднем приходилось 2-5 случаев повторных заболеваний («местных»). Большое значение имела настороженность врачей общей сети по отношению к оспе в тех случаях, когда за медицинской помощью обращался больной, недавно прибывший из стран Азии или Африки. В случаях неправильной или поздней диагностики из числа заразившихся от первого больного заболевали давно привитые (более 7-10 лет тому назад) и непривитые. У привитых заболевания протекали с летальным исходом.
Дополнительная локализация возбудителя оспы в клетках эпидермиса играет существенную роль в длительном сохранении вируса вне организма человека (в нательном и постельном белье, постельных принадлежностях и одежде больного, на предметах, которыми он пользовался и на которых возбудитель фиксируется с выделениями из элементов кожной сыпи). При переборке и сортировке необеззараженных вещей (белья, одежды и предметов, которыми пользовался больной), при их вытряхивании или дальнейшем использовании образуется вторичный аэрозоль, приводящий к заражению воздушно-пылевым путем. Оспа обладает высокой потенциальной способностью к распространению в многоэтажных зданиях, лечебных учреждениях, казармах, общежитиях, школах.
Естественная восприимчивость людей. К оспе восприимчиво подавляющее большинство неиммунных людей. Прослойка естественно резистентных к оспе лиц не превышает 12% (в среднем 5-7%). У остальных степень восприимчивости различна. Часть больных (от 12 до 40%) погибает. У переболевших вырабатывается напряжённый постинфекционный иммунитет, сохраняющийся не менее 10 лет.
В результате перенесённого заболевания формируется стойкий иммунитет. Однако у лиц с группой крови А(II) антигенное родство вируса натуральной оспы с эритроцитами человека обусловливает слабое формирование иммунитета и высокую летальность.
Инкубационный период составляет 9-14 дней, изредка удлиняясь до 22 дней. В течении болезни выделяют четыре периода: продромальный, или предвестников (2-4 дня), периоды высыпания (4-5-е сутки), нагноения (7-10-е сутки) и реконвалесценции (20-30-е сутки).
Продромальный период характеризуется внезапным повышением температуры тела, интоксикацией, болями в поясничной области, миалгиями. Иногда появляется кореподобная или скарлатиноподобная сыпь, локализующаяся в области бедренного треугольника (треугольник Симона) или грудных треугольников. К концу продромального периода температура тела снижается.
Период реконвалесценции начинается с 4-5-й недели болезни. Температура тела нормализуется, состояние больного постепенно улучшается. В этот период происходят массовое отпадение корочек и интенсивное шелушение. На местах бывших оспенных элементов образуются рубцы, которые бывают достаточно глубокими и придают коже «рябой» вид.
Натуральную оспу в разгар заболевания прежде всего необходимо дифференцировать от ветряной оспы. При последней области ладоней и подошв не поражаются элементами сыпи, а на отдельных участках кожи можно видеть одновременно элементы сыпи от пятна до везикул и корочек. При ветряной оспе пузырьки однокамерные, легко спадаются при прокалывании.
В начальный период натуральной оспы проводят дифференциальную диагностику с корью и скарлатиной. Необходимо сосредоточить внимание на типичном для натуральной оспы расположении продромальной сыпи (треугольник Симона, грудные треугольники).
Инкубационный период составляет 9-14 дней, изредка удлиняясь до 22 дней. В течении болезни выделяют четыре периода: продромальный, или предвестников (2-4 дня), периоды высыпания (4-5-е сутки), нагноения (7-10-е сутки) и реконвалесценции (20-30-е сутки).
Продромальный период характеризуется внезапным повышением температуры тела, интоксикацией, болями в поясничной области, миалгиями. Иногда появляется кореподобная или скарлатиноподобная сыпь, локализующаяся в области бедренного треугольника (треугольник Симона) или грудных треугольников. К концу продромального периода температура тела снижается.
Период реконвалесценции начинается с 4-5-й недели болезни. Температура тела нормализуется, состояние больного постепенно улучшается. В этот период происходят массовое отпадение корочек и интенсивное шелушение. На местах бывших оспенных элементов образуются рубцы, которые бывают достаточно глубокими и придают коже «рябой» вид.
Натуральную оспу в разгар заболевания прежде всего необходимо дифференцировать от ветряной оспы. При последней области ладоней и подошв не поражаются элементами сыпи, а на отдельных участках кожи можно видеть одновременно элементы сыпи от пятна до везикул и корочек. При ветряной оспе пузырьки однокамерные, легко спадаются при прокалывании.
В начальный период натуральной оспы проводят дифференциальную диагностику с корью и скарлатиной. Необходимо сосредоточить внимание на типичном для натуральной оспы расположении продромальной сыпи (треугольник Симона, грудные треугольники).
Проводят вирусоскопическое (электронная микроскопия), вирусологическое и серологическое исследование (микропреципитация в агаре, ИФА) содержимого пузырьков, отделяемого пустул и корочек.
Назначают противовирусные препараты (метисазон по 0,6 г 2 раза в день курсом 5-6 сут), противооспенный иммуноглобулин 3-6 мл внутримышечно. Поражённые участки кожи и слизистых оболочек обрабатывают антисептиками. Учитывая наличие гнойной инфекции, больным назначают антибиотики широкого спектра действия (полусинтетические пенициллины, макролиды, цефалоспорины). Проводят активную дезинтоксикационную терапию с применением инфузионных растворов и в некоторых случаях глюкокортикоидов и других средств борьбы с синдромом интоксикации.
Натуральная оспа как нозологическая форма ликвидирована в глобальном масштабе. Это означает, что ликвидирована фаза резервации возбудителя оспы (на земном шаре не осталось ни одного заражённого человека, а вирусы, попавшие на объекты внешней среды, погибли). Можно ли все знания и опыт борьбы с оспой «сдать в архив»? К сожалению, остаётся ряд проблем, из которых две являются весьма важными.
Вторая проблема связана с возможностью активации вируса обезьяньей оспы и проникновением его в человеческую популяцию в связи с прекращением прививок против натуральной оспы во всём мире и в том числе на Африканском континенте. Некоторые исследователи не исключают возможность адаптации вирусов зоонозной оспы к человеческому организму в условиях тотального отсутствия иммунитета к оспе вследствие прекращения прививок. В Заире, Либерии, Нигерии, Сьерра-Леоне и других странах Африки регулярно выявляют случаи заболевания оспой обезьян. Зарегистрированы и случаи передачи вируса обезьяньей оспы от больного человека здоровому. Поэтому необходимы многолетние наблюдения, дополняемые в рамках ВОЗ строгим эпидемиологическим надзором за заболеваниями, протекающими с лихорадкой, сыпью, особенно в тропических странах.
Эффективная профилактика натуральной оспы, а в последующем и её ликвидация в мировом масштабе достигнуты благодаря проведению двух групп мероприятий.
Прививки расценивались также одним из обязательных противоэпидемических мероприятий. С января 1980 г. в СССР прививки населению были отменены, ас 1981 г. они были отменены и в войсках.
Вторая группа мероприятий проводилась в соответствии с требованиями Международных медико-санитарных правил и была направлена на предупреждение завоза оспы из эндемичных регионов в другие страны. Сюда относились:
Другими государствами организовывались и проводились:
По результатам осмотра транспортных средств, пассажиров и экипажа принимались соответствующие меры по предупреждению завоза оспы на территорию страны.
В 1979 г. глобальная комиссия по сертификации ликвидации оспы в мире подтвердила факт полной ликвидации оспы. На XXXIII сессии ВОЗ в 1980 г. было официально объявлено о ликвидации оспы на Земле.
Источник: «Инфекционные болезни и эпидемиология» В.И Покровский, 2007