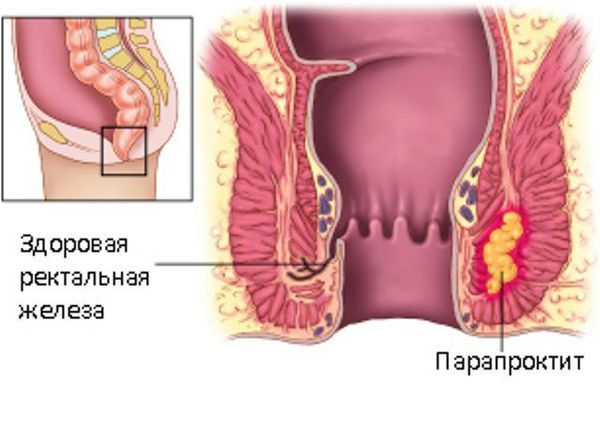
Сидячая работа и малоподвижный образ жизни – настоящий бич человечества, последствием которого становится нарушение кровообращения в сосудах малого таза и гнойные воспалительные болезни прямой кишки. Все это способствует возникновению благоприятных условий для развития инфекционного процесса, один из видов которого – острый подкожный парапроктит.
Гнойное воспаление подкожно-жировой клетчатки возникает вследствие проникновения болезнетворных микроорганизмов в ткани перианальной области. Клетки иммунной системы начинают атаковать бактерии, и, если им не удается их нейтрализовать, патогенная микрофлора стремительно размножается, что в результате приводит к гнойному расплавлению тканей и парапроктиту.
Инфекционные агенты могут проникнуть в подкожный слой несколькими путями. Наиболее распространенные из них:
В Юсуповской больнице применяются наиболее современные методы лечения данной патологии, которые помогают быстро избавиться от неприятных симптомов. Если не лечить заболевание своевременно, оно может осложниться, перейти в хроническую форму и рецидивировать в будущем. В Юсуповской больнице вас осмотрит высококвалифицированный врач-колопроктолог. Доктор назначит исследования, которые помогут оценить степень тяжести заболевания и отличить его от других патологий.
Мы применяем разные виды лечения острого подкожного парапроктита. Для каждого пациента подбирается оптимальный. Наши опытные врачи проводят вмешательство быстро, без боли. Благодаря короткому периоду реабилитации, пациент может в кратчайшие сроки вернуться домой и заниматься привычными делами.
Симптомы и виды острого подкожного парапроктита
Для подкожного парапроктита характерна типичная симптоматика классического поверхностного воспаления. Заболевание всегда начинается остро, с появления ощущения плотной припухлости, которая с течением времени имеет тенденцию к увеличению и появлении сильной боли в промежности.
Боль при парапроктите интенсивная, постоянная, сначала ноющая, а затем, со второго-третьего дня пульсирующая, её сила увеличивается, особенно при дефекации. Это заставляет человека сдерживать акт испражнения и приводит к возникновению запора.
Если пациент вовремя не обратился за медицинской помощью, и болезнь достигла этой фазы развития, это означает, что воспаление стало гнойным, а область уплотнения значительно увеличилась. Кожа над областью воспаления становится натянутой, горячей, красно-цианотичного цвета.
Примерно через сутки уплотнение размягчается, поэтому при надавливании кожа может прорваться, тогда гнойное содержимое вытекает наружу и остается дефект кожи – рана, которая продолжает сочится сукровицей и гноем. Вместе с эти уменьшаются болевые ощущения и воспалительные реакции.
Местные симптомы парапроктита всегда сопровождаются общими проявлениями. У пациентов повышается температура тела до субфебрильных и даже фебрильных цифр, они могут жаловаться на общую слабость, разбитость, недомогание. При этом снижен аппетит, может присутствовать тошнота и даже рвота. Из-за недостатка жидкости возникает сухость во рту. Эти симптомы значительно уменьшаются в случае самопроизвольного вскрытия гнойника и излития гнойного содержимого.
Выделяют несколько различных видов парапроктита. По кодам МКБ их классифицируют для удобства формулировки диагноза и во избежание путаницы между врачами всего мира. В первую очередь, применяется деление по локализации. В зависимости от расположения воспалившейся крипты внутри прямой кишки, парапроктит бывает:
Ход распространения гноя по отношению к анальному сфинктеру может быть различным, поэтому выделяют следующие виды:
Вероятность возникновения парапроктита возрастает в разы при наличии некоторых сопутствующих заболеваний:
Диагностика острого подкожного парапроктита
Диагностика острого подкожного парапроктита начинается с беседы с врачом. Часто пациенты обращаются к хирургу общего профиля или проктологу. Специалист подробно выясняет жалобы больного, уточняет их характер и время возникновения. Дополнительно расспрашивает о сопутствующих заболеваниях и их лечении, постоянном приеме каких-либо препаратов.
Особенное внимание во время расспроса уделяется патологиям желудочно-кишечного тракта: болезни Крона, неспецифическому язвенному колиту, наличию геморроидальных узлов и трещин анального отверстия, возникновению желудочных кровотечений или появлению крови в процессе или после акта дефекации. Врачу важно знать о вероятной возможности возникновения аллергических реакций на лекарственные средства.
Далее проводят осмотр места болезни. По его результатам выявляют характерные симптомы парапроктита в виде большой гиперемированной припухлости, нередко с белой гнойной точкой. Эта область окружена плотным горячим инфильтратом отечных тканей. В ходе осмотра врач дополнительно отмечает для себя наличие или отсутствие трещин и геморроя.
Пальпация при парапроктите состоит из пальцевого исследования полости прямой кишки. Врач определяет наличие плотного, крайне болезненного и отечного гнойника.
Иногда при распространенном гнойном воспалительном процессе используют специальный метод исследования, такой как фистулография. Это рентгенологическое обследование, с помощью которого уточняют локализацию, размеры воспалительного очага, ход распространения гноя, используя рентгеноконтрасные вещества.
В особо тяжелых случаях выполняют ультразвуковую диагностику. Она тоже дает информацию о форме, границах, наличии карманов и затеков и их точном расположении.
Параллельно проводят клинический анализ крови. При подкожном парапроктите повышена скорость оседания эритроцитов и количество лейкоцитов, причем в большей степени нейтрофильной их фракции.
Специалисты Юсуповской больницы используют современные методы диагностики парапроктита. Особенностью подхода является полное отсутствие дискомфорта благодаря применению обезболивающих препаратов.
Мы используем профессиональное, надежное оборудование, индивидуально изучаем историю болезни каждого пациента.
Осложнения при подкожном парапроктите
Осложнения при подкожном парапроктите чаще возникают при несвоевременном обнаружении и лечении гнойного процесса. Перечень проблем, которые могут возникнуть вследствие парапроктита, внушителен. Наиболее распространенные из них:
Прогноз при подкожном парапроктите
Прогноз в отношении жизни при парапроктите благоприятный, особенно при подкожной поверхностной форме и отсутствии тяжелых септических осложнений. Трудоспособность не страдает в случае правильной лечебной тактики и полноценной реабилитации, которая продолжается примерно три недели.
Если случился подкожный парапроктит, лечение в домашних условиях, после хирургического вмешательства, состоит в соблюдении правил гигиены и приеме назначенных медикаментов. Рекомендуется регулярно обмывать послеоперационную область проточной водой с мягкими очищающими средствами, особенно после акта дефекации. Категорически противопоказано греть пораженную область.
Важно скорректировать питание: употреблять больше свежих овощей и фруктов, цельнозерновых каш и хлеба из муки крупного помола. Эти продукты обогащены клетчаткой, которая способствует регулярному и полному опорожнению кишечника.
Врачи рекомендуют проводить иммуннокоррекцию, принимать комплексы витаминов и минералов, заниматься закаливанием и вести активный образ жизни. Нужно много двигаться для предотвращения застоя крови в малом тазу, несколько раз в неделю посещать бассейн, тренажерный зал, занятия аэробикой, фитнесом и совершать обычные пешие прогулки на свежем воздухе.
Парапроктит – относительно нетяжелое заболевание, если его вовремя выявить и начать полноценное лечение. В случае уже возникших осложнений нужно безотлагательно обращаться за медицинской помощью, так как существует угроза распространения гнойного процесса на соседние органы и возникновения сепсиса.
Для грамотного специалиста терапия подкожного парапроктита не составляет особой сложности, и эта болезнь излечивается быстро в амбулаторных или стационарных условиях. Поэтому не стоит затягивать с визитом к врачу при возникновении такой деликатной проблемы, как парапроктит.
Лечение подкожного парапроктита
В первую очередь, стоит сказать, что парапроктит не поддается домашнему лечению. Это серьезное заболевание, которое требует консультации профессионала, тщательного обследования и специализированного лечения.
Лечение парапроктита без операции не проводится, консервативная терапия используется в качестве дополнительного метода. Операции проводят в условиях местной, либо общей анестезии, используют проводниковые методы, например спинномозговую или эпидуральную анестезию.
Выбор метода зависит от площади вовлеченных тканей в воспалительный процесс и общего состояния пациента. Хирурги-проктологи используют два наиболее распространенных метода оперативного вмешательства при парапроктите:
Медикаментозное лечение подкожного парапроктита состоит в применении мощных антибактериальных средств и даже комбинации из двух антибиотиков и противопротозойных препаратов. В последние годы антибактериальные препараты подбирают с учетом чувствительности флоры, которую устанавливают в ходе бактериологического исследования. Лекарства назначают для парентерального введения в виде растворов для инъекций и капельниц. Вводят обезболивающие лекарства, проводится мощная дезинтоксикационная терапия кристаллоидными растворами. Все эти мероприятия помогают предотвратить возникновение осложнений и рецидив парапроктита.
В многопрофильной Юсуповской больнице применяются щадящие методики хирургического вмешательства. Это значительно сокращает послеоперационный период, уменьшает болевой синдром и, самое главное, значимо снижает риск повторного возникновения заболевания и формирования так называемых лигатурных свищей. Записаться за консультацию к проктологу Юсуповской больницы можно по телефону круглосуточной горячей линии.
Что такое парапроктит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьев Д. П., проктолога со стажем в 18 лет.
Определение болезни. Причины заболевания
Острый парапроктит — острое воспаление околопрямокишечной клетчатки, обусловленное распространением воспалительного процесса из анальных крипт и анальных желез.
Около 30% пациентов с аноректальными абсцессами сообщают о возникновении подобных абсцессов ранее, которые либо разрешались спонтанно, либо требовали хирургического вмешательства.
Частота образования абсцессов выше весной и летом. В разных странах и регионах мира нет четкой статистики.
Ранее высказывалось предположение, что существует прямая связь между образованием аноректальных абсцессов и привычками кишечника, частой диареей и плохой личной гигиеной, однако эта связь остается недоказанной.
Пиковая частота аноректальных абсцессов приходится на 30-40 лет. Мужчины страдают в 2-3 раза чаще, чем женщины.
К образованию абсцессов могут приводить аэробные и анаэробные бактерии. Наиболее часто встречающиеся анаэробы: Bacteroides fragilis, Peptostreptococcus, Prevotella, Fusobacterium, Porphyromonas и Clostridium. Наиболее часто встречающиеся аэробы: Staphylococcus aureus, Streptococcus и Escherichia coli.
В более поздних исследованиях был выявлен метициллин-устойчивый S. aureus (MRSA) как микроорганизм, приводящий к образованию абсцессов. [8] [9]
Приблизительно 10% аноректальных абсцессов могут быть вызваны причинами, не связанными с анальными железами, это:
Симптомы острого парапроктита
Классические положения аноректальных абсцессов следующие:
Клиническая картина коррелирует с анатомическим расположением абсцесса (хотя следует иметь в виду, что подкожный абсцесс иногда не является изолированным поверхностным поражением, а представляет собой внешнее проявление более глубокого абсцесса).
Почти все параректальные абсцессы проявляются болью в области промежности и прямой кишки. Пациенты с подкожным абсцессом обычно жалуются на перианальный дискомфорт и зуд. Боль часто вызывается движением и повышением давления на промежность от сидения или дефекации. При ишиоректальных парапроктитах возникает лихорадка, озноб, выраженная боль в промежности, появление инфильтрата.
До 50% пациентов с парапроктитами могут иметь отек вокруг прямой кишки, а у 25% выделения: кровянистые, гнойные или слизистые. [2] [4] Эти пациенты могут также жаловаться на запор, скорее всего, из-за боли при дефекации, но отсутствие запора или даже диарея не исключают диагноза. Большинство пациентов не сообщают об истории лихорадки или озноба.
Патогенез острого парапроктита
Аноректальный абсцесс — заболевание, возникающее преимущественно (
90% случаев) из-за обструкции анальных крипт, [4] возможно при повышении тонуса сфинктера. [6] Инфицирование секрета желез приводит к нагноению и образованию абсцесса в анальной железе. Как правило, абсцесс формируется изначально в межсфинктерном пространстве, а затем распространяется вдоль соседних клетчаточных пространств.
Классификация и стадии развития острого парапроктита
Разнообразие анатомических локализаций первичной инфекции выражается в разных клинических проявлениях. Относительно простой перианальный абсцесс следует отличать от более сложных периректальных абсцессов.
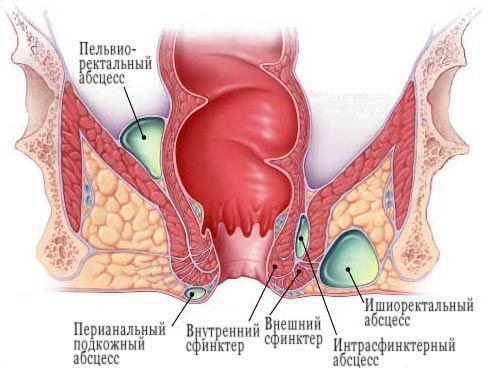
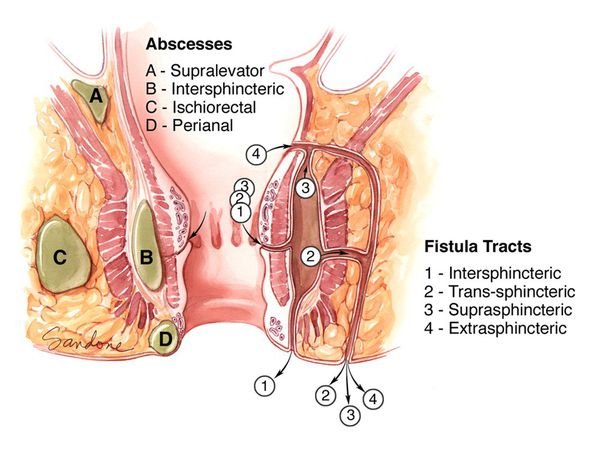
Аноректальные абсцессы классифицируются в соответствии с их анатомическим расположением:
Перианальные (подкожные) абсцессы представляют собой наиболее распространенный тип, на которые приходится примерно 60% зарегистрированных случаев. [1] [2] [3] [4]
Это поверхностное скопление гноя расположено в подкожной клетчатке и не пересекает наружный сфинктер.
Ишиоректальные абсцессы образуются, когда гнойник через наружный сфинктер распространяется в ишиоректальное клетчаточное пространство. Ишиоректальный абсцесс может распространяться через позадианальное пространство в контралатеральную сторону, образуя так называемый подковообразный абсцесс.
Интерсфинктерные абсцессы, третий наиболее распространенный тип, являются результатом нагноения, возникающего между внутренним и внешним анальным сфинктером. Они могут локализоваться полностью в анальном канале, что приводит к сильной боли и может быть обнаружено только путем ректального обследования или аноскопии.
Супралеваторные (тазово-прямокишечные) абсцессы, наименее распространенные из четырех основных типов, могут образовываться из-за проксимального распространения межсфинктерного абсцесса над мышцей, поднимающей задний проход. Эти абсцессы могут быть диагностированы с помощью компьютерной томографии (КТ) и вызывают тазовые и ректальные боли.
Осложнения острого парапроктита
Диагностика острого парапроктита
При оценке жизненно важных систем отклонений, как правило, не находят.
При осмотре промежности отмечается четко выраженный болезненный инфильтрат и гиперемированная кожа, пальпаторно можно определить зону флюктуации (размягчения). [2]
Пациенты с интерсфинктерным абсцессом при пальцевом ректальном осмотре жалуются на локальную болезненность, но иногда осмотр не позволяет идентифицировать межсфинктерный абсцесс.
Редкие супралеваторные (тазово-прямокишечные) абсцессы представляют собой сложную диагностическую проблему. В результате клинического подозрения на интерсфинктерный или супралеваторный абсцесс может потребоваться подтверждение с помощью компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) или анальной ультрасонографии.
Пальцевой осмотр с анестезией может быть полезен в некоторых случаях, поскольку дискомфорт пациента может значительно ограничить оценку локального статуса.
Дифференциальный диагноз:
Лабораторная диагностика
Лабораторная диагностика не является ведущей в постановке диагноза. В общем анализе крови может выявляться, иногда со сдвигом лейкоцитарной формулы влево. 23% пациентов с перианальными абсцессами имеют нормальную температуру и нормальное количество лейкоцитов. [2]
Несмотря на то, что назначение антибиотиков не требуется при вскрытии неосложненных перианальных абсцессов, [21] [22] посев раневого отделяемого, с выделением культуры микроорганизмов, должен проводиться у всех пациентов, с целью выявление новых штаммов бактерий (например, резистентный к метициллину S. aureus ). [1] [2] [8] [9]
Инструментальные методы (КТ, УЗИ и МРТ)
Вспомогательные инструментальные методы требуются при подозрении на абсцесс интерсфинктерный или супралеваторный. [23] [24]
Как правило, использование анальной ультрасонографии ограничивается подтверждением наличия межсфинктерного абсцесса, также может использоваться внутриоперационно, чтобы помочь определить сложный абсцесс или свищ.
КТ обычно используется для диагностики абсцессов супралеваторных. Чувствительность метода 77%. [25]
Трансперинеальная ультрасонография показала хорошие результаты для обнаружения свищей и сбора жидкости в предоперационном планировании с чувствительностью от 85% [26] [27] [28] до 100% [29] или обнаружения хирургически значимого заболевания.
Чувствительность МРТ составляет 91%, что делает его полезным при предоперационном планировании, [30] однако использование МРТ ограничено.
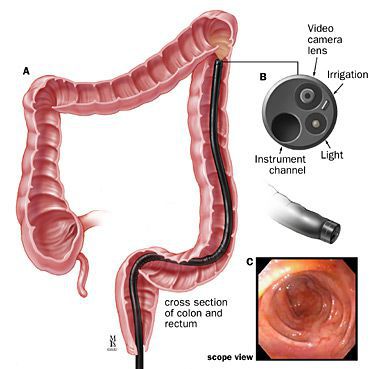
Эндоскопия
Использование эндоскопической визуализации (трансректальной и трансанальной) является отличным способом оценки сложных случаев перианального абсцесса и свища (фистулы). С помощью эндоскопической техники можно четко визуализировать степень и конфигурацию абсцесса и свищей. Эндоскопическая визуализация столь же эффективна, как и фистулография.
Лечение острого парапроктита
Наличие абсцесса является показанием для вскрытия и дренирования. Введение антибиотиков является недостаточным. Задержка хирургического вмешательства приводит к хроническому разрушению тканей, фиброзу и образованию стриктур и может ухудшить анальное удержание.
Адекватный дренаж абсцесса является самым важным фактором в борьбе с прогрессирующей перианальной инфекцией.
Фармакологическая терапия
Рутинное назначение антибиотиков у пациентов с аноректальными абсцессами не требуется, так как нет доказательств ускорения времени заживления или уменьшения частоты рецидивов. Назначение антибиотиков оправдано пациентам с: [1]
Хирургическое вмешательство
Подготовка к оперативному вмешательству не требуется. Оно проводится под спинномозговой анестезией или наркозом.
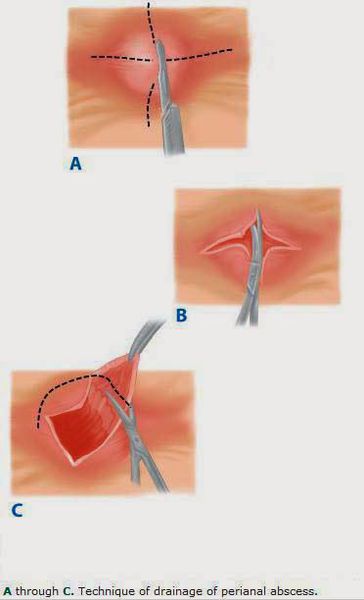
Хирургическое дренирование гнойной полости:
Разрез должен быть сделан как можно ближе к анусу. [1] Гной эвакуируется, а рана заполняется салфеткой с йодопироном. Дренаж устанавливают только для лечения сложных или двусторонних абсцессов. Через 24 часа салфетку удаляют, и пациенту дается указание принимать сидячие ванны три раза в день и после дефекации. Послеоперационные анальгетики и размягчители стула назначают для облегчения боли и предотвращения запора.
Дренирование межсфинктерного абсцесса: в анальном канале делается поперечный разрез ниже зубчатой линии сзади. Выделяется интерсфинктерное пространство и открывается плоскость между внутренним и внешним сфинктерами. Абсцесс вскрывается, оставляется небольшой дренаж, для преждевременного закрытия раны.
Техника дренирования супралеваторных абсцессов определяется положением и этиологией поражения. Оценка с помощью магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ) может исключать внутрибрюшную или тазовую патологию как возможные источники.
Если супралеваторный абсцесс развивается из ишиоректального абсцесса, то дренирование проводится через ишиоректальную ямку. Если абсцесс был вызван продолжением межсфинктерного парапроктита, то дренирование проводится через слизистую.
Если клиническое состояние пациента не улучшится в течение следующих 24-48 часов, необходима переоценка состояния с помощью КТ или повторной операции. Некоторым пациентам с рецидивирующими, тяжелыми абсцессами может потребоваться формирование колостомы.
Прогноз. Профилактика
Общая смертность от аноректальных абсцессов низкая. [2]
Ранние данные указывали на то, что образование абсцесса повторяется примерно у 10% пациентов, причем свищ формируется почти у 50% пациентов. [1] [2] [12]
Более позднее исследование показало, что у 37% пациентов сформировался свищ или возникал рецидив парапроктита (абсцесса). [6]
Что такое парапроктит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 31 год.
Определение болезни. Причины заболевания
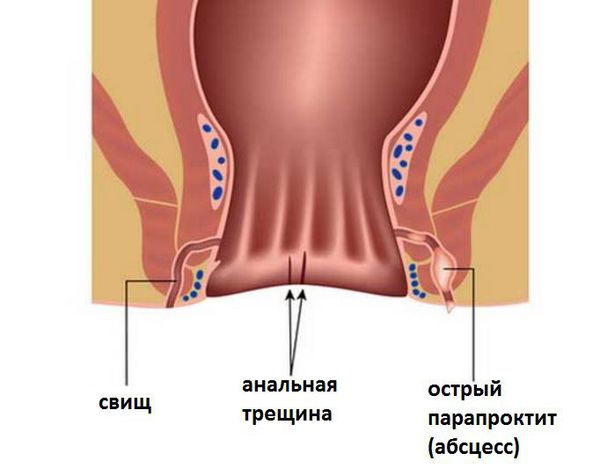
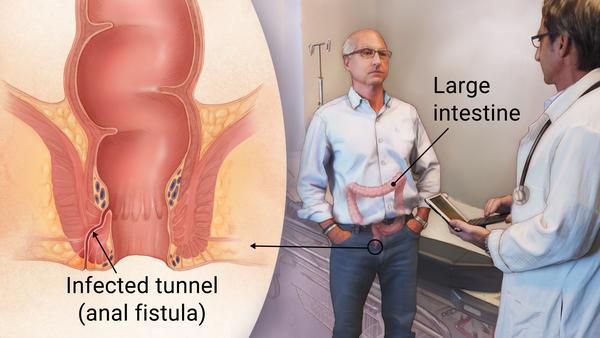
Хронический парапроктит (свищ прямой кишки, анальная фистула) — это длительно существующий воспалительный процесс, представленный свищевым ходом, идущим в параректальной клетчатке, открывающимся в просвет прямой кишки наружным свищевым отверстием (чаще всего представлено анальной криптой) и внутренним свищевым отверстием (на кожных покровах промежности, перианальной области, на ягодицах или во влагалище у женщин). [1] [8]
Возможных причин заболевания несколько. Чаще всего (в 95% случаев) — это проявление ранее перенесённого острого парапроктита с формированием свищевого хода. Реже встречаются свищи другой этиологии: послеоперационные, посттравматические.
Симптомы хронического парапроктита
Пациенты чаще всего жалуются на:
Повышение температуры тела, выраженные боли в анальном канале свидетельствуют об остром воспалении в параректальной клетчатке — сигал неблагополучия, требующий консультации специалиста — врача колопроктолога.
Патогенез хронического парапроктита
Чаще всего патогенетическая картина формирования хронического парапроктита состоит из двух этапов.
На первом этапе в результате попадания микрофлоры (стафилококка, грамотрицательных и грамположительных палочек) через воспалённую или травмированную анальную крипту в параректальной клетчатке возникает острый парапроктит. Реже инфицирование происходит из-за специфических возбудителей туберкулеза, сифилиса, актиномикоза.
Во время воспалительного процесса в анальной железе происходит перекрытие её протока, а также образование в межсфинктерном пространстве абсцесса, прорывающегося в перианальное или параректальное пространство. Переход процесса с воспаленной железы на параректальную клетчатку возможен также лимфогенным путём.
На развитие парапроктита может влиять травмирование слизистой оболочки прямой кишки инородными телами, которые содержатся в кале, а также геморрой, анальные трещины, неспецифический язвенный колит, болезнь Крона, иммунодефицитные состояния.
На втором этапе формируется свищевой ход. Иммунная система пациента пытается ограничить очаг воспаления, стенки гнойника уплотняются за счёт фиброцитов, создавая барьер для распространения инфекции по параректальной клетчатке. При «полном» свище в анальной крипте формируется внутреннее свищевое отверстие, на кожных покровах перианальной области — наружное свищевое отверстие. При неполном свище имеется только одно отверстие. Через него удаляются гнойные выделения.
Парапроктит также может быть вторичным — при распространении воспалительного процесса на параректальную клетчатку с предстательной железы, уретры, женских половых органов. Травмы прямой кишки являются редкой причиной развития парапроктита (травматического).
Классификация и стадии развития хронического парапроктита
В настоящее время в мире специалистами используется множество различных классификаций параректальных свищей. Зарубежными проктологами чаще всего применяется классификация, предложенная Парксом, Хардкастлом и Гордоном (Parks A.G., Stitz R.W.) в 1978 году. В ней выделяются межсфинктерные (45%), транссфинктерные (30%), супрасфинктерные (5%) и экстрасфинктерные (2%) параректальные свищи.
В России используется классификация, отражающая расположение свищевого хода к волокнам сфинктера:
Также все параректальные свищи подразделяются на полные (имеется внутреннее и наружнее свищевое отверстие) и неполные (есть внутреннее свищевое отверстие, но нет наружного). [3] [7]
Течение заболевания чаще всего волнообразное. При закупорке свищевого отверстия гнойно-некротическими массами или грануляционной тканью возникает обострение, могут формироваться новые ходы, затёки.
Разобраться во всех тонкостях, стадия развития заболевания и выбрать оптимальную тактику лечения может только специалист — колопроктолог.
Осложнения хронического парапроктита
Само по себе наличие в организме хронического воспалительного процесса, свищевого хода, особенно с инфильтратами и гнойными затёками, выделения гноя через свищевые отверстия, приводит к значительному ухудшению не только качества жизни, но и общего состояния пациента, проявляющегося снижением работоспособности, общей слабостью, подъёмами температуры тела, ознобами, наблюдается астенизация (истощение организма), страдает психика.
Диагностика хронического парапроктита
В большинстве случаев пациенты, сами обращаясь к врачу, указывают на характерные жалобы: наличие гнойных выделений, сукровицы из наружного свищевого отверстия или из заднего прохода, подъёмы температуры тела, боли в области промежности, гиперемию (переполнение кровью) кожных покровов. Также указывают, что из-за постоянных выделений вынуждены носить прокладки, делать частые обмывания. Выделения вызывают раздражение кожных покровов, зуд. Характерен и анамнез заболевания: хроническое течение, периоды обострений и ремиссий, наличие ранее острого парапроктита (вскрывшегося самостоятельно или прооперированного).
При наружном осмотре специалист обращает внимание на общее состояние пациента (похудание, бледность, повышенная лабильность). Также может увидеть на кожных покровах промежности свищевое отверстие с выделением из него гноя (при полном свище); при неполном свище гной может выделяться из анального канала. Данные о количестве, характере и частоте выделений могут помочь дифференцировать хронический парапроктит с другими заболеваниями (актиномикоз, болезнь Крона, тератоидные образования), предположить существование дополнительных полостей, затёков, свищевых ходов. Также оценивается состояние тонуса сфинктера анального канала, функционирование кишечника (запоры, поносы, кровотечения, изменения формы и характера каловых масс).
Самым первым и важным методом исследования по настоящее время остается пальцевое ректальное исследование. Пальпаторно определяется расположение воспалительного инфильтрата, внутреннего свищевого отверстия, его размеры, степень рубцовых изменений стенки прямой кишки, анального канала и параректальной клетчатки. С помощью этого метода исследования можно оценить тонус сфинктера анального канала в покое и при волевом усилии, выявить сопутствующие заболевания анального канала и прямой кишки.
С использованием пуговчатого зонда специалист может уточнить направление, ветвление и глубину залегания в волокнах сфинктера свищевого хода, а также выявить гнойные полости и наличие внутреннего свищевого отверстия. В дополнение может проводиться проба с красителем для лучшей визуализации поражённой анальной крипты, определения сложности свища и внутреннего свищевого отверстия. Далее выполняют аноскопию или ректороманоскопию для визуального осмотра под освещением состояния слизистой оболочки прямой кишки, анального канала.
При сложных свищах дополнительно применяются такие специализированные методы диагностики как:
Лечение хронического парапроктита
Любой специалист-колопроктолог при вопросе пациента о тактике лечения хронического парапроктита скажет: «Единственным радикальным методом лечения свищей прямой кишки является хирургический метод». И есть только одно «НО», одно противопоказание к радикальной операции — тяжёлые жизнеугрожающие заболевания различных органов и систем в стадии декомпенсации (неспособность организма к самоизлечению). Если врачам удаётся добиться компенсации, то операцию можно и нужно выполнять.
В современной медицине парапроктит лечат проктологи, которые работают в хирургических стационарах и амбулаториях. Большинство «простых» свищей можно вылечить под местным обезболиванием, не укладывая пациента в больницу — это общемировая практика, но для «сложных» свищей требуется госпитализация и сложная, иногда пластическая, операция под наркозом. Эти операции выполняют опытные проктологи, так как существует вероятность рецидива (повтора) заболевания, иногда частичного недержания кала или газов, возможно сужение анального канала.
Наиболее широко используются следующие виды операций при параректальных свищах: рассечение свища в просвет кишки, иссечение свища в просвет прямой кишки (операция Габриэля), иссечение свища в просвет прямой кишки со вскрытием и дренированием затёков, проведением лигатуры (перевязки с помощью нитей).
К современным высокотехнологичным инновационным оперативным вмешательствам «сложных» параректальных свищей относят:
1. Иссечение свища в просвет прямой кишки с перемещением слизистой оболочки, или слизисто-мышечного лоскута дистального отдела прямой кишки для ликвидации внутреннего свищевого отверстия — методика относится к сфинктеросохраняющим операциям и предусматривает на первом этапе иссечение свищевого хода от наружного до внутреннего свищевого отверстия, на втором — выделение из «здоровых» тканей «заплаты» для закрытия внутреннего свищевого отверстия и подшивания её к коже. Эффективность — 44-87%.
2. Очень популярной в последнее время стал метод лечения LIFT — перевязка и пересечение части свищевого хода в межсфинктерном пространстве. Она также является сфинктеросохраняющей и по данным исследований эффективность составляет 57-94%.
3. Иссечение свища с проведением лигатуры — малоинвазивный, сфинктеросохраняющий метод. Имеет 2 разновидности:
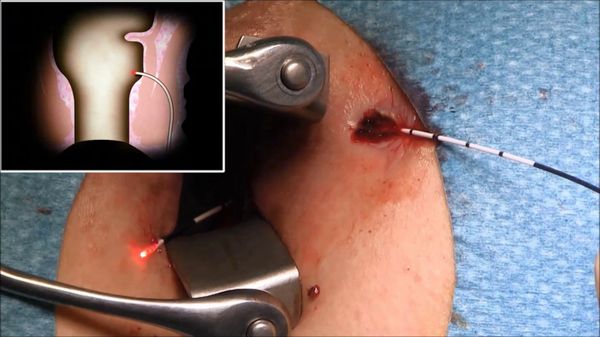
4. Лазерные технологии лечения параректальных свищей (Filac технологии). Проктологи всего мира ведут поиски безоперационных методов лечения парапроктита, и при лечении некоторых форм свищей достигнуты уже серьёзные успехи. Так, при свищах, имеющих прямой ход, можно использовать лазерную технологию. После бужирования (расширения просвета) в свищ проводится лазерный световод, и пучок лазерной энергии сжигает свищ изнутри. Иногда такая процедура требует повторного проведения. Гарантий на полное выздоровление чуть меньше, однако нет необходимости отказываться от работы, отсутствуют боли и раны, ни в одном случае не зарегистрировано нарушения функции держания сфинктера. Эффективность — до 71,4% наблюдений.
5. Лечение свища с введением в свищевой ход фибринового клея — методика заключается в предварительной «чистке» или максимальном удалении гнойно-некротических тканей с помощью специальной щёточки или ложечки Фолькмана, с последующим введением в свищевой ход фибринового клея. Преимущества метода: хотя процент эффективности метода невысокий (от 10% до 67%), но простая техника вмешательства, малая инвазивность, отсутствие повреждения мышечных структур, возможность повторения процедуры, можно рекомендовать данный метод в качестве первичной процедуры.
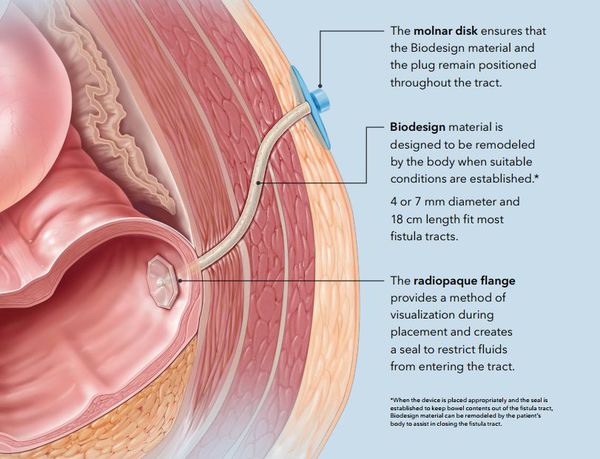
6. Лечение свища с использованием герметизирующих тампонов. Первый этап такой же — «чистка» свищевого хода. Вторым этапом в свищевой ход вводят специальный герметизирующий тампон с целью закупорки внутреннего свищевого отверстия и облитерации свища. Эффективность — от 50% до 83% наблюдений. Преимущества те же, что и у метода с использованием фибринового клея. [1] [2] [3] [4] [5] [6] [7] [8] [9] [10] [11] [12]
Прогноз. Профилактика
Вовремя начатое, специализированное лечение «простых» (подкожно-подслизистых, не высоких транссфинктерных, «одноходовых») свищей приводит к хорошим результатам: безрецидивному течению без осложнений. При рецидивных свищах, длительно существующем воспалении, свищах «высоких» уровней шансы на быстрое и успешное излечение уменьшаются. Методик и технологий лечения хронического парапроктита довольно много. Только специалист-проктолог поможет определиться с оптимальным методом лечения в зависимости от тяжести и стадии процесса.