Что такое перидуральный фиброз
а) Терминология:
1. Синонимы:
• Эпидуральный фиброз, рубцовые изменения эпидурального пространства
2. Определения:
• Рубцовые изменения эпидурального пространства после операции на поясничном отделе позвоночника
• Один из компонентов синдрома неудачного вмешательства на позвоночнике (СНВП)
2. Рентгенологические данные:
• Рентгенография:
о Неспецифические послеоперационные изменения, признаки перидурального фиброза напрямую не видны
3. КТ при перидуральном фиброзе:
• Бесконтрастная КТ:
о Неспецифическая акцентуация мягких тканей эпидурального пространства
• КТ с КУ:
о Эпидуральный мягкотканный процесс:
— После внутривенного контрастирования накапливает контраст
4. МРТ при перидуральном фиброзе:
• Т1-ВИ:
о Изменения перидуральных мягких тканей:
— Изоинтенсивность сигнала
— Нередко окружают корешок спинного мозга
— Иногда могут напоминать объемный процесс
о Рубцовые изменения могут содержать фрагменты межпозвонкового диска
о Послеоперационные изменения задних элементов позвонка
о Изменения могут сопровождаться расширением дуральной воронки соответствующего корешка (цикатризация)
• Т2-ВИ:
о Вариабельная интенсивность сигнала
о Типично некоторое усиление сигнала относительно сигнала межпозвонкового диска
• Т1-ВИ с КУ:
о Гомогенное контрастное усиление сразу после введения контраста:
— Контрастное усиление может сохраняться в течение нескольких лет
— Информативность МРТ без КУ и с КУ в дифференциальной диагностике перидурального фиброза и грыжи диска составляет 96%
о Корешки спинного мозга в зоне фиброза также могут характеризоваться контрастным усилением
5. Несосудистые интервенционные рентгенологические исследования:
• Миелография:
о Неспецифический экстрадуральный дефект наполнения в колонне контраста
6. Рекомендации по визуализации:
• Режим Т1-ВИ FS (без контрастирования и с КУ) может отличаться более высокой чувствительностью в отношении диагностики перидурального фиброза и его дифференциальной диагностики с грыжей диска
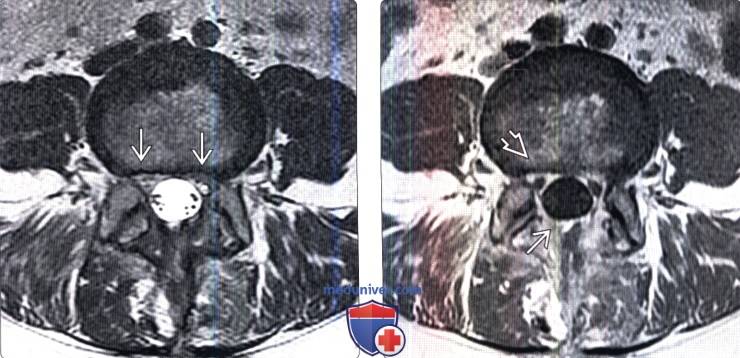
(Справа) На аксиальном Т1-ВИ с КУ у этого же пациента отмечается контрастное усиление сигнала мягких тканей в области ляминэктомии и умеренное диффузное усиление тканей в вентральном отделе эпидурального пространства и вокруг корешков.
в) Дифференциальная диагностика перидурального фиброза:
1. Рецидивная грыжа диска:
• Отсутствие центрального контрастного усиления при исследовании сразу после введения контраста:
о Периферическое контрастное усиление встречается достаточно часто
• Отсроченное центральное контрастное усиление при исследовании через 30 минут и позже после введения контраста:
о Диффузия контраста в диск
2. Эпидуральный абсцесс/флегмона:
• Могут характеризоваться гомогенным контрастным усилением эпидурального пространства
• Абсцессы обычно характеризуются периферическим контрастным усилением
• Типичные клинические и лабораторные признаки инфекции (ускорение СОЭ, увеличение уровня С-реактивного белка)
3. Псевдоменингоцеле:
• Скопление СМЖ в дорзальных мягких тканях, исходящее из операционного ложа
4. Послеоперационная гематома:
• Промежуточная интенсивность Т1-сигнала в остром и подостром периоде
• Низкоинтенсивное в Т2 объемное образование эпидурального пространства в области операции
• Объемное воздействие на дуральный мешок/корешки
5. Арахноидит:
• Скученность корешков спинного мозга по периферии дурального мешка при арахноидите II типа, который может быть своеобразным интрадуральным продолжением перидурального фиброза
• Картина может напоминать эпидуральный фиброз
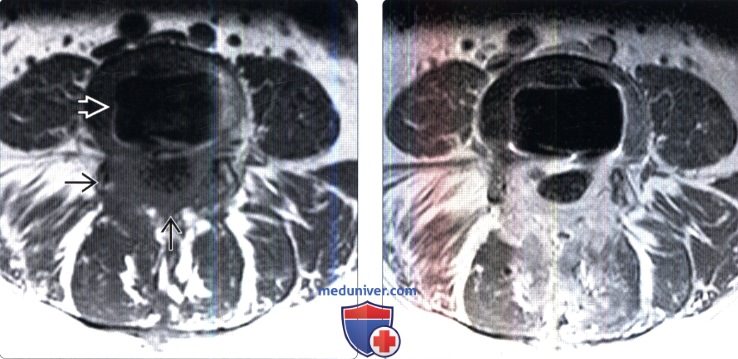
(Справа) На аксиальном Т1-ВИ с КУ у этого же пациента отмечается диффузное контрастное усиление зоны эпидурального фиброза, вызывающего минимальную деформацию дурального мешка. В толще фиброзных тканей замурованы выходящие на этом уровне корешки спинного мозга.
1. Общие характеристики:
• Этиология:
о Распространенность фиброза связана с обширностью операционной травмы мягких тканей
о Определенную роль в развитии рубцовых изменений может играть характер воспалительного ответа организма
о Рубцовые изменения могут быть источником компрессии, ирритации или избыточной тракции корешков спинного мозга:
— Нарушение кровоснабжения
— Нарушение аксоплазматического транспорта
• Генетика:
о Связь отсутствует
• Сочетанные изменения:
о Ищите возможные признаки арахноидита
• Послеоперационные рубцовые изменения являются частью нормального репаративного ответа организма
• Может существовать бессимптомно; наличие связи между этим процессом и клинической симптоматикой остается предметом дебатов
• Перидуральный фиброз:
о До 14 случаев СНВП
о Большинство пациентов с в той или иной мере выраженной клинической симптоматикой никаких жалоб не предъявляют
о Вопрос о том, является ли это состояние источником рецидива болевого синдрома, остается спорным
о В одном проспективном исследовании (1996) показано, что у пациентов с распространенным перидуральным фиброзом рецидивы корешкового болевого синдрома встречаются в 3,2 раза чаще, чем у пациентов с менее выраженными рубцовыми изменениями; в других исследованиях подобной связи обнаружить не удалось (2008)
2. Макроскопические и хирургические особенности:
• Рубцовая ткань, окружающая дуральный мешок и корешки спинного мозга на уровне операции
3. Микроскопия:
• Организация послеоперационной гематомы с образованием плотной волокнистой соединительной ткани, источником которой являются глубокие слои паравертебральных мышц
• Фиброзная ткань может распространяться в сторону дурального мешка, быть спаянной с твердой мозговой оболочкой и корешками
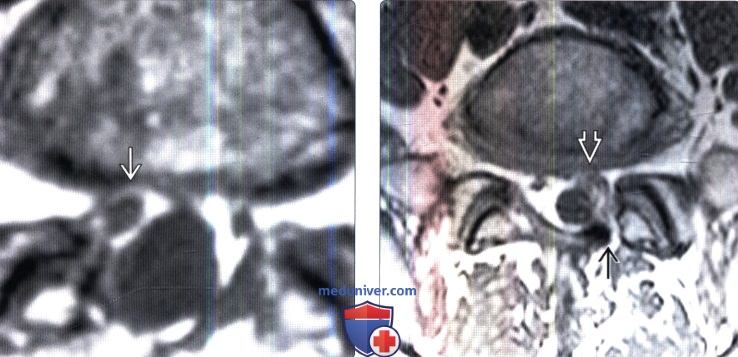
(Справа) На аксиальном Т1-ВИ определяется небольшой левосторонний гемиляминэктомический дефект. Левый корешок S1 окружен мягкотканными изменениями, которые тем не менее не оказывают объемного воздействия на дуральный мешок.
д) Клинические особенности:
1. Клиническая картина перидурального фиброза:
• Наиболее распространенные симптомы/признаки:
о Боль в нижней части спины или корешковый болевой синдром
о Онемение
о Слабость мышц
о Частота рецидивов боли в спине/корешкового болевого синдрома через шесть месяцев после дискэктомии составляет 10%
о Причины рецидивов болевого синдрома:
— Рецидив грыжи диска
— Новая грыжа диска на другом уровне
— Перидуральный фиброз
• Особенности клинической картины:
о Взрослый пациентсжалобами на постепенно развившуюся боль в нижней части спины и анамнезом ранее уже проводившегося и эффективного хирургического вмешательства по поводу грыжи диска
2. Демография:
• Возраст:
о Взрослые
• Пол:
о М = Ж
• Эпидемиология:
о В мире ежегодно выполняется около миллиона операций на позвоночнике
— 3/4 из них включают декомпрессию поясничных корешков или корешков конского хвоста
— Перидуральный фиброз рассматривается как причина 3-5% случаев СНВП
3. Течение заболевания и прогноз:
• Хроническое течение СНВП
• Ревизионные вмешательства эффективны в 30-35% случаев (12-100% по данным различных авторов)
• Эффективность ревизионных вмешательств ниже в случаях, когда во время операции обнаруживается только эпидуральный фиброз и не обнаруживаются грыжи дисков
• Электростимуляция спинного мозга эффективна в 50-70% случаев
4. Лечение перидурального фиброза:
• Симптоматическое лечение, включающее физиотерапию и различные варианты обезболивающей терапии
• Перирадикулярные инъекции кортикостероидов и местных анестетиков
• Имплантация электродов для электростимуляции спинного мозга
• Хирургическая резекция рубцовых тканей выполняется редко
е) Диагностическая памятка:
1. Следует учесть:
• Наличие у пациента с СНВП только фиброзных изменений эпидурального пространства на уровне ранее выполненного вмешательства является противопоказанием к ревизионным операциям, поскольку результаты таких ревизионных вмешательств обычно неудовлетворительные
• Наилучшие результаты ревизионных вмешательств наблюдаются у пациентов с грыжами дисков на других, отличных от ранее оперированного, уровнях
• Промежуточные результаты наблюдаются у пациентов с рецидивом грыж на ранее уже оперированном уровне:
о Результаты лучше, чем при ревизионных вмешательствах по поводу только рубцовых изменений без вмешательства на диске, но хуже по сравнению с операциями по поводу новых грыж на другом уровне
2. Советы по интерпретации изображений:
• Классическая картина: обычно утолщенные корешки, окруженные накапливающими контраст мягкими тканями
• Основной задачей лучевых методов диагностики является исключение рецидива грыжи межпозвонкового диска или других причин СНВП (например, опухоли конуса/терминальной нити спинного мозга)
Редактор: Искандер Милевски. Дата публикации: 16.9.2019
Что такое перидуральный фиброз
В настоящее время боль в спине (дорсалгия) является одной из актуальных проблем здравоохранения. В течение жизни она возникает более чем у 60% населения. Как правило, эпизод боли в спине оказывается кратковременным, но у значительной части пациентов дорсалгия служит причиной временной или стойкой утраты трудоспособности.
Основные причины боли в спине можно разделить на две группы: вертеброгенные и невертеброгенные. К невертеброгенным относятся: миозиты, миофасциальные синдромы, растяжения мышц, связок, заболевания внутренних органов и некоторые другие.
Межпозвонковые диски придают позвоночнику гибкость и прочность, являясь природными амортизаторами. Причиной возникновения грыжи диска могут быть самые разные факторы и условия: неправильная осанка, чрезмерные нагрузки на позвоночный столб, травмы, неразвитость мышечного корсета, возрастные изменения. Под действием дегенеративных изменений в позвоночно-двигательных сегментах изменяется довольно сложная структура фиброзного кольца, в нем образуются радиальные трещины, что снижает его прочность. Диск, как воздушный шарик при сжатии, выпячивается в разные стороны. Так возникает грыжа межпозвоночного диска.
Её формирование может сопровождаться появлением болевого синдрома, а также симптомов «выпадения»: нарушения движений, чувствительности. Очень важно при появлении выше перечисленных жалоб обратиться за квалифицированной медицинской помощью. Лечением грыжи диска занимаются как врачи-неврологи, так и нейрохирурги. Несмотря на всю серьезность проблемы, как правило, достаточно эффективным оказывается комплексная консервативная терапия.
Из медикаментозных препаратов традиционно используются нестероидные противовоспалительные средства, миорелаксанты, ганглиоблокаторы, витамины группы В и ряд других. Кроме «системной» медикаментозной терапии используется, так называемая, локальная терапия, то есть селективное введение лекарства непосредственно в «проблемное» место. В ряде случаев, при отсутствии противопоказаний, назначается физиотерапевтическое лечение, массаж, мануальная терапия. Не рекомендуется начинать никакие мануальные процедуры до выполнения МРТ и консультации невролога или нейрохирурга.
Во всем мире существует приоритет консервативного лечения грыжи диска над хирургическим. Все-таки, выражаясь популярно, лучшей операцией считается та, которая не сделана. Существует алгоритм лечения этой патологии, который надо просто соблюдать. Этот алгоритм предусматривает только комплексное лечение курсом от 10 дней, где обязательно должны применяться, наряду с капельными инфузиями, массажем, физиотерапией и т. д., специалистами неврологами и нейрохирургами методы локальной терапии, то есть селективного введения лекарства непосредственно к грыже диска. Если эти ключевые техники введения лекарств в лечебном комплексе отсутствуют, пациент просто не выздоровеет.
В нашей клинике используется целый ряд современных методик селективного введения лекарственных средств к межпозвоночным грыжам любых локализаций и размеров, даже в случаях осложнённых секвестрированных мигрирующих грыж. В нашей практике давно присутствуют технологии лечения многоуровневых межпозвоночных грыж, где есть своя специфика лечения. Практикуемые нами методы амбулаторной нейрохирургии дают при таком прогностически сложном заболевании, как грыжа межпозвоночного диска, хороший и длительный терапевтический эффект.
Возникает вопрос, а что потом происходит с грыжей диска, она рассасывается? Практикующий в вертебрологии невролог или нейрохирург может ответить, что да, если лечить в соответствии с мировыми стандартами, где обязательно должно присутствовать селективное введение лекарств непосредственно к грыже, то происходит лизис. По крайней мере, это доказывает клиническая картина и данные МРТ в катамнезе через полгода – год после лечения. Выпавшее за пределы фиброзного кольца пульпозное ядро обладает раздражающим действием на эпидуральную клетчатку и на все, что рядом, и это вызывает асептический эпидурит, который не определяется на МРТ, но обуславливает перифокальный отёк, в том числе и нервного корешка за счет компрессии.
Реактивный эпидурит с выпавшим пульпозным ядром в процессе лечения локализуется и рассасывается (видимо, кроме фрагментов фиброзного кольца) на МРТ в динамике через полгода-год мы видим уменьшение размеров грыжи до уровня протрузии, что особенно показательно в случае больших секвестрированных грыж дисков. Если не лечить, а ждать, пока «всё само рассосётся», то могут возникнуть неврологические дефекты спинного мозга и нервного корешка (миело- и радикулопатии, парезы и параличи). О времени образования грыжи диска и запущенности заболевания может говорить и воспаление диска и рядом лежащими телами позвонков, так называемый асептичесий спондилодисцит, хорошо видимый на МРТ.
А если не лечить, грыжа сама рассосется? В профессиональной литературе такие работы встречаются, да и на практике тоже, хотя редко. Но всё- таки, если есть возможность, лучше лечить именно в острой фазе.
Все-таки, к какому специалисту идти и в какое учреждение? При любом заболевании надо стараться идти в профильное учреждение к специалисту, имеющему опыт и наработанные методики. В данном случае лучше обратиться к подготовленному неврологу-вертебрологу, владеющему навыками локальной (селективной) терапии или нейрохирургу-вертебрологу. Визит к врачу, в том числе неврологу или нейрохирургу общего профиля, может закончиться банальным назначением лекарств, гимнастики или оперативным вмешательством. И надо помнить следущее, и это важно, сам по себе диагноз межпозвоночной грыжи, не является показанием к операции.
Несмотря на высокую эффективность консервативного лечения, у некоторых пациентов на консультации нейрохирурга определяются показания к проведению хирургического вмешательства. Обычно о хирургическом лечении встает вопрос в тех случаях, когда консервативное лечение не позволяет достичь желаемого эффекта в течение нескольких месяцев, а также в случаях появления грубого неврологического дефицита.
Сегодня доступно множество мини-инвазивных методик. С их помощью удается сократить сроки пребывания пациента в стационаре и ускорить период восстановления. Однако следует помнить, что у этого метода лечения есть серьёзные недостатки: в результате операции позвоночник травмируется, теряет гибкость; велика вероятность появления болевого синдрома вновь из-за развития спаечного процесса. Не нужно забывать, что операция — это крайняя мера лечения.
В любом случае, при лечении боли в спине, и тем более в случае установленного диагноза межпозвоночной грыжи, необходимо следовать только рекомендациям лечащего врача и не прислушиваться к советам друзей или знакомых, у которых было или есть в данный момент такое же заболевание.
Лечение и реабилитация синдрома оперированного позвоночника.

Синдром оперированного позвоночника проявляет себя хроническими болями в спине после успешной, с анатомической точки зрения, операции на позвоночнике. Сохранение болевого синдрома после хирургической декомпрессии поясничных и крестцовых корешков довольно частое явление. Рецидив боли в спине после хирургического лечения грыжи межпозвоночного диска в среднесрочной перспективе от года до 5 лет после проведенной операции возникает от 20 до 80% случаев оперированных больных. На основании послеоперационных ревизий позвоночного канала было высказано предположение, что рецидив болевого синдрома в 36% случаев вызван рубцово-спаечным процессом в эпидуральном пространстве, сдавливающим нервный корешок и корешковую артерию. В большинстве случаев, особенно после микродискэктомии, когда нейрохирургом не выполняется кюретаж, при ревизии эпидурального канала видны рубцово-спаечные процессы и рецидив грыжи диска. Можно сказать, если беспокоят боли в спине после проведеной операции, то причину недомогания выяснить не представляется возможным.
Причины развития синдрома оперированного позвоночника:
К профилактике синдрома оперированного позвоночника, рано или поздно приводящему к инвалидности, можно отнести не только просветительскую работу среди населения о приоритете консервативной терапии при этой патологии, но и административный запрет на агрессивную маркетинговую политику государственных и частных нейрохирургических и травматологических центров, насаждающих среди медицинского сообщества и пациентов мнение о неотвратимости хирургического вмешательства при межпозвоночной грыже.
Выпавшее за пределы фиброзного кольца в эпидуральное пространство пульпозное ядро, что собственно и называется грыжей диска, само по себе обладает раздражающим действием на оболочки нервного волокна и эпидуральную клетчатку, вследствие чего развивается отёк, который характеризует асептический эпидурит, локальное воспаление эпидурального пространства с отёком нервного корешка и компрессией дурального мешка, представляющий из себя герметичный «чехол», в котором «плавает» в спинномозговой жидкости спинной мозг.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Запишитесь на МРТ по телефону (812) 493-39-22 или заполните форму
Расписание приема МРТ:
ЦМРТ «Нарвский»
(812) 493-39-22
в четверг прием с 8-00 до 23-00
и воскресенье прием с 8-00 до 23-00
ул. Ивана Черных,29
МРТ аппарат 1,5 Тл
суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 23-00
ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
Лучевая диагностика синдрома оперированного позвоночника
МРТ поясничного отдела позвоночника. Т2-взвешенная сагиттальная МРТ. Стеноз позвоночного канала.
Оценка состояния поясничного отдела позвоночника после операции составляет важную и сложную задачу. МРТ СПб позволяет выбирать место обследования после операции. От правильной трактовки выявленных изменений зависит выбор дальнейшей тактики лечения пациента. Современный взгляд на проблему может быть назван «междисциплинарным», так как требует кооперации специалистов разного профиля: спинальных хирургов (нейрохирургов), лучевых диагностов, специалистов-реабилитологов (физиотерапевтов и т.д.).
Состояние позвоночника в раннем послеоперационном периоде
В первые дни после операции наблюдается отёк мягких тканей и их пропитывание кровью. Масс-эффект в этот период может симулировать неудалённую грыжу. Часто такие находки при МРТ позвоночника называют «псевдогрыжей». Известно, что её наличие и размеры не коррелируют с отдалёнными послеоперационнымти изменениями. Отёк исчезает примерно через 3 недели после операции, хотя псевдогрыжи сохраняются в течение 2 мес. и даже дольше.
В первые месяцы после операции отмечаются повышенный сигнал на Т2-взвешенных МРТ от костного мозга, замыкательных пластинок и пульпозного ядра. Это отражает отек и асептическое воспаление. До 6 месяцев после операции сохраняется реактивный эпидурит, арахноидит и дисцит. Они видны как контрастное усиление оболочек, эпидурального пространства и замыкательных пластин. Нарушение гематоэнцефалического барьера приводит также и к контрастированию корешка. У большей части пациентов в ответ на операцию наблюдается контрастирование дугоотростчатого сустава, сохраняющееся больше 6 мес.
После 6 мес. реактивный отёк и воспаление стихают, диск постепенно приобретает типично низкую интенсивность сигнала и в нём появляется линия фиброза. К 6 мес. отёк в переднем эпидуральном пространстве сменяется фиброзом, который у большинства пациентов уже не уменьшается в объёме, либо уменьшается очень незначительно в течение первого года после операции.
Синдром оперированного позвоночника
У части пациентов после операции дискэктомии в разные сроки возникает синдром оперированного позвоночника или FBSS (failed back syndrome или постламинэктомический синдром). Это совокупность неприятных болевых, психологических и соматических симптомов, которые возникли после проведенной операции на позвоночнике. Развитие инновационных хирургических технологий, методов визуализации, новых имплантов и протезов для хирургии позвоночника, вызвало многократный рост оперативной активности в вертеброгии. Так если в 2003 г. в США в выполнено 250 000 спондилодезов, то в 2006г. уже 500 000 подобных операции. Рост операций на позвоночнике наблюдается во всем мире, в том числе и в нашей стране. Количество осложнений, которые вписываются в «синдром оперированного позвоночника» колеблется от 15 до 34 %. Существенный разброс в статистике связан с разными причинами: подбором больных для операционного лечения, типом операции, реабилитационными мероприятиями и оценкой состояния после операции. Клиническое ухудшение по сравнению с дооперационным состоянием находится в пределах 1-10%. Отмечены закономерность, что отсутствие верифицированной корешковой боли до операции и возраст старше 50 лет увеличивает вероятность развития синдрома оперированного позвоночника. Основные причины рецидивного болевого синдрома приведены ниже:
Ближайшее осложнение операции – бактериальный спондилодисцит. Его частота по данным литературы составляет 0-12% (в среднем 1-3%). Настораживать должно усиление болевого синдрома и воспалительная реакция крови. При МРТ видна размытость замыкательных пластинок и отёк костного мозга. Эти симптомы неспецифичны, так как реактивный асептический дисцит выглядит так же. Формирование эпидурального абсцесса происходит позже, когда клинические проявления уже очевидны.
МРТ позвоночника. Постдискэктомический асептический спондилодисцит. Сагиттальная Т2-взвешенная МРТ.
Отдалённые последствиями дискэктомии являются сужение отверстия за счёт низкого диска (его остатка) и гипертрофии дугоотростчатого сустава; эпидуральный фиброз с нарушением питания диска.
Истмический спондилолистез и боковой стеноз позвоночного канала составляют свыше 50% причин рецидивных болей. При уменьшении высоты диска в первую очередь страдает боковой (субартикулярный) карман – место входа корешка в межпозвоночный канал. Причиной болей служит отёк корешка. Он возникает при нарушении венозного оттока из-за компрессии заднего корешка, обычно, остеофитом. Причиной болей может быть и фасет-синдром, который наряду с сакроилеитом хорошо известен при спондилоартропатиях.
Следовательно, основные причины возникновения синдрома оперированного позвоночника – хирургические: неполноценное устранение компримирующих факторов и недостаточный объем декомпрессии нервных структур при стенозе ПК, а также недооценка нестабильности ПДС.
Адгезивный арахноидит – самая плохо изученная причина рецидивного болевого синдрома. Часто термины «арахноидит» и «менингит» используют как равнозначные, что по сути своей неверно. Менингит – это диффузное воспаление оболочек мозга, как правило, бактериальной этиологии. Арахноидит ограничивается только паутинной оболочкой и связан с неспецифической воспалительной реакцией. Сведения о нём в литературе очень противоречивые, от полного отрицания его существования, до абсолютизации его значения. Клинические проявления люмбо-сакрального арахноидита в зарубежной литературе часто обозначают как “Regional complex pain disorder” (RCPD), а у нас чаще как «каузалгия». Послеоперационный арахноидит приводит к слипанию корешков и формированию “пустого” дурального мешка. Это состояние отражает не только расположение корешков, но и их атрофию вследствие нарушения питания.
После стихания реактивного эпидурита остаётся грануляционная ткань, из которой постепенно формируется эпидуральный фиброз и мягкотканный рубец. Выраженность эпидурального фиброза зависит от свойств тканей, типа и объёма операции (гемиламинэктомия, малоинвазивная и т.п.). Само по себе развитие эпидурального фиброза не является патологическим состоянием. Однако, если фиброз муфтообразно охватывает корешок, он нарушает его питание. Предположительно, что с фиброзом связано около 8% рецидивных болей. Скорее всего, между выраженностью фиброза и вероятность рецидивного болевого синдрома имеется корреляция, что замечено не всеми исследователями.
Рецидивные грыжи дисков после ламинэктомии составляют 15-20% и несколько ниже после микрохирургических операций, что примерно в 2 раза чаще эпидурального фиброза. Рецидивной считается выявленная грыжа на уровне операции, на той же или противоположной стороне, после безболевого интервала не меньше 6 мес. В литературе имеются весьма противоречивые сведения о факторах риска рецидива грыжи. Есть данные, что при диабете рецидивы грыжи встречаются чаще, но это подтверждается не всеми исследованиями. Показано, что курение усугубляет вероятность возникновения рецидивов грыжи дисков. Отсутствие фрагмента диска в грыже (диффузный пролапс фиброзного кольца) связано с более высокой частотой её рецидивов после операции.
Дифференциальная диагностика между фиброзом и рецидивной грыжей является ключевым моментом для выбора тактики лечения. Интенсивность сигнала на неконтрастированных МРТ позвоночника у них одинаковая. Грыжа является продолжением диска, и она обычно отграничивается гипоинтенсивной задней продольной связкой. Однако при секвестрации эта связь теряется и подобно фиброзу секвестр может располагаться в стороне от диска. Ретракция дурального мешка в сторону образования косвенно указывает на фиброз, компрессия дурального мешка характернее для грыжи. Эти признаки имеют очень невысокую степень специфичности. Диск и грыжа образования бессосудистые, грануляционная ткань и фиброз, напротив, содержат сосуды. Поэтому при МРТ они контрастируются, что позволяет отличать рубец от рецидивной грыжи. Контрастирование связано с наличием васкуляризации. Точность метода МРТ превышает 90%. Проблема состоит в том, что рецидивная грыжа и эпидуральный фиброз не исключают друг друга, а часто сосуществуют. Это существенно затрудняет постановку правильного МРТ диагноза.
МРТ поясничного отдела позвоночника оперированного пациента. Эпидуральный фиброз. Т1-зависимая МРТ до и после контрастирования. Корешок S1 не компримирован.
В трудных для диагностики случаях можно дополнительно к МРТ позвоночника применить дискографию, которая достоверно подтвердит или опровергнет диагноз рецидивной грыжи диска. Эпидурография также может быть полезна для оценки состояния корешка в позвоночном канале.
Фораминальная рецидивная грыжа 5 мм. Дискография.
Сдавление корешка L4 в корешковом канале, несмотря на малые размеры грыжи. Эпидурография.
Послеоперационная нестабильность позвоночника обычно наступает после больший объемных операций (ламинэктомия), сопровождаемых резекцией суставных отростков. Эти состояния, как правило, сопровождаются сильным болевым синдромом, как вертеброгенным, так и корешковым.

Нестабильность после декомпрессивной ламинэктомии. Рентгенография и МРТ позвоночника в сагиттальной и аксиальной плоскостях. Ламинэктомия на нескольких уровнях, постламинэктомический спондилолистез и дефект дуг.
Применение жестких фиксирующих систем при спондилодезах «выключают» один или несколько позвоночно-двигательных сегментов из кинематической цепи позвоночного столба. Смежные сегменты испытывают значительную механическую перегрузку, что приводит к преждевременной деградации дисков и суставов смежного уровня, разрастанию соединительной ткани, компенсаторной гипертрофии дугоотростчатых суставов, приводящих к развитию сегментарного стеноза. Рецидивная грыжа диска и неустраненный стеноз позвоночного канала требуют повторного хирургического вмешательства.
Синдром смежного уровня. Стеноз позвоночного канала выше уровня стабилизации. Миелография.
МРТ поясничного отдела позвоночника. Синдром смежного уровня. Нестабильность позвоночного сегмента выше уровня стабилизации.
МРТ поясничного отдела позвоночника. Рецидивная грыжа диска. Т2-зависимые МРТ в сагиттальной и аксиальной плоскостях.
Неустранённый стеноз позвоночного канала. Миелография.
Лечение синдрома оперированного позвоночника
Согласно принятой концепции «нарастающего радикализма» начинают лечение с консервативных методов, а при отсутствии эффективности последних применяют хирургические методы.
Алгоритм лечения синдрома оперированного позвоночника:
При выборе оперативных методов лечения предпочтение должно отдаваться минимально-инвазивным видам операций, существенно снижающим риски возникновения послеоперационного рубцово-спаечного арахноидита.




















