Что такое период полуэлиминации
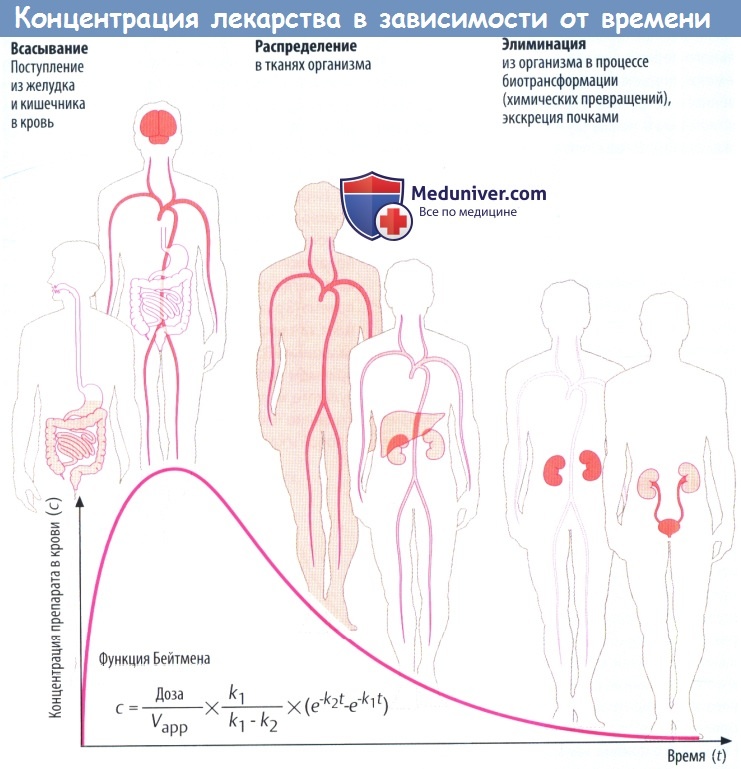
Такие процессы, как всасывание и выведение, обладают экспоненциальными характеристиками. В отношении всасывания это следует из простого факта: количество препарата, перемещающегося за единицу времени, зависит от разности концентраций (градиента) на границе двух тканей (закон Фика).
В процессе всасывания из пищеварительного тракта содержимое кишечника и кровь представляют собой ткани с изначально высокой и низкой концентрациями соответственно. При выведении лекарственного вещества через почки экскреция часто зависит от скорости клубочковой фильтрации, т. е. от количества препарата, попавшего в первичную мочу.
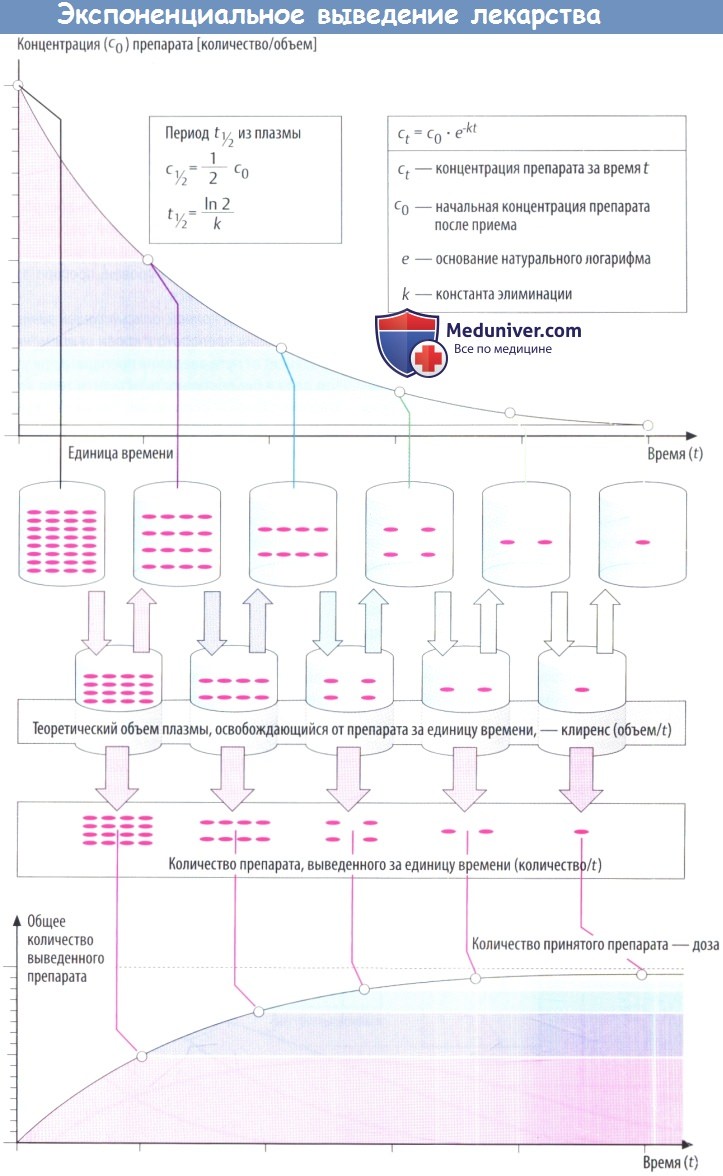
По мере снижения концентрации в крови количество лекарственного вещества, экскретируемого через почки за единицу времени, уменьшается. В результате происходит экспоненциальное снижение, показанное на рисунке ниже. Время экспоненциальногоснижения — постоянный интервал, в течение которого концентрация снижается в 2 раза.
Этот интервал представляет собой период полувыведения (t1/2) и связан с константой скорости элиминации (k) уравнением: t1/2 = (ln2)/k. Эти два параметра вместе с исходной концентрацией (с0) описывают скорость реакции первого порядка (экспоненциальную).
Поскольку эта скорость постоянная, она дает возможность вычислить объем плазмы, освобожденной от лекарственного вещества, учитывая, что оставшееся количество не распределено равномерно в общем объеме плазмы (условие, невозможное в реальности). Теоретический объем плазмы, освобождающейся от лекарственного вещества за единицу времени, называется клиренсом.
В зависимости от того, снижается концентрация в плазме в результате экскреции с мочой либо в результате разрушения в процессе метаболизма, клиренс называют почечным или печеночным. Почечный и печеночный клиренсы суммируются, образуя общий клиренс (Cltot) в случае, если препараты выводятся в неизмененном виде через почки и подвергаются биотрансформации в печени.
Cltot представляет собой сумму всех процессов, участвующих в выведении; он связан с периодом полувыведения (t1/2) и объемом распределения препарата (Vapp) формулой:
Чем меньше объем распределения и чем больше общий клиренс, тем короче период полувыведения.
Для препаратов, выводимых почками в неизмененном виде, t1/2 можно вычислить на основании кумулятивной экскреции с мочой; итоговое общее количество выведенного препарата соответствует количеству всосавшегося препарата.
Печеночная элиминация происходит по экспоненте, т. к. ферменты, катализирующие реакции метаболизма, действуют в квазилинейной области своей кривой активности концентрации; следовательно, количество вещества, подвергшегося метаболизму за единицу времени, уменьшается параллельно снижению концентрации в крови.
Самое известное исключение из экспоненциального закона — выведение алкоголя (этанола), которое происходит по линейному закону (кинетика нулевого порядка), во всяком случае, при концентрации в крови менее 0,02%. Это происходит потому, что лимитирующий скорость фермент алкогольдегидрогеназа достигает полунасыщения при очень низких концентрациях вещества — примерно 80 мг/л (0,008%).
Таким образом, при концентрации этанола в крови на уровне примерно 0,02% скорость реакции выходит на плато, при концентрациях выше этого уровня количество лекарственного вещества, выведенного за единицу времени, остается постоянным.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение аллергического круглогодичного ринита антигистаминными препаратами
Люди каждый день сталкиваются с аллергенами, способными вызывать ринорею, чихание, заложенность носа — симптомы ринита. Аллергический ринит сегодня рассматривается как наиболее распространенное заболевание в структуре аллергопатологии. Известно, что част
Люди каждый день сталкиваются с аллергенами, способными вызывать ринорею, чихание, заложенность носа — симптомы ринита. Аллергический ринит сегодня рассматривается как наиболее распространенное заболевание в структуре аллергопатологии. Известно, что частота встречаемости аллергического ринита в общей популяции составляет от 10 до 25% и характеризуется устойчивым ростом [4]. Это означает, что ежедневно миллионы людей вынуждены использовать медикаментозные препараты для купирования беспокоящих их симптомов. Хотя современные противоаллергические средства позволяют эффективно контролировать течение болезни, однако они способны вызывать также различные нежелательные реакции. В связи с этим очень важен правильный выбор медикаментов для лечения аллергического ринита, особенно при круглогодичном течении этого заболевания.
Круглогодичный аллергический ринит (КАР) — это заболевание, диагностика, а также подбор безопасной и эффективной терапии которого сопряжены с рядом проблем. Большинство пациентов с КАР обращаются за квалифицированной медицинской помощью через 5–10 лет от начала заболевания. В течение этого времени многие из них используют сосудосуживающие капли, прибегают к хирургическим вмешательствам. По данным исследователей из Великобритании и Нидерландов (W. J. Fokkens, G. K. Scadding, 2004), до 20% аденотомий проводится пациентам, страдающим КАР. Между тем при отсутствии, а также неадекватном лечении КАР возрастает риск развития средних отитов, синуситов, бронхиальной астмы [9].
В настоящее время, согласно международным консенсусам и рекомендациям, для лечения КАР используют препараты кромогликата натрия, назальные кортикостероиды и антигистаминные средства, применению которых и посвящена эта статья.
Широкое использование антагонистов Н1-рецепторов в качестве противоаллергических средств объясняется важнейшей ролью гистамина в патогенезе большинства симптомов аллергических заболеваний [1]. Хотя клинические проявления аллергического ринита обусловлены тем или иным набором медиаторов аллергии, только гистамин через стимуляцию Н1-рецепторов участвует практически во всех симптомах. Исключение составляет лишь поздняя фаза аллергического ответа — поддержание аллергического воспаления и связанная с этим гиперреактивность слизистых (см. табл.).
Более 60 лет назад первые антигистаминные препараты стали доступны для клинического использования. С тех пор они представляют собой наиболее востребованную группу противоаллергических фармацевтических средств, широкое применение которых научно обоснованно [2]. Антагонисты Н1-рецепторов — это азотистые основания, содержащие алифатическую боковую цепь замещенного этиламина (как и в молекуле гистамина), которая является важнейшей для проявления противогистаминной активности. Боковая цепь присоединена посредством атома азота, углерода или кислорода к одному или двум циклическим или гетероциклическим кольцам. Классические Н1-антагонисты, или первое поколение антигистаминных препаратов (дифенгидрамин, хлоропирамин, клемастин, прометазин, мебгидролин, диметинден, ципрогептадин и др.), являются конкурентными блокаторами Н1-рецепторов, и потому связывание их с рецептором происходит быстро и носит обратимый характер. В связи с этим для достижения основного фармакологического действия требуются высокие дозы таких антагонистов, при этом чаще и интенсивнее проявляются их побочные свойства. Кроме того, кратковременность действия этих препаратов требует их многократного применения в течение суток. Антигистаминные препараты первого поколения в терапевтических дозах оказывают блокирующее действие и на рецепторы других медиаторов (холинорецепторы, адренорецепторы), что объясняет связанные с их применением нежелательные побочные эффекты, в частности негативное воздействие на сердечно-сосудистую систему, зрение, мочевыводящую систему, желудочно-кишечный тракт, центральную нервную систему [7].
Вместе с тем Н1-антагонисты первого поколения, во всяком случае в ближайшее время, останутся в арсенале лекарственных средств широкого клинического применения. Это связано, во-первых, с накопленным богатым опытом использования этих препаратов и, во-вторых, как ни странно, с побочными действиями, которые в определенной клинической ситуации могут оказаться желательными (наличие, в частности, антисеротониновой активности, седативного или местно-анестезирующего действия). В-третьих, это объясняется наличием инъекционных лекарственных форм, абсолютно необходимых для лечения острых и неотложных аллергических состояний. В-четвертых — относительно более низкой стоимостью по сравнению с препаратами последнего поколения. Кроме того, появившиеся в последнее время сведения позволяют расширить клинические показания для использования препаратов первого поколения. Так, они оказались эффективными (по-видимому, за счет своего действия на М-холинорецепторы, приводящего к подсушиванию слизистых и подавлению рефлекса чихания) и у пациентов с ринитами при риновирусных инфекциях, у которых они уменьшают выделение слизи, частоту чиханий и несколько подавляют заложенность носа. Это показано на примере бромфенирамина, клемастина и хлоропирамина [5, 12].
Тем не менее, в силу вышесказанного, возникла необходимость создания противогистаминных препаратов, которые имели бы высокое сродство к Н1-рецепторам и обладали бы высокой избирательной активностью, не затрагивая рецепторов других медиаторов. Эта цель была достигнута в конце 70-х годов прошлого века, когда были созданы антагонисты Н1-рецепторов нового поколения (терфенадин, цетиризин, астемизол, лоратадин, эбастин и некоторые другие), которые соответствовали заданным фармакологическим свойствам, надежно блокировали Н1-рецепторы и могли использоваться однократно в сутки. Многие Н1-антагонисты последнего поколения связываются с рецепторами неконкурентно. Такие соединения с трудом вытесняются с рецептора, чем объясняется продолжительное действие таких препаратов. Препараты второго поколения, в отличие от своих предшественников, не имели побочных эффектов, в частности не оказывали или оказывали крайне незначительное седативное воздействие. Эти средства вошли в широкую практику врачей-аллергологов и других специалистов, стали весьма популярны во всем мире, в том числе в нашей стране [6]. Широко известен в России лоратадин, представленный в аптечной сети под разными торговыми названиями (кларитин, кларотадин, кларисенс, кларидол и др.). Этот препарат назначается однократно в дозе 10 мг/сут, не оказывает побочных кардиотоксических эффектов и не вызывает седации, он разрешен к применению с раннего детского возраста в связи с широким профилем безопасности. Но лоратадин, как и некоторые другие средства второго поколения антигистаминных средств, имеет некоторые ограничения, связанные с его применением в сочетании с другими препаратами (макролиды, кетоконазол и некоторые другие).
Именно поэтому встал вопрос о необходимости совершенствования и этой группы препаратов. Большинство из них представляют собой пролекарства, т. е. при поступлении в организм человека подвергаются метаболизму и лишь конечные продукты оказывают основное фармакологическое действие — осуществляют блокаду Н1-рецепторов. Если по какой-либо причине метаболизм лекарственного средства оказывается нарушен, происходит накопление исходного продукта, который может обладать нежелательными эффектами. Именно это произошло с терфенадином и астемизолом, которые при превышении рекомендованных терапевтических доз или нарушении метаболизма, вследствие поражения печени, либо при сопутствующем приеме препаратов, угнетающих активность ферментов, участвующих в превращении указанных пролекарств в конечные метаболиты, вызывали нарушения сердечного ритма, в некоторых случаях заканчивавшиеся смертельным исходом.
Оптимальным направлением работы по улучшению профиля антигистаминных препаратов явилось создание лекарственных средств на основе фармакологически активных конечных метаболитов препаратов второго поколения. Они должны были сохранить все преимущества своих предшественников и при этом не оказывать побочных действий на сердечно-сосудистую систему, а также не взаимодействовать с препаратами, угнетающими систему цитохрома Р450.
Первым антигистаминным средством, крайне незначительно подвергающимся метаболизму, был цетиризин (аналергин, зиртек, зодак, летизен, цетрин). Следы метаболита цетиризина появляются в плазме через 10 ч. Период полуэлиминации цетиризина у взрослых после однократного приема 10 мг препарата составляет 7–11 ч. У пожилых людей этот показатель несколько выше, что связано с особенностью функционирования почек. Для цетиризина характерны низкий объем распределения и высокая способность проникновения в кожу. При курсовом лечении постоянная концентрация в плазме достигается в течение 3 сут, а при дальнейшем применении не наступает аккумуляции препарата и не изменяется скорость элиминации.
Создание фексофенадина (телфаст, фексадин, фексофаст) было примером целенаправленного получения неметаболизируемого Н1-антагониста на основе конечного фармакологически активного метаболита терфенадина. Этот препарат быстро абсорбируется из желудочно-кишечного тракта, выводится в неизмененном виде с желчью через желудочно-кишечный тракт и с мочой через почки. Период полуэлиминации соответствует 11–15 ч. Поскольку это лекарственное средство не метаболизируется в организме, возможно его одномоментное применение с другими препаратами, тормозящими оксигеназную активность CYP3А4 системы цитохрома Р450 (макролидами, кетоконазолом и др.). Нарушение функциональной активности печени и почек не сказывается на переносимости фексофенадина; кроме того, он хорошо переносится пациентами разных возрастных групп.
В последние годы на фармацевтическом рынке России появился еще один препарат, являющийся хотя и не конечным, но фармакологически активным метаболитом лоратодина, — дезлоратадин (эриус), который используется в меньшей дозе (5 мг/сут), чем его предшественник (лоратадин). Дезлоратадин обладает всеми достоинствами антигистаминных средств последнего поколения, доказаны его эффективность при аллергическом рините и высокий уровень безопасности, что позволяет рекомендовать препарат к применению и в педиатрической практике.
Эбастин (кестин) представляет собой не рацемическую смесь (как большинство системных антигистаминных препаратов), а является единственным соединением. Через 2,5 ч после однократного приема 10 мг эбастина пиковая концентрация каребастина (фармакологически активного метаболита) в плазме крови соответствует 0,12 мг/л. Прием пищи не влияет на скорость наступления клинического эффекта, при этом абсорбция эбастина из желудочно-кишечного тракта несколько ускоряется. Основной путь экскреции каребастина — через почки, в меньшей степени — с калом. Конечный период полувыведения — 13–15 ч; он сопоставим у молодых и у пожилых лиц, что позволяет принимать препарат без коррекции дозы в зависимости от возраста. Нарушение функции печени и почек оказывает минимальное влияние на фармакокинетику каребастина. В дозах (60 мг/сут), в 3–6 раз превышающих терапевтические, эбастин не оказывает заметного действия на интервал QT. Не обнаружено взаимодействия каребастина с этанолом и диазепамом, что избавляет пациента от необходимости менять образ жизни или корректировать проводимое по поводу других заболеваний лечение. Терапевтический эффект препарата может быть повышен путем увеличения дозы с 10 до 20 мг/сут при однократном приеме. При этом сохраняется хорошая переносимость препарата, отсутствуют нежелательные явления. Эбастин эффективно угнетает не только ринорею, но и заложенность носа, т. е. симптом, который обычно с трудом поддается коррекции противогистаминными препаратами.
Опыт широкого медицинского применения антигистаминных препаратов нового поколения не только подтвердил их безопасность и терапевтическую эффективность, но и позволил обнаружить важные противоаллергические свойства, которые не могут быть объяснены только блокадой Н1-рецепторов. Так, оказалось, что у пациентов с аллергическим ринитом на фоне приема этих средств уменьшается заложенность носа — симптом, который не поддается угнетению антигистаминными препаратами первого поколения, т. е. Н1-блокаторы второго поколения (цетиризин, эбастин, фексофенадин, дезлоратадин) способны подавлять не только раннюю, но и позднюю фазы аллергического ответа. Несколькими группами исследователей было показано, что эти медикаменты тормозят активность разных клеток, вовлекаемых в аллергическую реакцию, тем самым угнетая образование и секрецию из них молекулярных посредников (медиаторов) аллергии [1]. Очень важно, что данные лекарственные средства в концентрациях, сопоставимых с таковыми в плазме крови человека при принятии средней терапевтической дозы, не теряют вышеописанных свойств.
Улучшение фармакологических свойств новых Н1-антагонистов обосновывает расширение клинических показаний для их использования. Так, с появлением антигистаминных средств второго поколения были устранены препятствия для их применения при бронхиальной астме. Дело в том, что препараты первого поколения, имеющие невысокую избирательность по отношению к рецепторам, вызывают сухость слизистых и ухудшают отхождение и без того вязкой мокроты у таких больных. Н1-антагонисты, не имеющие такого побочного действия, начали использоваться у пациентов с бронхиальной астмой для лечения ринита и других аллергических проявлений. С одной стороны, стали вновь предприниматься попытки лечения собственно астмы антигистаминными препаратами, а с другой — ученым удалось доказать, что адекватное лечение аллергического ринита сопровождается улучшением течения бронхиальной астмы, включая снижение потребности в использовании бронхолитических средств. Выбирая средство для лечения пациента, страдающего аллергическим ринитом, врач обязательно учитывает такой фактор, как индивидуальная чувствительность к фармакологическому действию одного и того же вещества [3]. С одной стороны, подбор оптимального для данного пациента препарата всегда осуществляется индивидуально, с другой — этим определяется необходимость присутствия на фармацевтическом рынке большого числа препаратов сходного действия. Для Н1-антагонистов это особенно важно, так как в случае лечения заболеваний круглогодичного течения, к которым относится аллергический ринит с повышенной чувствительностью к бытовым, эпидермальным, грибковым аллергенам, принимать эти лекарства приходится на протяжении длительного времени.
При круглогодичном аллергическом рините используются и местные топические антигистаминные средства, такие, как аллергодил (второе поколение), виброцил, санорин-аналергин.
С учетом вышеизложенного следует подчеркнуть, что для лечения аллергического ринита круглогодичного течения необходимо использовать неседативные антигистаминные средства второго поколения, обладающие высоким терапевтическим индексом, позволяющие при необходимости лабильно изменять дозу препарата без риска развития серьезных нежелательных явлений.
Литература
И. С. Гущин, доктор медицинских наук, профессор, член-корреспондент РАМН
О. М. Курбачева, кандидат медицинских наук
ГНЦ Институт иммунологии МЗ РФ, Москва
Анальгетические эффекты нестероидных противовоспалительных препаратов
При терапии распространенных болевых синдромов (суставных, мышечных, болей в спине) пациенты часто занимаются самолечением. На выбор анальгетика оказывает влияние как опыт его использования самим пациентом, так и мнение, сформированное рекламой в средств
При терапии распространенных болевых синдромов (суставных, мышечных, болей в спине) пациенты часто занимаются самолечением. На выбор анальгетика оказывает влияние как опыт его использования самим пациентом, так и мнение, сформированное рекламой в средствах массовой информации, или же советы провизора в аптеке. Проблема рационального выбора осложняется большим числом зарегистрированных в России анальгетиков и нестероидных противовоспалительных препаратов (НПВП) — более 200 различных торговых наименований и огромное количество различных лекарственных форм [1]. Собственно проблема состоит в том, чтобы выбрать не только эффективный, но и безопасный препарат, что, как подтверждается повседневной практикой, осуществляется далеко не всегда. Все еще высоки продажи метамизола (анальгина) и метамизолсодержащих препаратов, запрещенных в большинстве стран из-за высокого риска токсического действия [2].
Среди получивших широкое распространение в нашей стране средств, обладающих анальгетической активностью, можно выделить парацетамол, ацетилсалициловую кислоту (АСК) и ибупрофен. Требования, предъявляемые к «идеальному» безрецептурному анальгетику, могут быть сформулированы следующим образом:
Для АСК характерны анальгетический, жаропонижающий и противовоспалительный эффекты. Кроме того, она препятствует агрегации тромбоцитов. Поэтому в ряде ситуаций, например при менструальных болях, болях после экстракции зуба, различных пункций, даже однократное применение АСК может увеличить или спровоцировать кровопотерю. Ибупрофен и парацетамол лишены антиагрегантных свойств, кроме того, для парацетамола не характерны лекарственные взаимодействия и он разрешен при «аспириновой» астме.
Анальгетические свойства объясняются сочетанием периферического и центрального компонентов действия препаратов. Центральный анальгетический эффект связан с их непосредственным влиянием на синтез простагландинов в головном и спинном мозге. Периферическое действие связано в основном с влиянием на циклооксигеназный путь превращений арахидоновой кислоты [3]. Существуют две формы циклооксигеназы — конституциональная (ЦОГ-1), в результате деятельности которой образуются «гомеостатические» простагландины (I2, Е2, тромбоксан А2), и индуцированная (ЦОГ-2), появляющаяся только при воспалении и также контролирующая синтез простагландинов, но «провоспалительных», поддерживающих воспаление [4]. Ингибированием ЦОГ-2 объясняется противовоспалительный эффект препаратов, в то время как при блокаде ЦОГ-1 возникает их побочное действие. Провоспалительные простагландины способны как напрямую стимулировать, так и вызывать десенситизацию первичных афферентных ноцицептивных волокон, причем эта гиперальгезия является ЦОГ-2-зависимым феноменом [5].
Известно, что парацетамол значительно более активен как антипростагландиновый препарат в головном и спинном мозге (что даже позволило высказать предположение о существовании третьей изоформы ЦОГ-3, к которой он тропен). В то же время на различных экспериментальных моделях показано и его периферическое действие. Салицилаты и ибупрофен эффективно подавляют воспаление в тканях при сохранении эффекта на нервную систему. Имеются доказательства их спинального антиноцицептивного эффекта через воздействие на опиодергическую систему [6].
Следует четко различать реальную и хорошо изученную опасность применения НПВП для лечения лихорадки и воспалительных процессов (курсовое, периодически повторяющееся применение), и однократного купирования боли, в том числе в домашних условиях. Их «анальгетические» дозы ниже, чем «противовоспалительные», и, безусловно, менее опасны для пациента. Исследования, в ходе которых осуществлялась раздельная оценка безопасности анальгетиков, показали, что парацетамол и ибупрофен переносятся одинаково хорошо — достоверно лучше, чем ацетилсалициловая кислота.
Безопасность анальгетиков, как и многих других лекарственных средств, определяется также особенностями метаболизма. Парацетамол метаболизируется в печени тремя путями: конъюгацией с глюкуронидами (60%), сульфатированием (35%) и биотрансформацией в системе ферментов цитохрома Р-450 (5%) [7]. Последний путь приводит к образованию парацетамоловых конъюгатов — производных цистеина и меркаптуровой кислоты. Они обладают гепато- и нефротоксичностью, что может представлять опасность, особенно у детей [8]. Это тем более актуально, что родители завышают дозы парацетамола в 40% случаев, желая получить более быстрый и продолжительный обезболивающий результат [9]. Одним из ранних признаков поражения печени считается повышение уровня альфа-фетопротеина в крови [10]. Следует отметить, что в случае передозировки токсичность парацетамола может быть выше, чем ибупрофена, поскольку быстро происходит насыщение ферментативных систем, разрушающих парацетамол, а разница между высшей терапевтической и минимальной токсической концентрациями у него меньше, чем у ибупрофена [11]. Не следует думать, что лекарственное поражение печени и почек возможно лишь при длительном приеме лекарств. Так, даже при краткосрочном лечении, в том числе и при самолечении, нетяжелых болевых синдромов, например, АСК может приводить к гепатитам, нарушению синтеза белков, регулирующих свертывание крови, и даже печеночной недостаточности [12].
Токсическое действие лекарства во многом зависит от его распределения в организме, оцениваемого по объему распределения (Vd), т. е. теоретическому объему, в котором вещество может быть одномоментно полностью растворено в жидкостях организма. Способность молекулы лекарственного вещества достичь ткани во многом зависит от степени его растворимости и связывания с белками плазмы крови. Оно легко диффундирует в ткани, если имеет высокий Vd, обладает высокой липофильностью и неионизировано. Vd рассматривается в сравнении с контрольным объемом 0,6 л/кг, что соответствует объему обменной воды, т. е. плазмы, интерстициальной жидкости и цитозольной воды. Если Vd ниже 0,1 л/кг, то это значит, что вещество не распределяется в ткани, действует в просвете кишечника. В диапазоне 0,1–0,6 л/кг лекарство выходит из плазменного компонента, проникает в интерстициальную жидкость, но не входит в клетки, превышение показателя Vd = 0,6 л/кг говорит о том, что вещество проникает в клетку и связывается с клеточными структурами. Это может быть причиной токсического, повреждающего действия на клетку. С этой точки зрения ибупрофен, имеющий Vd = 0,26 л/кг, потенциально менее цитотоксичен, чем парацетамол, у которого Vd = 0,62 л/кг [13, 14]. Возможно, именно этим объясняется его меньшая, чем у парацетамола, гепатотоксичность.
Установлено, что сопоставимое анальгетическое действие с 1000 мг парацетамола оказывает ибупрофен в дозе 400 мг. Биодоступность ибупрофена при приеме внутрь составляет 80–100%, максимальная концентрация препарата в крови отмечается через 0,5–1 ч после приема, 99% препарата связывается с белками крови. Период полуэлиминации ибупрофена составляет около 2 ч. Ибупрофен в дозе 400 мг превышает анальгетическую эффективность отдельных комбинированных анальгетиков и в указанной дозе обладает более благоприятным профилем безопасности по сравнению с АСК и парацетамолом. Одной из причин, по которой следует ограничивать терапию НПВП высокими дозами, остается эффект «насыщения» ферментативных систем печени, перерабатывающих лекарство [15]. В меньшей степени это относится к ибупрофену, для детоксикации которого не требуется участия всех компонентов системы микросомального окисления печени, а следовательно, всегда есть дополнительные резервы для метаболизации. Уровень ибупрофена в крови в зависимости от функционального состояния печени может колебаться в 40 (!) раз без повреждающего действия на органы и ткани [16]. В США ибупрофен при суставных хронических болях применяется более чем в половине случаев, когда требуется использование безрецептурных анальгетиков, при этом почти 44% пациентов постоянно превышают рекомендованные производителем суточные дозы, а частота нежелательных эффектов при таком приеме невысока [17]. И хотя мы, разумеется, не поддерживаем практику бесконтрольного приема и завышения дозировок, тем не менее нельзя не отметить, что эти данные подтверждают высокий индекс безопасности ибупрофена. Эпидемиологические данные подтверждают высокую эффективность разовой дозировки ибупрофена в 400 мг, которую и следует считать наиболее безопасной [18]. В сравнительном исследовании ибупрофен в дозе 400 мг при головной боли продемонстрировал равные анальгетические возможности с парацетамолом, применявшимся в большой дозировке — 1000 мг (рис.) [19]. Терапия ибупрофеном болевого синдрома в спине дает не только высокие клинические результаты, но и имеет ярко выраженные фармакоэкономические преимущества перед другими НПВП за счет малого числа осложнений [20]. Интересно отметить отсутствие значимой толерантности при повторных приемах ибупрофена, что позволяет применять его при хронических или упорно рецидивирующих болевых синдромах. Это, помимо суставных, могут быть периодические боли у женщин, хроническая зубная боль при периодонтитах, пародонтозе, боли в постоперационном периоде.
Таким образом, на основании вышесказанного можно сделать вывод, что продолжительный прием любого НПВП требует консультации врача и медицинского наблюдения.
Литература
О. И. Карпов, доктор медицинских наук, профессор
СПб ГМУ им. И. П. Павлова, Санкт-Петербург