Что такое пейсмейкер сердца
Возбудимость клеток проводящей системы и рабочего миокарда имеет ту же биоэлектрическую природу, что и в поперечно-полосатых мышцах. Наличие заряда на мембране здесь также обеспечивается разностью концентраций ионов калия и натрия возле ее внешней и внутренней поверхности и избирательной проницаемостью мембраны для этих ионов. В покое мембрана кардиомиоцитов проницаема для ионов калия и почти непроницаема для ионов натрия. В результате диффузии ионы калия выходят из клетки и создают положительный заряд на ее поверхности. Внутренняя сторона мембраны становится электроотрицательной по отношению к наружной.
В клетках атипического миокарда, обладающих автоматией, мембранный потенциал способен спонтанно уменьшаться до критического уровня, что приводит к генерации потенциала действия. В норме ритм сердечных сокращений задается всего несколькими наиболее возбудимыми клетками синоатриального узла, которые называются истинными водителями ритма, или пейсмекерными клетками. В этих клетках во время диастолы мембранный потенциал, достигнув максимального значения, соответствующего величине потенциала покоя (60—70 мВ), начинает постепенно снижаться. Этот процесс называют медленной спонтанной диастолической деполяризацией. Она продолжается до того момента, когда мембранный потенциал достигает критического уровня (40—50 мВ), после чего возникает потенциал действия.
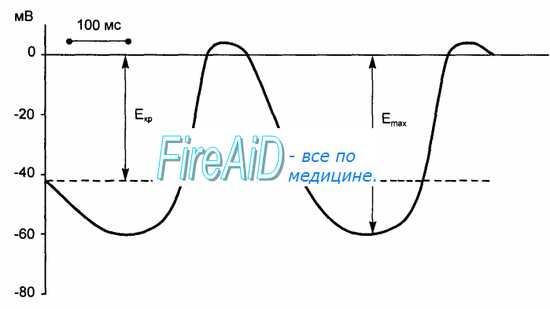
Для потенциала действия пейсмекерных клеток синоатриального узла характерны малая крутизна подъема, отсутствие фазы ранней быстрой реполяризации, а также слабая выраженность «овершута» и фазы «плато». Медленная реполяризация плавно сменяется быстрой. Во время этой фазы мембранный потенциал достигает максимальной величины, после чего вновь возникает фаза медленной спонтанной деполяризации (рис. 9.6).
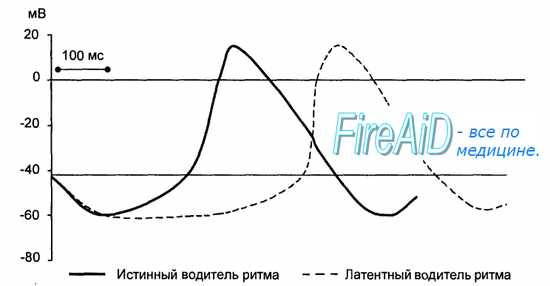
Частота возбуждения пейсмекерных клеток у человека составляет в покое 70—80 в минуту при амплитуде потенциала действия 70—80 мВ. Во всех остальных клетках проводящей системы потенциал действия в норме возникает под влиянием возбуждения, приходящего из синоатриального узла. Такие клетки называют латентными водителями ритма. Потенциал действия в них возникает раньше, чем их собственная медленная спонтанная диастолическая деполяризация достигает критического уровня. Латентные водители ритма принимают на себя ведущую функцию только при условии разобщения с синоатриальным узлом. Частота спонтанной деполяризации таких клеток у человека составляет 30—40 в минуту (рис. 9.7).
Спонтанная медленная диастолическая деполяризация обусловлена совокупностью ионных процессов, связанных с функциями плазматических мембран. Среди них ведущую роль играют медленное уменьшение калиевой и повышение натриевой и кальциевой проводимости мембраны во время диастолы, параллельно чему происходит падение активности электрогенного натриевого насоса. К началу диастолы проницаемость мембраны для калия на короткое время повышается, и мембранный потенциал покоя приближается к равновесному калиевому потенциалу, достигая максимального диастолического значения. Затем проницаемость мембраны для калия уменьшается, что и приводит к медленному снижению мембранного потенциала до критического уровня. Одновременное увеличение проницаемости мембраны для натрия и кальция приводит к поступлению этих ионов в клетку, что также способствует возникновению потенциала действия. Снижение активности электрогенного насоса дополнительно уменьшает выход натрия из клетки и, тем самым, облегчает деполяризацию мембраны и возникновение возбуждения.
— Вернуться в оглавление раздела «Физиология человека.»
ПЕЙСМЕКЕР
ПЕЙСМЕКЕР (англ. pacemaker задающий темп, водитель ритма) — источник периодически возникающего распространяющегося возбуждения, вовлекающий какую-либо возбудимую систему в единый специфический акт жизнедеятельности. Следует различать искусственные и естественные Пейсмекеры.
Искусственные Пейсмекеры — это электроимпульсные устройства, позволяющие навязывать искусственный ритм сокращений различным естественным возбудимым образованиям. Разработаны, в частности, электронные стимуляторы деятельности сердца, дыхания, пищеварительной, мочеполовой и других систем. Искусственные Пейсмекеры используют в качестве ритмоводителей сердца и дыхания для стимуляции сокращений желудочков сердца в ритме предсердий, для урежающей стимуляции сердца и др. Напр., возможность навязывать искусственный ритм сокращений желудочкам сердца с помощью искусственных Пейсмекеров при поперечной блокаде сердца (см.) была высоко оценена клиницистами и признана основным методом лечения подобных больных. Дальнейшее совершенствование методов электростимуляции, создание новых типов искусственных П. позволило перейти к широкому использованию электростимуляторов, имплантируемых в тело больного (см. Кардиостимуляция, Электростимуляция).
Методологической основой создания искусственных П. является изучение особенностей функционирования естественных П. в норме и при различных формах патологии. Естественные Пейсмекеры представляют собой совокупность нервных и мышечных клеток, задающих ритм деятельности какой-либо системе или органу. Физиологическая роль естественного Пейсмекера состоит в обеспечении автоматизма и регуляции интенсивности работы тех или иных систем организма (напр., сердечно-сосудистой, дыхательной и т, д.) за счет изменения частоты (ритмики) возбуждения. Отличительной особенностью функциональной организации Пейсмекеров является способность к самовозбуждению (см. Автоматия), участию в развитии распространяющегося возбуждения, исходящего из другого Пейсмекера
Из множества потенциальных Пейсмекеров, обеспечивающих надежность работы органа, выделяют истинный Пейсмекер, вовлекающий в распространяющееся возбуждение другие Пейсмекеры какого-либо органа. Главной особенностью истинного Пейсмекера является опережающее формирование им самовозбуждения. Вместе с тем те или иные структуры выполняют роль источника распространяющегося возбуждения лишь при условии готовности других элементов возбудимой системы к проведению сформированного Пейсмекера возбуждения (см.).
Собственная частота П. в отсутствие внешних влияний относительно постоянна, С помощью механизмов нейрогуморальной регуляции (см.) регулируется частота разрядов П. соответственно уровню потребностей организма в данный момент. Так, накопление в крови конечных продуктов обмена и углекислоты сопровождается учащением ритма сердца и дыхания, обеспечивающих их удаление. Периодические колебания частоты возбуждения П. служат, кроме того, информативным выражением состояния центральных механизмов регуляции. Состояние наркоза, действие ряда ганглиоблокаторов, функциональное перенапряжение сердечно-сосудистой системы уменьшают продолжительность колебательного цикла. Механизмы саморегуляции деятельности какого-либо органа, работающего в автоматическом режиме, обеспечивающие оптимизацию ритма его работы на заданном организмом уровне, тесно взаимодействуют с механизмом центральной регуляции. Механизмы саморегуляции осуществляют оптимальную настройку работающего органа в зависимости от потребностей и функциональных возможностей системы. Т. о., обеспечивается координированное взаимо-уравновешивание частоты и ритма, генерируемых П.
Сознательное (волевое) управление распространяется преимущественно на П. поведенческих реакций,— в частности мотивационное возбуждение (см. Мотивации) и на эволюционно наиболее молодые П., напр. П. дыхания. В процессе индивидуального развития нарастают, а затем снижаются пределы колебаний частоты сердечного и дыхательного ритмов, сопровождающие физические и психоэмоциональные напряжения. Функциональные характеристики гомологичных П. у животных различных видов отличаются между собой по частоте, градиенту и скорости проведения волн возбуждения, продолжительности рефрактерного периода.
Выделяют внутри- и Внеорганные П. В роли П. скелетной, дыхательной мускулатуры выступают соответственно двигательные и дыхательный центры, расположенные в высших отделах ц. н. с. Истинный П. сердца — это синусовый (синусно-предсердный) узел, локализующийся в пределах органа. Показана, однако, возможность центрального навязывания сердцу управляемого ритма, напр, путем раздражения блуждающего нерва электрическими импульсами, подобными наблюдаемым в этом нерве импульсам при естественной деятельности сердца. В целостном организме П. тех или иных функциональных систем находятся в иерархическом соподчинении. Напр., в сердце П. первого порядка — это синусно-предсердный узел; П. второго и третьего порядков расположены в проводящей системе желудочков.
Переход роли истинного П. к элементам более низкого порядка может наблюдаться при повреждении или угнетении П. высшего порядка. Так, регистрируемый в клин, практике переход сердца на желудочковый ритм отмечается при полном блоке проведения возбуждения в атриовентрикулярном узле, или пучке Гиса,— синдром слабости синусового узла (см. Сердце), а в эксперименте — при искусственном повреждении последнего. Аналогичные явления могут иметь место при усилении тормозящих парасимпатических влияний, охватывающих П. сердца высшего порядка, при одновременной симпатической активации желудочковых П. Параллельная деятельность П. разных уровней возникает при нарушениях координации деятельности отделов и участков органа. Предсердно-желудочковая блокада с сохранением синусового ритма активности предсердий и одновременным замедленным желудочковым ритмом наблюдается при нарушениях предсердно-желудочкового проведения. Высшей формой дезинтеграции деятельности возбудимой системы является параллельная несогласованная деятельность множества П. низших порядков. Примером могут послужить нек-рые виды фибрилляции желудочков, при к-рых возникают множественные эктопические очаги.
Возбуждение П. зависит от возникновения импульса в одном или чаще группе электровозбудимых клеток одинакового уровня возбудимости. Распределение разрядов П. во времени описывается кривыми, характеризующими и определяющими активность соответствующих функциональных систем. Частота генерации П. потенциалов действия непосредственно связана со скоростью медленной диастолической поляризации клетки П. и разностью между уровнем трансмембранного потенциала, достигнутым в конце ре поляризации максимальным диастолическим потенциалом, и критическим потенциалом, при к-ром наступает регенеративная лавинообразно нарастающая деполяризация.
Искусственные П. постоянно совершенствуются, в частности увеличение адекватности искусственных П. естественным достигается сближением точек стимуляции с естественными источниками возбуждения и путями распространения возбуждения, повышением «физиологичности» конфигурации раздражающих стимулов, согласованием их во времени с фазами активности естественных П. и другими способами.
Библиография: Андреев С. В. Восстановление деятельности сердца человека после смерти, М., 1955; Анохин П. К. Системные механизмы высшей нервной деятельности, Избранные труды, М., 197 9; Бредикис Ю. Ю. Электрическая стимуляция сердца в клинической практике, М., 1967, библиогр.; он же, Электрическая стимуляция сердца при тахикардиях и тахиаритмиях, М., 1976; Гоффман Б. и Крейнфилд П. Электрофизиология сердца, пер. с англ., М., 1962; Гудвин Б. Временная организация клетки, пер. с англ., М., 1966; Косицкий Г. И. Афферентные системы сердца, М., 1975; Пипия В. И, и Тедеев А. А. Некоторые нарушения ритма сердца при асинхронной электрокардиостимуляции и бнеуправляемая стимуляция, Тбилиси, 197 7; Проблемы общей и клинической физиологии сердечно-сосудистой системы, под ред. Б. И. Ходоровой, Киев, 1976; Рощевский М. П. Эволюционная электрокардиология, Л., 1972; Удельнов М. Г. Нервная регуляция сердца, М., 1961; Удельнов М. Г. и Сухова Г. С. Автоматия сердца, Усп. физиол, наук, т. 5, № 1, с. 82, 1974; Физиология кровообращения, Физиология сердца, под ред. Е. Б. Бабского, Л., 1980.
Что такое пейсмейкер сердца
Поиск и подбор лечения в России и за рубежом
Разделы медицины
Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
Большинство пейсмекеров служит для коррекции именно брадикардии, то есть, они применяются, когда сердце пациента начинает работать медленно. Брадикардия может вызвать слабость, усталость, ощущение головокружения, шум в ушах, а также потерю сознания, вплоть до летального исхода. Пейсмекер позволяет избежать всех этих проявлений, и удерживать ритм сердца пациента в норме.
Выбор типа пейсмекера зависит от вида аритмии у пациента, и проводится он врачом.
Пейсмекеры имплантируются обычно под кожу в области грудной клетки во время небольшого хирургического вмешательства.
Перед установкой пейсмекера врач должен запрограммировать его микрокомпьютер. Обычно по умолчанию устанавливается минимальный ритм сердцебиений. Когда сердце пациента начинает биться с более медленной частотой, пейсмекер начинает генерировать электрические импульсы и посылать их по проводам к сердцу. В результате сердце сокращается в ритме, установленном пейсмекером.
Пейсмекеры могут устанавливаться двумя путями:
После процедуры установки пейсмекера. После самой процедуры пациент остается на ночь в клинике. Врачи и медперсонал будут контролировать частоту сердцебиений и ритм Вашего сердца.
Вам также расскажут, как надо ухаживать за раной. Следует держать ее в чистоте и сухости. Через пять дней можно принимать душ. Следует ежедневно контролировать состояние послеоперационной раны.
Обычно пейсмекер оставляется в течение 4-8 лет, в зависимости от того, как часто он используется. Когда уровень заряда батарейки пейсмекера низкий, ее заряжают.
Консультации с врачом после установки пейсмекера
Полная проверка пейсмекера проводится через шесть недель после его имплантации. После этого проверка пейсмекера проводится каждые три месяца на телефоне для проверки заряда батареи. Через год проводится полная проверка пейсмекера. Если у Вас бивентрикулярный пейсмекер, Вам придется проверять его у врача кажжые шесть месяцев.
Жизнеугрожающие осложнения во время установки пейсмекера встречаются довольно редко.
Пейсмейкер (медицина)
Электрокардиостимулятор (ЭКС), или искусственный водитель ритма — медицинский прибор, предназначенный для изменения ритма сердца. Основной задачей водителей ритма является поддержание или навязывание частоты сердечных сокращений пациенту, у которого или сердце бьется недостаточно часто, или имеется полное электрофизиологическое разобщение между предсердиями и желудочками. Также имеются специальные (диагностические) кардиостимуляторы для проведения нагрузочных функциональных проб.
Содержание
История создания электрокардиостимуляторов
Впервые способность импульсов электрического тока вызвать сокращения мышцы заметил итальянец Алессандро Вольта. Позднее российские физиологи Ю. М. Чаговец и Н. Е. Введенский изучили особенности воздействия электрического импульса на сердце и предположили возможность использования их для лечения некоторых заболеваний сердца. В 1927 году Hyman G. создал первый в мире наружный электрокардиостимулятор и применил его в клинике для лечения больного, страдающего редким пульсом и потерями сознания. Это сочетание известно как приступ Морганьи-Эдемс-Стокса(МЭС).
В 1951 году американские кардиохирурги Callaghan и Bigelow использовали кардиостимулятор для лечения больной после операции, так как у неё развилась полная поперечная блокада сердца с редким ритмом и приступами МЭС. Однако у данного прибора имелся большой недостаток — он находился вне тела пациента, и импульсы к сердцу проводились по проводам через кожу.
В 1959 году шведские ученые (в частности Руне Элмквист) создали имплантируемый, то есть полностью находящийся под кожей, кардиостимулятор. (Siemens-Elema). Конечно, первые стимуляторы были недолговечными: их срок службы составлял от 12 до 24 месяцев. Однако это был огромный шаг вперед.
В России история кардиостимуляции ведет отсчет с 1960 года, когда академик А. Н. Бакулев обратился к ведущим конструкторам страны с предложением о разработке медицинских аппаратов. И тогда в Конструкторском Бюро точного машиностроения — ведущем предприятии оборонной отрасли, возглавляемом А. Э. Нудельманом — начались первые разработки имплантируемых ЭКС (А. А. Рихтер, В. Е. Бельгов). В декабре 1961 года первый российский стимулятор, ЭКС-2, был имплантирован академиком А. Н. Бакулевым больной с полной атриовентрикулярной блокадой. ЭКС-2 был на вооружении врачей более 15 лет, спас жизнь тысячам больных и зарекомендовал себя как один из наиболее надежных и миниатюрных стимуляторов того периода в мире.
Показания к применению
Методики стимуляции
Наружная стимуляция
Наружные типы стимуляторов могут быть использованы для первичной стабилизации больного, но она не исключает имплантацию постоянного кардиостимулятора. Методика заключается в размещении двух пластин стимулятора на поверхности грудной клетки. Один из них обычно располагается на верхней части грудины, второй — слева сзади практически на уровне последних ребер. При прохождении электрического разряда между двумя пластинами он вызывает сокращение всех мышц, расположенных на его пути, в том числе сердца и мышц грудной стенки.
Пациент с наружным стимулятором не может быть оставлен без присмотра на длительное время. Если пациент находится в сознании, применение этого вида стимуляции вызовет у него дискомфорт вследствие частого сокращения мышц грудной стенки. К тому же стимуляция мышц грудной стенки ещё не означает стимуляцию сердечной мышцы.
Временная внутренняя стимуляция
Являясь альтернативой наружной стимуляции, он отличается в том, что стимуляция производится через провод, проведённый по центральному венозному катетеру в полость сердца. Операция проводится в стерильных условиях. Дистальный конец провода устанавливается в правом предсердии или правом желудочке. Проксимальный конец подключается к аппарату, расположенному снаружи.
Временная стимуляция часто используется как один из шагов к постоянному стимулированию. При определенных обстоятельствах пациент с временной стимуляцией не будет переведен на постоянную, в таких случаях временная стимуляция является лучшим средством.
Имплантация постоянного водителя сердечного ритма
Имплантация постоянного водителя ритма включает постановку одного и более проводов в камеры сердца. Один конец каждого из проводов находится в тесном контакте с сердечной стенкой, в то время как другой — подключен к стимулятору. Стимулятор — герметичный прибор, включающий в себя батарею и блок компьютерной логики для задания параметров стимуляции.
Обычно корпус стимулятора располагают под подкожной жировой клетчаткой грудной стенки над мышцами и костями, хотя вопрос о размещении решается в каждом случае индивидуально. Наружная оболочка стимулятора редко вызывает отторжение у человеческого организма. Обычно её изготавливают из титана, являющегося инертным для тела.
Основные функции кардиостимулятора
Все современные стимуляторы имеют две основные функции. Они «слушают» электрический ритм сердца, и если возникает период «молчания» в течение определенного времени, прибор начинает выдавать импульсы для стимуляции. Энергия импульсов измеряется в джоулях.
Система маркировки стимуляторов
В 1974 году была выработана система 3-5 буквенных кодов для описания функций стимуляторов. Каждая буква обозначает определенный раздел в функциональных особенностях прибора. Например, согласно этой системе VATOO будет означать: стимулятор, снимающий ритм из предсердий и стимулирующий желудочки вне зависимости от частоты ритма и не имеющий множественные места стимуляции.
| Номер буквы | 1 | 2 | 3 | 4 | 5 |
| Категория | Стимулируемая камера | «Слушаемая» камера | Ответ на воспринятый импульс | Ответ на частоту | Множественные места стимуляции |
| Код | O = нет, A = предсердие, V = желудочек, D = (A + V) | O = нет, A = предсердие, V = желудочек, D = (A + V) | O = нет, T = стимулирование, I = подавление, D = (T + I) | O = нет, R = модуляция ритма | O = нет, A = предсердие, V = желудочек, D = (A + V) |
| Маркировка производителя | S = одно из (A или V) | S = одно из (A или V) |
Двухжелудочковая стимуляция (BVP)
При данной методике стимулирующие электроды помещаются к миокарду обоих желудочков. Один электрод располагается в предсердии, в правом желудочке электрод находится внутри полости сердца, а к левому он подводится через венозный синус Вальсальвы. Такой метод стимуляции позволяет восстановить синхронность работы камер сердца, утрачиваемую при хронической сердечной недостаточности.
Устройства с функциями кардиостимулятора
В некоторых случаях имплантируются устройства, похожие на стимуляторы — кардиовертеры-дефибрилляторы. Они используются при лечении больных с высоким риском внезапной сердечной смерти. Данные системы повзоляют лечить множественные нарушения ритма за счет стимуляции, кардиоверсии и дефибрилляции.
Что такое пейсмейкер сердца
Поиск и подбор лечения в России и за рубежом
Навигация
Поиск
УСТАНОВКА ПЕЙСМЕКЕРА
Сердце — это уникальный орган, у которого есть своя, автономная нервная проводящая система. Вы, наверняка, слышали или видели по ТВ случаи, когда мозг человека уже не функционирует, а сердце продолжает биться. Это связано с тем, что в здоровом сердце имеется свой т. н. водитель ритма. Именно этот пейсмекер и определяет частоту сердцебиения и их ритм и регулярность.
Однако, в некоторых случаях, ритм сердца страдает. Причины аритмий сердца могут быть разные — атеросклероз, ревматизм и другие заболевания. В случае нарушения ритма сердца обычно назначается медикаментозная терапия, но некоторых случаях может потребоваться искусственный водитель ритма — пейсмекер. Пейсмекер представляет собой маленькое электронное устройство, которое посылает по проводам регулярные электрические импульсы сердечной мышце. Пейсмекер применяется также в лечении обморочных состояний, связанных с нарушением ритма сердца (т. н. синкопа), застойной сердечной недостаточности и гипетрофической кардиомиопатии.
Что такое пейсмекер?
Пейсмекер – это сложный электронный прибор, который выполняет две функции: 1) он анализирует работу сердца, т.е. его ритм и состояние проводимости 2) при необходимости, он посылает сердцу регулярные электрические импульсы для коррекции нарушения собственного ритма сердца.
Проводящая система сердца регулирует частоту сердцебиений и координирует сокращения сердечной мышцы, чтобы обеспечить эффективность работы сердца. При нарушениях проводящей системы сердце или патологии его водителя ритма возникают аритмии. При замедлении ритма сердца говорят от брадикардии (пульс менее 60 ударов в минуту), при учащении – о тахикардии (пульс более 80 ударов в минуту).
Большинство пейсмекеров служит для коррекции именно брадикардии, то есть, они применяются, когда сердце пациента начинает работать медленно. Брадикардия может вызвать слабость, усталость, ощущение головокружения, шум в ушах, а также потерю сознания, вплоть до летального исхода. Пейсмекер позволяет избежать всех этих проявлений, и удерживать ритм сердца пациента в норме.
Пейсмекеры имплантируются обычно под кожу в области грудной клетки во время небольшого хирургического вмешательства.
Пейсмекер состоит из двух частей – проводов и генератора импульсов. Основная часть – это, конечно, генератор импульсов, в котором находится батарейка и микрокомпьютер. Эта часть пейсмекера находится под кожей. Провода обычно подводятся к сердцу по венам и имплантируются в миокард. По ним из генератора электрические импульсы идут к сердцу, а также сами импульсы сердца идут к генератору, где постоянно анализируется ритм сердца (наподобие постоянной ЭКГ). Каждый электрический импульс генератора заставляет сердце сокращатьсяю от пейсмекера может исходить от одного до трех проводов, в зависимости от типа нарушения ритма сердца.
Выбор типа пейсмекера зависит от вида аритмии у пациента, и проводится он врачом.
Перед установкой пейсмекера врач должен запрограммировать его микрокомпьютер. Обычно по умолчанию устанавливается минимальный ритм сердцебиений. Когда сердце пациента начинает биться с более медленной частотой, пейсмекер начинает генерировать электрические импульсы и посылать их по проводам к сердцу. В результате сердце сокращается в ритме, установленном пейсмекером.
Подготовка к имплантации пейсмекера
Перед тем, как согласиться на установку пейсмекера: спросите у врача, какие медикаменты Вам можно принимать. Возможно, врач скажет Вам, что Вы должны прекратить прием определенных препаратов за несколько дней до проведения имплантации пейсмекера. Если Вы страдаете сахарным диабетом, следует спросить врача о необходимости изменения в применении Ваших антидиабетических препаратов.
Накануне вечером перед процедурой установки пейсмекера Вы не должны ничего есть или пить. Если Вам нужно принимать какие-либо препараты, запейте их небольшим количеством воды.
В клинике Вас попросят переодеться в больничный халат. Украшения и ценности следует оставить дома.
Как проводится имплантация пейсмекера
Пейсмекеры могут устанавливаться двумя путями.
Это наиболее применяемая техника на сегодня. Эта процедура проводится электрофизиологом (кардиологом, который специализируется в методиках катетеризации сердца для лечения аритмий) в специальной клинике. Перед установкой пейсмекера проводится обезболивание местным анестетиком. Разрез проводится на груди, куда имплантируются сам пейсмекер и его провода. После разреза провода вводятся в вену и подводятся к сердцу. Вся процедура проводится под контролем рентгена. Кончик провода касается мышцы сердца (миокарда), а другой его конец подключается к пейсмекеру, который лежит в особом созданном кармашке под кожей в области груди.
Эта методика имплантации пейсмекера проводится чаще у детей. Процедура проводится в специальной клинике. Обычно применяется общая анестезия. Кончик провода касается мышцы сердца (миокарда), а другой его конец подключается к пейсмекеру, который лежит в особом созданном кармашке под кожей в области живота Хотя восстановление при эпикардиальном методе дольше, чем при чрезвенозном способе имплантации пейсмекера, такая малоинвазивная техника позволяет уменьшить длительность пребывания пациента в клинике и дает возможность скорейшей выписки домой.
Тип метода имплантации пейсмекера выбирается только врачом. Имплантация эндокардиального пейсмекера занимает от 1 до 5 часов.
Пациент ложится на операционный стол и медсестра подключает к нему систему для внутривенных инфузий (капельницу). Это позволяет в нужное время вводить пациенту определенные препараты. Обычно вводится какой-либо успокаивающий препарат, который позволяет пациенту расслабиться и устранить чувство страха, но при этом не уснуть.
Пациент подключается к мониторирующей аппаратуре, которая регистрирует ЭКГ, АД, частоту дыхания и некоторые другие параметры во время процедуры имплантации пейсмекера. На левой или правой части груди сбриваются волосы и кожа моется водой с мылом. Далее наносятся стерильные салфетки, покрывающие область от шеи до нижней часто груди. Руки пациента фиксируются. Врач местным анестетиком обезболивает кожу груди, где предполагается разрез. Обезболивание наступает практически сразу. После полной анестезии этой области, врач делает разрез и создает кармашек под кожей, куда устанавливается пейсмекер. Если во время установки пейсмекера Вам больно, следует сказать об этом.
После создания кармашка под кожей, врач вводит в вену провода и подводит их под рентгенконтролем к сердцу. После того, как провода оказываются на месте, врач проверяет их функцию, чтобы убедиться, что они проводят электрические импульсы, и частота сердцебиения повышается. Это называется «пейсинг» и заключается в проведении по проводам электрических импульсов, в результате чего повышается частота сердечных сокращений. Очень важно сказать врачу, что Вы при этом ощущаете. Если при этом ощущается боль, следует сказать врачу. После проверки проводов врач соединяет их с пейсмекером. Врач устанавливает частоту сердцебиений в пейсмекере и другие настройки.
После имплантации пейсмекера
После самой процедуры пациент остается на ночь в клинике. Врачи и медперсонал будут контролировать частоту сердцебиений и ритм Вашего сердца. Вам также расскажут, как надо ухаживать за раной. Следует держать ее в чистоте и сухости. Через пять дней можно принимать душ. Следует ежедневно контролировать состояние послеоперационной раны.
Перед тем, как выписать Вас из клиники, врач проведет проверку настроек пейсмекера. Вам вручат карту с ID пейсмекера, в которой указан: тип пейсмекера и проводов, дата имплантации пейсмекера, имя врача, который имплантировал пейсмекер.
Образ жизни после имплантации пейсмекера
После процедуры можно двигать руками. Не поднимайте тяжести (не более 5 кг). Не поднимайте руки и плечи долгое время. Избегайте физической активности, где нужно толкать или тянуть тяжести. Не допускайте перенагрузки. В течение шести недель после процедуры избегайте плавания, игры в теннис или гольф. Старайтесь побольше ходить. Спросите у врача, когда Вы сможете вернуться к своей обычной физической активности.
Следует ли избегать некоторых электрических устройств пациентам с пейсмекером?
Электросушилки, электрогрелки и микроволновые печи никак не влияют на функцию пейсмекера. Сотовый телефон следует держать на противоположной стороне, где расположен пейсмекер. Не следует ставить сотовый телефон в нагрудный карман. Следует избегать влияния сильных электромагнитных полей. Нельзя проводить такое исследование, как магнитно-резонансная томография (МРТ), так как в нем применяется сильное магнитное поле.
Врач даст Вам информацию о влиянии на пейсмекер различных электрических устройств.
Как долго я буду ходить с пейсмекером?
Обычно пейсмекер оставляется в течение 4-8 лет, в зависимости от того, как часто он используется. Когда уровень заряда батарейки пейсмекера низкий, ее заряжают.
Как часто нужно консультироваться с врачом?
Полная проверка пейсмекера проводится через шесть недель после его имплантации. После этого проверка пейсмекера проводится каждые три месяца на телефоне для проверки заряда батареи. Через год проводится полная проверка пейсмекера. Если у Вас бивентрикулярный пейсмекер, Вам придется проверять его у врача кажжые шесть месяцев.
Жизнеугрожающие осложнения во время установки пейсмекера встречаются довольно редко.







