Поперечное плоскостопие
Что такое поперечное плоскостопие и его причины
Плоскостопие — это заболевание, различной этиологии, характеризующееся прогрессирующим уплощением анатомических сводов стопы.
В зависимости от того какие своды стопы вовлечены в процесс различают:

Плоскостопие относится к полиэтиологическим заболеваниям. Это означает, что причин его развития много. Наиболее часто прослеживается наследственный характер данного заболевания. Среди приобретенных типов плоскостопия различают:
Врожденное плоскостопие — довольно редкая форма, выявить этот вид плоскостопия помогают профилактические осмотры. Точный диагноз можно поставить не ранее 2-летнего возраста (т.к. все маленькие дети имеют уплощенную стопу в силу физиологических причин).
Симптомы поперечного плоскостопия
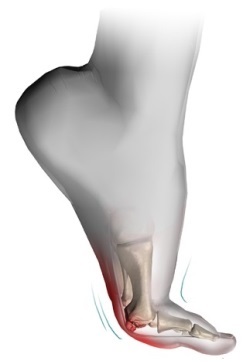
Симптомы поперечного плоскостопия — наиболее распространенные это: боль в стопах, жжение, судороги в области мышц голени, усталость в стопах к концу дня. В далеко зашедших стадиях присоединяются жалобы на боли в коленных, тазобедренных суставах, боли в спине, что может служить причиной развития артроза данных суставов.
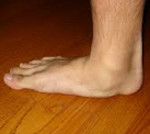
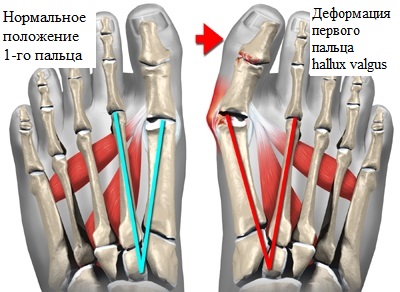
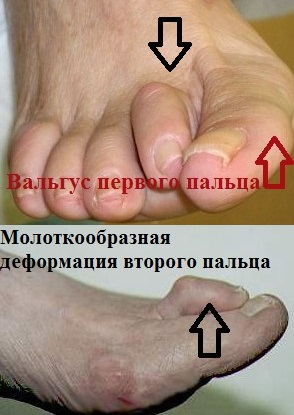
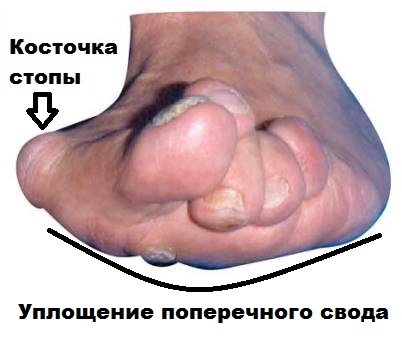
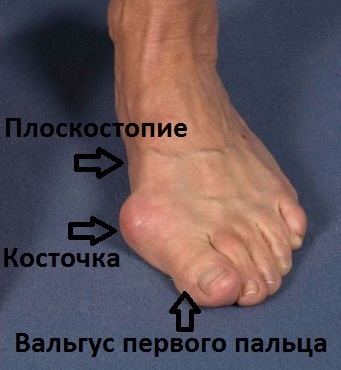
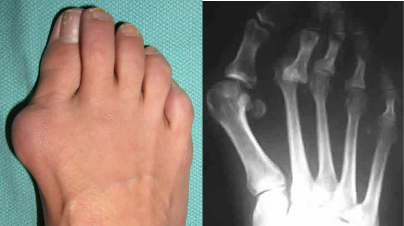
Визуально передний отдел стоп увеличивается в размерах, — формируется так называемая поперечно-распластанная стопа. В результате неправильного распределения нагрузки, вследствие плоскостопия, часто появляется деформация первого пальца в виде его вальгусного отклонения. В области первого плюснефалангового сустава не редко формируется экзофит, называемый, пациентами «косточкой», или «шишкой» на стопе. 2-3-4-е пальцы, на которые осуществляется большая нагрузка, принимают молоткообразную форму. Таким образом, в процессе прогрессирования заболевания, изменения приобретают стойкий характер в виде деформации переднего отдела стопы, ведущий к нарушению биомеханики всех звеньев опорно-двигательного аппарата, участвующих при ходьбе.
Диагностика плоскостопия
Диагностика плоскостопия включает осмотр врача специалиста — травматолога-ортопеда. Рентгенологическое обследование стоп. И анализ походки пациента. При необходимости спектр обследования может быть расширен.
Лечение поперечного плоскостопия
Лечение поперечного плоскостопия должно проводиться врачом-травматологом, после точной диагностики данного заболевания. Лечение зависит от степени плоскостопия. Лечение поперечного плоскостопия может быть как оперативным, так и консервативным (без операции).
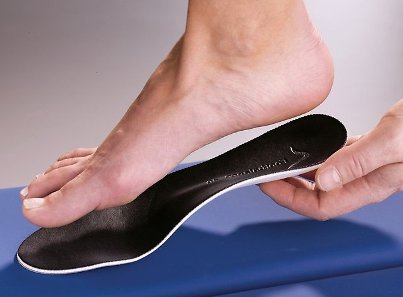
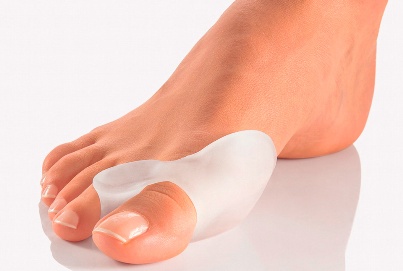
Консервативное лечение поперечного плоскостопия комплексное и включает в себя ограничение нагрузки на стопы, подбор ортопедической обуви, использование ортопедических устройств для нормализации биомеханики, снижение лишнего веса. При наличии клиники бурсита или артроза 1-го плюснефалангового сустава, применяются противовоспалительные и анальгетические средства для купирования воспаления. В некоторых случаях применяется иммобилизация, физиотерапия, массаж, что способствует снижению повышенного мышечного тонуса, и как следствие — уменьшению боли. Консервативное лечение направлено на уменьшение боли, а также замедление прогрессирования поперечного плоскостопия
Оперативное лечение поперечного плоскостопия применяется при сильных и постоянных болях в стопах и при неэффективном консервативном лечении. В центе травматологии и ортопедии проводится весь спектр операций при лечении статических деформаций переднего отдела стоп. Применяются наиболее современные хирургические методики, позволяющие минимизировать отрицательное воздействие операционного стресса на больного и сократить реабилитационный период после операции, не используя иммобилизационных гипсовых повязок и костылей.
Видеоотзывы о лечении поперечного плоскостопия
Махнева Ю.С. 69 лет — поперечное плоскостопие
Плоскостопие
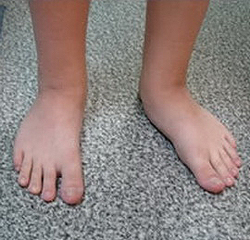
Плоскостопие – изменение формы сводов стопы, сопровождающееся потерей ее амортизирующих (рессорных) функций. В зависимости от того, какой именно свод стопы уплощен выделяют поперечное и продольное плоскостопие. Также различают врожденное и приобретенное плоскостопие. Различными формами плоскостопия страдает около 45% всех взрослых людей. Патология чаще выявляется у женщин. Плоскостопие является причиной болей в стопе, появляющихся во время ходьбы. Часто при плоскостопии на подошве образуются мозоли и натоптыши, деформация Hallux valgus. Кроме рентгенологического исследования, диагностика плоскостопия включает плантографию и подометрию. Лечение состоит в постоянном ношении супинаторов или ортопедической обуви, периодическом прохождении курсов массажа, ЛФК и физиопроцедур.
МКБ-10
Общие сведения
Плоскостопие – изменение формы сводов стопы, сопровождающееся потерей ее амортизирующих (рессорных) функций. Является причиной повышенной утомляемости стоп при нагрузках, провоцирует развитие артрозов мелких суставов ступни, оказывает негативное влияние на позвоночник. Различными формами плоскостопия страдает около 45% всех взрослых людей. Патология чаще выявляется у женщин.
Причины плоскостопия
Уплощение свода стопы может быть врожденным или приобретенным. Врожденное плоскостопие составляет 3% от всех случаев заболевания. Причиной наиболее распространенной приобретенной формы – статического плоскостопия (80% от общего числа случаев болезни) становится слабость костей, мышц и связочного аппарата ступни и голени. Существует наследственная предрасположенность к возникновению патологии, обуслосовленная передающейся по наследству слабостью связок.
Риск статического плоскостопия возрастает при увеличении массы тела, недостаточной физической нагрузке у людей сидячих профессий, «стоячей работе» (продавцы, парикмахеры, сборщики на конвейерах, ткачихи и т. д.), использования неудобной обуви, старении. Статическое плоскостопие может развиваться и вследствие постоянного ношения обуви на высоком каблуке (вследствие избыточной нагрузки на передние отделы стопы). Другими причинами приобретенной патологии являются:
Патанатомия
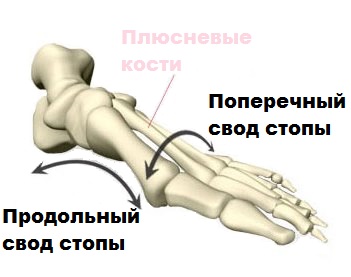
Стопа удерживает вес тела, не дает человеку упасть во время ходьбы, играет роль амортизатора и подъемного механизма. В выполнении всех этих функций большое значение имеют своды стопы – жесткие и одновременно упругие образования, в которые входят кости стопы, ее связки и мышцы. Выделяют два свода стопы: поперечный (дуга от I к V пястной кости, которая становится видна, если взять стопу рукой с боков и сжать ее в поперечном направлении) и продольный (дуга в области внутреннего края стопы). Предназначение сводов стопы – удержание равновесия и предохранение тела от сотрясений во время ходьбы.
При ослаблении мышечно-связочных структур мышцы и связки стопы перестают справляться с высокой нагрузкой, стопа уплощается, «оседает». При этом ее амортизирующая функция снижается. Сотрясения во время ходьбы передаются на вышележащие отделы (позвоночник и суставы нижних конечностей), в которых из-за постоянной перегрузки развиваются дегенеративные изменения (остеоартрозы, нарушения осанки, остеохондроз).
Классификация
С учетом времени возникновения различают врожденное и приобретенное плоскостопие. Врожденное плоскостопие – редкая патология, обусловленная нарушением развития стопы во внутриутробном периоде. У маленьких пациентов врожденная форма заболевания обычно диагностируется в возрасте 5-6 лет, поскольку в раннем возрасте своды ступни еще недостаточно развиты, и признаки плоской стопы выявляются в норме у всех детей. В зависимости от изменений того или иного свода стопы выделяют следующие формы плоскостопия:
Симптомы плоскостопия
Поперечное плоскостопие
В норме поперечный свод стопы, образованный головками плюсневых костей, имеет форму арки. Основная опора при стоянии и ходьбе ложится на головки V и I плюсневых костей. При развитии плоскостопия ослабевают поддерживающие структуры свода стопы: подошвенный апоневроз, несущий основную нагрузку по удержанию свода, межкостная фасция и мышцы стопы.
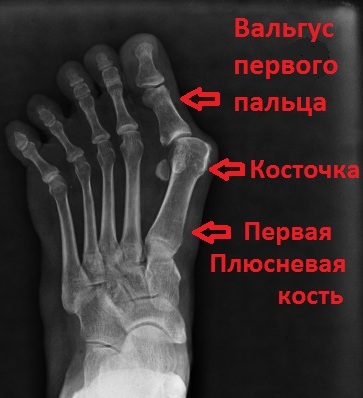
Опора перераспределяется на головки всех плюсневых костей, при этом нагрузка на головку I плюсневой кости уменьшается, а нагрузка на головки II-IV плюсневых костей резко увеличивается. I палец отклоняется кнаружи, головка I плюсневой кости и I палец образуют угол. В I плюснефаланговом суставе возникает остеоартроз. Появляются боли, уменьшается объем движений в суставе.
Повышенное давление головок плюсневых костей вызывает истончение слоя подкожной жировой клетчатки на подошвенной поверхности стопы, вызывая дальнейшее снижение амортизационной функции стопы. На подошве в области головок плюсневых костей образуются натоптыши.
В зависимости от выраженности угла между I пальцем и I плюсневой костью выделяют следующие степени поперечного плоскостопия:
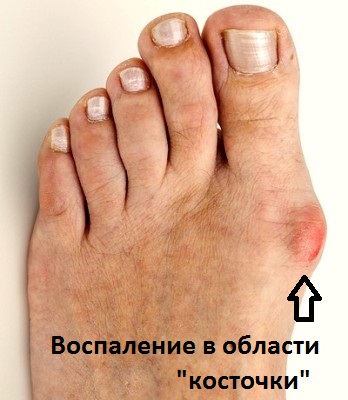
Как правило, больные обращаются к врачу по поводу косметического дефекта стопы, реже – по поводу болей во время ходьбы, натоптышей на подошве, грубых кожных разрастаний или воспаления в области I плюснефалангового сустава (Hallux valgus).
В ходе опроса обычно выясняется, что пациента в течение продолжительного времени беспокоят более или менее выраженные жгучие или ноющие боли в стопе во время ходьбы. При осмотре выявляется деформация стопы: уплощение ее поперечного свода, характерная деформация I плюснефалангового сустава, при выраженном плоскостопии – молоткообразные пальцы стопы.
Продольное плоскостопие
При уплощении продольного свода в процесс вовлекаются кости, мышцы и связки стопы и голени. Кости перемещаются таким образом, что пятка разворачивается кнутри, а передние отделы стопы отклоняются кнаружи. Натяжение сухожилий малоберцовых мышц увеличивается, а сухожилия передней большеберцовой мышцы – уменьшается. Средняя часть ступни расширяется. Походка больного становится неуклюжей, при ходьбе он сильно разводит носки в стороны.
Выделяют четыре стадии продольного плоскостопия:
На стадии предболезни пациента беспокоит быстрая утомляемость при ходьбе, боли в верхней части свода стопы и мышцах голени после продолжительных статических нагрузок. В стадии перемежающегося плоскостопия боли появляются не только к концу рабочего дня, но и после длительного стояния или продолжительной ходьбы. Выявляется напряжение мышц голени, иногда развиваются их временные контрактуры. Продольный свод стопы имеет нормальную форму по утрам, однако к вечеру становится уплощенным.
В период развития плоской стопы боли появляются даже после небольших статических нагрузок. Стопа расширяется и уплощается, высота ее свода снижается. Постепенно начинает меняться походка.
Различают три степени плоской стопы:
При отсутствии лечения в дальнейшем формируется плосковальгусная стопа, при которой боли появляются при малейшей статической нагрузке. Выявляется вальгусная деформация (резкий разворот стопы подошвенной стороной кнутри) и выраженное уплощение свода стопы.
Диагностика
Диагностику осуществляют врачи-ортопеды. Для уточнения типа и выраженности плоскостопия применяются следующие методы:
Лечение плоскостопия
Лечение поперечного плоскостопия
Консервативная терапия эффективна только на I стадии плоскостопия. Пациенту рекомендуют снизить вес тела, подбирать удобную обувь без каблуков, уменьшить статические нагрузки на стопу. Показано ношение специальных стелек и валиков.
Лечение продольного плоскостопия
В стадии предболезни пациенту рекомендуют выработать правильную походку (без разведения носков), ходить босиком по песку или неровной поверхности и регулярно разгружать мышцы свода стопы, во время стояния периодически перенося нагрузку на наружные поверхности стоп. Больному плоскостопием назначают ЛФК, массаж и физиолечение: магнитотерапия, СМТ, гидромассаж и др.
В стадии перемежающегося плоскостопия к перечисленным мероприятиям добавляется рекомендация изменить условия труда для уменьшения статической нагрузки на стопы. При плоской стопе к комплексу терапевтических мероприятий ортопеды рекомендуют ношение ортопедической обуви и специальных стелек. При дальнейшем прогрессировании плоскостопия показано оперативное лечение. В стадии плосковальгусной стопы консервативные методики малоэффективны. Проводятся различные пластические операции: резекция участков костей, пересадка сухожилий и т. д.
Прогноз
На ранних стадиях прогноз благоприятный. В младшем детском возрасте плоскостопие поддается коррекции. У взрослых людей полное устранение патологии невозможно, однако правильный подбор обуви, регулярные занятия специальной гимнастикой, оптимизация нагрузки на ноги и использование ортопедических изделий позволяют предотвратить прогессирование патологии, минимизировать или устранить неприятные симптомы. На поздних этапах даже после оперативных вмешательств могут сохраняться боли, ограничения движений и другие проявления, обусловленные вторичными изменениями стоп.
Профилактика
Профилактические мероприятия включают осмотры детей для выявления и раннего начала лечения врожденного плоскостопия. Врослым рекомендуется нормализовать массу тела, избегать статических перегрузок, носить удобную обувь, соблюдать режим достаточной физической активности, укреплять мышцы стоп и голеней.
Поперечное плоскостопие
Вальгусная деформация большого пальца (Hallux Valgus) и поперечное плоскостопие – два заболевания, тесно связанные между собой. Поперечное плоскостопие характеризуется снижением рессорной функции стопы, что вызвано уплощением свода, образованного головками плюсневых костей, образованием натоптышей, деформационными изменениями пальцев, а также наличие особой разновидности болевого синдрома – метатарзалгии.
При этом, вальгусная деформация большого (первого) пальца ноги (Hallux Valgus), характеризующаяся образованием так называемой «косточки» – наиболее распространенный вид деформации стопы, имеющийся у, порядка, 65% современных женщин.
В данном материале вы найдете достаточно полную информацию о вальгусной деформации, а также поперечном плоскостопии, причинах развития этого вида заболеваний, а также сопутствующих недугах и вариантах их лечения.
Анатомические особенности стопы и ее сводов
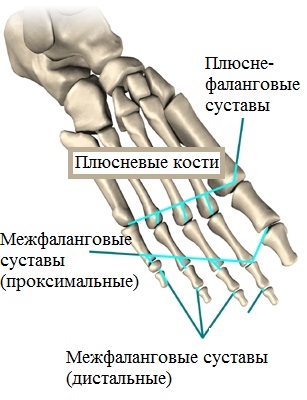
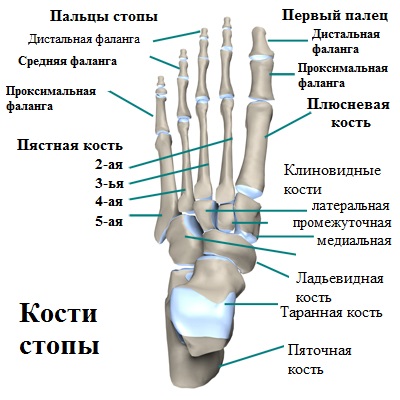
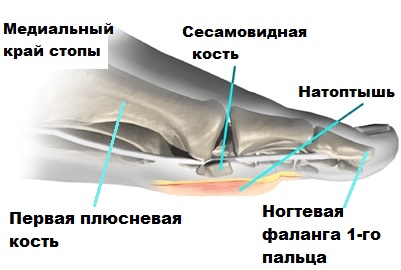
Фаланги пальцев, а также плюсневые кости образуют передний отдел стопы. При этом, первый (большой) палец состоит из 2-х фаланг, а сустав, расположенный между первой плюсневой костью, а также первым пальцем, носит название плюсне-фалангового.
Именно плюсне-фаланговый сустав имеет важнейшее значение, определяя качество ходьбы благодаря тому, что, в сочетании с большим (первым) пальцем стопы, обеспечивает наибольшее отталкивание – в три раза более сильное, нежели у остальных четырех пальцев.
Так называемые головки плюсневых костей образует поперечный свод, вершиной которого является головка 3-й плюсневой кости. В процессе ходьбы, тело опирается на головки 1-й и 5-й плюсневых костей.
В случаях, когда имеет место быть плоскостопие, при каждом шаге происходит опускание головки второй, третьей и четвертой плюсневых костей вниз, что создает соприкосновение с поверхностью земли.
При этом, в случае опускания головок второй, третьей и четвертой плюсневых костей, отмечается повышенная нагрузка на стопу, что, как следствие, приводит к возникновению мозолистых образований и натоптышей, дискомфортным и болевым ощущениям, а также проявлению различного рода невром, в том числе и невромы Мортона..
Остальные пальцы стопы, в отличие от большого, состоят из 3-х фаланг, кости которых соединяются связками, а образующие фаланги суставы, имеют капсулы.
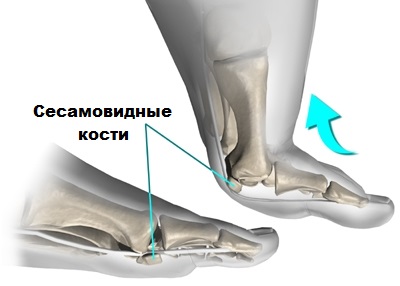
В районе 1-го плюсне-фалангового сустава расположены 2-е небольшие сесамовидные косточки, выполняющие весьма значимую роль в сгибательных движениях большого пальцы ноги.
Помимо того, в процессе ходьбы, те самые сесамовидные косточки, в определенной мере, распределяют нагрузку на 1-ю плюсневую кость. В случае травмирования сесамовидных косточек, наблюдается не только появление болевого синдрома, но и, в ряде случаев, потеря трудоспособности.
Как показывает медицинская практика, при некоторых деформационных изменениях стоп, нагрузка на сесамовидные кости существенно увеличивается, что также вызывает болевые и дискомфортные ощущения в районе большого (первого) пальца.
Основные понятия вальгусной деформации первого (большого) пальца
Главной причиной Hallux Valgus (вальгусной деформации) является наружное отклонение большого пальца, что оказывает дополнительное и, крайне нежелательное давление на другие пальцы стопы. Данный феномен, в конечном итоге, может привести к деформации «молоткообразного» типа.
При использовании тесной (зауженной) обуви, вызывающей избыточное давление на первую плюсневую кость, в данной области стопы наблюдается ярко выраженный воспалительный процесс. При сохранении тенденции воспаления существует риск развития так называемой «косточки» («шишечки»), что, в конечном итоге приводит к формированию экзостоз и остеофитов, сопровождаемых болевыми ощущениями и способствующих усиленному развитию деформационных изменений.
Наиболее часто сопровождаемым явлением деформации большого пальца является плоскостопие поперечного типа, вызванное уплощение свода и распластанностью фронтального стопного отдела. Данное явление сопровождается развитием «натоптышей» и мозольных образований, а также появлением болевых синдромов. При этом, важно понимать, что использование свободной обуви в значительной мере снижает риск возникновения таких недугов, как плоскостопие поперечного типа и Hallux Valgus.
Симптомы поперечного плоскостопия
Чаще всего, пациенты отмечают жалобы на метатарзалгию (боль) в районе фронтального отдела стопы, причиной которой являются не только деформационные изменения первого пальца, но и молоткообразная деформация, а также плоскостопие.
Косметические недостатки, а также проблемы с выбором и последующим использованием оптимально подходящей обуви имеют решающее значение для подавляющего большинства пациентов. Зачастую встречаются искривления не только первого, но и всех других пальцев ног, а также деформация стопы и наличие ярко выраженного болевого синдрома.
Диагностика поперечного плоскостопия
Проведение безболезненной и безопасной для общего здоровья пациента процедуры плантограммы, предоставляет специалисту полную информацию о состоянии сводов стопы.
Помимо проведения клинического исследования, специалист определяет анамнез недуга, включая наличие сопутствующих заболеваний. Примером может быть вышеупомянутые плоскостопие и вальгусная деформация, вызванные не только ношением стесненной обуви, но и чрезмерными нагрузками на конечности вследствие избыточного веса, тяжелого физического труда и пр.
Рентгенограммы предоставляют широкие возможности для объективной и точной оценки специалистом расположения костей ног (стопы), а также составления эффективного плана лечения.
Виды лечения поперечного плоскостопия
Консервативное
Консервативный вариант устранения недугов, связанных с вальгусной деформацией, главным образом на начальных этапах, основан на рекомендациях по ношению комфортной, а в ряде случаев и специальной ортопедической обуви со стельками. Данные установки врача способствуют уменьшению, либо полному устранению болевых и/или дискомфортных ощущений.
Не однократно было доказано, что применение ортопедических стелек эффективным образом способствует профилактике деформационных изменений ног, а также иных видов сопутствующих заболеваний (омозоленностей, натоптышей и пр).
Важно отметить, что вышеупомянутые мероприятия (ношение удобной обуви, использование стелек), поможет лишь на начальных этапах развития вальгусной деформации, существенно замедлив прогрессирование недуга.
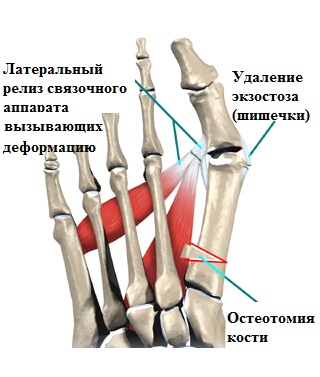
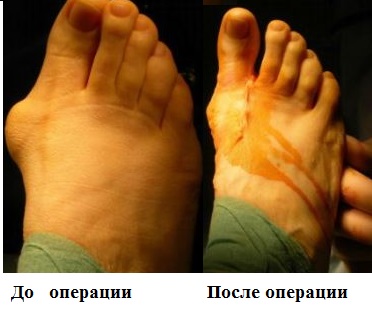
Операционное вмешательство (остеотомия)
При серьезных деформационных изменениях, а также наличии ярко выраженного болевого синдрома, специалистом назначается тот или иной вид операционного вмешательства (остеотомии). Только такого рода мероприятия позволят восстановить опороспособность ног, а также избавиться от болевых синдромов.
Стоит заметить, что у пациентов в возрасте, а также у тех пациентов, у кого отмечается низкая физическая активность, остеотомия ограничивается удалением «косточки». При этом, время оперативного вмешательства, как правило, минимально и, впоследствии, порядка 80% людей остаются довольны итогом.
Если же пациент ведет активный образ жизни, выполняются более сложные операции, включающие и хирургические манипуляции с мягкими тканями. Стоит заметить, что подобные процедуры отличаются гораздо более высокой эффективностью.
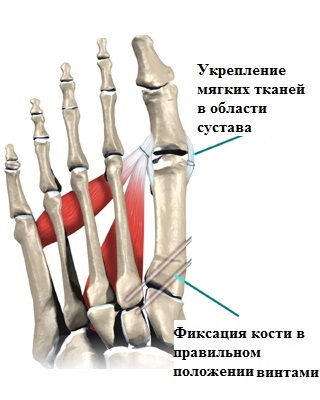
Оперативные вмешательства, направленные на исправление костных деформаций, основаны на искусственных переломах в нужной области стопы, что, в дальнейшем, позволяет исправить недостатки и расположить кость в требуемом положении при помощи специального инструментария, а также металлоконструкций (скоб, винтов, спиц и пр).
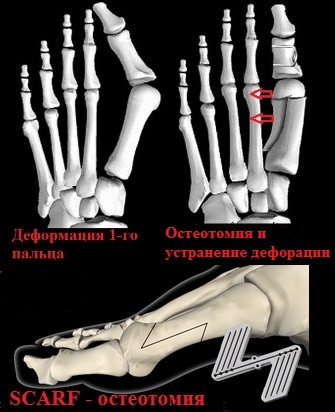
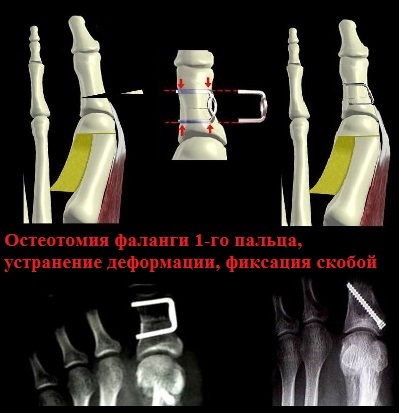
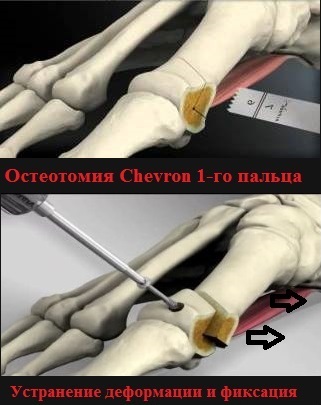
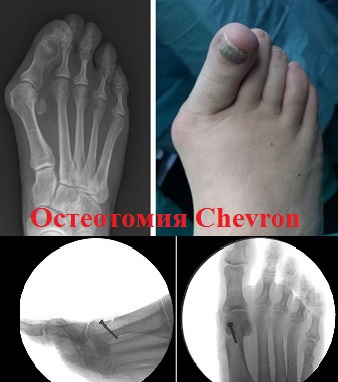
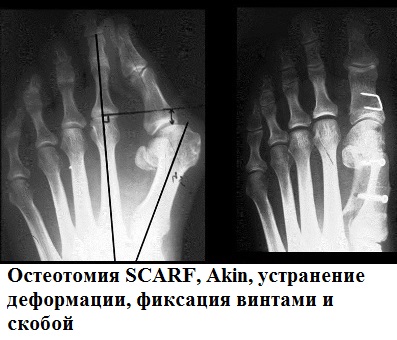
Хирургические (операционные) вмешательства на костях и мягких тканях стоп именуются, как остеотомии (дословно, пересечение кости). Наиболее популярными технологиями данного вида операций являются:
Половинчатые части первой плюсневой кости смещаются по направлению линии опила (до устранения деформации) и фиксируются винтами Герберта.
Благодаря особой конструкционной особенности винтов Герберта, хирургам удается обеспечить оптимально требуемую степень фиксации костной ткани, подвергшейся оперативному вмешательству. Стоит отметить, что в дальнейшем, удаление винта не требуется.
При этом, операции типа SCARF и Chevron, зачастую, совмещают с операциями на основные фаланги первого пальца, что обеспечивает функциональную и косметическую эффективность.
Остеотомия по технологии Akin, подразумевающая проколы кожных покровов, позволяет обеспечить оптимальную и, что наиболее важно, быстровосстановительную коррекцию деформационных изменений стопы.
Остеотомия по зарубежному стандарту Chevron вот уже многие годы доказывает свою эффективность, давая поистине великолепные результаты.
Для устранения плоскостопия поперечного типа, а также вальгусных деформаций, доктор Якушев использует все виды вышеперечисленных операций. Корректность и профессиональный подход к исполнению хирургических манипуляций обеспечивает не только высокий итоговый результат, но и безболезненность, а также быструю реабилитацию пациентов.
Ряд операций при осуществляется в амбулаторных условиях, что включает удаление швов спустя 12-14 дней, а также оптимально быстрый восстановительный период.
Стоимость услуг
Первичная консультация специалиста (травматолога-ортопеда)
Реконструкция стоп при оперечном плоскостопии и вальгусной деформация большого пальца
Послеоперационная консультация травматолога — ортопеда