Климакс у женщин: возраст, причины, симптомы, лечение
Климаксом у женщин называют возрастное снижение функции яичников и постепенное угасание функции деторождения.
Средним возрастом наступления этого состояния считается период с 45 до 55 лет, а длится климакс 15-18 месяцев. Изменения в организме касаются не только репродуктивных органов, но и могут привести к развитию многих серьезных заболеваний. Поэтому женщинам соответствующего возраста при первых симптомах гормональной перестройки рекомендуется наблюдение у гинеколога-эндокринолога и регулярное прохождение диагностических процедур.
Причины климакса
Это состояние считается физиологическим и наступает в связи с естественными возрастными изменениями. Дело в том, что, в отличие от мужских сперматозоидов, количество яйцеклеток, созревающих в яичниках у женщины, ограничено и определяется еще при рождении. С каждым менструальным циклом их становится все меньше. Когда яйцеклеток не остается, беременность становится невозможной, а организм «отключает» функции, отвечающие за зачатие и вынашивание ребенка. Кроме того, яичники перестают вырабатывать эстроген, который отвечает за имплантацию яйцеклетки и подготавливает сосуды матки к питанию плода.
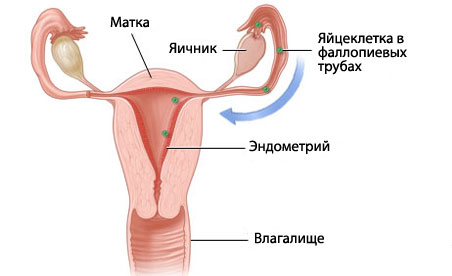
В связи с гормональными изменениями, происходящими в климактерический период, толщина эндометрия (внутреннего слизистого слоя матки) становится меньше, в результате этого женщина теряет возможность выносить беременность.
Этот физиологический процесс может ускориться. К факторам риска раннего климакса относятся нездоровый образ жизни, интенсивные физические нагрузки, хронический стресс, хронические эндокринные заболевания (сахарный диабет, гипотиреоз), неблагоприятная экология, наследственная предрасположенность, редкая половая жизнь, избыточный вес, плохое питание и диеты.
Климакс у мужчин (андропауза) характеризуется снижением выработки мужского полового гормона – тестостерона. Возраст его наступления также приходится на 45-50 лет, а продолжительность составляет от 2 до 5 лет. Детородная функция, как и у женщин, угасает.
Виды климакса
По возрасту наступления климакс бывает преждевременным (до 40 лет), ранним (40-45 лет) и поздним (55-60 лет). Любое такое отклонение от среднего возраста 45-55 лет считается патологией и говорит о наличии серьезных заболеваний в организме.
Патологическим климаксом называют состояние, когда гормональная перестройка сопровождается выраженными нарушениями со стороны эндокринной, сердечно-сосудистой, нервной систем и психологического состояния женщины.
Искусственный климакс наступает после удаления обоих яичников (овариоэктомии) при радикальном лечении тяжелых гинекологических заболеваний, после химиотерапии или лучевой терапии и в результате первичной недостаточности яичников (неспособность вырабатывать эстроген).=
Этапы климакса
Симптомы климакса
Снижение работы яичников, отвечающих за целый ряд функций в женском организме, и, в частности, за уменьшение уровня эстрогена в крови, обуславливают различные патологии в организме. В результате качество жизни женщины после наступления климакса, ее работоспособность и ежедневная активность снижаются.
Основными признаками наступления климакса считаются изменения в менструальном цикле и так называемые «приливы».
Приливы при климаксе обусловлены изменением уровня половых гормонов из-за снижения функции яичников. Приливы проявляются как неожиданное ощущение повышения температуры, которое сменяется ощущением холода. Это сопровождается повышенной потливостью и мурашками по коже.
Именно перестройка гормонального фона определяет другие нарушения, развивающиеся в этот период жизни женщины. По интенсивности и частоте «приливы» бывают легкими (до 10 раз в сутки без других выраженных климактерических признаков), средней тяжести (к приливам добавляются другие симптомы) и тяжелыми (более 20 раз в сутки со значительным ухудшением состояния здоровья и резким снижением трудоспособности).
Месячные при климаксе становятся менее обильными, а цикл удлиняется. Примерно через 2 года менструация прекращается полностью.
Анализы при климаксе
Другие обследования (УЗИ других органов, маммография, общий и расширенный биохимический анализы крови, анализ мочи, мазок на наличие раковых клеток) назначаются в случае осложненного течения климакса или подозрений на сопутствующие нарушения.
Лечение при климаксе
Терапия необходима при серьезной угрозе здоровью и назначается индивидуально. Ее цель – сократить выраженность симптомов, снизить риск развития хронических заболеваний и улучшить качество жизни.
Самым эффективным лечением при климаксе считается прием препаратов, содержащих эстроген. Такая заместительная терапия позволяет устранить дефицит гормона в крови.
Старение для женщины – это не только изменение внешнего вида. Происходят значительные перестройки в организме, связанные с изменением гормонального фона и, по мнению многих, наступает совсем другая жизнь. Это и приливы жара в самый неподходящий момент, и снижение активности мозга, и уменьшение физической силы и привлекательности, нервные срывы, непонятные состояния и новые болезни.
Комментирует эксперт
И если с внешними возрастными изменениями можно или смириться, или попытаться спрятать с помощью косметических средств, то внутренние проблемы вызывают мысли о совсем другом качестве жизни. Бытует мнение, что менопауза – конец женственности и начало старости, то есть время потерь. Такое всегда пугает и кажется, что впереди больше ничего нет.
Это самое большое заблуждение, утверждает главный внештатный геронтолог Минздрава, руководитель Республиканского геронтологического центра (активного долголетия) Людмила Жилевич. По ее мнению, постменопауза –лишь новый этап в жизни женщины и от того, как она к этому относится, во многом зависит ее эмоциональные состояние и самочувствие. Свой взгляд на проблему эксперт представила на прошедшей в декабре 2020 года Международной видеоконференции «Эндокринные аспекты репродуктивного здоровья».
Поддержка близких и образ жизни
Примерно через год после менопаузы наступает период постменопаузы, который продолжается до 65-70 лет или до конца жизни. Вместе с тем для здоровья женщины важны не только ее симптомы, но и отдаленные последствия воздействия длительной гормональной недостаточности, в частности гипоэстрогении (снижение уровня эстрогенов), на различные органы и системы ее организма. Чаще всего эти нарушения проявляются в виде заболеваний сердечно-сосудистой и костной систем, которые являются результатом гормональной перестройки и неизбежных процессов старения.
Считается, что на возраст вступления в менопаузу оказывают влияние как наследственные (возраст климакса матери, бабушки, тети), так и приобретенные факторы.
Людмила Жилевич отмечает, что, с возрастом в постменопаузальном периоде социальные факторы становятся ведущими: условия и место проживания, занятость, насколько тяжела работа женщины, есть ли у нее ощущение востребованности. Очень важна семья. В тех семьях, которые имеют только одного ребенка, риск неблагоприятного течения постменопаузального периода у женщины намного выше.
Немаловажное значение имеет в этот период и «погода в доме» – отношение мужа к жене, его поддержка, добавляет специалист. Когда женщина испытывает патологическое влияние гормонов, у нее происходит перестройка всего организма, это не может не отразится на ее эмоциональном самочувствии (раздражительность, перепады настроения). И в этот период ей как никогда нужна поддержка семьи. Если она есть, то постменопауза приобретает нормальный физиологический характер, подчеркнула Людмила Жилевич.
Помимо социальных факторов, на то, как будет протекать постменопауза, огромное влияние оказывает тот образ жизни, который вела женщина в прошлом. Так, большой индекс массы тела, метаболический синдром, нерегулярная физическая нагрузка, курение более 10 сигарет в день будут способствовать патологическому течению менопаузы. К тому же к ее проявлениям может присоединиться огромное количество «заработанных» в течение жизни соматических заболеваний.
Особое внимание своему здоровью
Практически 45% женщин в возрасте 60 + остаются одинокими. Это тоже фактор, который способствует посменопаузальному патологическому периоду. Тем не менее жизненные ценности белорусок позитивны. Примерно 85 % из них в первую очередь думают о здоровье, семье и детях. Однако хорошим свое самочувствие считает лишь небольшой процент белорусок.
— В постменопаузальном периоде многие резко сбрасывают «обороты» и ведут соглашательную политику со своим организмом. Например, среди причин отказа от физической нагрузки большинство женщин в возрасте 60 + списывают на нехватку свободного времени, отсутствие желания и возможностей для людей моего возраста, а также на лень, плохое состояние здоровья. Появившиеся же проблемы со здоровьем решают с помощью лекарственных средств. Ведь так намного проще.
С течением времени появляются изменения в организме, которые характерны только для пожилого возраста, – так называемые гериатрические синдромы (всего их описано 85):
— Когда мы говорим о качестве жизни пожилого человека, речь идет не о количестве заболеваний, а о том, насколько такой человек независим функционально, то есть может обходиться без помощи окружающих его людей. В постменопаузальный период, несмотря на то что происходит с организмом женщины, нужно постараться скорректировать его до того состояния, которое не оказывало бы влияния на ее полноценную и активную жизнь.
Симптомы климакса могут прятаться под маской различных заболеваний (например, депрессивные расстройства, неврозность, бессонница, раздражительность и ухудшение памяти). И большим заблуждением является мнение, что этот период надо просто пережить. У нас нет культуры обращения женщин по этому поводу к медицинским специалистам, считает Людмила Жилевич. Никто не задумывается о том, что проявления менопаузального периода можно скорректировать, тем самым избежать патологического климакса и тех заболеваний, которые им провоцируются. А ведь это сердечно-сосудистые патологии, заболевания костно-мышечной, эндокринной систем и многие другие.
Что можно сделать самостоятельно
Придерживаться здоровой диеты. Во время менопаузы рацион должен содержать разнообразные фрукты, овощи, зерновые. Жирную, острую, соленую пищу лучше исключить. Кроме того, следует уменьшить потребление мяса, колбас, копченостей. Принимать дополнительные витаминные комплексы можно только после консультации врача, он поможет подобрать правильную дозировку. Откажитесь от вредных привычек. Соблюдайте питьевой режим: около 1,5-2 литра воды в день. Вода восполняет потерю жидкости при чрезмерной потливости во время приливов и способствует уменьшению их частоты.
Обязательно занимайтесь физическими упражнениями (хотя бы 30 минут в день). Это положительно влияет на самочувствие во время менопаузы и является профилактикой остеопороза. Гуляйте, ходите по лестнице, даже если есть лифт. Главное, чтобы вам это приносило удовольствие!
Одежду лучше носить из натуральных тканей (хлопок, вискоза, лен). Синтетика плохо вентилируется, нарушает теплоотдачу, что может стать причиной перегрева и спровоцировать более частые приступы приливов. Кроме того, одежда из синтетики хуже поглощает влагу и ускоряет появление неприятного запаха пота.
Измените свой обычный график жизни, не пытайтесь успеть все и сразу, чередуйте работу с отдыхом, заботьтесь о своем здоровье. Большое значение имеет хороший ночной сон, он снижает уровень стресса и его негативное воздействие на организм. Научитесь правильно расслабляться, например, можно освоить йогу или техники медитации.
Загружайте свой мозг новыми перспективами и желаниями. Наш мозг – ленивец, если его не тренировать, он постарается уменьшить энергетические затраты и создаст устойчивые шаблоны поведения из которых будет трудно выбраться. Больше путешествуйте, читайте, изучайте неизвестные места и знакомьтесь с новыми людьми, откажитесь от привычных маршрутов или сложившихся стереотипов. Обязательно общайтесь, не замыкайтесь в себе, советует Людмила Жилевич.
Научитесь самоконтролю своего состояния здоровья. Отметьте основные параметры индекса массы тела, объема талии, уровень холестерина, артериального давления, глюкозы крови и другие важные показатели и сравните их с нормой. В случае отклонения посоветуйтесь с врачом. Важно осматривать внимательно свою кожу, обращать внимания на состояние молочной железы, кровянистые выделения и другие изменения в работе своего организма.
Новый этап жизни требует от вас и новых подходов и больше времени для себя!
Постменопауза
Период жизни женщины после прекращения менструаций называется постменопаузальным. Менопауза как утрата циклической функции яичников соответствует последней менструации, дата которой устанавливается ретроспективно. В последнее время для диагностики менопаузы используют лабораторные исследования. О менопаузе можно говорить при аменорее па фоне снижения уровня эстрадиола менее 30 пг/мл и повышения ФСГ более 40 МЕ/л в сыворотке крови. В современной популяции женщин средний возраст менопаузы составляет 51 год и есть тенденция к его увеличению.
Что провоцирует / Причины Постменопаузы:
Урогенитальные расстройства обычно пояшшются на 2-5-м году постменопаузы у 30-40% женщин, в пожилом возрасте, по данным более углубленного исследования, частота может достигать 70%. Возникновение урогенитальных расстройств обусловлено развитаем атрофических и дистрофических процессов в эстрогенчувствительных структурах мочеполовой системы общего эмбрионального происхождения (уретра, мочевой пузырь, влагалище, связочный аппарат, мышечный и соединительнотканный компоненты тазового дна, сосудистые сплетения) на фоне дефицита половых гормонов. Этим объясняется одновременное нарастание клинических симптомов атрофического вагинита, диспареунии, снижения любрикативной функции и пистоуретрита, поллакиурии, недержания мочи. В постменопаузе нередко прогрессирует пролапс гениталий, в основе которого лежат нарушение биосинтеза и депонирования коллагена в фибробластах на фоне гипоэстрогении, поскольку на фибробластах имеются рецепторы эстрогенов и андрогенов.
Одним из последствий эстрогендефицитного состояния в постменопаузе становится увеличение частоты сердечно-сосудистой патологии, обусловленной атеросклерозом (ишемическая болезнь сердца, нарушение мозгового кровообращения, артериальная гипертензия). Для женщин после менопаузы это катастрофично: если у женщин до 40 лет частота инфаркта миокарда в 10-20 раз меньше, чем у мужчин, то после угасания функции яичников соотношение постепенно меняется и составляет к 70 годам 1:1.
Считают, что длительный дефицит эстрогенов в пожилом возрасте может участвовать в патогенезе болезни Альцгеймера (поражение головного мозга). Отмечен профилактический эффект эстрогенов у женщин в постменопаузе, но этот вопрос требует дальнейших исследований в рамках доказательной медицины.
Эстрогендефицитное состояние после менопаузы приводит к остеопорозу в 40% случаев. Снижается синтез матрикса кости остеобластами и усиливаются процессы резорбции костной ткани остеокластами. Потеря костной массы после менопаузы резко ускоряется и составляет 1,1-3,5% в год. К 75_80 годам потеря костной плотности может приблизиться к 40% пикового уровня в возрасте 30- 40 лет. К 10-15-му году после менопаузы может увеличиться частота костных переломов. У 35,4% женщин, доживших до 65 лет, можно прогнозировать переломы костей. Остеопороз развивается постепенно и бессимптомно, а появление клиники говорит о значительной потере костной массы. Выраженный остеопороз вызывает боли, микро- и макропереломы при минимальной травматизации, искривление позвоночника (кифоз, лордоз, сколиоз), уменьшение роста. Поскольку в первые 5 лет после менопаузы поражаются преимущественно кости с преобладанием трабекулярного, решетчатого строения (позже присоединяется поражение трубчатых костей), переломы позвоночника, лучевой кости в типичном месте возникают раньше, чем перелом шейки бедра. Рентгеновское исследование не обеспечивает своевременную диагностику, поскольку рентгенолоческие изменения костей появляются только тогда, когда потеря костной массы достигает 30% и более. Диагностика остеопороза, помимо клинических проявлений, основывается на денситометрии. Факторы риска остеопороза:
Лечение Постменопаузы:
В настоящее время подвергают сомнению обоснованность заместительной гормонотерапии даже эстрогенами как с профилактической, так и с лечебной целью. В то же время единственным эффективным методом коррекции климактерических расстройств остается заместительная гормонотерапия. Длительная ЗГТ может повышать риск рака молочной железы. В последние годы появились данные о повышении частоты сердечно-сосудистой патологии (тромбозы, тромбоэмболии, инфаркты, инсульты) при заместительной гормонотерапии, наиболее опасен 1-й год приема препаратов.
Перед назначением заместительной гормонотерапии выявляют особенности анамнеза, в том числе курение, проводят физикальный осмотр, оценивают состояние венозной системы ног, делают эхографию органов малого таза, маммографию, исследование свертывающей системы крови. Побочные эффекты заместительной гормонотерапии сглаживают эстрогены (в качестве монотерапии), эстроген геста генные препараты, комбинации эстрогенов и андрогенов, а также введение препаратов в инъекциях и трансдермально.
Новые технологии (УЗИ, допплерография, гидросонография, МРТ, гистероскопия, гистохимия и т.д.) позволяют объективно оценивать состояние внутренних гениталий у женщин различного возраста и, в частности, в периоде постменопаузы. Можно изучить инволютив-ные изменения матки, яичников в зависимости от длительности периода постменопаузы, разработать нормативные показатели, выявлять патологию матки и придатков на ранних стадиях.
Наиболее выраженные инволютивные процессы после менопаузы происходят в половых органах. Матка, являясь органом-мишенью для стероидных половых гормонов, после менопаузы теряет в среднем 35% объема в результате атрофических процессов в мио-метрии, которые максимально интенсивны в первые 2-5 лет после менопаузы. После 20 лет постменопаузы матка не меняет размеров.
Увеличение матки и/или миоматозных узлов в постменопаузе, если оно не стимулировано заместительной гормональной терапией, всегда требует исключения гормонопродуцирующей патологии яичников или саркомы матки. При саркоме, помимо быстрого роста узла или матки, определяется однородная «клеточная» эхоструктура средней звукопроводимости с повышенной эхогенностью тонких тяжей, соответствующих соединительнотканным прослойкам. При допплеровском исследовании по всему объему опухоли среднерезистентный кровоток диффузно усилен.
Эндометрий после менопаузы перестает претерпевать циклические изменения и подвергается атрофии. Продольный и поперечный размеры полости матки уменьшаются. При УЗИ переднезадний размер М-эха уменьшен до 4-5 мм и менее, эхогенность повышена (рис 5.2). Выраженная атрофия эндометрия при длительной постменопаузе может сопровождаться формированием синехий, визуализируемых как небольшие линейные включения в структуре М-эха повышенной эхоплотности. Скопление небольшого количества жидкости в полости матки, визуализируемое при сагиттальном сканировании в виде анэхогенной полоски на фоне атрофичного тонкого эндометрия, не является признаком патологии эндометрия и возникает в результате сужения/зарашения цервикального канала, препятствующего оттоку содержимого полости матки.
Гиперэстрогенемия в настоящее время рассматривается как основная, но не единственная причина пролиферативных процессов эндометрия. Обсуждаются значение иммунных нарушений, а также роль урогенитальной инфекции.
В постменопаузе как доброкачественные, так и злокачественные гиперпластические процессы эндометрия могут клинически проявляться кровяными выделениями из половых путей, но нередко остаются бессимптомными. Женщины в постменопаузе 2 раза в год должны проходить скрининговое обследование с использованием УЗИ, а при необходимости (в группах риска рака эндометрия) нужно делать аспирационную биопсию эндометрия. При эхографическом скрининге патология эндометрия в постменопаузе выявляется у 4,9% женщин, не предъявляющих жалоб. При ультразвуковых признаках патологии эндометрия выполняют гистероскопию и раздельное диагностическое выскабливание слизистой матки с последующим гистологическим исследованием материала Осмотр полости матки при гистероскопии всегда позволяет выявить изменения эндометрия и осуществить контроль за удалением патологического очага.
По данным морфологического исследования, в постменопаузе выделяют доброкачественные (фиброзные, железисто-фиброзные, железистые полипы, железистая гиперплазия), предраковые пролиферативные процессы эндометрия (атипические гиперплазия и полипы), рак эндометрия. Однако прогноз при гиперпластических процессах коррелирует не только с видом патологии эндометрия, но и с пролиферативным потенциалом ткани эндометрия. Высоковероятны рецидив, прогрессия и малигнизация у атипических форм гиперплазии и полипов эндометрия с высокой пролиферативной активностью клеток.
Клинические формы предрака эндометрия представлены железистой гиперплазией и рецидивирующими железистыми полипами эндометрия.
Причиной рецидивов пролиферативных процессов эндометрия являются как опухолевые, так и неопухолевые (текоматоз) гормонпродуцирующие структуры яичников
Для правильной оценки изменений в яичниках следует знать нормальную эхографическую картину яичника и ее динамику в периоде постменопаузы. В постменопаузе размеры и объем органа уменьшены, есть изменения эхоструктуры.
При изменениях яичника атрофического типа значительно уменьшены его размеры и объем. При изменениях гиперпластического типа линейные размеры уменьшаются медленно, звукопроводимость яичниковой ткани средняя, возможны мелкие жидкостные включения.
При скрининговом обследовании женщин, не предъявляющих жалоб, частота патологии яичников, выявляемой при эхографии, составляет 3,2%. Среди всех опухолей женской половой сферы опухоли яичника занимают второе место, доля доброкачественных опухолей составляет 70-80%, злокачественных 20-30%. Средний возраст больных раком яичников 60 лет.
В 70% случаев заболевание бессимптомное, лишь в 30% имеется скудная и непатогномоничная симптоматика. Даже при осложненном течении заболевания (разрыв опухоли, перекрут ножки) болевые ощущения у пожилых, как правило, не выражены. Диагностика патологии яичника затруднена в связи с частым ожирением, опущением внутренних половых органов, атонией кишечника, спаечным процессом.
Для диагностики образований придатков матки применяют сочетание трансабдоминального и трансвагинального УЗИ. Эхография с допплсровским исследованием наряду с определением онкомаркеров является основным методом предоперационного обследования с целью исключения ракового процесса, точность диагностики при этом составляет 98%. При злокачественных новообразованиях признаки васкуляризации выявляются в 100%, кривые кровотока с низкой резистентностью (ИР<0,47). Доброкачественные опухоли чаще имеют скудный кровоток, с высокой резистентностью, выявляемый в 55-60%.
Гормонально-активные опухоли яичников в постменопаузе нередко сочетаются с патологией эндометрия (у каждой 3-й пациентки имеется та или иная внутриматочная патология); чаше всего с опухолями яичников сочетаются железисто-фиброзные полипы (49%) и кровяные выделения на фоне атрофии эндометрия (42%), реже железистая гиперплазия эндометрия (7,7%) и рак эндометрия (1,5%). Высокую частоту патологии эндометрия при опухолях яичников можно объяснить существованием так называемых опухолей яичников с функционирующей стромой, когда в строме опухоли имеется гиперплазия тека-клеток, способных к гормонопродукции. С этих позиций изменения слизистой оболочки матки являются вторичным процессом. Вместе с тем пациентки часто имеют множественные факторы риска, общие для патологии яичника и эндометрия.
К каким докторам следует обращаться если у Вас Постменопауза:
Что такое менопауза и постменопауза?
Менопауза — окончательное прекращение менструаций вследствие потери яичниковой фолликулярной активности. Естественная менопауза определяется как 12-месячный период аменореи без других патологических причин. Средний возраст менопаузы составляет в развитых странах 51,4 года (50-51 год). Менопауза до 40 лет получила название преждевременной менопаузы, или преждевременной яичниковой недостаточности.
Перименопауза — период непосредственно перед менопаузой и в течение 1 года после менопаузы. Средний возраст начала перименопаузы равен 47,5 года и продолжается в течение 4 лет.
Климактерия — фаза в периоде старения женщины, означает переход от репродуктивного в нерепродуктивное состояние. Этот период времени включает уменьшение фертильности, предшествующее перименопаузе и сохраняющееся после менопаузы. В настоящее время почти все ооциты уже получили атрезии, хотя некоторые из них могут остаться, что было подтверждено данными гистологического исследования.
Менопауза является основной стадией течение климактерия. В течение этого периода происходят различные физиологические и гормональные изменения, включая уменьшение уровня эстрогенов, увеличение секреции ФСГ, сопровождается такими симптомами, как «приливы».
Этиология и патогенез менопаузы
Менопауза обычно происходит после периода нерегулярных менструальных циклов, что свидетельствует об уменьшении количества ооцитов, способных отвечать на действие ФСГ и ЛГ. Ановуляция становится более частой, и постепенно, вследствие потери функционирующих яичниковых фолликулов, наступает менопауза. Уменьшение уровня ингибина, который продуцируется гранулезного клетками, приводит к росту продукции ФСГ гипофизом, что, в свою очередь, ускоряет фолликулярную фазу менструального цикла.
Во время менструации имеет место высокий базальный уровень эстрадиола, нередко ассоциируется с фолликулярными кистами яичника. Если гранулезные клетки постепенно теряют способность производить эстрадиол, ФСГ возрастает вследствие уменьшения отрицательной обратной связи при снижении секреции эстрогенов яичниками. Уровень ЛГ также возрастает, но в меньшей степени.
После менопаузы уровень андрогенов уменьшается на 50%, но более выраженное снижение уровня эстрадиола сопровождается высоким андроген / эстрогенным соотношением, что приводит к развитию гирсутизма и алопеции у некоторых женщин. Основным эстрогеном женщины после менопаузы являются эстрон, который образуется путем ароматизации андростендиона в жировой ткани.
Преждевременная менопауза часто является следствием яичниковой недостаточности (истощения яичников) и обычно является идиопатической. Если она возникает до 35-летнего возраста, может быть показано генетическое исследование (кариотипирование) для исключения мозаицизма.
Хотя менопауза — это физиологический процесс, есть два важных долговременных последствия уменьшения уровня эстрогенов. С кардиологической точки зрения, потеря или уменьшение протективного действия эстрогенов на липидный профиль (рост уровня липопротеидов высокой плотности и уменьшение липопротеидов низкой плотности), а также на сосуды эндотелий (предупреждение атерогенеза, увеличение вазодилатации, угнетение адгезии тромбоцитов) приводят к росту риска кардиоваскулярных заболеваний.
Кроме того, после менопаузы увеличивается резорбция костной массы (эстрогены регулируют активность остеокластов). Прогрессирующая потеря костной массы приводит к остеопению, наконец, остеопорозу, особенно у женщин белой расы с низкой массой тела.
Симптомы менопаузы
Основным симптомом менопаузы является нерегулярность менструальных циклов. Сначала наблюдается сокращение циклов, происходит вследствие уменьшения как фолликулярной, так и лютеиновой фазы. В дальнейшем увеличивается частота ановуляции, что приводит к прыжкам, пропускания менструальных циклов, олигоменорее и, наконец, аменорее. Курение способствует более раннему возрасту менопаузы вследствие гипоэстрогенного эффекта.
Другим предоминантным симптомом менопаузы являются «приливы», которые имеют место почти у 70% женщин. «Горячие приливы» — это внезапное ощущение тепла, особенно в верхней части тела, лице, которое длится 1-5 мин. «Горячие приливы» возникают вследствие нарушения деятельности гипоталамических центров терморегуляции под действием флуктуаций уровня стероидных и пептидных гормонов. Рост уровня ЛГ ассоциируется с «горячими приливами», но не является их причиной, истинная причина остается неизвестной. «Горячие приливы» могут продолжаться еще 5-7 лет после менопаузы.
Уменьшение уровня эстрогенов и повышение ФСГ и ЛГ могут сопровождаться колебаниями настроения, бессонницей, депрессией, позже — развитием урогенитальной атрофии, атеросклероза, остеопороза. Симптомами урогенитальной атрофии могут быть диспареуния, зуд вульвы и недержание мочи.
Диагностика менопаузы
Диагноз менопаузы базируется на данных анамнеза и объективного исследования и подтверждается определением уровня эстрадиола, ФСГ и ЛГ в крови. Пациентки в возрасте 48-52 года могут жаловаться на увеличение интервалов между менструациями (олигоменорея), вазомоторные «приливы», увеличенное потение, нарушение настроения, депрессию и дизурия. Эти симптомы обычно исчезают через 12 мес, хотя у некоторых женщин они могут оставаться в течение нескольких лет.
При объективном исследовании имеет место уменьшение размеров молочных желез, изменение их консистенции, признаки вагинальной, уретральной и цервикальной атрофии, что является следствием уменьшения эстрогенизации. В случае любых сомнений определяют уровень ФСГ, ЛГ и эстрадиола в сыворотке крови.
Лечение менопаузы
С целью коррекции нерегулярных менструальных циклов пациенткам в перименопаузе, которые не курят и не имеют гипертензии и сосудистых расстройств, назначают низкодозированные оральные контрацептивы (с содержанием 20 мкг этинилэстрадиола — Логест, мерсилон, новинет и др.).
Другим вариантом контроля за нерегулярными кровотечениями является назначение прогестинов (норэтиндрон, медроксипрогестерон-ацетат, утрожестан) в циклическом режиме, что дополнительно уменьшает риск гиперплазии эндометрия. Отсутствие «кровотечений отмены» на фоне лечения прогестинами свидетельствует о гипоэстрогении и требует назначения заместительной гормональной терапии. Еще одним вариантом лечения является назначение прогестинов в постоянном режиме, но это может привести к возникновению «кровотечений прорыва». Для ликвидации этих осложнений может быть применена комбинация эстрогенов и гестагенов.
Заместительная гормональная терапия
Цель заместительной гормональной терапии (ЗГТ) — восстановление эндогенного дефицита эстрогенов. В пользу ЗГТ свидетельствует точка зрения о том, что гипогонадизм, который сопровождает менопаузу, подобен других форм эндокринной недостаточности и, следовательно, нуждается в лечении. Эффективность ЗГТ была подтверждена многочисленными многоцентровыми исследованиями, продолжаются до сих пор.
Доказано, что использование ЗГТ в 70-80% случаев уменьшает вазомоторные симптомы и урогенитальную атрофию, в 2-5% случаев увеличивает костную массу, сопровождающееся уменьшением риска переломов позвонков и бедра на 20-25%; уменьшает риск колоректального рака на 20%; на 25% — потерю зубов и, возможно, снижает риск возрастной дегенерации сетчатки, болезни Альцгеймера и Паркинсона.
Раньше считали, что гормонозаместительная терапия может иметь также Кардиопротекторный эффект (уменьшать риск кардиоваскулярных заболеваний), но последние данные не подтверждают это положение.
Считают, что основными двумя преимуществами гормонозаместительной терапии являются:
Относительными противопоказаниями к заместительной эстрогенной терапии являются следующие состояния:
1) холестатическая дисфункция печени;
2) наличие эстрогензависимых опухолей (молочной железы, яичников, матки, шейки матки, влагалища);
3) наличие в анамнезе тромбоэмболических заболеваний;
4) недиагностированные влагалищные кровотечения.
Для заместительной эстрогенной терапии используют препараты 170-эстрадиола и этинил-эстрадиола. Эстрогены для орального (системного) приема включают такие препараты, как прогинова, овестин; для местного применения в виде вагинальных суппозиториев — овестин в виде геля — Эстрожель т.д.
Заместительная терапия чистыми эстрогенами без добавления прогестинов может способствовать развитию гиперплазии и рака эндометрия в 4-8 раз чаще, а также ассоциируется с возрастанием риска холелитиаза и глубокого венозного тромбоза.
Для уменьшения риска имеющим сопротивление эстрогенной стимуляции эстрогензависимых тканей пациенткам с сохраненной маткой рекомендуют назначение комбинированных эстроген-гестагенных препаратов, или соединенное применения чистых эстрогенов и гестагенов в разных комбинациях и вариантах для заместительной гормональной терапии. Вариантами комбинированных эстроген-гестагенных препаратов для ЗГТ является «Климен», «Климонорм», «Климадиен», «Цикло-Прогинова», «Ливиал», «Фемостон» и др.
Режим постоянного назначения прогестерона (непрерывный режим) ассоциируется с более частыми эпизодами кровотечений «прорыва» в результате атрофических изменений эндометрия, но чаще приводит к аменорее. Циклическое назначение прогестерона сопровождается более прогнозируемыми кровотечениями «отмены», но не всегда приводит к развитию аменореи.
Прогестины, используемые в составе ЗГТ, включают медроксипрогестеронацетат (МПА), норэтиндрон и микроионизированный прогестерон (утрожестан). Прогестероносвобождающие внутриматочные контрацептивы («Мирена») также могут применяться. Применение МПА может осложняться депрессией у некоторых женщин, тогда как утрожестан вызывает седацию. Но последние исследования показывают, что прогестины могут уменьшать положительный эффект эстрогенов на липиды крови, а также в комбинации с эстрогенами могут увеличивать риск рака молочной железы более чистые эстрогены.
Идеальный препарат для ЗГТ должен иметь положительный эффект на урогенитальную систему, гипоталамический терморегуляторный центр, кардиоваскулярную систему, кости, а также иметь антиэстрогенные свойства относительно влияния на эндометрий и молочную железу (для предотвращения развития эстрогензависимых опухолей).
Селективные модуляторы эстрогеновых рецепторов — новый класс препаратов, которые имеют различные эстроген-агонистические и эстроген-антагонистические свойства в различных тканях, за что получили название «дизайнеров эстрогенов». Ралоксифен, представитель этой группы препаратов, применяется для лечения остеопороза и имеет некоторый кардиопротекторный эффект. Ралоксифен не увеличивает риск гиперплазии и рака эндометрия и молочной железы, но, к сожалению, не ликвидирует вазомоторные приливы и урогенитальную атрофию.
Влияние ЗГТ на молочную железу. Последними исследованиями показано, что относительный риск развития рака молочной железы при использовании ЗГТ составляет 1,26 после 6 лет приема ЗГТ. Влияние ЗГТ на кардиоваскулярную систему окончательно не определено. Эстрогены способствуют уменьшению уровня липопротеидов низкой плотности и общего холестерина и повышают уровень липопротеидов высокой плотности и триглицеридов.
Во многих исследованиях было показано уменьшение случаев коронарной болезни сердца на 30-50% при применении эстрогенов. Но недавними исследованиями было установлено отсутствие положительного эффекта эстрогенов на кардиоваскулярные заболевания и даже увеличение риска инфаркта миокарда в течение первого года применения ЗГТ. Следовательно, считают, что относительный риск коронарных заболеваний сердца составляет 1,29 после 5,2 года приема ЗГТ.
Лечение остеопороза разрабатывается в последние годы и включает назначение кальция, биофосфонаты, кальцитонина, селективных модуляторов эстрогеновых рецепторов, а также выполнение физических упражнений. Для оценки потери костной массы осуществляют денситометрия костной ткани. Для уменьшения риска кардиоваскулярных заболеваний предлагают нормализацию образа жизни и оптимальную диету, которые являются ключевыми факторами профилактики, а также контроль артериального давления для уменьшения заболеваемости и смертности.
Альтернативные терапевтические режимы
Альтернативное лечение женщин в постменопаузе, которые не желают назначения замене гормональной терапии или при наличии противопоказаний к ней, проводят с целью уменьшения патологических симптомов постменопаузальных расстройств.
Коррекция вазомоторных приливов достигается путем поведенческой терапии, фитотерапии, гомеопатических препаратов «Меноквин», «Ременс», «Климадинон», назначения клонидина и Сирс. Лечение вагинальной атрофии осуществляют с помощью лубрикантов на водной основе и увлажняющих средств. Местное назначение эстрогенов мажет быть очень эффективным при вагинальной и урогенитальной атрофии с минимальными системными эффектами.