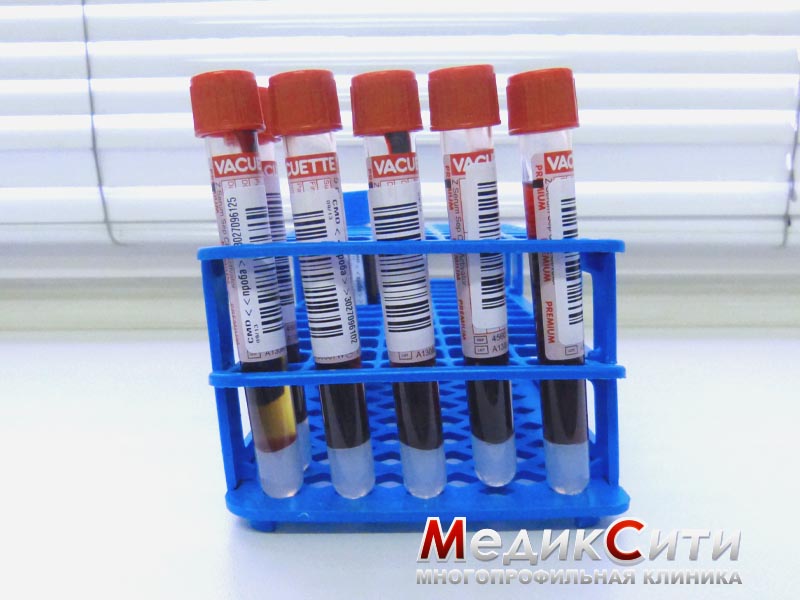
Исследование крови (ревмопробы)
Исследования крови на ревматоидный фактор – это первичный лабораторный тест, комплекс иммунологических анализов при патологиях и воспалительных процессах. Ревмопробы проводятся как часть комплексного исследования иммунной системы или самостоятельно. Анализы помогают обнаружить заболевания соединительной ткани, ревматоидные процессы и определить состояние иммунитета человека.
Исследование ревматоидного фактора в крови позволяет установить факт, степень активности воспалений и фазу ревматоидного процесса, дать оценку проводимым лечебным мероприятиям. Направление на ревматологическое обследование необходимо, если есть подозрение на ревматоидный артрит, остеопороз, подагру, ревматизм, системную склеродермию, болезнь Бехтерева, полимиозит/дерматомиозит, синдром Шегрена, остеоартроз, волчанку и другие аутоиммунные и хронические воспалительные заболевания у пациентов.

Что входит в ревмопробы
Ревмопробы крови – общий диагностический комплекс обследований. Анализы включают диагностику ревматических заболеваний, выявляют воспалительные процессы либо их отсутствие, а также помогают определить основного возбудителя (бактерии, вирусы). В ходе процедуры делают несколько анализов.
| Название | Описание | Норма показателя |
| Антистрептолизин-О-АСЛО (маркер стрептококковой инфекции) | Показатель наличия антител к токсину стрептококка. Они появляются при воспалительных болезнях, таких как ангина, рожистое воспаление, скарлатина. Анализ на обнаружение антистрептолизина помогает отличить ревматизм от ревматоидного артрита. | 0-200 ед/мл |
| Ревматоидный фактор (РФ | Показатель содержания белка, который образует антитела, действующие на вирусы, бактерии. | 14 МЕ/мл |
| С-реактивный белок (СРБ) | Показатель воспалительного процесса в острой фазе, вызывающего повреждение тканей организма. Необходим тест при подозрении на хронические инфекционные заболевания. Его результаты помогают врачу составить мнение о повышении или понижении активности ревматического заболевания. | 005 мг/л |
| *В таблице указаны проводимые при ревмопробе анализы, описано каким образом они влияют на постановку диагоза и указаны их оптимальные показатели для здорового человека. | ||
Подготовка к сдаче ревматоидной пробы
Для лабораторных исследований берется венозная кровь. Для забора специалист использует индивидуальный инструмент. Для анализа на ревмофактор собранную кровь пропускают через специальную центрифугу, отделившуюся сыворотку используют для исследований.
Почему стоит обратиться в нашу клинику?
Мы проводим иммунологический анализ на ревматоидный фактор с расшифровкой результатов. Опытные врачи при помощи новейших методов и современного оборудования проведут обследование, диагностику и назначат лечение. Прием ведут высооквалифицированные врачи-специалисты. Комфортный сервис по приемлемым ценам. Есть подозрение на артрит кистей рук, ревматоидный артрит, воспаление в мышцах или сосудах? Сдать кровь на иммунологическую пробу в нашей клинике можно в любое время. Звоните, наши специалисты помогут записаться на прием, чтобы сдать ревмопробы и ответят на все ваши вопросы.
Клиника Эстетической Гинекологии — 20 лет опыта.
Хотите пройти обследование, записаться на консультацию к гинекологу, сдать анализы, сделать УЗИ?
Квалифицированные специалисты Клиники Эстетической Гинекологии — гинекологи, эндокринологи, урологи — помогут в решении волнующих вас проблем.
Также вы можете записаться к специалисту в режиме онлайн. Заполните заявку, укажите удобное время приема прямо сейчас! Для удобства сверьтесь с расписанием работы специалистов.
Не откладывайте заботу о своем здоровье!
Что такое ревматоидные пробы
Анализы крови при ревматоидном артрите (РА).
Синонимы английские
Rheumatoid arthritis (RA) blood panel;
Rheumatoid arthritis laboratory tests;
Rheumatoid arthritis work up.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Ревматоидный артрит – это хроническое аутоиммунное заболевание, течение которого варьируется от незначительно выраженного олигоартрита до стремительной деструкции многих суставов и инвалидизации. Для оценки активности этого заболевания, его прогноза, принятия решения о назначении базисных препаратов и контроля лечения используют несколько клинико-лабораторных маркеров. Особенно удобным для врача и пациента является комплексный анализ крови, включающий все необходимые показатели.
Комплексный анализ крови при ревматоидном артрите состоит из 4 частей: маркеры воспаления, гематологические, биохимические и иммунологические показатели.
Маркеры воспаления – это скорость оседания эритроцитов (СОЭ), С-реативный белок (СРБ) и фибриноген. Высокий уровень СОЭ, СРБ или фибриногена отражает активность заболевания. Кроме того, было показано, что уровень СРБ связан с прогрессирующей деструкцией суставов по данным радиологического исследования. Фибриноген – это не только белок острой фазы воспаления, но и фактор свертывания крови, высокий уровень которого ассоциирован с риском тромбоза и сердечно-сосудистых заболеваний. Подобная ассоциация была показана и для СРБ. Действительно, риск сердечно-сосудистых заболеваний и инсульта у пациентов с ревматоидным артритом повышен.
Гематологические показатели – это общий анализ крови (ОАК) и лейкоцитарная формула. С помощью ОАК удается выявить и оценить степень выраженности анемии при ревматоидном артрите. При этом заболевании чаще всего наблюдается анемия хронических заболеваний, степень выраженности которой отражает активность заболевания. При хорошем ответе на терапию показатели крови нормализуются. Другой нередкой формой анемии является железодефицитная анемия, обусловленная скрытым кровотечением ЖКТ при применении НПВС. Для дифференциальной диагностики двух видов анемий при ревматоидном артрите могут понадобиться исследования уровня железа. Также с помощью ОАК можно выявить тромбоцитоз, который отражает активность заболевания, или тромбоцитопению, которая может возникнуть как осложнение при приеме лекарств или являться симптомом гиперспленизма при синдроме Фелти. При ревматоидном артрите, как правило, наблюдается умеренный лейкоцитоз. Лейкопения может возникать как осложнение при приеме лекарств или, по аналогии с тромбоцитопенией, являться симптомом синдрома Фелти.
К биохимическим показателям, которые исследуют при ревматоидном артрите, относятся печеночные ферменты (АЛТ, АСТ) и общий белок сыворотки крови. Печеночные ферменты исследуют для оценки гепатотоксичности, вероятной при назначении базисных препаратов, и своевременной коррекции их дозы. Повышение уровня печеночных ферментов наблюдается у 10-35 % пациентов, получающих комбинацию метотрексата и лефлуномида. Общий белок сыворотки – это интегральный показатель белкового обмена организма, который часто нарушается при хронических заболеваниях, в том числе при ревматоидном артрите. Следует отметить, что уровень общего белка может быть нормальным даже при тяжелом течении заболевания.
Иммунологические показатели – ревматоидный фактор (РФ) и антитела к циклическому цитруллинсодержащему пептиду (АЦЦП) – используют не только для диагностики, но и для оценки активности и прогноза ревматоидного артрита. РФ – это иммуноглобулины класса IgM к Fc-фрагменту иммуноглобулинов IgG. РФ выявляется у 60-80 % пациентов с ревматоидным артритом, чаще в стадию развернутой клинической картины. Чувствительность этого маркера на ранней стадии ревматоидного артрита составляет около 40 %. Таким образом, отрицательный результат исследования РФ не позволяет полностью исключить ревматоидный артрит. Уровень РФ в некоторой степени меняется с изменением активности заболевания, но может оставаться высоким даже при достижении клинической ремиссии заболевания. Наличие РФ связано с прогрессирующей деструкцией суставов по данным рентгенологического исследования вне зависимости от активности заболевания. РФ не является специфичным для ревматоидного артрита маркером и может быть обнаружен при многих других аутоиммунных заболеваниях, в том числе при системной красной волчанке, анкилозирующем спондилите, ювенильном ревматоидной артрите, саркоидозе, а также определяется у 5-7 % здоровых людей. Более специфичным маркером ревматоидного артрита являются антитела к циклическому цитруллинсодержащему пептиду (АЦЦП), IgG. АЦЦП – это гетерогенная группа аутоантител, взаимодействующих с аминокислотой цитруллином различных белков (возможно, фибрина, виментина, коллагена I и II типа, гистонов и других), образующейся в результате воспалительных изменений в суставе. Специфичность этого маркера достигает 99 %. Также АЦЦП чаще, чем РФ (60 % по сравнению с 40 %), наблюдаются на ранней стадии ревматоидного артрита. Считается, что концентрация АЦЦП может отражать активность заболевания. Обнаружение АЦЦП, подобно РФ, ассоциировано с деструкцией суставов и является неблагоприятным прогностическим фактором.
В некоторых случаях могут понадобиться дополнительные тесты, например анализ кала на скрытую кровь у пациента, принимающего НПВС, или оценка функции почек у пациента, принимающего метотрексат. Следует отметить, что лабораторное обследование – важное, но не единственное обследование при ревматоидном артрите. Результаты комплексного анализа необходимо оценивать с учетом дополнительных анамнестических, клинических и инструментальных данных.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Для каждого показателя, входящего в состав комплекса:
Ревматологическое обследование
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
«Men’s Health», медицинский блог (август 2016г.)
Если ваши суставы опухают и болят по ночам, врач-ревматолог предложит вам проверить ревматологический профиль. Это обследование поможет поставить точный диагноз, проследить динамику заболевания и назначить правильное лечение.
При подозрении на ревматическую болезнь используют следующие исследования:
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
Когда нужно провести обследование:
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые). Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
Исследование крови на АЦЦП
Анализ крови на С-реактивный белок
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Ревматоидный фактор
Исследование крови на ревматоидный фактор направлено на выявление специфических антител класса IgM к антителам класса IgG.
Лабораторный тест на ревматоидный фактор является скрининговым исследованием, направленным на выявление аутоиммунных нарушений. Главная задача исследования на ревматоидный фактор – выявление ревматоидного артрита, болезни и синдрома Шегрена и ряда других аутоиммунных болезней.
Анализ на ревматоидный фактор может потребоваться при следующих симптомах:
Иммунологическое обследование. Диагностика аутоиммунных заболеваний
В нашей клинике Вы можете сдать анализ 7 дней в неделю. По Вашему желанию мы предложим Вам консультацию врача соответствующей специальности: иммунолога, терапевта, невролога, ревматолога.
Ревмопробы и диагностика аутоиммунных заболеваний
Ревмопробы – это исследование крови, показывающее степень активности и распространенности воспалительного процесса, поражающего суставы, органы и ткани организма. Ревмопробы – первичные лабораторные тесты на аутоиммунные заболевания (ревматизм, артроз, ревматоидный артрит и т.д.). Для того что бы подтвердить или, наоборот, опровергнуть эти заболвания, врач назначает анализ на ревмопробы. С помощью анализа на ревмопробы врач видит динамику воспалительного процесса (если он есть) и корректирует, при необходимости, назначенное лечение.
Что входит в анализ на ревмопробы. Кровь для ревмопробы сдается один раз и делиться на несколько частей, что бы определить все необходимые параметры:
Ревматоидный фактор – это белок, на который действуют вирусы и бактерии. Иммунная система воспринимает ревматоидный фактор как чужеродную частицу и начинает вырабатывать антитела. Анализ на ревматоидный фактор – это и есть определение этих антител. Как правило, обнаружение ревматоидного фактора говорит о ревматоидном артрите. Норма ревматоидного фактора анализыантителадиагностикаиммунитеткровьрассеянный склерозРСспермограмма
Что такое ревматоидные пробы
Общеклинические и биохимические анализы служат дополнительными методами исследования и используются для уточнения диагноза, активности заболевания, выявления органных поражений, оценки риска осложнений и безопасности лечения.
Тактика обследования пациента с подозрением на ревматологическую патологию включает в первую очередь скрининговые методы обследования – общий анализ крови (с определением СОЭ), биохимический анализ крови (с определением СРБ, креатинина, АЛТ, АСТ, мочевой кислоты, ревматоидного фактора, креатинфосфокиназы, антител к антистрептолизину О, ионизированного кальция, витамина D) и общий анализ мочи.
СОЭ не служит специфическим маркером ревматологической патологии, но может свидетельствовать о наличии инфекционного, эндокринологического, гематологического и онкологического заболевания. СОЭ также повышается и при аутоиммунных поражениях. Этот показатель имеет ценность лишь в сочетании с другими тестами. К ним относится в первую очередь определение С‑реактивного белка (СРБ).
СРБ – классический острофазный белок, уровень которого повышается при любом воспалении, в том числе аутоиммунного характера. СРБ – маркер активности процесса и служит критерием эффективности терапии. Рост СРБ – предиктор тяжелой деструкции суставов при ревматоидном артрите. Для пациентов с ревматологической патологией рекомендуется классический метод определения СРБ, тогда как высокочувствительный метод используется в основном для оценки кардиоваскулярного риска.
СРБ увеличивается при многих заболеваниях, однако степень повышения этого показателя может говорить о природе патологии. Для пациентов, которые имеют заболевания суставов и позвоночника, обычно характерно умеренное повышение СРБ (10–50 мг/л), более активное воспаление (50–200 мг/л) может быть у пациентов с системными васкулитами. При любом ревматологическом заболевании значимое повышение СРБ всегда требует исключения бактериальной инфекции. В то же время при системной красной волчанке повышение СРБ не характерно вовсе и требует исключения любой инфекционной патологии.
В клиническом анализе крови всегда важно определить уровень гемоглобина, потому что для ревматологических заболеваний характерна железодефицитная анемия и анемия хронического воспаления, в основе которых лежит подавление продукции эритропоэтина из‑за избыточной выработки цитокинов.
В клиническом анализе крови также важен уровень лейкоцитов и тромбоцитов. Лейкопения (менее 3х109/л) может быть диагностическим критерием СКВ, а тромбоцитопения (менее 100х109/л) – проявлением АФС или СКВ. Не следует исключать и возможность лекарственной лейкопении, необходимо также проводить дифференциальный диагноз с гематологическими заболеваниями.
Дифференциальная диагностика необходима и в случае лейкоцитоза или тромбоцитоза. Лейкоцитоз всегда требует исключения инфекционного процесса. Высокий лейкоцитоз выявляется у пациентов с активным суставным синдромом, сыпью, лихорадкой. Сочетание с высоким уровнем ферритина – диагностический критерий болезни Стилла у взрослых. Незначительный реактивный лейкоцитоз можно видеть у пациентов, принимающих глюкокортикостероиды. Небольшой тромбоцитоз может сопровождать воспалительные заболевания, тогда как при высоком его уровне необходимо исключать гематологические патологии.
Выявление повышенного содержания мочевой кислоты в крови (референс 150–350 мкмоль/л у женщин и 210–420 мкмоль/л у мужчин) может говорить о бессимптомной гиперурикемии. Кроме того, она может быть признаком метаболического синдрома, подагрического артрита. Причем в острый период подагры уровень мочевой кислоты в крови может быть в норме, и его следует оценить примерно через 1–2 месяца после стихания острого процесса. При лечении подагрического артрита необходимо достичь целевых значений, при тофусной подагре они будут наиболее жесткими (менее 300 мкмоль/л).
В диагностике любого ревматологического заболевания важен комплексный подход. По отдельности ни один из лабораторных показателей или результатов инструментальных методов диагностики не может служить основанием для постановки диагноза
Часто у пациентов выявляется повышенный уровень антител к антистрептолизину О, которые выделяются бета‑гемолитическим стрептококком группы А. Однако без соответствующей клинической картины повышение уровня этих антител не может служить диагностическим признаком, и отправлять таких пациентов на консультацию к ревматологу нецелесообразно.
Второй блок обследований, которые необходимо проводить пациентам с подозрением на ревматологические заболевания, – анализы на выявление дополнительных маркеров воспаления: ферритин, кальпротектин, прокальцитонин и D‑димер. И основное внимание традиционно уделяется ферритину.
Ферритин отражает уровень депонирования железа и одновременно служит показателем острой фазы воспаления. Как уже говорилось выше, его повышение более чем в 10 раз в сочетании с лейкоцитозом – характерный признак болезни Стилла. Он также может свидетельствовать о риске синдрома активации макрофагов при болезни Стилла и СКВ. Следует иметь в виду, что повышение ферритина является неспецифическим маркером воспаления и может иметь место не только при СЗСТ (например, инфекционные заболевания, в т. ч. COVID‑19).
Повышение прокальцитонина (>0,5 нг/мл) также должно заставить задуматься об инфекционном процессе.
Рост креатининфосфокиназы в сочетании с небольшим повышением трансаминаз и лактатдегидрогиназы (АЛТ и АСТ) говорит о распаде продольно‑поперечных мышечных волокон, что встречается, например, при воспалительных миопатиях, дерматополимиозитах.
Синдром холестаза, который может наблюдаться у ревматологических больных, включает повышение щелочной фосфатазы и гамма‑глутамилтрансферазы, холестерина и прямого билирубина. Он может возникать на фоне приема ГКС, а также в рамках аутоиммунных заболеваний печени.
Д‑димер – это в первую очередь показатель тромбоэмболических событий, но также и неспецифический маркер, который может повышаться на фоне инфекционных заболеваний, у лиц старшей возрастной группы, при онкологических и воспалительных процессах.
Мочевой синдром – комплекс различных изменений в составе мочевого осадка, служит очень важным показателем для диагностики ревматологических болезней. Однако он всегда требует исключения бактериальной инфекции и оценки степени вовлечения почек в воспалительный процесс.
С этой целью необходимо проанализировать два синдрома – нефротический и нефритический. Нефротический синдром, который характеризуется протеинурией >3,5 г/сут, гравитационно распределительными отеками, может выявляться у пациентов с СКВ и васкулитами, а также при амилоидозе и паранеопластических нефритах. При этом у пациентов не наблюдается эритроцитурия. А вот микро- и макрогематурия появляются при нефритическом синдроме, который также сопровождается протеинурией и развитием острой почечной недостаточности. Этот симптомокомплекс характерен при волчаночном нефрите, ANCA‑ассоциированных нефритах и васкулитах.
Что и в каких случаях
Заподозрить ревматоидный артрит можно при повышении острофазных белков воспаления (увеличение СОЭ, СРБ), повышении РФ с АЦЦП, которым сопутствуют симметричная выраженная боль воспалительного ритма в суставах, симметричные артриты, изменения по данным рентгенографии (эрозии, кистовидная перестройка, околосуставной остеопороз).
Об остеоартрите говорит отсутствие острофазных показателей (СОЭ, СРБ) в сочетании с болью механического ритма в суставах, отсутствием артритов, деформацией в суставах. При остеоартрозе может иметь место изолированное повышение РФ, что не дает нам право устанавливать диагноз ревматоидного артрита, если нет характерной клинической картины.
При подозрении на системные заболевания соединительных тканей следует помнить, что это полисиндромные заболевания, и диагностическим критерием будет изменение в клиническом анализе крови (СОЭ, снижение ростков кроветворения, лейкопения, тромбоцитопения, эритроцитопения). Характерно также повышение СРБ (при исключении инфекции), креатинина, АЛТ, АСТ и ОАМ (протеинурия, гематурия, цилиндрурия).
Почти у всех ревматических больных наблюдается нарушение кальций‑фосфорного обмена, поэтому при подозрении на ревматоидные заболевания необходимо исследовать уровень ионизированного кальция (референс 1,18–1,28 ммоль/л), паратгормона (до 50 пг/мл), кальцидиола (референс >30 нг/мл) и витамина Д, который участвует во многих обменных процессах в организме.
Лабораторные данные очень важны для оценки безопасности лечения. Анализы следует сдавать в начале лечения раз в месяц, далее не реже одного раза в три месяца, оценивая основные показатели крови и мочи. Однако изолированное повышение таких маркеров, как СОЭ, СРБ, мочевая кислота, антистрептолизин О, без клинических признаков ревматоидных заболеваний не служит поводом для направления к ревматологу.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
Стандартная рентгенография – один из основных методов диагностики. Она используется уже более 100 лет, но до сих пор не теряет своей актуальности благодаря незначительной стоимости, доступности и возможности наблюдать заболевание в динамике. Однако существенным ее недостатком является низкая чувствительность при ранних структурных изменениях (несколько месяцев с начала заболевания).
По существующим стандартам область рентгеновского исследования зависит от предполагаемого ревматологического заболевания. При ревматоидном артрите выполняют рентгенографию кистей, стоп, при анкилозирующем спондилоартрите – костей таза с крестцово‑подвздошными сочлениями и позвоночника, при СКВ – кистей, при подагрическом артрите – стоп, при псориатической артропатии – костей таза, кистей и стоп.
По результатам рентгенологического обследования можно определить воспалительную или невоспалительную природу заболевания, а также группу ревматологических патологий, к которым относится конкретный случай.
При воспалительном поражении суставов (ревматоидном артрите, заболеваниях соединительной ткани, спондилоартропатии) на рентгенографии можно увидеть околосуставной остеопороз, равномерное сужение суставной щели, костные анкилозы, остеолиз. При невоспалительных патологиях (дегенеративных поражениях суставов, метаболических и эндокринных заболеваниях) отмечаются субхондральный склероз, остеофиты и неравномерное сужение суставой щели и кисты.
Характер патологических изменений, их локализация, распространенность и группа пораженных суставов также могут помочь в диагностике заболевания.
Рентгенография при ревматоидном артрите дает возможность определить рентген‑стадию заболевания. Так, если для 1‑й стадии ревматоидного артрита характерен околосуставной остеопороз и единичные мелкие просветления (кисты), то на 3‑й и 4‑й стадиях уже можно увидеть эрозии суставной поверхности, анкилозы.
При подагре на рентгеновском снимке врач может обнаружить симптом «пробойника» и характерные «дырки» в месте отложения рентгенонегативных кристаллов моноурата натрия. Эрозии при подагре на рентгенограмме имеют отличия от эрозий при ревматоидном артрите.
Псориатический артрит обычно сопровождается тяжелым поражением суставов при длительном течении болезни. Характерны поражение осевого скелета, асимметричность, поражение дистальных межфаланговых суставов, сужение и деструкция концевых фаланг (акроостеолиз), симптом «карандаш в стакане» – чашеобразная деформация проксимальной части фаланг пальцев с сужением дистальных эпифизов.
Рентгенологические признаки остеоартроза включают субхондральный остеосклероз, остеофиты, неравномерное сужение суставной щели, деформацию в виде узелков Гебердена и Бушара при отсутствии эрозий. При полиостеоартрозе можно также увидеть симптом «перевернутого Т» и симптом «летящей чайки».
При подозрении на спондилоартрит пациента необходимо направить на рентгенографию костей таза и позвоночника. Ранний признак – субхондральный остеосклероз, который в основном отмечается в области подвздошной кости. Поздние изменения характеризуются наличием синдесмофитов, анкилозом дугоотростчатых суставов, симптомом «бамбуковой палки». Характерным признаком спондилоартрита, который отмечается в 100% случаев, служит сакроилеит. Наблюдается сочетание участков расширения суставной щели за счет эрозий на фоне распространенного субхондрального остеосклероза, сначала в области подвздошной кости, а затем крестца, при прогрессировании заболевания может сформироваться анкилоз крестцово‑подвздошных сочленений.
УЗИ рекомендуется для оценки воспалительных изменений в мягких тканях. Это очень информативный и доступный метод, но его результаты существенно зависят от уровня качества УЗИ‑аппарата, а также квалификации и опыта специалиста. УЗИ может выявить наличие жидкости в полости сустава, признаки воспаления сухожилий, энтезиты, отложения кристаллов моноурата натрия на поверхности суставов (признак «двойного контура» у пациентов с подагрой).
Заблуждение, что ревматоидный фактор служит показателем наличия ревматологического заболевания, довольно распространено. Хотя на самом деле это не так. В здоровой популяции ревматоидный фактор встречается с частотой до 10%, но он не имеет отношения к заболеваниям суставов без соответствующих клинических проявлений. В тех случаях, когда врач все‑таки подозревает заболевание суставов, следует определять в первую очередь антитела к циклическому цитруллинсодержащему пептиду (АЦЦП) и антинуклеарный фактор
КТ служит дополнительным методом исследования, который используется с целью дообследования и проведения дифференциальной диагностики. Чаще всего КТ‑диагностика применяется для исключения поражения внутренних органов‑мишеней при том или ином системном заболевании соединительной ткани. Однако данный метод исследования также используется и для оценки состояния костно‑суставной системы, например для исключения остеонекрозов.
МРТ – метод исследования, который активно практикуется в ревматологии. Очень часто данное исследование проводят для выявления дорентгенологической стадии сакроилеита, что позволяет значительно сократить время от первых признаков болезни до постановки диагноза. Наиболее часто при МРТ‑диагностике применяется режим STIR, который позволяет выявить высокоинтенсивный сигнал от костных структур – отек костного мозга, что говорит о наличии активного воспаления в исследуемых областях. Также МРТ нередко используется для диагностики раннего ревматоидного артрита. Выполнение МРТ кистей в данном случае позволяет выявить минимальные синовиты мелких суставов кистей, оценить синовиальную оболочку суставов, выявить мелкие эрозии, что невозможно увидеть при стандартной рентгенографии кистей. МРТ‑исследование позвоночника используется для диагностики спондилодисцитов, помогает в проведении дифференциальной диагностики с различной неврологической патологией (грыжи/протрузии межпозвоночных дисков с компрессией нервных корешков).
Двухэнергетическая рентгеновская денситометрия – основной количественный неинвазивный метод исследования МПКТ, золотой стандарт диагностики остеопороза. При этом диагностически значимым является выполнение денситометрии по шейке бедра и поясничному отделу позвоночника.
ИММУНОЛОГИЧЕСКОЕ ОБСЛЕДОВАНИЕ
В некоторых случаях именно иммунологические исследования могут однозначно подтвердить или опровергнуть наличие ревматологического заболевания.
Одним из ключевых показателей в иммунологическом анализе крови при подозрении на СЗСТ является антинуклеарный фактор (АНФ). Ключевое значение имеет титр АНФ. Дигностически значимым считается повышение АНФ более чем 1:160. Однако следует помнить, что титр АНФ 1:160 будет у 5% здоровых людей без аутоиммунных заболеваний, а титр 1:80 – у 20%.
Практически для каждого заболевания соединительной ткани имеется собственный специфический профиль аутоантител, то есть набор аутоантител в крови пациента, который при сопоставлении с клинической картиной помогает в диагностике.
Например, при системной склеродермии характерно наличие специфических антител – антитела к Scl‑70, антитела к РНК‑полимеразе 3‑го типа, CENP B – они выявляются практически в 90% случаев системной склеродермии. При болезни Шегрена характерны анти‑SSA/Ro – и/или SSB/La‑антиядерные антитела.
Еще одна важная группа аутоантител – это антитела к цитоплазме нейтрофилов, или ANCA‑антитела. Они выявляются при ANCA‑ассоциированных васкулитах. Их достаточно много, но в ревматологии наиболее значимыми являются два типа – антитела к миелопероксидазе (анти‑МРО) и антитела к протеиназе‑3 нейтрофилов. Оба белка ассоциируются с АНЦА‑васкулитами.
При подозрении на антифосфолипидный синдром необходимо исследовать антитела к бета‑2‑гликопротеину‑1, антитела к кардиолипину, фосфатидилсерину, а также волчаночный антикоагулянт. При этом диагностически важным является выполнение анализа на данные маркеры минимум дважды с интервалом не менее 12 недель, чтобы исключить их транзиторное повышение.
Однако, несмотря на достаточно высокую специфичность каждого из показателей в иммунологическом анализе крови, врач должен понимать, что те или иные лабораторные или иммунологические показатели сами по себе не позволяют убедительно говорить о наличии системного заболевания соединительной ткани. Они могут лишь подтверждать наличие заболевания при соответствующей клинической картине. Поэтому алгоритм диагностики заболевания должен включать в первую очередь осмотр пациента и тщательный сбор анамнеза. И только при наличии характерной клинической картины заболевания врач может говорить о наличии СЗСТ, подвержденного данными иммунологического анализа крови.
Статья подготовлена Татьяной Шемшур по материалам I конгресса с международным участием «Московская ревматология» при участии врача‑ревматолога ГКБ № 52 Инны Климович