Что такое резидуальная опухоль при рмж
Лечение резидуального рака молочной железы
Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова, Санкт-Петербург, Россия
Обоснование. Пациенты с остаточной (резидуальной) опухолью после неоадъювантной системной терапии (НСТ) подвержены большему риску рецидива заболевания по сравнению с теми, кто достиг полного патоморфологического регресса опухоли (pCR).
Цель исследования: улучшение результатов лечения резидуального рака молочной железы после неоадъювантной системной терапии.
Методы. В исследование включены сведения о 339 пациентах с раком молочной железы (РМЖ), получавших НСТ в ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
Результаты. Резидуальная опухоль выявлена у 212 (62,5%) больных. Наличие резидуальной опухоли ухудшает показатели 3-летней выживаемости при всех подтипах РМЖ, особенно при трижды негативном фенотипе (ТНРМЖ; 48,8 против 91,8%; p=0,01). При ТНРМЖ риск рецидива заболевания в 2 раза превышает таковой у пациентов с HER2-позитивным и люминальным В-подтипами РМЖ (51,2 против 23,9 и 25,6%; p=0,02). Назначение адъювантной терапии капецитабином пациентам с ТНРМЖ с резидуальной опухолью после НСТ (антрациклины и таксаны) улучшает их показатели безрецидивной выживаемости.
Заключение. Дальнейший прогресс в лечении наиболее агрессивных типов РМЖ (трижды негативного и HER2-позитивного фенотипов) связывается с иммунотерапией. В рамках рандомизированных клинических испытаний оценивается вклад анти-PD-L1 иммунотерапии (атезолизумаб) в комбинации с химио- (ТНРМЖ) или с таргетной терапией (HER2+) при лечении пациентов с метастатическим или местнораспространенным РМЖ.
Введение
Лечение пациентов с местнораспространенными стадиями рака молочной железы (РМЖ), встречающимися в 20–25% случаев, уже в течение нескольких десятилетий начинается с первичной (неоадъювантной) терапии [1–3]. В последние годы неоадъювантное лечение все чаще используется и при операбельных опухолях с целью увеличения возможностей выполнения органосохраняющих операций, а также для ускоренной оценки эффективности новых видов терапии.
У 40–60% пациентов с полным клиническим ответом на системную терапию при микроскопическом исследовании гистологических препаратов выявляется резидуальная инвазивная опухоль [4]. С другой стороны, приблизительно у 20% больных с частичным клиническим ответом при микроскопическом исследовании определяется полный патоморфологический ответ (pCR). В рекомендациях по использованию критерия pCR для утверждения новых лекарственных препаратов FDA (США) определяет его как ypT0/is ypN0, что основывается на данных мета-анализа 12 тыс. пациентов, в котором обнаружено отсутствие различий в показателях выживаемости между группами ypT0 ypN0 и ypTis ypN0 [4]. Полный патоморфологический ответ (pCR) считается многими, но не всеми «суррогатным» маркером улучшения показателей выживаемости леченых пациентов [5].
Обычно под термином «постнеоадъювантное лечение» понимается терапия резидуального заболевания (остаточной инвазивной опухоли в молочной железе или в удаленных лимфатических узлах). На самом деле постнеоадъювантное лечение может предприниматься также в отношении пациентов, достигших полного патоморфологического регресса благодаря предоперационной терапии. Оно рекомендуется всем больным люминальными опухолями в виде многолетней эндокринотерапии (тамоксифен или ингибиторы ароматазы с супрессией овариальной функции агонистами ЛГ-рилизинг-гормона в пременопаузе), пациентам с HER2-позитивным ER-негативным РМЖ, достигшим pCR после неоадъювантной ХТ (таксаны, карбоплатин) в комбинации с таргетной терапией (трастузумаб±пертузумаб); рекомендуется продолжение таргетной терапии в адъюванте до года [7]. Назначение постнеоадъювантной терапии пациентам с трижды негативным РМЖ (ТНРМЖ), достигшим pCR после неоадъювантной терапии (антрацикли-ны±таксаны±карбоплатин), особенно больным с мутацией BRCA1/2, и использование PARP терапии (олапариб) остаются предметом рандомизированных клинических испытаний [8–10].
Роль дополнительной системной терапии в качестве постнеоадъювантного лечения в настоящее время изучается на пациентах с различными подтипами (фенотипами) РМЖ, особенно при самых агрессивных фенотипах: ТНРМЖ и HER2-позитивном РМЖ [11, 12].
Методы
В исследование включены сведения о 339 пациентах с РМЖ, получавших неоадъювантную системную терапию (НСТ) в НМИЦ онкологии им. Н.Н. Петрова МЗ РФ с 2015 по 2017 г.
Возраст женщин колебался от 28 до 77 лет, медиана возраста – 44 года. На амбулаторном этапе проводились следующие обследования: физикальное исследование (осмотр, пальпация), маммография, ультразвуковое исследование молочных желез, однофотонная эмиссионная компьютерная томография, совмещенная с компьютерной томографией (ОФЭКТ-КТ), трепан-биопсия опухоли с гистологическим и иммуногистохимическим исследованиями (ER, PR, Ki-67, HER2), пункционная биопсия подозрительных на метастазы подмышечных лимфатических узлов с цитологическим исследованием. На основании результатов оценки уровня экспрессии ER/PR, HER2, индекса пролиферации Ki-67, степени злокачественности (G) были определены иммуногистохимические подтипы (фенотипы) включенных в анализ пациентов.
Что такое резидуальная опухоль при рмж
Механизм FDA для ускоренного одобрения химиотерапевтического лечения раннего (операбельного) РМЖ высокого риска базируется на увеличении частоты полного патоморфологического регресса опухоли (pCR) после неоадъювантного лечения в рандомизированном клиническом испытании [1–3]. Хотя этот подход демонстрирует надежность в прогностической значимости pCR, все еще остается неясным, какова величина прогностического отличия может оказаться от улучшения частоты pCR [3–5]. Прогностическое отличие может также зависеть от распределения распространенности резидуального заболеваемости в каждом лечебном «рукаве», если оно имеет отношение к долгосрочному прогнозу в пределах каждого биологического подтипа РМЖ [6–8].
Существует два главных патоморфологических измерения резидуального заболевания резецированного препарата: yp-stage (American Joint Comission on Cancer Stage) и «оценка ложа остаточной опухоли (residual cancer burden- [RCB]). Метод RCB использует принципы «патоморфологических образцов-шаблонов» (pathologic sampling) и сообщений (отчетов), что также необходимо для точного определения наличия опухоли и yp-стадии любого резидуального заболевания после неоадъювантного лечения [9–12]. Следовательно, эта методика обеспечивает стандартизированную операционную процедуру для проспективной оценки постнеоадъювантных препаратов, требующую для исследования только стандартные гистологические препараты, минимальное время без дополнительных расходов [13–15]. Публичный web-сайт обеспечивает образовательные видеоматериалы для патологов, включая онлайн-калькулятор для определения шкалы индекса RCB (RCB index score) и класса RCB [16].
Шкала индекса RCB определяется из наиболее крупных зон и клеточности остаточной инвазивной первичной опухоли и числа метастатических лимфоузлов и размера наибольшего метастаза. Полный патоморфологический регресс (ответ) – pCR (стадия- ypT0/is, ypN0) эквивалентен RCB=0; а RCB класс квалифицируется как минимальный (RCB-I), умеренный (средний) (RCB-II), экстенсивный (обширный) (RCB-III) на основании предопределенных «разделительных срезов» (cut points) 1,36 и 3,28 шкал индекса RCB [17–19].
В исследование Symmans было включено пять проспективных когорт пациентов с РМЖ с целью проверить долгосрочную прогностическую надежность измерения индекса и класса RCB после неоадъювантной химиотерапии в пределах каждого фенотипического подтипа РМЖ.
Материалы и методы исследования
Индекс RCB ассоциировался с риском рецидива или смерти, а пропорциональные риски (hazard ratios) в классах RCB были достоверны во всех пяти когортах, скорректированных по возрасту, клинической стадии и степени злокачественности. Индекс массы и диабетический статус не сказывались на прогнозе в любой когорте. Хотя изначально индекс RCB разрабатывался на данных когорты T/FAC-1, Symmans и соавт. наблюдали схожие долгосрочные прогностические результаты и в других когортах. RCB индекс и RCB классы добавляли независимую прогностическую информацию к yp стадии в рамках мультивариантных моделях и к yp-N стадии [20–22]. Кроме того, редкие рецидивы при достижении pCR не имели очевидной ассоциации с хирургической процедурой, радиографии препарата или с фенотипом опухоли [23–25].
Трижды-негативный РМЖ: T/FAC химиотерапия
Наблюдалась следующая пропорция пациентов в различных классах RCB: 35 % pCR, 15 % RCB-I, 33 % RCB-II, 17 % RCB-III. Хороший прогноз наблюдался у пациентов, достигших pCR (5-летняя безрецидивная выживаемость 94 %, 10-летняя RFS-86 %). В классе RCB-I – пятилетняя RCB достигала 89 %. 10-летняя – 81 %. Прогноз ухудшался у пациентов с RCB-II (пятилетняя RFS-62 % и 10-летняя RFS-55 %). В классе RCB-III 5-летняя RFS равнялась лишь 26 %, а десятилетняя RFS-23 %. В мультивариантной модели для оценки безрецидивной выживаемости только индекс RCB имел независимое прогностическое значение ( HR 1.92), в то время как возраст, клинические стадия, степень злокачественности, мультифокальность и pCR не имели такого значения [26, 27].
ER-позитивный/HER2-негативный РМЖ: T/FAC химиотерапия
В зависимости от RCB класса пропорция пациентов распределялись следующим образом: pCR-10 %, RCB-I – 13 %, RCB-II – 60 % и RCB-III – 17 %. Наблюдался хороший прогноз у пациентов, достигших pCR (5-летняя безрецидивная выживаемость (RFS) равнялась 88 %, а десятилетняя – 83 %). При RCB-I 5-летняя безрецидивная выживаемость равнялись 100 %, а 10-летняя RFS равнялась 97 %). Пациенты с классом RCB-II характеризовались такой же 5-летней безрецидивной выживаемостью, что и при достижении pCR-87 %, но более низкой 10-летней выживаемостью – 74 %. Однако обширное (экстенсивное) резидуальное заболевание (RCB-III) знаменовало значительное ухудшение прогноза: 5-летняя безрецидивная выживаемость 70 %, 10-летняя 52 %. При мультивариантном анализе индекс RCB, первичная стадия III и (парадоксально) pCR были независимыми прогностическими признаками, в то время как возраст, степень злокачественности и мультифокальность такими свойствами не обладали [28, 29].
HER2-позитивный РМЖ: одна химиотерапия по схеме T/FAC
HER2-позитивный РМЖ: химиотерапия T/FEC с трастузумабом
В зависимости от класса RCB пропорция пациентов распределилась следующим образом: pCR – 45 %, RCB-I – 19 %, RCB-II – 29 % и RCB-III – 7 %. Классы RCB имели прогностическое значение в подгруппах c ER-/HER2+ и ER+/HER2-опухолями. Пациенты, достигшие pCR имели превосходный долгосрочный прогноз (5-летняя и 10-летняя RFS-95 %) что значительно выше, чем при других классах RCB. 5-летняя RFS при RCB-I равнялась 81 %, а 10-летняя – 77 %. При классе RCB-III 5-летняя и 10-летняя равнялись лишь 21 %. В мультивариантном анализе только индекс RCB или независимое прогностическое значение, в то время как возраст, исходная клиническая стадия, мультифокальность и даже pCR этим свойством не обладали.
Результаты исследования и их обсуждение
Индекс и классы RCB оказались прогностически значимыми при всех вариантах неоадъювантного лечения и всех фенотипических подтипах [30]. При фенотипах высокого риска – трижды негативном РМЖ (получавших схему T/FAC) и HER2-позитивном заболевании (получавших трастузумаб+T/FEC), индекс RCB был единственным прогностическим признаком в мультивариантной модели, включавшей оценку возраста, первоначальной клинической стадии (сTNM), степени злокачественности, мультифокальности и pCR [9]. При ER-позитивном/HER2-негативном фенотипе индекс RCB и первоначальная сTNM имели независимое прогностическое значение.
RCB и yp-стадия вместе определяют величину резидуального заболевания в молочной железе и регионарных лимфоузлах, но определяют размер различно [13–15]. Индекс и класс RCB резидуального заболевания обладают независимым прогностическим свойством в мультивариантном анализе, включающем yp-стадию, yp-T, yp-N. RCB-классы усиливают прогностическую пригодность yp-стадии II и yp-стадии III, добавляя информацию к этим стандартным оценкам, свидетельствуя что оба фактора-RCB и yp-стадия (ypT и ypN) должны регистрироваться при резидуальном заболевании.
В отличие от системы CPS+EG (включающей клиническую стадию cTNM, yp-стадию, рецепторы эстрогенов и степень злокачественности), RCB не охватывает эту дополнительную долечебную информацию [19–21]. Кроме того, Neo-Bioscore, являющаяся модификацией CPS-EG (дополняется HER2-статус [23–25], являющаяся прогностической при РМЖ и способная усилить yp-стадию как прогностический инструмент, особенно при ER-позитивном/HER2-негативном подтипе [26]. Однако RCB характеризует прогноз в пределах каждого фенотипического подтипа, подвергающихся различному лечению. Поэтому будущее усовершенствование RCB должно быть фенотипически специфичным, включая ребалансирование индекса RCB и разделительных числовых срезов (cut points) и подходящую комбинацию с долечебной (первичной) и биомаркерной информацией. При трижды-негативном РМЖ (ТНРМЖ) ответ на неоадъювантную химиотерапию был наиболее важной детерминантой выживаемости. Приблизительно половина ТНРМЖ популяции достигла pCR или RCB-I с хорошим прогнозом. Прогноз был хуже при RCB-II и RCB-III.
При ER+/HER2- РМЖ патоморфологический ответ на химиотерапию (RCB индекс) имел прогностическое значение, как и при других фенотипических подтипах. Поэтому, хотя дихотомное (dichotomous) отличие между pCR и резидуальным заболеванием представляется субоптимальным прогностическим суррогатом для ER+/HER- РМЖ [27], сама распространенность RCB является прогностически значимой. Более того резидуальный риск для пациентов с RCB-II и RCB-III повышается декадой позже: значит недостаточный ответ на химиотерапию может иметь отдаленные прогностические последствия для этих пациентов (несмотря на адъювантную эндокринотерапию).
Группа пациентов с RCB-II представляет важный вызов для улучшения прогностической стратификации, так как она охватывает приблизительно 60 % ER+/HER2-РМЖ и характеризуется 74 % десятилетней безрецидивной выживаемостью (RFS). Резидуальный ER+/HER2-РМЖ имеет бимодальное распределение RCB и явно зависит от yp-N-статуса [17–19]. Тем не менее RCB оставалось прогностически значимым при позитивных (метастатических) лимфоузлах (ypN+).
Более эффективная неоадъювантная химиотерапия может улучшить выживаемость ER+/HER2-заболевания, даже если частота pCR не изменяется, т.е. безотносительно pCR [27, 28]. Точно так же меньшая масса (burden) резидуального заболевания совпадает с большей вероятностью пользы от адъювантной эндокринотерапии [30, 31]. Таким образом, распределение индекса RCB может оказаться информативным в рандомизированных клинических испытаниях, как бы то ни было, у пациентов c ER+/HER2-заболеванием и RCB II наблюдается комплекс прогностических взаимосвязей, включающих распространение опухоли при первичном диагнозе, природную биологию, чувствительность к химиотерапии и чувствительность к адъювантной эндокринотерапии [22]. Понимание этой сложной системы может привести к излечению большего числа пациентов с II–III стадиями РМЖ.
При HER2-позитивном заболевании индекс RCB был прогностически значимым после одной химиотерапии и в ее комбинации с трастузумабом. Кроме того наблюдался прекрасный 10-летний прогноз для pCR в когорте, получавшей трастузумаб+химиотерапию (H+T/FEC), вызывая размышление о полном излечении с помощью последовательного применения трастузумаба и химиотерапии, послеоперационного (адъювантного) трастузумаба и возможного иммунологического «надзора» (surveillance). Это поддерживает критерий pCR как важная суррогатная «конечная точка» (end point) для клинических испытаний химиотерапии при HER2-позитивном РМЖ. RCB-I при ER+/HER2+ РМЖ прогностически уступает значимости pCR, то же относится и к RCB-II.
Патоморфологический ответ в лимфатических узлах является связным прогностическим фактором, поддерживая использование биопсии сигнальных лимфоузлов после неоадъювантного лечения [32]. В исследовании ACOSOG Z1071 частота ложно-негативных заключений в «послелечебной» биопсии сигнальных лимфоузлов достигала 12,6 % у пациентов с документированными метастатическими лимфоузлами до лечения [33]. Но дополнительная радиологическая локализация доказанных метастатических узлов (до лечения) улучшает их поиск снижая частоту ложно-отрицательных заключений до 2 % и ниже, усиливая точность оценки RCB и yp-N стадию [34, 35].
Заключение
В целом индекс RCB является значимым прогностическим параметром для общей и безрецидивной выживаемости после неоадъювантной системной терапии во всех биологических подтипах РМЖ и в планировании назначения адъювантного лечения резидуального РМЖ.
Что такое резидуальная опухоль при рмж
Доложенные доктором Charles E. Geyer 5 декабря 2018 г. на конференции в Сан-Антонио результаты исследования KATHERINE могут изменить не только наши подходы в лечении раннего HER2-позитивного рака молочной железы, но и наше отношение к значению неоадъювантной терапии этой подгруппы больных.
В международное открытое исследование III фазы KATHERINE было включено 1486 пациентов HER2-позитивным раком молочной железы (РМЖ), имеющих резидуальную опухоль после проведения не менее 16 недель (6 курсов) неоадъювантной терапии. Неоадъювантная терапия должна была предусматривать по меньшей мере 9 недель применения таксанов и анти-HER препаратов. Допускалось дополнительное использование антрациклинов и алкилирующих препаратов, а также дополнительного анти-HER агента.
В течение 12 недель после хирургического лечения пациенты рандомизировались в соотношении 1:1 в группу терапии T-DM1 в дозе 3,6 мг/кг внутривенно каждые 3 недели (n=743) либо получали стандартное адъювантное лечение трастузумабом (n=743). Адъювантная терапия предусматривала 14 циклов лечения. Лучевая терапия и гормонотерапия назначались согласно рутинной практике в зависимости от исходной распространенности опухоли и гормонального статуса. Группы были хорошо сбалансированы по возрасту, расе, географическому региону. Гормонопозитивные опухоли имелись у 71,9% (n=534) в группе терапии T-DM1 и у 72,7% (n=540) больных в группе терапии трастузумабом. Антрациклины в неоадъювантном режиме получили 75,9% (n=564) пациентов в группе стандартной терапии трастузумабом и 77,9% (n=579) в группе терапии T-DM1. В качестве анти-HER терапии трастузумаб в комбинации с пертузумабом получили 133 пациента (17,9%) в группе терапии T-DM1 и 139 (18,7%) пациентов в контрольной группе адъювантной терапии трастузумабом.
Рак молочной железы
Рак молочной железы — злокачественное образование молочной железы, наиболее частая форма рака у женщин (21,1% в структуре женской онкозаболеваемости). В 2017 году в РФ было выявлено 70 569 случаев РМЖ, почти на 20 000 случаев больше, чем в 2007 году.
Все женщины имеют средний риск развития рака молочной железы в течение жизни (в среднем 12,4%). Важно понимать, что это риск развития рака, а не смерти от него.
Заболеваемость раком молочной железы растет не только в России, но и во всем мире. РМЖ научились лучше выявлять, методы диагностики постоянно улучшаются, внедряются скрининговые программы. Вместе с тем за счет увеличения продолжительности жизни населения увеличивается число женщин пожилого возраста, которым ставят такой диагноз.
Что такое рак молочной железы?
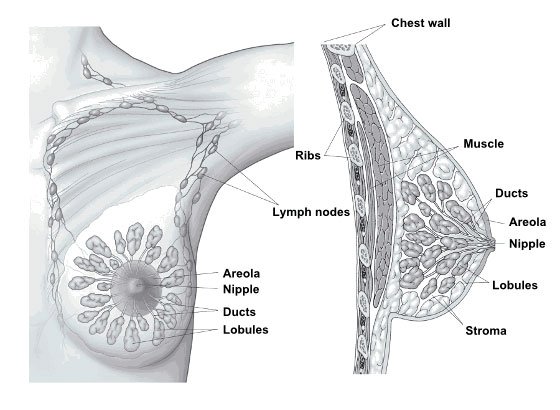
Рак молочной железы возникает, когда клетки молочной железы вследствие мутаций начинают бесконтрольно делиться и распространяться в окружающие ткани. Эти клетки формируют опухоль, ее можно выявить при пальпации молочной железы или на маммографии (рентгеновский снимок молочной железы).
Опухоль может образовываться в разных частях молочной железы. Большинство опухолей МЖ развивается из эпителия протоков, которые доставляют молоко к соску (протоковый рак). Другие развиваются из железистых клеток (дольковый рак). Существуют также менее распространенные формы, включая неспецифический рак, саркомы, лимфому молочной железы.
Опухоль может расти местно, распространяться через лимфатическую систему в лимфатические узлы (регионарное метастазирование), а также распространяться по телу (отдаленное метастазирование).
К регионарным лимфатическим узлам относятся подмышечные, внутригрудные, над- и подключичные лимфоузлы — на той же стороне, что и определяемая опухоль в молочной железе.
От размера опухоли, вовлечения регионарных лимфатических узлов и отсутствия или наличия отдаленных метастазов зависят стадия, прогноз и объем лечения рака молочной железы.
Признаки и симптомы рака молочной железы
Наличие плотной опухоли в молочной железе, которая не уменьшается в разные фазы менструального цикла, увеличивается со временем.
Когда обратиться к врачу?
При появлении признаков, которые не связаны с воспалительными процессами (маститы) молочной железы или кормлением грудью, необходимо обратиться к онкологу. Врач обсудит с вами беспокоящие симптомы, уточнит ряд вопросов (семейная предрасположенность, гинекологический анамнез), проведет осмотр молочных желез и периферических лимфатических узлов. В случае необходимости направит на дополнительное обследование.
Причины рака молочной железы
Истинные причины развития рака молочной железы неизвестны. Как и любой другой вид рака, РМЖ возникает, когда внутри клеток молочной железы под воздействием разных факторов происходят мутации, а их количество переходит определенный порог, в результате чего клетки становятся злокачественными и формируют опухоль.
Есть различные факторы, которые увеличивают риск развития заболевания. Многие из них связаны с воздействием на организм эстрогенов — женских половых гормонов, вернее, с повышенной длительностью их воздействия.
Факторы риска рака молочной железы:
Некоторые женщины имеют очень высокий риск развития рака молочной железы из-за наследственной мутации в генах.
Наиболее известные из них BRCA1 и BRCA2. С этими мутациями связана высокая вероятность развития рака молочной железы (до 70%), а также других видов рака: яичников, фаллопиевых (маточных) труб, поджелудочной железы и предстательной железы у мужчин.
Заподозрить наличие мутации можно по семейной истории:
Если такие случаи были в вашей семейной истории, рекомендовано проведение консультации с медицинским генетиком для определения риска наследственного опухолевого синдрома.
Рекомендации врачей клиники Рассвет по профилактике рака молочной железы
Для выявления рака молочной железы существует эффективный скрининг — обследование, которое делают при отсутствии симптомов здоровым женщинам. Скрининг позволяет выявить заболевание на ранней стадии, когда нет никаких симптомов и женщину ничего не беспокоит.
В рамках скрининга большинство медицинских организаций во всем мире рекомендуют делать маммографию в возрасте 50-75 лет 1 раз в 2 года.
Скрининг рака молочной железы помогает выявлять заболевание на ранних стадиях. По статистике, риск смерти от РМЖ при этом снижается примерно на 20%. Вовремя выявленный РМЖ в большинстве случаев успешно лечится.
Рекомендации по снижению риска онкологических заболеваний в целом и рака молочной железы в частности:
Диагностика рака молочной железы
Диагностика рака молочной железы в большинстве случаев не вызывает трудностей, так как это заболевание относится к т.н. «раку наружных локализаций».
Осмотр и пальпация молочных желез являются важными приемами, позволяющими понять размер, структуру, расположение и ряд других признаков опухолевых образований в молочной железе.
Врач может назначить дополнительные обследования.
УЗИ молочных желез. Исследование с помощью ультразвукового датчика, который позволяет оценить структуру ткани молочной железы и определить патологические образования. УЗИ используют и во время биопсии, для получения более точных результатов при заборе клеток или тканей.
Маммография. Рентгенологическое исследование молочных желез. Оно особенно важно с точки зрения скрининга — обследования здоровых женщин без симптомов РМЖ, но также является основным методом диагностики. С помощью маммографии можно выявить патологические образования в молочных железах и косвенно судить об их природе. Во время описания маммограмм используется стандартизованный алгоритм Bi-RADS, который с большей или меньшей вероятностью позволяет относить выявленные образования к потенциально злокачественным.
С помощью маммографического исследования выполняют и прицельную биопсию.
МРТ молочных желез. Назначается для уточнения характера ранее обнаруженного образования. Обладает преимуществом при оценке молочных желез у женщин с высоким риском наследственного рака (например, при наличии выявленных мутаций в генах BRCA 1 и 2).
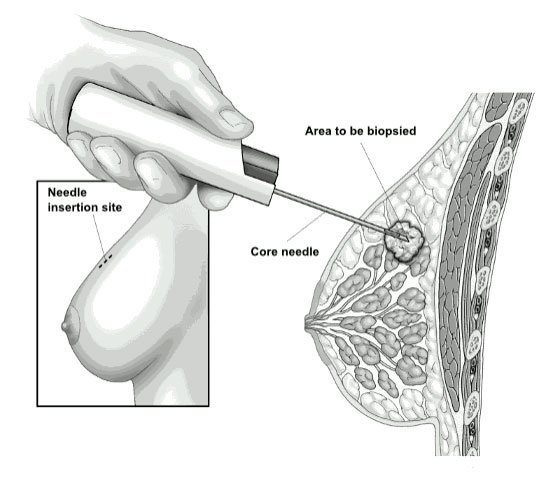
Кор-биопсия. Взятие образца выявленного образования с помощью специальной иглы, которая под контролем УЗИ и/или маммографии вводится в опухоль. По полученному материалу выполняют гистологическое исследование с целью подтверждения диагноза, а также специальное иммуногистохимическое исследование, которое позволяет определить ряд важнейших параметров — например, чувствительность опухоли к гормонотерапии и таргетной терапии.
Тонкоигольная аспирационная биопсия. Выполняется при подозрении на поражение лимфатических узлов. После получения материала его подвергают цитологическому исследованию, позволяющему выявить злокачественные клетки.
Остеосцинтиграфия. Исследование позволяет оценить состояние скелета, так как рак молочной железы чаще метастазирует в кости.
Дополнительные исследования могут назначаться для определения распространенности болезни. Например, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют исключить отдаленное метастазирование. Определение стадии развития рака необходимо врачу для выбора наиболее подходящего лечения.
Гистологическое исследование. Анализ ткани, полученной во время биопсии. Является обязательным для постановки диагноза. Проводится и после хирургического лечения, что позволяет более точно установить стадию процесса. Если до операции проводилась химиотерапия, гистологическое исследование позволяет определить ответ опухоли на проведенное лечение, что является важным прогностическим признаком.
Иммуногистохимическое исследование (ИГХ). Вид морфологической диагностики, который позволяет оценить экспрессию различных рецепторов на поверхности опухолевых клеток. При раке молочной железы обязательно определяется ряд параметров: рецепторы к эстрогену, рецепторы к прогестерону, гиперэкспрессия Her2\neu и индекс пролиферативной активности Ki-67.
Молекулярно-генетическое исследование. Позволяет точнее определить наличие гиперэкспрессии гена Her2\neu в тех случаях, когда по данным ИГХ не удается точно определить статус этого важнейшего маркера.
Как лечить рак молочной железы
Лечение рака молочной железы — сложный процесс, как правило включающий все основные виды терапии онкологических заболеваний.
Это комплексное лечение с применением химиотерапии, лучевой терапии и хирургического лечения. В зависимости от индивидуальной ситуации пациенту могут назначить таргетную терапию и гормонотерапию при раке молочной железы.
Необходимость и последовательность каждого этапа лечения определяется после получения информации о стадии заболевания, учитывая особенности и предпочтения пациента.
В клинике Рассвет мы применяем тактику мультидисциплинарного подхода, привлекая хирургов, радиотерапевтов, химиотерапевтов, а также врачей других специальностей, чтобы предоставить пациенту оптимальную лечебную тактику.
У нас есть все необходимое для проведения современной химиотерапии (в том числе дозоуплотненного режима) и сопроводительной терапии, включая гипотермию кожи головы для профилактики выпадения волос и эффективные протоколы для профилактики тошноты и рвоты на фоне лечения.