Что такое кардиограмма
и чем она отличается от ритмограммы R-R
История изобретения кардиограммы
В середине 19 века ученые приблизились к разгадке удивительного свойства сердца – способности производить электричество. Габриэль Липпман записал первые электрокардиограммы с использованием ртутного электрометра. Кривые Липпмана имели монофазный характер и очень отдалённо походили на современные ЭКГ.
Следом за ним испытания продолжил голландский физиолог Виллем Эйнтховен, сконструировавший струнный гальванометр. Струнный гальванометр произвел настоящую революцию в изучении заболеваний сердца. С помощью этого прибора врачи получили возможность точно регистрировать электрическую активность сердца и устанавливать характерные отклонения.
Этот прибор мог регистрировать настоящую электрокардиограмму и получать хорошие электрокардиографические изображения. Первые электрокардиографы вели запись на фотоплёнке и весили 270 кг. Следом за ними появились чернильные самописцы более компактных размеров.
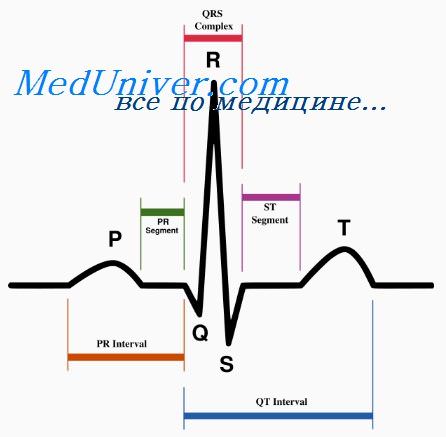
Получив некую диаграмму с характерными пиками, появилась потребность их как-то обозначить. С тех пор, каждому циклу сердечного сокращения соответствовало пять зубцов, названных Эйнтховеным P, Q, R, S, T и U.
За открытие механизма электрокардиограммы в 1924 году ему присудили Нобелевскую премию по физиологии и медицине.
Электрокардиограмма здорового человека состоит из нескольких зубцов и комплекса колебаний. Небольшой зубец Р отражает электрическую активность предсердий, а быстрый высокоамплитудный комплекс QRS и более медленный зубец Т – электрическую активность желудочков.
Эйнтховен определил места, куда следует накладывать электроды. При этом при положении электродов на правой и левой руках образуется отведение I, на правой руке и левой ноге – отведение II, а на левой руке и левой ноге – отведение III. Эти три отведения образуют равносторонний треугольник, и по их параметрам можно определить угол, под которым сердце расположено в грудной клетке.
Согласно закону Эйнтховена, сумма потенциалов в отведении I и III равна потенциалу в отведении II.
Что же врач видит на ЭКГ?
Каждая клетка миокарда представляет собой батарейку, которая заряжается и разряжается при прохождении волны возбуждения.
В норме электрические импульсы автоматически генерируются в небольшой группе клеток, расположенных в предсердиях и называемых синусовым узлом.
Функционально синусовый узел является водителем ритма первого порядка. В состоянии покоя в норме он генерирует 60-90 импульсов в минуту.
Поэтому нормальный ритм сердца называется синусовым. Когда электрический импульс, возникая в синусовом узле, проходит по предсердиям на электрокардиограмме появляется зубец P. Зубец Р ЭКГ соответствует возбуждению предсердий.
Потенциал предсердий существенно меньше потенциала желудочков, так как мышечная масса предсердий значительно меньше, чем масса желудочков. Поэтому при интерпретации ЭКГ к зубцу Р важно отнестись очень внимательно, чтобы не пропустить его.
Кардиоритмография

Что это значит? Пациенты с расстройством ВНС, как правило, жалуются на постоянную усталость днем и невозможность уснуть ночью, на чрезмерное возбуждение от малейшего стресса, на быструю утомляемость и пр. Исходя из жалоб пациента, врач делает вывод, что организм работает неслаженно, его естественные ритмы сбились.
Почему это произошло? ВНС отвечает за ежесекундную перестройку функций организма, за его адаптацию к постоянно изменяющимся условиям – сел, встал, поел, лег спать, занялся напряженной интеллектуальной или физической работой и т.д. В ответ на все эти изменения нервные центры ВНС подают сигналы системе кровообращения, тонусу мышц, работе внутренних органов, обмену веществ и терморегуляции на перестройку. Чем напряженнее работа, тем интенсивнее происходят эти изменения.
Однако если вследствие напряженного образа жизни эта слаженная система изнашивается, ВНС дает сбой. И в гармоничную работу организма приходит разлад.
Возможно ли наглядно увидеть дисфункцию ВНС?
Кардиоримография – это исследование, которое в середине XX века советские врачи под руководством доктора медицинских наук Баевского Р.М. использовали в космической медицине. При помощи него врачи диагностировали ВНС будущих космонавтов, проверяли их здоровье на прочность. Ведь людям с «расшатанными» нервами на борту космического корабля делать нечего. Их организм просто не выдержит колоссальных нагрузок, резкой смены внешних факторов и не справится с адаптацией в космосе.
Профессор Баевский активно внедрял в повседневную жизнь достижения космической медицины. И сегодня у нас есть возможность провести такое исследование для людей, страдающих вегетативной дисфункцией. Помимо жалоб самого пациента на «расшатанность» нервов, именно этот анализ дает конкретный ответ на вопрос о состоянии ВНС пациента.
Из каких этапов состоит это обследование? И о чем оно может рассказать?
Врач накладывает электроды таким же образом, как это происходит для записи электрокардиограммы (ЭКГ), но снимает показатели не только в положении лежа, но и стоя. Это позволяет увидеть, как организм реагирует на стандартную повседневную нагрузку. В положении лежа мы записываем 200 кардиоциклов (200 сердечных сокращений), после чего записываем еще 400 кардиоциклов в положении стоя. Результат анализа кардиоримограммы дает информацию о 86 показателях, которые позволяют составить общую картину работы ВНС.
У здорового человека в положении лежа пульс будет спокойным (до 80 ударов в минуту), увеличится при нагрузке (не более чем на 20 ударов в минуту) и потом постепенно в течение 30 секунд вернется в нормальное состояние.
На уровне ВНС это происходит следующим образом. При нагрузке срабатывает «отряд быстрого реагирования» — симпатический отдел ВНС. После того, как перестройка произошла, срабатывает парасимпатический отдел. Он гасит активность симпатического отдела, вследствие чего пульс человека и его общее состояние из «стрессового» возвращаются к нормальному.
У человека с нездоровой вегетативной нервной системой при исследовании ВСР проявляются следующие аномалии:
Таким образом, за 10 минут мы получаем полную информацию о том, как работает вегетативная нервная система и в ней ли причина жалоб пациента.
Если врач выявляет патологию ВНС на данном этапе обследования, то далее проводится тепловизионное исследование. Оно позволяет выявить конкретно очаги патологии – вегетативные нервные узлы (ганглии), в которых нарушена работа. В соответствии с результатами такого комплексного обследования врач имеет возможность назначить адекватное лечение для полного восстановления нормальной работы ВНС.
Исследование кардиоритмографии на примере пациента с паническими атаками
История Ильи, который страдал от панических атак
Первый вегетативный криз у Ильи возник словно бы «на ровном месте». А до этого, казалось, ничего не предвещало беды. Были, конечно, проблемы, но худо-бедно с ними справлялся. Вел свой бизнес. Бывали связанные с этим большие трудности. Но с постоянным упорством он их решал. В последние полгода заметил, что проблемы стали решаться как-то труднее. Стал уставать от них. К тому времени и сон нарушился. Чтобы выспаться, ложился пораньше. Быстро засыпал, но тут же, как от толчка, просыпался, и долго потом ворочался, стараясь все-таки уснуть. В конце концов, это удавалось. Но регулярно в три часа ночи вновь просыпался. И до утра, когда надо уже вставать на работу, больше не засыпал. И так, за редким исключением, каждую ночь.
А в одну из ночей ровно в три часа проснулся от того, что не хватает воздуха, и сердце колотится так, будто оно «выскакивает» из груди. И такая в этот момент накрыла волна тревоги, что вся жизнь мгновенно пронеслась перед глазами и стало жутко страшно…
Болезнь Ильи можно понять не только методом анализа его жалоб и истории его жизни. Сегодня врач имеет возможность провести исследование кардиоритмографии каждому такому пациенту. И этим способом протестировать физиологию всей его вегетативной нервной системы.
У Ильи это исследование обнаружило, что в состоянии покоя его вегетативная нервная система работает по второму (запасному) варианту. На это указывала высокая спектральная мощность в ее надсегментарных (мозговых) отделах.
В то же время, симпатический отдел – отдел быстрого реагирования на события – находился в перевозбужденном состоянии и имел низкие показатели спектральной мощности.
При проведении адаптационной ортостатической пробы в симпатическом отделе еще больше усилилось возбуждение: ритм сердца с 80 уд/мин неадекватно ускорился до 132 уд/мин (при норме до 100), в последующие 2 минуты он еще больше ускорился и стал 140 уд/мин. При этом на кардиоритмограмме отмечено появление ригидного сердечного ритма.
Кардиологам этот ритм хорошо известен. У людей, недавно перенесших инфаркт миокарда, он является предвестником сердечной катастрофы. Поэтому, при его появлении требуется принятие экстренных мер. В нашем случае ригидный ритм сердца указывал на крайнюю степень напряжения в симпатическом отделе вегетативной нервной системы, которое готово было разрядиться «вегетативной бурей» – вегетативным кризом.
В этом исследовании есть еще один важный показатель – индекс напряжения. В момент перестройки организма он отражает то, как взаимодействуют между собой три отдела вегетативной нервной системы.
В состоянии покоя, этот индекс в норме составляет 80-100 единиц. При адаптационной пробе он увеличивается в два раза. А после нее, в течение 30 секунд возвращается к исходному состоянию.
У Ильи индекс напряжения в покое составил 130 единиц. В момент вставания с кушетки он, вместо повышения, снизился до 76. А после вставания парадоксальным образом возрос до 830 единиц. Эти цифры тоже показали, что вегетативная нервная система Ильи больна и находится в крайне высоком напряжении.
По данным компьютерной термографии, у Ильи обнаружены функциональные заболевания в шейных, поясничных и брюшных вегетативных узлах. И это была причина, из-за которой вся его вегетативная нервная система работала неправильно.
Таким образом, физиологические исследования показывают, что термин «панические атаки» и смысл, который в них вкладывается, являются явным недоразумением. Эти приступы – не болезнь психики, а одно из пароксизмальных (приступообразных) проявлений вегетативной дистонии. И, чтобы избавить человека от них, лечить нужно причину – вегетативную дистонию.
Ритмокардиография (РКГ)
Что такое ритмокардиография (РКГ)?
Сердце – самый чуткий орган человека, который реагирует на любые изменения не только в нашем душевном мире, но и на физическом уровне, внутри организма. Это связано с тем, что работа сердца происходит под влиянием всех систем регуляции в теле: центральной и вегетативной нервной системы, гормонального фона и факторов обмена веществ. Поэтому наше сердце способно поделиться информацией о работе внутренних систем организма и предупредить нас о предстоящей опасности.
7 преимуществ ритмокардиографии (РКГ)
Как проводится исследование
Ритмокардиография проводится в нашем лечебно-диагностическом центре. Процедура проста и комфортна для пациентов. Во время нее можно отдохнуть и научиться полезным дыхательным упражнениям, которые помогают восстанавливать баланс в системах регуляции организма. В ходе исследования мы «ведем диалог» с сердцем при помощи дыхательной и ортостатической проб (переход из горизонтального положения в вертикальное). Продолжительность исследования 30 минут.
Какую информацию можно получить с помощью ритмокардиографии (РКГ)?
В результате исследования мы получаем ритмокардиограмму. Она является индивидуальным «паспортом» состояния не только cердца, но и других внутренних органов, а также основных регуляторных систем и, прежде всего, вегетативной нервной системы.
С помощью результатов исследования можно
Если для вас актуальны эти вопросы, и хочется лучше узнать что «говорит» ваше сердце о состоянии здоровья и физических возможностях организма, приходите к нам!
Ждем вас и желаем всем доброго здоровья!
При каких состояниях и заболеваниях применяется исследование?
Есть ли противопоказания для проведения ритмокардиографии (РКГ)?
Противопоказания для РКГ – отсутствуют. Для более качественной оценки результатов исследования целесообразно за 2 часа перед исследованием не курить, не
употреблять пищу, не выполнять физическую нагрузку. Исследование не проводится при простуде и лихорадке.
Мехтиева Ольга Алексанровна о методе ритмокардиографии (РКГ)
Что такое ритмограмма сердца
Ниже приведены сведения о некоторых их особенностях и физиологической интерпретации.
Кардиоинтервалография использует графическое представление данных об изменениях СР при помощи регистрации последовательных кардиоинтервалов. Последние рисуются в виде столбиков, высота которых соответствует времени между соседними сокращениями сердца (чаще всего они измеряются по длительности RR-интервалов), а сам График называется «кардиоинтервалограммой» (КИГ).
Вначале при регистрации ЭКГ измеряются последовательные RR-интервалы (первые пять из них обозначены как RR1 — RR5). После этого выстраиваются столбики, соответствующие длительности.
В оценке КИГ важен учет как постоянной его составляющей (средняя величина RR), так и характеристик переменной части (огибающая вершины столбиков RR). Огибающая, взятая отдельно, также несет в себе большую информацию и называется «ритмограммой» (РГ).
Если условия окружающей и внутренней среды обследуемого не меняются, то получаемая КИГ (или РГ) называется «стационарной» (СКИГ или СРГ). Д. И. Жемайтите и З. Я. Янушкевичусу [1982] разработали метод и визуального анализа СРГ (СКИГ). Они выделили 6 классов СРГ по различию периодической структуры их ритма. На рис. 8 представлены образцы ритмограмм этих классов и соответствующие им условные соотношения уровней влияния пара- и симпатического отделов вегетативной нервной системы на работу СУ.
Для 1 класса (РП) характерна выраженная дыхательная аритмия с непостоянными периодами и амплитудами волн. При этом наблюдается или урежение ЧСС или нормальная его величина. Этому соответствует усиление регуляторных парасимпатических влияний СУ.
2 классу (РГ2) также свойственна выраженная дыхательная аритмия с постоянным периодом на фоне нормального пульса. Это связывается с преобладанием парасимпатических влияний при нормальной регуляции СР.
В СРГ 3 класса (РГЗ) появляются медленные волны малого и непостоянного периодов и амплитуды при отсутствии дыхательной аритмии. Это нормальный или несколько учащенный СР обусловлен усилением симпатических влияний.
СРГ 4 класса (РГ4) характеризуется медленными волнами малого и постоянного периодов на фоне умеренного учащения ритма, что свойственно преобладанию симпатических влияний при нормальной регуляции СР.
В СРГ 5 класса (РГ5) наблюдаются медленные волны большого периода; СР стабилизирован и учащен. Симпатические влияния здесь предельно усилены, парасимпатические — снижены.
Для 6 класса (РГ6) типично то, что СР учащен и полностью стабилизирован с отсутствием практически каких-либо волн. Это обусловлено как предельным усилением симпатических, так и почти полным отсутствием парасимпатических влияний.
Авторами классификации также дополнительно выделены ритмограммы 5 и 6 класса второй градации.
6 класс второй градации характеризуется стабилизацией СР (волновая структура отсутствует) и его урежением. Это наблюдается при предельном усилении парасимпатических влияний на фоне снижения симпатических.
5 классу второй градации свойственны медленные волны большого периода при нормальном или несколько учащенном СР. Такие параметры связываются со снижением влияния парасимпатического или обоих отделов вегетативной нервной системы.
Наконец, авторы указывают на существование еще одного варианта 6 класса РГ с полной стабилизацией СР при нормальной или умеренно повышенной его частоте. Это может быть обусловлено снижением влияния парасимпатического или обоих отделов вегетативной нервной системы.
В процессе естественной жизнедеятельности все классы СРГ, могут наблюдаться только у здоровых тренированных лиц. При этом ритмограммы б класса 2 градации (стабильный СР на фоне выраженной брадикардии) встречаются только в состоянии покоя у спортсменов высокого мастерства в период интенсивных тренировок; ритмограммы 6 класса (стабилизация ритма на фоне тахикардии) — при субмаксимальных и максимальных физических или психологических нагрузках. Всё другие класы РГ распределены между этими крайними вариантами в порядке от 1 до 6 класса по степени уменьшения парасимпатической регуляции и увеличения симпатической в зависимости от конкретной ситуации.
Что такое ритмограмма сердца
ВВЕДЕНИЕ
Абсолютно все органы и системы нашего организма находятся под постоянным нервно-гуморальным контролем. Тесный симбиоз симпатического и парасимпатического отделов вегетативной нервной системы и гуморальных влияний обеспечивает достижение оптимальных результатов в плане адаптации к изменяющимся условиям внутренней и внешней среды.
Отклонения, возникающие в регулирующих системах, предшествуют гемодинамическим, метаболическим, энергетическим нарушениям и, следовательно, являются наиболее ранними прогностическими признаками неблагополучия пациента.
Сердечный ритм является индикатором этих отклонений, а потому исследование вариабельности ритма сердца имеет важное прогностическое и диагностическое значение при самой разнообразной патологии: заболеваниях сердечно-сосудистой, нервной, дыхательной, эндокринной систем и психоэмоциональных (стрессовых) нарушениях.
Можно с полной уверенностью утверждать, что предлагаемая статья будет полезна для практических врачей самых разных специальностей. Определенный «крен», допущенный в сторону диагностики заболеваний сердечно-сосудистой системы, вовсе не значит, что данный метод представляет меньший интерес для терапевтов общего профиля, неврологов, эндокринологов, анестезиологов, педиатров, реабилитологов, пульмонологов или специалистов в области спортивной медицины.
Целью написания этой статьи является помощь врачам, использующим в своей повседневной деятельности оценку показателей вариабельности ритма сердца. Именно им адресована эта книга, задуманная и написанная как практическое руководство для пользователей аппаратно-программных комплексов фирмы «НейроСофт».
Ритм сердца определяется способностью специализированных клеток проводящей системы сердца спонтанно активироваться это, так называемое, свойство сердечного автоматизма. Регуляция сердечного ритма в физиологических условиях является результатом ритмической активности пейсмекеров синусового узла (СА-узла) и модулирующего влияния вегетативной и центральной нервной систем, ряда гуморальных и рефлекторных воздействий.
Центральная нервная система контролирует относительные уровни активности симпатического и парасимпатического отделов обычно по механизму обратной связи. Однако при одновременной активации обоих отделов эффекты симпатической и парасимпатической нервных систем не складываются простым алгебраическим способом, и взаимодействие их эффектов нельзя выразить линейной зависимостью.
Кроме того, вегетативная иннервация различных отделов сердца неоднородна и несимметрична. В частности, в узловой ткани преобладают эффекты парасимпатической системы, реализуемые через блуждающий нерв, а в миокарде желудочков влияние симпатического отдела выражено значительно сильнее, чем парасимпатического.
Повышение симпатической активности вызывает увеличение ЧСС. Норадреналин (НА), освобождающийся из симпатических нервных окончаний, повышает частоту спонтанных возбуждений автоматических клеток СА-узла. При стимуляции сердечных симпатических нервов ЧСС начинает повышаться; латентный период составляет 1-3 секунды. Установившийся уровень ЧСС достигается лишь через 30-60 секунд после начала стимуляции симпатических волокон.
После прекращения стимуляции симпатических волокон хронотропный эффект постепенно исчезает, и ритм возвращается к контрольному уровню. Таким образом, симпатическая система регуляции кровообращения является медленной системой регуляции.
Одной из гипотез, доказывающих присутствие парасимпатических влияний в медленных волнах, является следующая. Выброс крови из сердца и пульсация сосудов зависят от дыхания. На вдохе снижается систолический объем выброса из левого желудочка и увеличивается приток крови к сердцу.
Кроме того, в последнее время обнаружены особые клетки, содержащие большие запасы катехоламинов. На этих клетках расположены синапсы, образованные терминальными окончаниями блуждающего нерва.
Следовательно, возможно и прямое воздействие блуждающего нерва на адренергические рецепторы. Установлено также, что часть внутрисердечных нейроцитов имеет положительную реакцию на моноаминоксидазу. Это указывает на взаимосвязь и взаимозависимость обоих звеньев вегетативной системы (Г.В. Рябыкина, 1996, 1998).
Ствол мозга постоянно поддерживает вегетативный тонус. Гипоталамус и лимбическая система ответственны за координацию вегетативных, поведенческих, эмоциональных реакций и вегетативного обеспечения деятельности. Раздражение «эрготропных» отделов гипоталамуса вызывает симпатическую активацию, а раздражение «трофотропных» отделов оказывает тормозное воздействие на сердечно-сосудистую систему. Кора головного мозга является высшим регуляторным центром интегративной деятельности, активируя как моторные, так и вегетативные центры.
РЕФЛЕКТОРНАЯ РЕГУЛЯЦИЯ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ
Барорецепторный рефлекс. Барорецепторы представляют собой рецепторы, воспринимающие механическое растяжение стенки артерий и расположенные в каротидных синусах и дуге аорты. Афферентные импульсы от рецепторов каротидных синусов поступают в головной мозг по ветвям языкоглоточных нервов (IX пара). Импульсы от барорецепторов аорты поступают в мозг по ветвям блуждающего нерва (X пара). Эфферентное плечо барорецепторного рефлекса образуется симпатическими и парасимпатическими волокнами.
Частота импульсации барорецепторов стенки артерий увеличивается при повышении среднего артериального давления в области каротидных синусов и дуги аорт, что приводит к уменьшению активности в эфферентных симпатических волокнах и увеличению активности
в эфферентных парасимпатических волокнах. Снижение симпатической активности, в свою очередь, уменьшает вазомоторный тонус в резистивных и емкостных сосудах, способствует понижению ЧСС, увеличивает время АВ-проводимости и уменьшает сократимость миокарда. Повышение активности блуждающего нерва вызывает те же эффекты, что и снижение симпатической активности.
Противоположные изменения эфферентной симпатической и парасимпатической активности в ответ на изменение артериального давления наблюдается только тогда, когда артериальное давление находится вблизи нормального диапазона давлений. Если артериальное давление резко снижается, то тонус блуждающего нерва практически исчезает. В этом случае рефлекторная регуляция осуществляется исключительно за счет изменений эфферентной симпатической активности. И наоборот, если артериальное давление резко повышается, симпатический тонус полностью угнетается, а градация рефлекторной регуляции осуществляется только за счет изменений эфферентной регуляции вагуса.
Рефлекс Бейнбриджа. Суть этого рефлекса состоит в том, что при увеличении объема крови и повышении давления в крупных венах происходит увеличение ЧСС, несмотря на сопутствующее увеличение артериального давления. Рефлекс устраняется двусторонней ваготонией.
Рефлекс Бейнбриджа преобладает над барорецепторным рефлексом при увеличении объема циркулирующей крови. И наоборот, снижение объема крови уменьшает минутный объем и артериальное давление. При этом ЧСС растет. Следовательно, при уменьшении объема циркулирующей крови барорецепторный рефлекс должен преобладать над рефлексом Бейнбриджа.
Хеморецепторный рефлекс. Периферические артериальные хеморецепторы реагируют на снижение рО2 и рН артериальной крови и на повышение рСО2. Стимуляция артериальных рецепторов вызывает гипервентиляцию легких, брадикардию и сужение сосудов. Однако амплитуда этих сердечно-сосудистых реакций зависит от сопутствующих изменений легочной вентиляции. Например, если стимуляция хеморецепторов вызывает умеренную гипервентиляцию, то реакцией сердца, скорее всего, будет брадикардия, и, наоборот, при сильной гипервентиляции ЧСС обычно возрастает.
Несмотря на обилие и сложность механизмов, оказывающих влияние на ритм сердца, в последние годы очевиден прогресс доказательства той гипотезы, что реципрокное взаимодействие парасимпатической и симпатической системы может быть эффективно исследовано оценкой частотного спектра сердечного ритма. Это доказательство предполагает нижеперечисленные основные принципы.
1.Дыхательные волны, определенные как высокочастотные спектральные компоненты, являются маркером модуляции блуждающего нерва.
2.Ритм, относящийся к вазомоторным волнам с присутствием вариабельности ритма сердца и АД, определенный как низкочастотные компоненты, является маркером симпатической модуляции.
3.Существует реципрокное соотношение между этими двумя ритмами, которые характеризуют баланс симпатических и парасимпатических влияний.
4.При короткой записи (200-500 интервалов R-R) можно адекватно оценить только LF и HF компоненты. Оценку баланса ВНС необходимо
давать с учетом соотношения LF/HF в нормализованных единицах, из которого исключен показатель VLF.
Уменьшение тонуса парасимпатического отдела может сопровождаться соответствующим уменьшением тонуса симпатического отдела нервной системы. Однако необходимо подчеркнуть, что мощность соответствующих высокочастотных (HF) и низкочастотных волн (LF) отражает не абсолютную интенсивность парасимпатического и симпатического «тонуса», а колебания интенсивности потока импульсов, поступающих к сердцу по соответствующим нервам.
Общая схема влияний различных факторов на ритмическую деятельность сердца представлена на рисунке 1.
ГЛАВА 2. СОВРЕМЕННЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ ВРС
2.1. МЕТОДИКА ЗАПИСИ КАРДИОРИТМОГРАММЫ
Для записи кардиоритмограммы (КРГ), в принципе, может подойти запись любой пульсовой волны (реограмма, сфигмограмма, фотоплетизмограмма и др.). Однако если нас интересует ритм сердца, то необходимо оценить источник водителя ритма (зубец Р) и морфологию комплекса QRS, а также взаимосвязь между ними. Кроме того, существует понятие «дефицит пульса» (имеется в виду, что в отдельных случаях не каждое сердечное сокращение приводит к возникновению пульсовой волны). Именно поэтому для расчета показателей вариабельности ритма сердца необходимо использовать запись электрокардиограммы.
Продолжительность записи, как правило, 5 минут (300 секунд). Однако если Вы обследуете пациентов с частотой сердечных сокращений, отличающейся от средней (60-80 в 1 минуту), целесообразно установить продолжительность записи не по времени, а по количеству регистрируемых кардиосигналов (комплексов PQRS).
Условия записи. К регистрации КРГ приступают не ранее чем через 1.5-2 часа после еды, в тихой затененной комнате, в которой поддерживается постоянная температура 20-22°С. Перед КРГ-исследованием обязательна отмена физиопроцедур и медикаментозного лечения с учетом срока выведения лекарств из организма. Непосредственно перед записью КРГ необходим период адаптации к условиям исследования в течение 5- 10 минут, иногда больше, по решению врача. Если адаптация оказалась недостаточной, из анализа исключается искаженный участок, либо анализ не проводится вообще.
Запись ЭКГ производится в положении сидя, при спокойном дыхании. Обстановка во время исследования должна быть приближена к естественным условиям. При изучении динамики патологического процесса тестирование проводится в одно и то же время суток без предшествующих выраженных эмоциональных и физических нагрузок, натощак, после достаточного сна.
Исследования у женщин проводится в межменструальный период, так как гормональные изменения в организме отражаются на КРГ, нивелируя другие дисгормонозы, которые могут быть ошибочно расценены как следствие физиологических циклических изменений. Необходимо устранить все помехи, приводящие к эмоциональному возбуждению, не следует разговаривать с исследуемым и посторонними, исключить телефонные звонки и появление в кабинете других лиц, включая медработников.
В период регистрации КРГ пациент должен дышать, не делая глубоких вдохов, не кашлять, не сглатывать слюну. После физической нагрузки пациенту следует компенсировать возможную нехватку воздуха не глубокими вдохами, а учащением дыхания.
Наложение электродов и запись ЭКГ. Электроды на конечности накладывают по общепринятой методике: красный, желтый, зеленый и черный электроды накладываются соответственно на внутреннюю поверхность правого и левого предплечья и нижнюю треть левой и правой голени.
Убедившись в устойчивой и качественной регистрации ЭКГ, приступайте к ее записи в память компьютера. После записи необходимого числа интервалов R-R приступайте к оценке качества записи и анализу кардиоритмограммы.
2.2. ОЦЕНКА КАЧЕСТВА ЗАПИСИ ЭЛЕКТРОКАРДИОГРАММЫ
Обратите внимание на наличие разнообразных помех, которые могут быть обусловлены наводными токами, мышечным тремором, плохим контактом электродов с кожей, неспокойным поведением обследуемого и другими причинами.
Все выявленные артефакты необходимо устранить (отфильтровать) в соответствии с инструкцией по работе на аппарате. Фильтрацию целесообразно проводить в том случае, если число эктопических сокращений или артефактов невелико (менее 5-10%). При выявлении артефактов и эктопических сокращений более 5-10% целесообразно ограничиться анализом гистограммы и скаттерограммы.
Установите водитель ритма, или, иначе, определите источник возбуждения (водителя ритма) и ход возбуждения, т.е. установите отношение зубцов P к желудочковым комплексам QRS.
За зубцом Р должен следовать комплекс QRS с постоянным интервалом Р-R (Q), равным или превышающим 0.12 с (у взрослых), за исключением случаев преждевременного возбуждения желудочков,когда он короче. Форма зубца Р должна быть одинакова во всех сердечных циклах при нормальной ширине (до 0.12 с) всех зубцов Р в одном и том же отведении.
2.3. ОСНОВНЫЕ МЕТОДИКИ АНАЛИЗА ВРС
В настоящее время существует довольно большое количество визуальных и количественных методик анализа ВРС. Их можно сгруппировать следующим образом:
I.Методы временного анализа (Time domain methods):
A.Статистичесие методы; Б. Геометрические методы:
-вычисление триангулярного индекса (HRV triangular index)
-индекса триангулярной интерполяции гистограммы интервалов R-R (TINN);
-метод определения индекса «Святого Георга»;
-метод оценки купола гистограммы по Л.Н. Лютиковой.
II.Анализ волновой структуры ритма сердца (частотный анализ, frequency domain methods):
Б. Спектральный анализ.
III. Нелинейные методы анализа ВРС:
А. Показатели скаттерограммы (корреляционной ритмограммы); Б. Методы анализа нелинейных хаотических колебаний кардио-ритма (детерминированный хаос, энтропия сердечного ритма и другие).
IV. Вариационная пульсометрия по Р.М. Баевскому, включающая:
-оценку показателей одномерного распределения;
-оценку показателей двумерного распределения;
-вычисление вторичных показателей одномерного распределения;
— методы корреляционно-спектрального анализа.
Учитывая большую популярность и разнообразие методов изучения вариабельности интервалов R-R для оценки ВНС, а также неоднородность их физиологической интерпретации, в 1996 году на совместном заседании Европейского общества кардиологов и Северо-Американского общества электростимуляции и электрофизиологии были выработаны единые стандарты для анализа вариабельности ритма сердца.
Согласно этим стандартам ВРС рекомендуется измерять либо по коротким (5 минут), либо длинным (24 часа) записям ЭКГ. Анализ вариабельности ритма сердца рекомендуется проводить временными и частотными методами.
I. Методы временного анализа
Временные методы заключаются в измерении продолжительности последовательных интервалов R-R между нормальными сокращениями и используют классические статистические характеристики.
Для клинических исследований при короткой записи ЭКГ рекомендуется пользоваться нижеперечисленными показателями.
А. СТАТИСТИЧЕСКИЕ МЕТОДЫ
Методы основываются на статистическом анализе изменений длительности последовательных интервалов R-R между нормальными синусовыми кардиоциклами с вычислением различных коэффициентов. Интервалы R-R между комплексами QRS нормальных кардиоциклов принято называть интервалами NN (normal-normal). При временном анализе ритмограммы обычно оцениваются два типа величин: длительность интервалов NN и разность длительности соседних интервалов NN.
В соответствии с вышеупомянутыми рекомендациями при анализе ВРС на коротком (5-10 мин.) участке записи ритмограммы используются следующие характеристики:
SDNN является интегральным показателем, характеризующим ВРС в целом и зависит от влияния на синусовый узел симпатического и парасимпатического отдела вегетативной системы. Увеличение или уменьшение этого показателя свидетельствует о смещении вегетативного баланса в сторону преобладания одного из отделов вегетативной системы, что, однако, не позволяет достоверно
судить о влиянии на ВРС каждого из них в отдельности. Кроме того, необходимо принимать во внимание, что величина SDNN зависит от длительности анализируемого сегмента ЭКГ (имеет тенденцию возрастать при увеличении времени записи);
ВРС позволяет учитывать влияние ЧСС;
Полагают, что значения показателей RMSSD, NN50 (pNN50%) определяются преимущественно влиянием парасимпатического отдела вегетативной системы и являются отражением синусовой аритмии, связанной с дыханием. Как правило, показатели SDNN и RMSSD, рNN50% изменяются однонаправленно.
Однако, при достаточно длинной записи, например, при проведении функциональных проб, регистрируется существенное увеличение RMSSD и рNN50% без значительного роста SDNN. Причина в том, что первые два показателя отражают преимущественно кратковременную смену частоты ритма, зависящую от напряжения парасимпатического отдела нервной системы, а на значение SDNN влияет разница между максимальной и минимальной частотой сердечных сокращений.
Б. ГЕОМЕТРИЧЕСКИЕ МЕТОДЫ
При вычислении триангулярного индекса шаг гистограммы принимается равным 1/128 секунды.
При анализе гистограмм, построенных на коротких участках записи (250-500 интервалов R-R), выделяют несколько типов гистограмм:
В связи с многообразием форм при описании гистограмм, используются различные математические модели: линейные, треугольные, базирующиеся на анализе кривых второго порядка (показатели асимметрии, эксцесс) и др.
Наиболее распространенными в настоящее время методами анализа гистограмм являются методы их триангулярной интерполяции.
Метод определения индекса «Святого Георга»
Если во время записи КРГ встречаются артефакты, эктопические сокращения, выпадения отдельных сердечных комплексов, то для оценки гистограммы целесообразно использовать индекс «Святого Георга». Суть методики состоит в том, что гистограмму условно представляют в виде треугольника, величина основания которого (b) вычисляется по формуле:
Триангулярный индекс (HRV triangular index) и индекс триангулярной интерполяции гистограммы интервалов R-R (TINN)
Показатели рекомендованы Европейским обществом кардиологов и Северо-Американским обществом по электростимуляции и электрофизиологии. При этом гистограмму представляют в виде неравнобедренного треугольника. Используя математические построения, основанные на методе наименьших квадратов, склон гистограммы приближают отрезком прямой так, чтобы разница площадей смоделированного треугольника и исходной гистограммы была наименьшей. После построения указанного треугольника определяют его основание. Полученная таким образом характеристика называется триангулярным индексом.
Оценка купола гистограммы по Л.Н. Лютиковой (1995)
При данном варианте для оценки ширины (W) основного купола гистограммы предлагаются параметры WN1, WN5, которые отражают ширину основного купола гистограммы соответственно на уровне 1 и 5% от общего количества элементов, используемых для построения
амплитуды моды.
По пересечению указанных уровней с контуром гистограммы рассчитывается ширина основного ее купола. Преимуществом этих параметров является то, что они характеризуют основной купол гистограммы, представляющий распределение нормальных, то есть наиболее распространенных интервалов R-R, а интервалы R-R, связанные с артефактами и экстрасистолами, образуют либо отдельные пики, либо малые купола, которые не сказываются на величине WN, WAM.

II.Анализ волновой структуры ритма сердца
А. ОЦЕНКА РИТМОКАРДИОГРАММЫ
Визуально-логический анализ с выделением 6 классов ритмограмм по Д.И. Жемайтите или 4 классов по Е.А. Березному (1997)
Клинико-физиологическую интерпретацию показателей ВРС целесообразно проводить по методике Д.И. Жемайтите (1981), в соответствии с которой выделяют 6 классов (типов) ритмограмм (РГ). Приведя указанную классификацию в соответствии с принятой градацией диапазонов частот, мы предлагаем следующую градацию ритмограмм:
Рефлекторное симпато-парасимпатическое воздействие на СР преобладает над гуморально-метаболическими влияниями.
Подобная РГ обычно сопровождает органическую патологию сердца и является формализованным свидетельством автономной кардионейропатии.
Высокий риск летального исхода. У больных ИБС 6-й класс предшествует развитию острого инфаркта миокарда, сопутствует ему в остром периоде, но может встречаться и при других патологических состояниях.
При компьютерной оценке типа ритмограммы и в практической деятельности вполне допустимым является деление РГ на четыре класса (Е.А. Березный, А.М. Рубин, 1997):
Клинико-физиологическую интерпретацию показателей ВРС целесообразно проводить по методике Д.И. Жемайтите (1981), в соответствии с которой выделяют 6 классов (типов) ритмограмм (РГ). Приведя указанную классификацию в соответствии с принятой градацией диапазонов частот, мы предлагаем следующую градацию ритмограмм:
Рефлекторное симпато-парасимпатическое воздействие на СР преобладает над гуморально-метаболическими влияниями.
Подобная РГ обычно сопровождает органическую патологию сердца и является формализованным свидетельством автономной кардионейропатии.
Высокий риск летального исхода. У больных ИБС 6-й класс предшествует развитию острого инфаркта миокарда, сопутствует ему в остром периоде, но может встречаться и при других патологических состояниях.
При компьютерной оценке типа ритмограммы и в практической деятельности вполне допустимым является деление РГ на четыре класса (Е.А. Березный, А.М. Рубин, 1997):
Б. СПЕКТРАЛЬНЫЙ (ЧАСТОТНЫЙ) АНАЛИЗ (FREQUENCY DOMAIN MEASUREMENTS, POWER SPECTRAL ANALYSIS)
Спектральный анализ подразумевает способ разбиения какой-либо исходной кривой на набор кривых, каждая из которых находится в своем частотном диапазоне. Иначе говоря, спектральный анализ ВРС позволяет обнаружить периодические составляющие в колебаниях сердечного ритма и оценить количественно их вклад в динамику ритма.
Схематично процесс формирования спектрограммы можно представить следующим образом: измеряется длительность интервалов R-R, откладывается величина этих интервалов в виде вертикальных столбиков (получается ритмограмма).
По верхушке ритмограммы проводится огибающая кривая. Полученная кривая называется функцией вариации ритма. Данная кривая раскладывается на составляющие подобно тому, как солнечный свет, проходя через призму, расщепляется на разнородные спектры.
Такой математической призмой является преобразование Фурье, которое дает возможность получить спектры изменяемости интервалов R-R (рисунок 16). Таким образом, последовательность интервалов R-R преобразуется в спектр мощности колебаний длительности R-R, представляющий собой последовательность частот (Гц), каждой из которых соответствует определенная амплитуда колебаний.
Как и любой другой метод, он имеет следующие ограничения:
-из анализируемого ритма должны быть исключены все артефакты и эктопические ритмы, иначе говоря, анализу подлежат только «нормальные» кардиоинтервалы;
-не следует анализировать кардиоритмограммы, содержащие более 5-10% эктопических сокращений;
-нецелесообразно анализировать кривые при смещении водителя ритма (нижнепредсердный ритм, узловой ритм);
-анализу подлежат только стационарные процессы, следует исключить из анализа «переходные» периоды (например, первые одну/две минуты после перехода в положение «стоя» при ортостатической пробе, первые пять-семь минут после проведения проб с физической нагрузкой, в зависимости от уровня нагрузки; в ряде случаев, если не наступает «стабильное» состояние, то лучше вообще отказаться от проведения спектрального анализа после тяжелых физических нагрузок).
При спектральном анализе принято определять следующие параметры:
Результаты спектрального анализа обычно представляются в виде графика распределения частот, по которому легко можно судить о балансе отделов вегетативной нервной системы.
III. Нелинейные методы анализа вариабельности ритма сердца
А. ПОКАЗАТЕЛИ СКАТЕРГРАММЫ (КОРРЕЛЯЦИОННОЙ РИТМОГРАММЫ)
Методика разработана и обоснована, благодаря работам L. Schamroth и E. Dove (1966), а также M. Hooрen и J. Bongaaris (1969). В нашей стране наиболее полно анализ корреляционной ритмограммы применительно к анализу аритмий разработал Е.А. Березный.
Нормальная форма скаттерграммы представляет собой эллипс, вытянутый вдоль биссектрисы. Именно такое расположение эллипса означает, что к дыхательной прибавлена некоторая величина недыхательной аритмии.
При аритмиях, когда методы статистического и спектрального анализа вариабельности ритма сердца малоинформативны или неприемлемы, целесообразно использовать оценку корреляционной ритмограммы (скаттерграммы).
Б. MЕТОДЫ АНАЛИЗА НЕЛИНЕЙНЫХ ХАОТИЧЕСКИХ КОЛЕБАНИЙ КАРДИОРИТ МА — «ДЕТЕРМИНИРОВАННЫЙ ХАОС « и «ЭНТРОПИЯ « СЕРДЕЧНОГО РИТМА
Теоретическое обоснование такого подхода основано на представлении о сложном, иррегулярном строении и комплексности механизмов регуляции живых организмов. Организм состоит из множества подсистем, которые, в свою очередь, имеют комплексный характер.
Вопросы динамического поведения комплексных систем в настоящее время рассматриваются с позиций «детерминированного хаоса». Детерминированность хаотической системы заключается в высокой ее чувствительности по отношению к исходному состоянию и возможности описания ее поведения математическими методами нелинейной динамики.
Среди последних используются методы фазового портрета, построения пространственных карт, вычисление размерности вложения или экспоненты Ляпунова, энтропии и другие. Это, несомненно, перспективное направление исследования ВРС на сегодняшний день не имеет достаточного теоретического и экспериментального обоснования, а потому не может использоваться в клинической практике.
IV. Вариационная пульсометрия по Р.М. Баевскому
«Классическая» методика оценки показателей вариабельности ритма сердца изложена в работах Р.М. Баевского. Представления о мате- матико-статистических показателях сердечного ритма как об индикаторах состояния различных уровней управления функциями оказались весьма продуктивными для клинической физиологии и профилактической медицины. Приведем кратко основные положения взглядов Р.М. Баевского на математический анализ сердечного ритма. Предложено упрощенно рассматривать систему управления ритмом сердца, состоящей из двух контуров: центрального и автономного.
Центральный контур (ЦК) регуляции ритма сердца связан с недыхательной компонентой СР. Он участвует в управлении ритмом сердца через автономный контур, заставляя его работать в вынужденном режиме. Центральный контур состоит из трех уровней: А, Б, В, соответствующих процессам управления:
Выделение указанных уровней является условным и сделано с целью разработки определенного методологического подхода к проблеме математического анализа структуры СР, который заключается в том, что по соотношению активности различных контуров регуляции СР можно судить о степени напряжения регуляторных механизмов. При этом необходимо иметь в виду следующее:
-при оптимальном регулировании управление происходит с минимальным участием высших (центральных) уровней. Оптимальная деятельность низших уровней «освобождает» высшие от необходимости постоянного участия в локальных регуляторных процессах.
В случае, когда низшие не справляются со своими функциями, когда необходима координация деятельности нескольких подсистем, уравновешивание организма со средой идет за счет напряжения механизмов регуляции. Чем выше централизация управления ритмом сердца, тем больше напряжение регуляторных механизмов, тем выше «физиологическая цена» адаптации;
-период волн сердечного ритма связан с уровнями управления: чем больше период, тем выше соответствующий уровень управления. Дыхательные волны характеризуют активность АК, а медленные волны сердечного ритма характеризуют ЦК. Централизация управления проявляется усилением недыхательной компоненты СР, появлением медленных волн со все более длинными периодами, усилением мощности медленных волн, ослаблением дыхательных волн.
Переход из состояния здоровья в состояние болезни проходит через последовательные стадии адаптационного процесса. Следовательно, можно выделить среди здоровых и практически здоровых людей разнородные группы лиц с различной степенью адаптированности к окружающей среде. Р.М. Баевским предложена следующая рабочая классификация состояний по степени напряжения регуляторных систем, обусловленного адаптивными реакциями организма (Р.М. Баевский, 1999):
2.Состояние повышенного функционального напряжения механизмов адаптации, при которых оптимальные адаптационные возможности организма обеспечиваются более высоким, чем в норме, напряжением регуляторных систем, что приводит к повышенному расходованию функциональных резервов организма.
Названные четыре состояния можно рассматривать как четыре «диагноза» здоровья, четыре его качества. Каждый из последующих уровней адаптации содержит все более значительную вероятность развития или наличия болезни. Наиболее высока эта вероятность в группе
лиц со срывом адаптации.
Вариационный размах (ВР) вычисляется как разница между максимальным и минимальным значениями R-R. Отражает степень вариабельности или размах колебаний значений кардиоинтервалов. ВР рассматривается как парасимпатический показатель.
Вторичные показатели вариационной пульсометрии
Индекс вегетативного равновесия (ИВР=АМо/ВР) указывает на соотношение между активностью симпатического и парасимпатического отделов. При парасимпатической активности знаменатель будет
увеличиваться, а числитель уменьшаться, в результате чего ИВР резко уменьшиться. При увеличении симпатических влияний наблюдаются противоположные сдвиги.
Вегетативный показатель ритма (ВПР=1/Мо× ВР) позволяет судить о парасимпатических сдвигах вегетативного баланса. Чем меньше ВПР, тем больше вегетативный баланс смещен в парасимпатическую сторону.
Индекс напряжения регуляторных систем
отражает степень централизации управления сердечным ритмом.
Показатель адекватности процессов регуляции (ПАПР=АМо/Mо)
отражает соответствие между активностью симпатического отдела вегетативной системы и ведущим уровнем функционирования СА-узла.
Комплексная оценка вариабельности ритма сердца предусматривает диагностику функциональных состояний. Изменения вегетативного баланса в виде активации симпатического звена рассматриваются как неспецифический компонент адаптационной реакции в ответ на различные стрессорные воздействия. Одним из методов оценки таких реакций является вычисление показателя активности регуляторных систем (ПАРС). Он вычисляется в баллах и ориентируется на статистические показатели, показатели гистограммы и данные спектрального анализа.
Вычисление ПАРС осуществляется по алгоритму, учитывающему следующие пять критериев:
А. Суммарный эффект регуляции по показателям частоты пульса (ЧП).
В. Вегетативный баланс по комплексу показателей: ИН, RMSSD, HF, IC.
Г. Активность вазомоторного центра, регулирующего сосудистый тонус, по мощности спектра медленных волн 1-го порядка (LF).
Д. Активность сердечно-сосудистого подкоркового нервного центра или надсегментарных уровней регуляции по мощности спектра медленных волн 2-го порядка (VLF).
Значения ПАРС выражаются в баллах от 1 до 10. На основании анализа значений ПАРС могут быть диагностированы следующие функциональные состояния:
1. Состояние оптимального напряжения регуляторных систем, необходимое для поддержания активного равновесия организма со средой (норма, ПАРС=1-2).
2.Состояние умеренного напряжения регуляторных систем, когда для адаптации к условиям окружающей среды организму требуются дополнительные функциональные резервы. Такие состояния возникают в процессе адаптации к трудовой деятельности, при эмоциональном стрессе или при воздействии неблагоприятных экологических факторов (ПАРС=3-4).
3.Состояние выраженного напряжения регуляторных систем, которое связано с активной мобилизацией защитных механизмов, в том числе повышением активности симпатико-адреналовой системы и системы гипофиз-надпочечники (ПАРС=4-6).
4.Состояние перенапряжения регуляторных систем, для которого характерна недостаточность защитно-приспособительных механизмов, их неспособность обеспечить адекватную реакцию организма на воздействие факторов окружающей среды. Здесь избыточная активация регуляторных систем уже не подкрепляется соответствующими функциональными резервами (ПАРС=6-8).
5.Состояние истощения (астенизации) регуляторных систем, при котором активность управляющих механизмов снижается (недостаточность механизмов регуляции) и появляются характерные признаки патологии. Здесь специфические изменения отчетливо преобладают над неспецифическими (ПАРС=8-10). (Баевский, 1979, Берсенева, 1991, Баевский, Берсенева, 1997). При этом выделяются три зоны функциональных состояний для наглядности представляемых в виде «светофора».
Выделение зеленой, желтой и красной зон здоровья позволяет характеризовать функциональное состояние человека с точки зрения риска развития болезни.