Донецкий государственный медицинский университет им. М. Горького
О ПЕРВИЧНЫХ ЗАБОЛЕВАНИЯХ БОЛЬШОГО САЛЬНИКА У ДЕТЕЙ
Причиной острых заболеваний органов брюшной полости у детей нередко является патология большого сальника. Заболевания большого сальника могут быть первичными или вторичными. К первичным относят идиопатический оментит и заворот сальника, а к вторичным – оментиты при наличии первичного воспалительного очага в брюшной полости, пострезекционный, посттравматический, либо вследствие инфицирования большого сальника при перфорации полого органа желудочно-кишечного тракта.
Наибольший интерес в практике детской хирургии представляет первичный оментит и заворот большого сальника. Данные литературы, касающиеся этиологии, патогенеза, клиники и диагностики данной патологии у детей немногочисленны и порой противоречивы. Большим количеством наблюдений располагают хирурги среди взрослых больных.
За последние 20 лет на лечении в клинике детской хирургии находилось 12 детей в возрасте от 3 до 14 лет с первичными заболеваниями большого сальника. У 7 пациентов наблюдался первичный оментит, у 5 – заворот большого сальника.
В этиологии первичных оментитов у детей основную роль отводят гемато- и лимфогенному заносу инфекции. Что касается этиологии заворота большого сальника в детском возрасте, то здесь выделяют как предрасполагающие, так и разрешающие причины в возникновении данной патологии. К предрасполагающим причинам чаще относят анатомические особенности большого сальника, причем его правой половины, заключающиеся в образовании отшнуровавшейся концевой пряди в виде лепестка. Разрешающими причинами могут стать усиленная перистальтика кишечника, нарушение кровообращения застойного характера, резкое перемещение тела, быстрое напряжение мышц при поднятии тяжестей.
Все дети поступили в клинику с диагнозом острый аппендицит. Давность заболевания у больных с первичными заболеваниями сальника к моменту поступления в стационар составила от 1 до 4 суток. У всех пациентов анамнестические данные и клинические проявления заболевания были очень сходны с началом развития приступа острого аппендицита. Узконаправленный сбор анамнеза при первичном оментите позволил установить, что дети незадолго до поступления в клинику перенесли острую респираторную вирусную инфекцию (3 больных), ангину (2 пациентов), в одном случае имелось указание на ушиб передней брюшной стенки.
Анализ собственных наблюдений позволил выделить две формы клинического течения первичного оментита: острую и подострую. Острая форма оментита (5 детей) с давностью заболевания от 12 часов до 2 суток, характеризовалась постоянными болями в животе. Боль чаще всего локализовалась в эпигастральной или околопупочной областях и усиливалась при резкой перемене положения тела, быстрой ходьбе. Температура тела достигала 38-39 ° С. У 4 больных отмечалась двукратная рвота, у 1 – жидкий однократный стул.
У всех 5 пациентов имелись симптомы интоксикации. В 3 случаях при пальпации живота выявлялся болезненный инфильтрат без четких контуров в эпимезогастральной области или справа от пупка. У 4 детей определялись симптомы раздражения брюшины. В общем анализе крови у всех больных с острым течением выявлялись лейкоцитоз (до 20 ´ 10 9 /л) и увеличение СОЭ.
Подострое течение оментита отмечено у 2 пациентов с давностью заболевания 2 и 4 суток, что можно объяснить постепенным нарастанием воспалительных изменений в большом сальнике. Больные предъявляли жалобы на боль в эпигастральной области, повышение температуры тела до субфебрильных цифр, тошноту. При глубокой пальпации живота отмечена болезненность в эпигастральной области, напряжение мышц передней брюшной стенки. Лейкоцитоз колебался в пределах 14-18 ´ 10 9 /л без палочкоядерного сдвига.
Учитывая клиническую симптоматику, укладывающуюся в острый воспалительный процесс в брюшной полости, больные были прооперированны. Срединная лапаротомия производилась в 5 случаях, аппендикулярный доступ в 2-х. Оперативное лечение детей с идиопатическим оментитом заключалось в удалении измененной части большого сальника в пределах здоровых тканей у 4 пациентов. Тотальное удаление большого сальника при инфильтративно-диффузном оментите произведено у 3 больных. Отмечены технические трудности в определении границ резекции сальника из доступа по Волковичу-Дьяконову, что потребовало его расширения.
До хирургического вмешательства диагноз заворота большого сальника не был установлен ни в одном случае. При завороте сальника (5 наблюдений) начало заболевания было острым. Боль в животе носила приступообразный характер. У 3 больных была однократная рвота, у 2 – многократная. Повышение температуры тела до 37,8 0 С отмечено лишь у одного ребенка. В периферической крови ни в одном из наблюдений увеличения количества лейкоцитов не выявлено.
Анализ течения заболеваний большого сальника у детей с заворотом и идиопатическим оментитом свидетельствует, что, несмотря на большое сходство клинической картины с заболеваниями, вызывающими “острый живот”, существуют различия в симптоматике. Целенаправленный сбор анамнеза, возможно, позволит поставить правильный диагноз и тем самым определить тактику и объем лечения.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ПЕРЕКРУТОВ БОЛЬШОГО САЛЬНИКА У ДЕТЕЙ
Ю.Ю. Соколов, С.В. Стоногин, С.А. Коровин,
А.С. Трубицын, А.В. Вилесов, М.Э. Шувалов
Кафедра детской хирургии РМАПО
(заведующий кафедрой – профессор Ю.Ю. Соколов)
Тушинская детская городская больница
Детская городская больница святого Владимира
В настоящей работе приведен опыт лечения 13 детей с редкой патологией органов брюшной полости – перекрутом большого сальника. Из них первичный перекрут сальника был установлен у 10 детей, вторичный перекрут – у 3 больных. Лапароскопическая резекция сальника была выполнена в 12 наблюдениях, из них в 1 случае операция была дополнена аппендэктомией. Лапароскопическая резекция фрагмента большого сальника с кистой была выполнена 1 больной. Конверсия с переходом на верхнюю срединную лапаротомию и резекция всего большого сальника потребовалась у 1 больного с травмой живота. Интра- и послеоперационных осложнений не было. При гистологическом исследовании иссеченных фрагментов сальника были выявлены признаки гангренозного оментита. При лапароскопии всегда удается установить правильный диагноз и в большинстве наблюдений выполнить резекцию измененного сальника. В ряде случаев вторичных перекрутов в ходе лапароскопии можно также устранить этиологические факторы перекрута сальника.
Перекрут большого сальника – редкое полиэтиологическое заболевание, являющееся одной из причин острых болей в животе у детей. Подобная патология встречается у 0,01-0,32% больных, экстренно оперированных на органах брюшной полости [1, 4]. Учитывая редкую частоту встречаемости данного состояния, мы решили проанализировать собственные клинические наблюдения детей с перекрутом большого сальника.
Материалы и методы. С 2007 по 2011 годы на лечении в Тушинской детской городской больнице и ДГКБ святого Владимира с перекрутом большого сальника находились на лечении 13 детей. Возраст больных колебался от 1,5 до 13 лет и составил в среднем 9 + 1,8 лет. Мальчиков было 9, девочек – 5.
В клинической картине у экстренно поступивших больных преобладали разной степени интенсивности боли в правой половине живота. В большинстве наблюдений боли были постоянного характера, иногда отмечался приступообразный характер болей. При поступлении положительные симптомы раздражения брюшины в правой подвздошной области были выявлены у 2 детей. Помимо болевого синдрома у 3 детей наблюдались диспепсические расстройства: рвота, тошнота, жидкий стул. Температура тела во всех случаях была нормальной. Уровень лейкоцитов в крови колебался от 6.9 до 17,3х10 9 /л и составил в среднем 11,5х10 9 /л + 2,4.
Только у 1 экстренно поступившего больного при УЗИ в нижних отделах брюшной полости справа был обнаружен неоднородный по структуре инфильтрат с нечеткими контурами. Во всех остальных наблюдениях при сонографии патологических изменений в брюшной полости обнаружено не было.
В экстренном порядке были оперированы 12 детей. Показанием к проведению диагностической лапароскопии у них явилось сохранение абдоминального болевого синдрома, появление в процессе наблюдения симптомов раздражения брюшины, а также обнаружение при УЗИ инфильтрата в брюшной полости. Лапароскопия в плановом порядке была выполнена 1 ребенку с кистой брюшной полости.
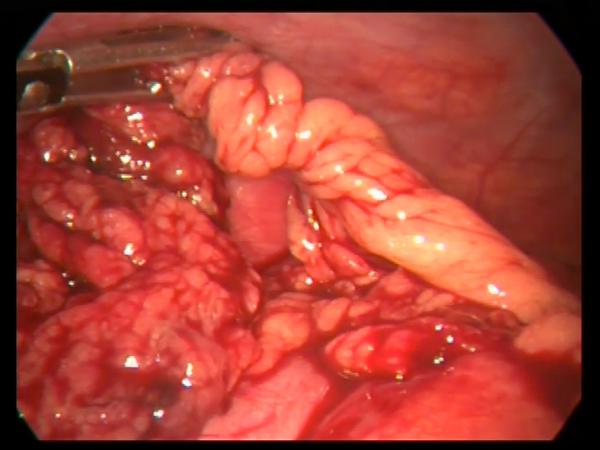
Перекрученные фрагменты сальника располагались в нижних отделах брюшной полости или правом боком канале, имели продольные размеры от 3 до 7см, были темно-багрового или черного цвета, при этом всегда отчетливо определялась граница перекрута сальника (рис. 1).
Рис. 1. При лапароскопии выявляется участок большого сальника, перекрученного на 720 0
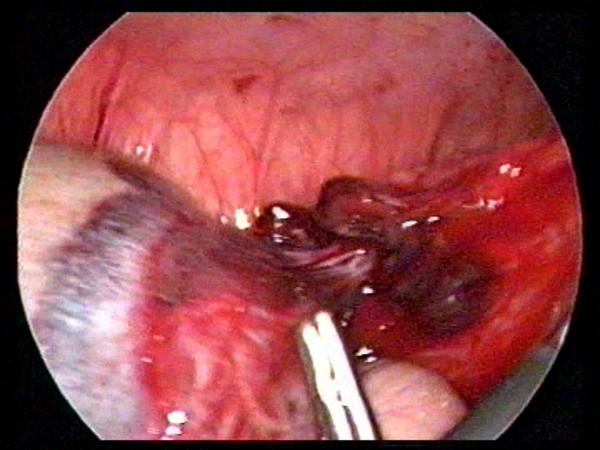
Лапароскопическая резекция перекрученного участка большого сальника с применением монополярной коагуляции или петли Редера была выполнена в 12 наблюдениях, из них в 1 случае операция была дополнена аппендэктомией. Лапароскопическая резекции фрагмента большого сальника с кистой была выполнена у 1 больной (рис. 2). Для удаления из брюшной полости резецированных препаратов производили замену околопупочного 5-мм троакара на троакар большего диаметра.
Рис. 2. При лапароскопии выявляется больших размеров киста сальника с перекрутом на 180 0 в области основания кисты
Конверсия с переходом на верхнюю срединную лапаротомию и резекция всего большого сальника потребовалась у больного с травмой живота и большими размерами инфильтрированного тотально перекрученного сальника.
Интра- и послеоперационных осложнений не было. Сроки лечения в стационаре варьировали от 5 до 15 суток и составили в среднем 7 дней. При гистологическом исследовании иссеченных фрагментов сальника во всех случаях были выявлены признаки нарушения кровообращения с развитием гангренозного оментита.
Обсуждение. Впервые перекрут большого сальника описал Oberst в 1882 году. Различают первичные и вторичные перекруты сальника. Первичный перекрут сальника чаще встречается у мальчиков и возникает без каких-либо видимых причин. Клинические данные и операционные находки при этом исключают первичные патологические изменения в самом сальнике или в окружающих его органах [ 1 ]. Первичный перекрут сальника у детей чаще встречается в возрасте 9–16 лет, в младшей возрастной группе из-за малого количества жировой ткани в сальнике данное заболевание отмечено крайне редко.
Вторичный перекрут может возникать при наличии в сальнике кист, опухолей или гематом; при вовлечении сальника в инфильтрат при аппендиците, холецистите, воспалительных заболеваниях гениталий; при наличии спаек в брюшной полости, а также при фиксации сальника к послеоперационным рубцам, вокруг вентрикулоперитонеальных шунтов или в грыжевом мешке [1].
Различают также парциальный и тотальный перекрут сальника. Чаще встречается частичный перекрут сальника в области свободного края.
К предрасполагающим факторам перекрута сальника у детей относят анатомические особенности сальника, особенно его правой половины, заключающиеся в образовании отшнурованной подвижной концевой пряди в виде лепестка, наличия добавочной сальниковой вены, преобладание поперечного размера сальника над продольным, что приводит к возникновению более частого перекрута правой половины свободного края сальника [7, 8, 11]. Факторами, способствующими возникновению перекрута сальника, являются усиленная перистальтика, нарушение кровообращения застойного характера, резкое перемещение тела, быстрое напряжение мышц при поднятии тяжестей [1, 3]. К фактором риска возникновения перекрута сальника у детей относят ожирение, что подтверждается увеличением количества наблюдений перекрута сальника параллельно увеличению в последние годы детей с избыточной массой тела [9, 11, 15].
Среди описанных нами больных первичный перекрут сальника отмечен у 10 детей. Объективные причины перекрута у них установить не удалось, с другой стороны, большинство из них имело избыточную массу тела. Перекрут сальника в 3 случаях имел вторичный характер и возник вследствие закрытой травмы живота, перекрута врожденной кисты сальника и вовлечения сальника в инфильтрат при остром флегмонозном аппендиците.
Диагностика перекрута сальника очень трудна и нередко диагноз устанавливается во время операции [5, 6, 11]. Некоторые авторы категорически отвергают наличие специфичных для перекрута сальника симптомов, отличных от симптомов острого аппендицита. Чаще всего перекрут сальника у детей необходимо дифференцировать с острым аппендицитом или острой патологией органов малого таза у девочек [4, 8, 9].
При перекруте сальника больные предъявляют жалобы на островознукшую боль чаще в правой половине живота, тошноту, рвоту (однократную или многократную), головокружение. Часто боль появляется обильного приёма пищи, то есть после резкого повышения внутрибрюшного давления. Боль в животе может быть без определённой локализации, разлитой, но может носить и приступообразный характер.
Клинические симптомы могут нарастать медленно, длительное время отсутствуют признаки интоксикации, и большая часть больных (до 85%) поступает не сразу, а через 1-4 суток от начала заболевания. Отмечается также расхождение между выраженностью болевого синдрома и удовлетворительным общим состоянием больных. По мнению ряда авторов, это объясняется богатой васкуляризацией большого сальника, устойчивостью жировой ткани к гипоксии, а также асептичностью процесса в течение нескольких суток.
При пальпации брюшной стенки выявляется болезненность в правой подвздошной области, но отсутствует мышечная ригидность. Перекрученный фрагмент сальника удается пропальпировать чрезвычайно редко. Температура тела может быть нормальной или субфебрильной. В общем анализе крови в начале заболевания нет изменений, при развитии некроза сальника и перитонита выявляется лейкоцитоз.
УЗИ обладает низкой чувствительностью и специфичностью при перекруте сальника [6, 12]. Иногда в брюшной полости удается выявить отечные, гиперэхогенные участки жировой ткани с нарушенным кровотоком, что среди оперированных нами детей имело место в 1 случае. Наиболее информативным методом диагностики перекрута сальника является лапароскопия, которая носит не только диагностический, но и лечебный характер [5, 14].
В литературе указывалось на возможность консервативного лечения больных с перекрутом сальника, но подобный подход может приводить к формированию абсцессов, развитию сепсиса и возникновению спаек [6, 7, 13]. Поэтому общепризнанным стандартом лечения остается хирургический метод. Резекция перекрученного сальника в пределах здоровых тканей значительно уменьшает количество осложнений и ускоряет реабилитацию детей [10]. Преимущества миниинвазивного метода, которым является лапароскопия, неоднократно были описаны в литературе и не вызывают сомнения [2, 9, 12, 14, 16].
У всех описанных нами больных при лапароскопии удалось установить правильный диагноз. В 12 из 13 случаях резекция перекрученного сальника была завершена в миниинвазивном варианте. При вторичных перекрутах одномоментно с резекцией сальника в 1 случае и была выполнена лапароскопическая аппендэктомия, в другом наблюдении была иссечена врожденная киста сальника.
Частота встречаемости перекрута большого сальника у детей крайне низка, заболевание обычно протекает под маской острого аппендицита.
Отсутствие у детей специфических клинических симптомов и низкая информативность УЗИ делает лапароскопию методом выбора в диагностике перекрута сальника.
С активным внедрением в клиническую практику лапароскопии в последние годы отмечается увеличение выявляемости детей с перекрутом сальника.
Лапароскопия позволяет не только установить диагноз, но и выполнить резекцию измененного сальника, а в случаях вторичных перекрутов устранить его этиологические факторы.
Cervellione R.M.// Pediatr Surg Int – 2002. – Vol. 18(2-3). P. 184-6.
Theriot J.A., Sayat J., Fran ko S. et al.//Pediatrics – 2003 – Vol. 112. – N6. – P.460-462.
Сведения об авторах
Коровин С.А. – кандидат медицинских наук, доцент кафедры детской хирургии РМАПО
Трубицын А.С. – руководитель центра эндоскопической абдоминальной хирургии ДГКБ святого Владимира г. Москвы
Вилесов А.В. – врач-хирург центра эндоскопической абдоминальной хирургии ДГКБ святого Владимира г. Москвы
Шувалов М.Э. – врач-хирург центра эндоскопической абдоминальной хирургии ДГКБ святого Владимира г. Москвы
Что такое сальник у ребенка
Оценка течения острого аппендицита у детей затрудняется более быстрым прогрессированием воспалительных явлений и меньшей выраженностью симптомов.
Кроме того, ребенок не умеет о них вовремя сообщить. Отмечена более бурная реакция детей на инфекцию и меньшая резистентность к ней. Положение червеобразного отростка в брюшной полости и по отношению к илеоцекальному отделу кишечника у детей менее типично, чем у взрослых.
Чаще у детей червеобразный отросток расположен в правой поясничной области и под печенью, особенно у детей до 3 лет. Положение отростка зависит от вариантов расположения слепой кишки и взаимоотношения с восходящим отделом толстой кишки. Многообразие положения отростка увеличивается вариантами поворота кишечника, опрокидыванием, подворачиванием и поворотом по оси илеоцекального отдела кишок (А. Р. Шуринок).
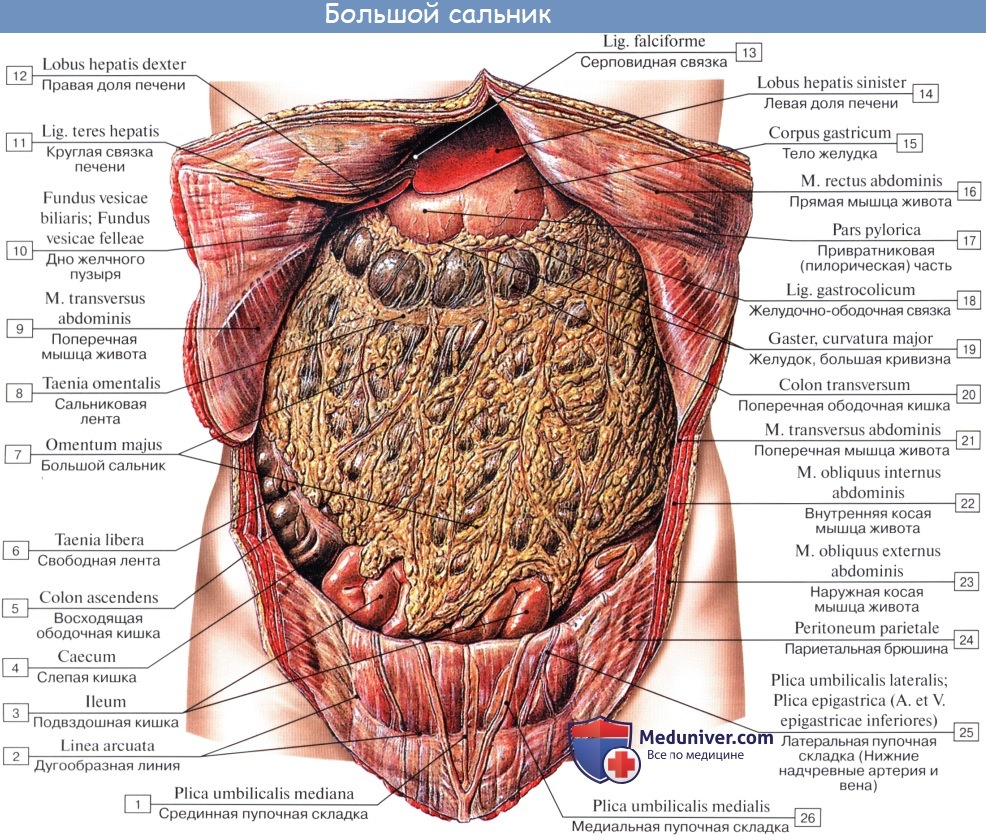
Большой сальник, который своевременно «сигналпзирует» о воспалительном процессе и старается отграничивать его, у новорожденных и маленьких детей слабо развит.
К 6 месяцам его нижний край на 3,5 см выше пупка, к 2 годам — на 2 см выше пупка, к 10 годам — на 1 см ниже его. Быстрое развитие сальника наступает в период полового созревания (Ф. И. Валькер, С. Р. Слуцкая).
К этому времени слепая кишка опускается значительно ниже в соответствии с ростом восходящей ободочной кишки.
Диагностика острого аппендицита представляет особые трудности у детей грудного и раннего детского возраста (А. П. Биезинь, С. Д. Терневский, А. Р. Шуринок, А. Ф. Дронов, Swenson, Grob).
Заболевание нередко распознается только после прободения (по Gross, в 77—90% случаев).
Следует отметить стертость клинических симптомов, относительную частоту поноса. Тяжелое общее состояние с токсикозом сопровождает прободение с последующим разлитым перитонитом, особенно тяжело протекающим у маленького ребенка. Отграничение воспалительного процесса затруднено вследствие недостаточного развития сальника.
При боковом и ретроцекальном расположении отростка острый аппендицит нередко протекает скрыто с мало выраженными симптомами. Боль локализуется сзади и сбоку и выявляется пальпацией поясницы. При воспалительном процессе вблизи подвздошно-поясничной мышцы наступает вынужденное сгибание нижней конечности в правом тазобедренном суставе.
Специальным приемом пальпации можно легче выявить инфильтрат вблизи подвздошно-поясничной мышцы. В положении ребенка на здоровом боку при разгибании нижней конечности напрягается подвздошно-поясничная мыпща. С целью выявления напряжения подвздошно-поясничной мышцы применяют пробу Яворского.
При расположении воспаленного отростка вмалом тазус самого начала отсутствуют все обычные симптомы: рвота, мышечное защитное напряжение, болезненность.
Если прободение не наступает, то заболевание может пройти под видом недомогания, расстройства пищеварения.
Развитие воспалительного инфильтрата или абсцесра вокруг отростка в непосредственной близости от прямой кишки проявляется болезненными позывами к акту дефекации (тенезмы), повышается температура, отходит жидкий слизистый стул, т. е. отмечается картина энтероколита. При расположении воспалительного инфильтрата вблизи пузыря появляются боли при мочеиспускании и лейкоциты в моче, т. е. создается картина цистита.
Типичные признаки острого аппендицита с рвотой, защитным напряжением мышц, болезненностью возникают с переходом воспаления из полости малого таза в брюшную полость. Нередко местные симптомы появляются слева — так называемый левосторонний аппендицит (Grob), что объясняется анатомическими особенностями органов таза.
Ректальное исследование в таких случаях имеет решающее значение.
Несмотря на слабое развитие большого сальника, у детей после третьего года жизни нередки случаи прикрытого острого аппендицита. Он может протекать в двух вариантах. При первом варианте — с отростком, прикрытым сальником, вначале отсутствуют симптомы, указывающие на наличие воспалительного процесса в брюшной полости. Они появляются позднее, при прорыве в брюшную полость. При втором варианте отмечается двухфазное течение: после рвоты и болезненности в начале заболевания эти симптомы быстро затихают.
Однако вскоре, через несколько дней, они появляются вновь после распространения воспалительного процесса в брюшную полость.
Острый аппендицит нередко возникает на фоне некоторых детских инфекционных заболеваний: кори, скарлатины, а также ангины и гриппозных состояний. В этпх случаях рвоту п боли в животе вначале принимают за симптомы первого заболевания. Острый аппендицит распознается уже после перфорации, с развитием перитонита.
Что такое сальник у ребенка
|