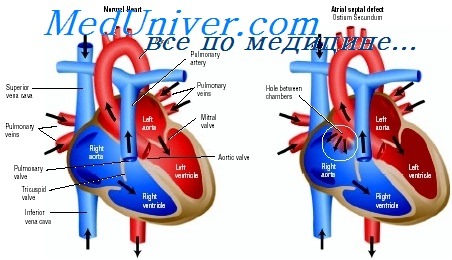
Что такое септальный дефект
1. Сокращения:
• Атриовентрикулярный септальный дефект (АВСД)
2. Синонимы:
• АВ-канал
• Дефект эндокардиальной подушки
3. Определения:
• Дефект в центральной части сердца с вовлечением следующих структур:
о Межпредсердная перегородка (ДМПП)
о Межжелудочковая перегородка (ДМЖП)
о АВ-клапаны
о Проводящая система сердца
• Дефект может быть сбалансированным или несбалансированным:
о Сбалансированный: ПЖ и ЛЖ одинакового размера, получают равный объем крови через АВ-клапан
о Несбалансированный: кровь преимущественно поступает в один из желудочков (эквивалент единственного желудочка сердца)
• Дефект может быть полным или частичным:
о Частичный: первичный ДМПП, отдельные фиброзные кольца митрального и трикуспидального клапанов, расщепление створки митрального клапана:
— Переходный: частичный АВСД в сочетании с небольшим дефектом входного отдела межжелудочковой перегородки, частично окклюзированным плотными хордальными тяжами
о Полный: первичный ДМПП, продолжающийся в дефект входного отдела межжелудочковой перегородки, общий АВ-клапан с единственным фиброзным кольцом:
— Промежуточный: полный АВСД, отличающийся наличием отдельных отверстий правого и левого АВ-клапанов и одного общего фиброзного кольца
б) Лучевая диагностика:
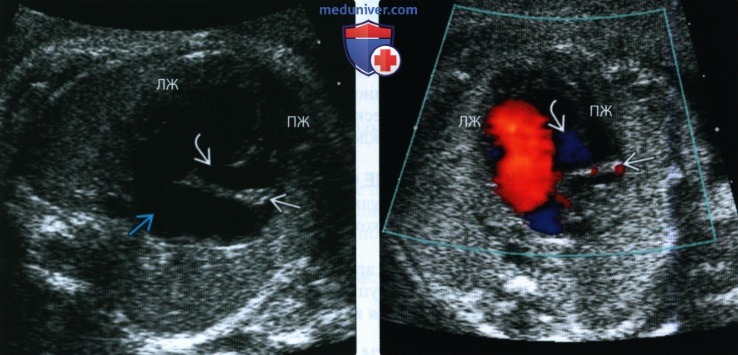
(Справа) ЦДК в диастолу. Кровоток присутствует только в ЛЖ, поскольку правый АВ-клапан атрезирован. Незначительный объем крови поступает в уменьшенный ПЖ через ДМЖП.
2. ЭхоКГ при атриовентрикулярном септальном дефекте сердца плода:
• В систолу АВ-клапаны выстраиваются в прямую линию:
о В норме отверстие ТК смещено на 1-2 мм относительно отверстия митрального клапана в сторону верхушки сердца:
— В данном случае этого не происходит, поскольку в состав единственного АВ-клапана входят верхняя и нижняя мостовидные створки
о Характерна недостаточность АВ-клапана
о Необходимо сравнить объемы крови, поступающей через АВ-клапан в каждый желудочек:
— Уменьшение одного из желудочков позволяет заподозрить несбалансированный дефект
• Визуализируются первичный ДМПП и, как правило, овальное окно
• Дефект входного отдела межпредсердной перегородки
• S-образная деформация выносящего тракта ЛЖ:
о Выносящий тракт ЛЖ вытянут, сужен, наклонен горизонтально
о Корень аорты деформирован из-за разобщения митрального и аортального клапанов
• ЦДК:
о Оценивают стеноз или турбулентность кровотока, проходящего через АВ-клапаны
о Оценивают недостаточность АВ-клапанов
о Оценивают ток крови через ДМЖП и ДМПП
• Импульсная допплерография:
о Используют для оценки стеноза или обструкции клапанов
• Характерно наличие других аномалий развития сердца:
о Тетрада Фалло
о Удвоение выходного отверстия ПЖ
о Обструкция левых отделов сердца
о Гетеротаксический синдром
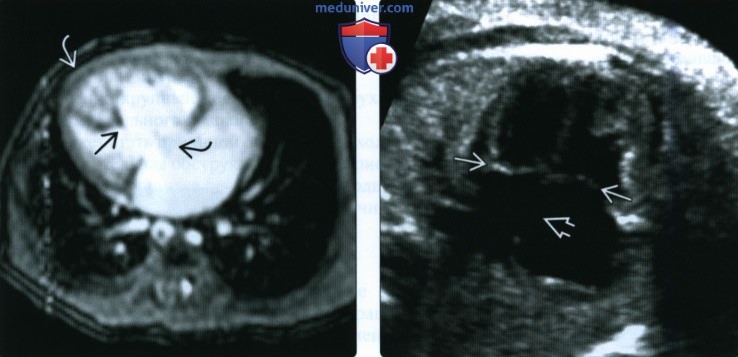
(Справа) ЭхоКГ плода с частичным АВСД, четырехкамерный срез. Визуализируются единственный АВ-клапан и крупный первичный ДМПП. ДМЖП отсутствует. У данного пациента также было обнаружено расщепление створки митрального клапана.
в) Дифференциальная диагностика атриовентрикулярного септального дефекта сердца плода:
1. Крупный ДМЖП:
• АВ-клапаны не изменены
• Первичная межпредсердная перегородка интактна
2. Крупный ДМПП:
• АВ-клапаны не изменены
• Межжелудочковая перегородка интактна
3. Гетеротаксические синдромы:
• Несколько сопутствующих пороков развития сердца
• Правопредсердный изомеризм
• Левопредсердный изомеризм
г) Патологоанатомические особенности:

(Справа) ЭхоКГ из подреберного положения, срез по короткой оси сердца. Плоскость исследования сбалансированного АВ-клапана совпадает с представленной на предыдущем снимке. Сопутствующий ДМЖП.
д) Клинические особенности:
1. Клиническая картина:
• Изменения на четырехкамерном срезе по данным планового УЗИ:
о Общий АВ-клапан с единственным фиброзным кольцом; ДМПП, продолжающийся в ДМЖП
• Диагностика полной формы АВ-канала возможна в 12-14 нед. беременности с помощью ТВУЗИ
2. Демографические особенности:
• Эпидемиология:
о На долю АВСД приходится 4-5% ВПС
о 0,34:1000 детей, рожденных живыми
о Среди детей, родившихся живыми, частичная форма АВСД встречается чаще, чем полная
3. Естественное течение и прогноз:
• В пренатальном периоде
о Заболеваемость среди плодов выше, чем среди новорожденных:
— Частота потерь беременности коррелирует с частотой анеуплоидии, гетеротаксии и дополнительных аномалий развития сердца
о При изолированном дефекте беременность чаще всего протекает без осложнений
• В постнатальном периоде:
о Полный (сбалансированный) АВСД характеризуется стабильной гемодинамикой, однако содержание кислорода в крови снижено вследствие смешивания крови в области дефекта:
— Большинству детей выполняют плановую операцию в возрасте 4-6 мес.
— Позднее хирургическое вмешательство повышает риск легочной гипертензии и неблагоприятного исхода
о Несбалансированный АВСД требует хирургической коррекции в 1-ю неделю жизни:
— Исходы аналогичны таковым при единственном желудочке сердца
— Ожидаемая продолжительность жизни снижена по причине наличия единственного желудочкового насоса
— Риск дополнительно повышается при Т21
о При частичной форме АВСД хирургического вмешательства может не потребоваться
о Краткосрочный и долгосрочный исходы хирургической коррекции крайне благоприятны:
— Смертность в послеоперационном периоде:
Видео ЭхоКГ атриовентрикулярной перегородки в норме у плода
Редактор: Искандер Милевски. Дата обновления публикации: 8.10.2021
Что такое септальный дефект
Существует ряд других названий патологии. В основном приняты названия «атриовентрикулярный канал и дефект эндокардиальных подушек», ибо они отражают эмбриологические причины формирования порока.
Различают две основные формы открытого атриовентрикулярного канала: полную и частичную (неполную).
При полной форме порок проявляется рано и часто носит угрожающий для жизни характер. У детей старшего возраста от 4—5 лет отмечается выраженный цианоз, аускультативно бедная шумовая картина и на первый план выступает клиника легочной гипертензии (Nadas A.S., Fyler D.C, 1972,Т. Berger, 1979).
При неполной форме клиническая картина по характеру проявлений идентична таковой у больных с вторичным дефектом межпредсердной перегородки. Отличие заключается в том, что атриовентрикулярный септальный дефект проявляется клинически намного раньше, чем вторичный дефект межпредсердной перегородки. Тяжесть клинического течения зависит от величины первичного дефекта межпредсердной перегородки и степени недостаточности митрального клапана.
Жалобы и клиника пациентов с атриовентрикулярным септальным дефектом характерны для пороков с наличием артериально-венозного сброса крови.
Электрокардиограмма — наиболее часто отмечается отклонение электрической оси влево. Имеются признаки объемной перегрузки левого предсердия (расширенные и двугорбые зубцы «Р» во втором стандартном и в левых грудных отведениях). Имеется неполная блокада правой ножки пучка Гиса. В зависимости от формы атриовентрикулярного септального дефекта изменения электрокардиограммы отражают характер гемодинамических нагрузок.
При развитии легочной гипертензии преобладают признаки систолической перегрузки правых отделов сердца, но при этом всегда сохраняется отклонение электрической оси влево.
Фонокардиограмма — имеет характерную для определенных нарушений гемодинамики шумовую картину. Регистрируемый над сердцем шум — это результат наложения шума дефекта межжелудочковой перегородки, митральной недостаточности и относительного стеноза легочной артерии из-за большого потока крови из правого желудочка. Второй тон в проекции легочной артерии расщеплен. В зависимости от степени легочной гипертензии изменяется и амплитуда легочного компонента второго тона.
Рентгенологически — легочный рисунок усилен по артериальному и венозному руслу. Тень сердца увеличена в размерах за счет четырех камер сердца, особенно левого предсердия и правого желудочка. Левый желудочек, несмотря на наличие митральной регургитации увеличен незначительно. Основное диагностическое значение имеет левая вентрикулография, позволяющая увидеть синдром «гусиной шеи», митральную недостаточность, дефект межжелудочковой перегородки и сброс артериальной крови в правые отделы сердца.
Врожденные пороки сердца — классификация
В принципе, все ВПС можно разделить на группы:
К порокам со сбросом слева-направо («бледные пороки») относят, в частности, открытый артериальный проток, дефекты межпредсердной и межжелудочковой перегородок, общее предсердие, аномальный дренаж легочных вен, открытый общий атрио-вентрикулярный канал, дефекты аорто-легочной перегородки.
Группа пороков с препятствием кровотоку включает коарктации аорты, сужение или стеноз аортального клапана, стеноз клапана легочной артерии, стеноз митрального клапана, стенозы ветвей легочной артерии.
Пороки клапанного аппарата — это отдельная группа, в которую включаются только нарушения развития атрио-вентрикулярных или полулунных клапанов без сочетания с другими внутрисердечными нарушениями. Сюда относят пролапс (недостаточность) митрального (и трикуспидального) клапана и его стеноз и недостаточность клапанов аорты и легочной артерии.
Пороки венечных артерий включают все нарушения их нормального развития: аномальное отхождение их устьев, коронаро-сердечные фистулы.
Кардиомиопатии, или врожденные нарушения мышечного аппарата желудочков сердца.
Врожденные нарушения ритма сердца, которые не сочетаются ни с какими другими ВПС, а являются единственным заболеванием.
Цитируется по книге Г. Э. Фальковский, С. М. Крупянко. Сердце ребенка. Книга для родителей о врожденных пороках сердца
Атриовентрикулярная коммуникация как наиболее частый врожденный порок сердца у детей c синдромом Дауна
Описание:
По данным ВОЗ, ежегодно 4–5 % новорожденных появляются на свет с врожденной или наследственной патологией. Из них около 2 % имеют тяжелые аномалии, несовместимые с жизнью, и, прежде всего, это врожденные пороки сердца (ВПС). Почти 40 % ранней детской смертности частично или полностью обусловлено наследственными заболеваниями, половину из которых составляет патология сердечно-сосудистой системы.
Источник:
Автор:
Правообладатель:
По данным ВОЗ, ежегодно 4–5 % новорожденных появляются на свет с врожденной или наследственной патологией. Из них около 2 % имеют тяжелые аномалии, несовместимые с жизнью, и, прежде всего, это врожденные пороки сердца (ВПС). Почти 40 % ранней детской смертности частично или полностью обусловлено наследственными заболеваниями, половину из которых составляет патология сердечно-сосудистой системы [1, 2, 4].
ВПС являются одним из клинических симптомов многочисленных синдромов, связанных с известными хромосомными нарушениями. Ярким примером является синдром Дауна (СД) – частая форма слабоумия, комбинирующаяся с характерными соматическими признаками. Этот синдром описан в 1866 г. J. Down, его частота в популяции составляет – 1:700 новорожденных.
Необходимо отметить, что 50 % больных с СД имеют ВПС, при этом более чем у 40 % пациентов диагностируют атриовентрикулярную коммуникацию (АВК). В то же время в общей популяции частота этого порока составляет 4,7–6,5 % [2–4]. Как объяснение такой неслучайной ассоциации исследователи предполагают, что участок 21-й хромосомы может быть задействован в развитии сердца вообще и эндокардиальных подушечек в частности, дефект которых и лежит в основе АВК. Кроме того, у больных с СД выявляют дефект межжелудочковой перегородки (ДМЖП), дефект межпредсердной перегородки (ДМПП), открытый артериальный проток, тетраду Фалло и др.
АВК – сложный многокомпонентный ВПС, при котором существует аномальное сообщение между желудочками и предсердиями через общий атриовентрикулярный канал, возникновение которого обусловлено дефектом развития эндокардиальных валиков (подушечек). В процессе эмбриогенеза эндокардиальные подушечки, срастаясь между собой, формируют два атриовентрикулярных клапана и участвуют в конечной фазе формирования атриовентрикулярной перегородки, поэтому нарушение эмбриогенеза, вызванное различными причинами, приводит к недоразвитию атриовентрикулярной перегородки и нарушению дифференциации единого атриовентрикулярного канала на митральную и трикуспидальную части. Нарушается развитие межпредсердной и межжелудочковой перегородок, створок митрального и трикуспидального клапанов, а предсердия и желудочки соединяются между собой общим атриовентрикулярным каналом, состоящим из единого атриовентрикулярного отверстия и сложного единого аномального створчатого аппарата [2, 5, 6].
В зависимости от степени недоразвития эндокардиальных валиков выделяют две формы порока: неполную и полную.
Полная АВК – это ВПС, включающий сливающиеся между собой низкий (первичный большой) ДМПП, высокий (мембранозный) ДМЖП, аномальное единое центрально расположенное большое атриовентрикулярное отверстие, расщепление створок – чаще митрального (переднемедиальная) или трикуспидального (септальная) клапанов. Общее центральное атриовентрикулярное отверстие при этом прикрывается клапаном, состоящим из передней и задней створок, связанных с остатками перегородок, и двух латеральных створок, прикрепляющихся к боковым стенкам каждого из желудочков.
Порок относится к группе ВПС с гиперволемией малого круга кровообращения, обусловленной артериовенозным сбросом крови через общий атриовентрикулярный септальный дефект в правые отделы сердца и в систему легочной артерии (ЛА). Сброс происходит на уровне предсердий и желудочков. При этом кровь из левого желудочка (ЛЖ) может поступать одновременно через ДМЖП в правый желудочек (ПЖ), через ДМПП в правое предсердие (ПП) и через дефектный атриовентрикулярный клапан в левое предсердие (ЛП), то есть имеет место гемодинамическая ситуация, обусловленная сочетанием трех дефектов: ДМЖП, ДМПП и недостаточности атриовентрикулярного клапана. В результате циркуляции балластного объема крови практически через все отделы сердца возникают объемная перегрузка и дилатация ЛП, ПП и ПЖ, а также гиперволемия и нарастающая спастическая гипертензия малого круга кровообращения. Из-за того что ДМЖП и ДМПП большие, давление между правыми и левыми камерами сердца быстро выравнивается и объем сброса слева направо на уровне предсердий определяется большей растяжимостью ПП, а на уровне желудочков (в основном) – мощностью сокращений ЛЖ и величиной градиента давления между аортой и ЛА. В результате выраженной объемной перегрузки правых камер сердца быстро формируется кардиомегалия и расширяется ЛА. Особенно выражена перегрузка ПП, поскольку в него кровь сбрасывается не только из ЛП, но и из ЛЖ. Легочная гипертензия (ЛГ) развивается быстро, что добавляет к диастолической перегрузке и систолическую перегрузку правых отделов сердца и вызывает их гипертрофию. С нарастанием ЛГ появляются признаки синдрома Эйзенменгера и перекрестного, а затем и стойкого венозно-артериального шунта с хронической артериальной гипоксемией, обусловленной сбросом венозной крови в аорту [4, 6, 7].
Представляем два клинических случая сочетания СД и полной АВК у детей, находившихся под наблюдением в городском специализированном доме ребенка г. Донецка.
Первое клиническое наблюдение.
Ребенок Д., 5 лет 8 мес. Девочка поступила в дом ребенка в возрасте 7 мес 28 дней. Родилась от 15-й беременности, протекавшей с анемией, фетоплацентарной недостаточностью, хронической внутриутробной гипоксией плода, маловодием. Роды вторые, срочные. Масса при рождении 3050 г, длина тела 54 см, оценка по шкале Апгар 6–7 баллов. В родах имела место кефалогематома. После рождения отмечали следующий характерный внешний вид ребенка: косой разрез глаз, уплощенный нос, большой язык, маленький рот, уплощенный затылок, кожная складка на короткой и широкой шее, диспластичные ушные раковины, мышечная гипотония, «бедный» рефлекс Моро, короткие пальцы рук, обезьянья (поперечная) складка на коротких и широких ладонях и стопах. Заподозрен СД. Ребенок обследован в Донецком межобластном медико-генетическом центре, в котором диагноз был подтвержден. У ребенка с рождения над всей сердечной областью выслушивался грубый систолический шум с максимумом в IV межреберье у левого края грудины и на верхушке. Шум иррадиировал в правую и левую аксиллярную области, на спину. Диагностирован ВПС (полная АВК). Ребенка консультировал кардиохирург.
У девочки неоднократно, особенно на первом году жизни, отмечали пневмонии, пиелонефрит. Девочка развивалась с резким отставанием в физическом и нервно-психическом развитии. В возрасте 5 лет 8 мес масса тела составила 15 800 г, рост – 103 см, что по таблице сигмальных отклонений соответствует физическому развитию ниже среднего. Обращают внимание проявления атопического дерматита. У ребенка рано развились признаки хронической сердечной недостаточности (ХСН) IIА стадии, проявившейся тахикардией, одышкой в покое, периоральным цианозом, акроцианозом, увеличением печени, пастозностью стоп. Вследствие хронической гипоксемии у ребенка сформировались признаки хронической гипоксии тканей: пальцы в виде «барабанных палочек», ногти по типу «часовых стекол». Девочка самостоятельно ходит, говорит несколько элементарных слов, ест из ложки, пьет из чашки.
Приводим результаты обследования ребенка в 5 лет 8 мес.
Клинический анализ крови: эритроциты – 5,0·1012/л, гемоглобин – 160 г/л, цветной показатель – 0,95, гематокрит – 46 %, лейкоциты – 8,2·109/л, базофилы – 1 %, эозинофилы – 2 %, нейтрофилы палочкоядерные – 4 %, нейтрофилы сегментоядерные – 48 %, лимфоциты – 39 %, моноциты – 6 %, ретикулоциты – 8 ‰, тромбоциты – 182 Г/л, СОЭ – 6 мм/ч.
Биохимические исследования крови: общий белок – 83 г/л, кальций – 2,3 ммоль/л. IgG к токсоплазме, цитомегаловирусу, вирусу простого герпеса, вирусам гепатита В, С, ВИЧ не обнаружены.
ЭКГ: отклонение электрической оси сердца влево. Гемодинамическая перегрузка всех отделов сердца.
Эхокардиография: полная АВК. Тотальная гипертрофия миокарда. Признаки ЛГ (давление в ЛА 86–91 мм рт. ст.). Сократительная способность сердца не снижена. Фракция выброса – 78 %. Полости не расширены.
Ребенку установлен диагноз: СД, трисомия 21, мейотическое нерасхождение. ВПС (полная АВК), ЛГ, ХСН ІІА стадии. Задержка физического развития. Умеренная умственная отсталость. Атопический дерматит, период неполной ремиссии.
Получает с 7-месячного возраста дигоксин, каптоприл, верошпирон по показаниям. Периодически получает курсы лечения ноотропами, кардиотрофическими, антигистаминными препаратами, ферментами.
Анализируя возможные пути оказания медицинской помощи ребенку, необходимо отметить следующее. Известно, что основное лечение АВК оперативное. Хирургическая коррекция данного вида ВПС является одной из сложнейших кардиохирургических операций и сопровождается высокой летальностью. Если же не проводить оперативного вмешательства, то порок будет иметь злокачественное прогредиентное течение с развитием тяжелой, рефрактерной к терапии ХСН, присоединением пневмонии, прогрессированием ЛГ и необратимостью поражения сосудов легких. Так, в течение первых 4–6 мес жизни без оперативной коррекции погибает до 50 % детей, в 1–2-ой годы жизни – до 87 % больных, к 5 годам – до 96 % пациентов [2, 4, 8]. ЛГ достигает высокой степени уже к концу первого года жизни, причем это касается, прежде всего, детей с СД, а к концу второго года у этого контингента пациентов часто возникают необратимые морфологические изменения в легочных сосудах. Операцию проводят с применением искусственного кровообращения и регулируемой гипотермии тела до 20–22 °С. Радикальная коррекция порока включает закрытие ДМЖП и ДМПП заплатой с одновременным разделением атриовентрикулярного кольца на правое и левое, устранение недостаточности предсердно-желудочковых клапанов.
Изучение литературы по оперативной коррекции полной АВК у детей с СД [2, 4, 8, 9] свидетельствует, что такие пациенты могут быть успешно прооперированы на первом году жизни, что позволяет устранить проблемы, связанные с прогрессирующей ХСН и ЛГ. Ранняя хирургическая коррекция у пациентов с СД до увеличения легочного сосудистого сопротивления и деформации атриовентрикулярного клапана имеет благоприятную перспективу. Данный подход позволяет снизить раннюю смертность, обеспечивает хорошие показатели выживаемости в отдаленный период и более надежную защиту от последующей дегенерации клапана.
Оперативная коррекция полной АВК у детей с СД в возрасте старше одного года, как правило, связана с более высоким риском операционной смертности и меньшей надеждой на улучшение гемодинамики по сравнению с детьми без СД. Кроме того, дети с СД имеют предрасположенность к развитию тяжелых послеоперационных инфекционных осложнений, прежде всего со стороны респираторного тракта, что требует более продолжительной искусственной вентиляции легких, длительного пребывания в отделении интенсивной терапии, удлиняющих сроки госпитализации [2, 8, 10].
Особенностью представленного случая явилось то, что, несмотря на высокую летальность при данном пороке без операции, девочка жива к 5 годам 8 мес. Состояние больной в настоящее время стабильное, однако ХСН и ЛГ прогрессируют. Высокие показатели ЛГ уже на первом году жизни не позволили провести оперативную коррекцию ребенку.
Второе клиническое наблюдение.
Ребенок У., 27.07.2008 г. рождения. Умерла 11.11. 2008 г. в возрасте 3 мес 15 дней.
Девочка рождена от 3-й беременности (1-я беременность в 1997 г. – искусственные роды в 30 нед по социальным показаниям, 2-я беременность в 2000 г. – медицинский аборт). Настоящая беременность наступила в результате стимуляции яичников матери по поводу вторичного бесплодия. Беременность протекала на фоне миомы матки, хронического сальпингоофорита, эрозии шейки матки, интенсивного табакокурения. В сроке гестации 21–22 нед обследована в Донецком межобластном медико-генетическом центре, где был установлен высокий риск рождения ребенка с СД. Вместе с тем, женщина продолжала донашивать настоящую беременность. Роды первые, преждевременные, в сроке 31– 32 нед. Масса при рождении 1700 г. Состояние девочки после рождения тяжелое, обусловленное недоношенностью, внутриутробной пневмонией. В родильном доме выявлены стигмы даунизма. Диагноз СД подтвержден в Донецком межобластном медико-генетическом центре. Кроме того, у ребенка с рождения над всей сердечной областью выслушивался грубый систолический шум с максимумом в IV межреберье у левого края грудины и на верхушке. Установлен ВПС (полная АВК). Ребенка консультировал кардиохирург. После выписки из родильного дома ребенок находился на лечении в ЦГКБ № 3, реанимационном отделении ГДКБ № 1 г. Донецка.
Приводим результаты обследования девочки в возрасте 3 мес 12 дней.
Клинический анализ крови: эритроциты – 2,9·1012/л, гемоглобин – 79 г/л, цветной показатель – 0,82, гематокрит – 28 %, лейкоциты – 20,0·109/л, плазменные клетки – 1 %, метамиелоциты – 3 %, базофилы – 1 %, эозинофилы – 1 %, нейтрофилы палочкоядерные – 15 %, нейтрофилы сегментоядерные – 57 %, лимфоциты – 17 %, моноциты – 5 %, тромбоциты – 115 Г/л, СОЭ – 5 мм/ч.
Биохимические исследования крови: общий белок – 48 г/л, кальций – 1,98 ммоль/л, сахар – 10,0 ммоль/л, протромбиновый индекс – 83 %, фибриноген – 4,83 г/л.
ЭКГ: отклонение электрической оси сердца влево. Гемодинамическая перегрузка левых отделов сердца.
Рентгенограмма органов грудной клетки: двусторонняя пневмония. Смещение левой границы сердца влево.
Эхокардиография: полная АВК. Дилатация левых отделов сердца. Признаки ЛГ (давление в ЛА 40 мм рт. ст.). Сократительная способность сердца не снижена. Фракция выброса – 72 %.
У ребенка рано развились признаки ХСН, по поводу которой были назначены дигоксин, каптоприл, фуросемид, калия и магния аспарагинат. В связи с присоединением пневмонии девочка получала комбинированную антибактериальную терапию, инфузионно-трансфузионную терапию. Кроме того, проводились курсы лечения нейрометаболическими препаратами.
Основной клинический диагноз: врожденный порок сердца (полная АВК), ЛГ. СД.
Осложнения: двусторонняя пневмония. Гипотрофия. Отек-набухание головного мозга. Отек легких. Острая сердечно-сосудистая недостаточность.
Сопутствующий диагноз: перинатальное поражение ЦНС.
Основной патологоанатомический диагноз: болезнь Дауна (кариотип 47 ХХ+21 от 01.08.2008 г.) со сложным пороком сердца (открытый общий предсердно-желудочковый канал, коарктация перешейка аорты). Состояние после катетеризации правой подключичной вены, искусственной вентиляции легких, реанимации.
Осложнения основного заболевания: ЛГ. Двусторонняя крупноочаговая пневмония. Гипотрофия (масса тела 2175 г). Дистрофические изменения паренхиматозных органов. Отек оболочек и вещества головного мозга.
Непосредственная причина смерти: сердечно-легочная недостаточность, двусторонняя очаговая пневмония, СД со сложным пороком сердца, гипотрофия.
Особенностями данного случая являются сочетание СД со сложным ВПС – полной АВК и коарктацией перешейка аорты, резистентная к медикаментозной терапии ХСН, прогрессирующая кахексия, приведшие к смерти ребенка в раннем возрасте.
Литература
Донецкий национальный медицинский университет им. М. Горького.