Экссудативный или серозный отит: симптомы и лечение
3.71 (Проголосовало: 7)
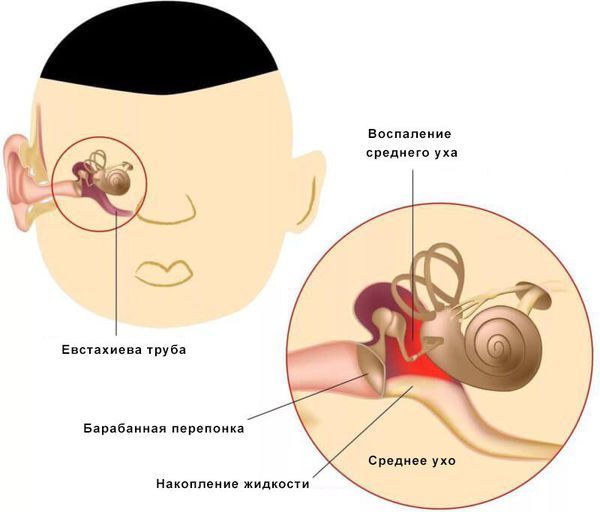
Экссудативный или серозный отит — это воспаление слизистой оболочки среднего уха, с накоплением жидкости в барабанной полости, снижением слуха, часто при отсутствии болевого синдрома, и целой барабанной перепонке.
Заболевание чаще бывает у детей дошкольного возраста, реже у школьников и взрослых.
Причины заболевания:
Причиной острого среднего экссудативного отита могут быть воспалительные явления в носоглотке, в результате ринита, аденоидита, гипертрофии аденоидов, синусита и как следствие возникает блокировка внутренней слуховой, или евстахиевой трубы.
Как развивается экссудативный отит?
Развитие воспалительного отека в области соустья слуховых труб, выходящих в носоглотку, приводит к резкому сужению просвета слуховой трубы. Это затрудняет регулярное поступление воздуха в среднее ухо, нарушается его вентиляция, что ведет к нарастанию там отрицательного давления. Это может проявляться ощущениями заложенности уха, снижением остроты слуха, чувством резонанса собственного голоса. Нарастающее отрицательное давление в среднем ухе, приводит к всасыванию тканевой жидкости из слизистой оболочки в полость среднего уха — и возникает экссудативный или серозный отит. Из-за воспаления и отека тканей блок слуховых труб сохраняется, и это мешает опорожнению среднего уха от серозного транссудата. В этой стадии пациент, кроме снижения слуха, может отмечать чувство переливания жидкости в ухе особенно при перемене положения головы, а иногда и временное улучшение слуха.
Что необходимо для диагностики?
Для диагностики данного заболевания необходимо провести полный оториноларингологический осмотр. Наиболее информативно, на сегодняшний день осмотр с применением видео-эндоскопического оборудования. При осмотре врач может наблюдать уровень жидкости и пузырьки воздуха за неизмененной или утолщенной, помутневшей барабанной перепонкой. При необходимости, для подтверждения диагноза, рекомендовано проведение тимпанометрии, после чего врач оториноларинголог сможет составить полную картину о состоянии барабанной полости и среднего уха в целом.
При традиционном осмотре патология может остаться не выявленной и диагностироваться уже на стадии осложнения и снижении слуха врачом сурдологом.
Лечение экссудативного (серозного) отита.
После проведения диагностики с помощью видео-эндоскопа, тактика ведения пациента становится очевидной. Для лечения серозного отита необходима противовоспалительная терапия, направленная на освобождение полости среднего уха от экссудата через естественные пути т. е. через слуховую трубу. Для этого требуется снять воспалительный отек в носоглотке, и как следствие в слуховой трубе. Окончание воспаления приводит к выздоровлению с полным восстановлением слуха.
В нашей клинике имеется богатый опыт противовоспалительного лечения отечной слизистой носоглотки и слуховых труб. Кроме лекарственной терапии для лечения используется широкий спектр эффективных физиотерапевтических процедур, что позволит значительно ускорить процесс выздоровления и в большинстве случаев обойтись без операции.
ультразвуковая терапия аппаратом УЗОЛ (оказывает противоотечный и противовоспалительный эффект на полость носа, носоглотку и соустья слуховых труб),
лазеротерапия (противовоспалительный, антибактериальный эффект),
электрофорез на область височной кости (позволяет улучшить кровообращение в больном ухе, оказывает противовоспалительный, рассасывающий эффект),
продувание слуховых труб и пневмомассаж барабанной перепонки (позволяют механически раскрыть слуховые трубы для эвакуации секрета, сделать перепонку более эластичной и податливой, восстановить вентиляцию среднего уха),
в более сложных случаях, при стойком, длительном процессе, применяется катетеризация слуховых труб, что позволяет подать лекарственные препараты непосредственно в соустье слуховой трубы, что окажет более выраженный противовоспалительный и противоотечный эффект и тем самым ускорит процесс выздоровления.
Почему лечить надо вовремя?
При возникновении экссудативного отита очень важно вовремя обращаться за помощью к лор врачу. Промедление может привести к возникновению стойкой тугоухости, рубцово-спаечному процессу в барабанной полости, как следствие снижению слуха.
Позднее обращение снижает эффективность применения консервативной терапии и приводит к необходимости хирургического вмешательства.
Что такое средний отит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ходыревой Натальи Игоревны, ЛОРа со стажем в 4 года.
Определение болезни. Причины заболевания
Средний отит можно заподозрить по трём ярким симптомам:
Чаще всего средний отит встречается у детей до трёх лет, причины этого:
Также причинами среднего отита могут стать:
Симптомы среднего отита
В начале заболевания наиболее выражены такие симптомы, как боль и заложенность в ухе, снижение слуха.
Симптомы среднего отита у детей до одного года:
Вышеперечисленные симптомы, кроме нистагма, развиваются в течение нескольких первых дней заболевания.
Симптомы при атипичном течении среднего отита:
Патогенез среднего отита
Пусковой механизм развития заболевания — это воздействие вирусов и бактерий на среднее ухо. Выделяют три основных пути попадания инфекции: тубарный, транстимпанальный, гематогенный.
Тубарный путь попадания инфекции
Слуховая труба играет важную роль в защите от инфекции среднего и внутреннего уха, в эвакуации отделяемого и выравнивании давления в среднем ухе с атмосферным.
Тубарный путь характерен для острых респираторных заболеваний, попадания кусочков пищи и жидкости, несоответствия давления в среднем ухе и атмосферного. Эти причины приводят к повреждению мерцательного эпителия слуховой трубы, который обеспечивает перемещение слизи по поверхности эпителия из барабанной полости в носоглотку. В результате запускается ряд иммунологических реакций, которые приводят к воспалению, повышается проницаемость сосудистой стенки, следовательно, увеличивается секреция слизи.
Транстимпанальный путь попадания инфекции
Гематогенный путь попадания инфекции
Классификация и стадии развития среднего отита
Выделяют три стадии развития заболевания:
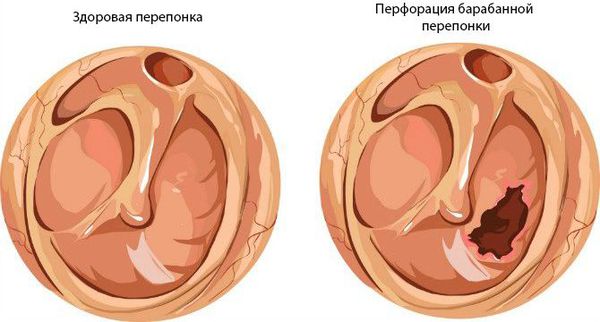
На первой стадии барабанная перепонка краснеет, утолщается, появляется боль в ухе, снижается слух, температура тела повышается до 37-38 °С. Без адекватной и своевременной терапии процесс переходит в гнойный.
Вторая стадия включает две формы. На стадии 2а перфорация барабанной перепонки отсутствует, она выбухает и приобретает синюшный оттенок. В процесс вовлекается пещера и ячейки сосцевидного отростка среднего уха. В слизистой оболочке появляются эрозии и изъязвления, поражается надкостница. Боль в ухе усиливается, значительно снижается слух, гнойный экссудат сильно давит на барабанную перепонку, появляется слабость, недомогание, температура тела повышается до 38-39 ° С.
На стадии 2b барабанная перепонка перфорируется, в наружном слуховом проходе появляется гнойное отделяемое, боль в ухе уменьшается, симптомы интоксикации (слабость, недомогание, высокая температура) отступают.
Третья стадия — это разрешение процесса. Выделяют три его формы:
Осложнения среднего отита
Осложнением отита может стать его переход в хроническую форму. Процесс становится хроническим по следующим причинам:
Осложнения наступают в результате затянувшейся стадии 2а. Сохранение целостности барабанной перепонки приводит к тому, что вязкий и густой секрет не может эвакуироваться. Барабанная перепонка меняет форму, в барабанной полости появляются спайки, которые мешают нормальной работе системы слуховых косточек. Слух не возвращается в норму и без терапии ухудшается.
Также заболевание может стать хроническим при затянувшейся стадии 2b и при вновь повторяющихся острых средних отитах. В результате перфорации барабанной перепонки среднее ухо остаётся открытым и в него проникает инфекция из внешней среды. Возникает тугоухость, которая по мере обострения приводит к ухудшению слуха и развитию как отогенных осложнений, так и внутричерепных.
Хронический средний гнойный отит имеет две формы:
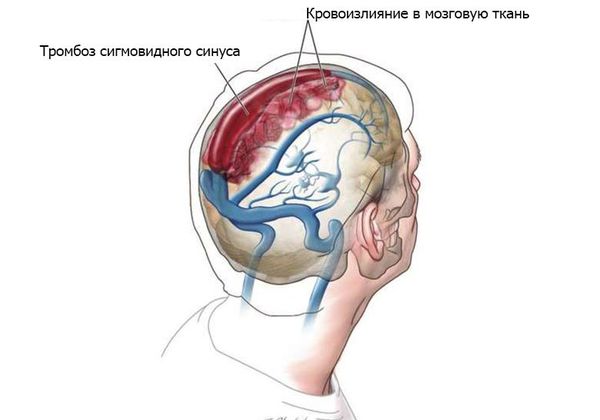
Без адекватного лечения могут развиться следующие осложнения:
Диагностика среднего отита
Диагностика среднего отита включает опрос и осмотр пациента, физикальное обследование, лабораторные и инструментальные методы.
Физикальное обследование проводится с помощью передней и задней риноскопии, фарингоскопии, отоскопии.
Для отоскопии применяют ручной отоскоп или специальный микроскоп. Метод позволяет разглядеть структуры в увеличенном виде и при необходимости прибегнуть к хирургическим способам лечения.
Общий анализ крови — позволит выявить воспалительный процесс в организме и узнать его тяжесть.
Аудиометрия — для уточнения степени тугоухости и исключения сенсоневрального компонента снижения слуха. Пациента усаживают в шумоизоляционную кабину (или в шумоизолированное помещение) и надевают специальные наушники. Затем через аудиометр подают короткие звуковые сигналы сначала в правое, затем в левое ухо и просят пациента нажимать на кнопку или поднимать руку, когда слышен звук.
Импедансометрия — в ухо вставляется зонд со вкладышем, похожий на вакуумный наушник, который создаёт давление в наружном слуховом проходе. Затем в ухо транслируются короткие звуковые сигналы определённой частоты и интенсивности, пациент при этом молчит и не совершает никаких движений головой. Данное исследование позволяет определить подвижность барабанной перепонки, наличие экссудата в среднем ухе, объём наружного слухового прохода и барабанной полости, функцию слуховой трубы, подвижность слуховых косточек и рефлекс стременной мышцы.
Рентгенография височных костей по Шюллеру и Майеру позволит определить воздушность полости среднего уха, утолщение слизистой оболочки среднего уха и целостность структур.
Мультиспиральная компьютерная томография (МСКТ) височных костей является одним из наиболее информативных методов. МСКТ позволит установить характер и распространённость патологического процесса, выявить причины и индивидуальные особенности, визуализировать структуры, которые не просматриваются при рентгенографии.
При подозрении на наличие внутричерепных осложнений рекомендована магнитно-резонансная томография головного мозга (МРТ) [3] .
Лечение среднего отита
План лечения зависит от стадии процесса и наличия осложнений. Эффективность терапии выше, если начать её своевременно.
Цель лечения — снять воспаление в среднем ухе, убрать боль, восстановить функцию слуховой трубы и слух, нормализовать общее состояние пациента, предупредить развитие осложнений и уничтожить возбудителя заболевания.
Консервативное лечение
На первой стадии катарального воспаления назначают ушные капли, которые обладают местным противовоспалительным и обезболивающим действием, а также сосудосуживающие капли в нос и антигистаминные препараты.
На второй стадии гнойного воспаления при отсутствии перфорации добавляется приём внутрь антибактериальной терапии в течении 7-10 дней.
При второй стадии гнойного воспаления с перфорацией больное ухо ежедневно промывают до чистых вод тёплым стерильным физиологическим раствором. Антибактериальная терапия назначается системно и местно. Для этого через прокол барабанной перепонки в больное ухо закапывают тёплые антибактериальные ушные капли и добиваются прохождение капель в носоглотку — пациент чувствует вкус лекарственного препарата. При густом гнойном трудноотделяемом секрете назначают муколитики, например «Синупрет».
При повышении температуры назначаются жаропонижающие препараты. Если же исходом острого среднего отита стал хронический процесс или отогенные осложнения, лечение проводят в стационаре ЛОР-отделения.
Хирургическое лечение
При неэффективности консервативной терапии пациентам показано хирургическое лечение. Его цель — восстановить функции среднего уха и предотвратить проникновение инфекции.
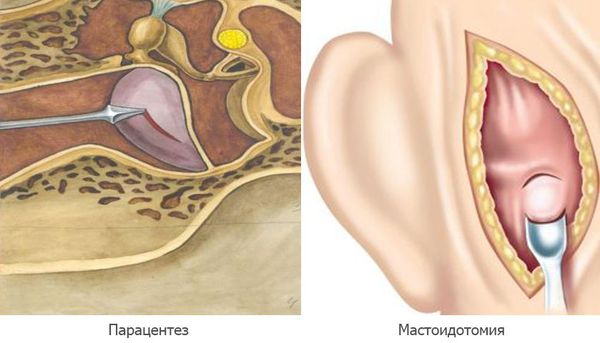
Парацентез — разрез или прокол барабанной перепонки показан при отсутствии спонтанной перфорации на 2а стадии острого среднего отита, при сохранении гипертермии и признаков интоксикации.
Иногда пациенты при боли в ухе применяют средства народной медицины, например помещают в ухо зубчик чеснока или листья герани. Последствиями этого могут быть аллергические реакции, ожог, наружный отит. Ни в коем случае нельзя вставлять в уши инородные предметы, тем более в «лечебных целях».
Прогноз. Профилактика
При адекватном лечении прогноз благоприятный, возможно полное восстановление слуха. Без своевременной диагностики, правильного лечения и при нерациональной антибиотикотерапии процесс часто принимает затяжной характер. Это чревато переходом острого воспаления в хроническое и развитием осложнений, которые приводят к необходимости хирургического лечения, в том числе у нейрохирурга.
Для профилактики среднего отита следует:
Из-за нерационального и безрецептурного приёма антибактериальной терапии часто встречаются:
Острый средний серозный отит
Острый средний отит представляет собой острое воспаление среднего уха, чаще всего вызываемое вирусной инфекцией и характеризующееся покраснением и выбуханием барабанной перепонки. В 70% посевов гнойного экссудата из полости среднего уха обнаруживали бактерий.
Острый средний серозный отит характеризуется накоплением жидкости в полости среднего уха без симптомов и признаков острого воспаления. При тимпаноскопии виден уровень янтарно-желтой или опалесцирующей жидкости, в секрете чаще всего обнаруживают макрофаги. Зачастую трудность для диагностики представляет обнаружение при тимпаноскопии втяжения барабанной перепонки и светового рефлекса. В 50% посевов может быть рост бактериальных колоний, вирусы выявляют в 30% случаев. Секреторный средний отит чаще всего является начальным этапом острого гнойного среднего отита, однако он может быть последующим звеном континуума острого среднего отита.
Что провоцирует / Причины Острого среднего серозного отита:
Роль евстахиевой трубы
Длительная дисфункция евстахиевой трубы обусловливает возникновение первого эпизода острого среднего отита у детей. Действительно, основные функции евстахиевой трубы – вентиляционная, защитная и дренажная, поэтому слуховой трубе отводится определяющая роль в рецидивах острого среднего отита. Вентиляция среднего уха происходит при каждом глотании под действием мышцы, поднимающей небную занавеску, что приводит к выравниванию давления воздуха в среднем ухе. При обструкции евстахиевой трубы внутри среднего уха возникает отрицательное давление, приводящее к выпоту транссудата и подсасыванию носоглоточного секрета. Недостаточная вентиляция является причиной снижения парциального давления кислорода, что обусловливает ослабление бактерицидной активности полиморфноядерных клеток. Нарушение дренажа приводит к размножению не только аэробных, но и анаэробных бактерий в среднем ухе. С другой стороны, рефлюкс-отиты возникают при патологической вялости евстахиевой трубы.
Дисфункция евстахиевой трубы – главная проблема у детей: маленький размер трубы, а также ее практически горизонтальное расположение ответственны как за высокую частоту острого среднего отита, так и частые рецидивы вирусных инфекций. Это объясняет плохой отдаленный прогноз, подтвержденный в проспективном исследовании, включавшем 210 пациентов в возрасте до 2 лет с острым средним отитом (Damoiseaux R.A. et al., 2006). Как минимум у 50% пациентов были рецидивы острого среднего отита, а персистирующий секреторный средний отит наблюдали у 47% из них через 3 мес и у 35% – через 6 мес. Однако только 50% этих пациентов лечили амоксициллином. К сожалению, авторы не упоминают ни о промедлении с лечением, ни о дозировании антибиотика.
Другими словами, первый эпизод острого среднего отита определяет эволюцию и рецидивы заболевания, обусловленные острым воспалением, распространяющимся также на евстахиеву трубу.
Роль вирусов и бактерий
Вирусы. Большинство детей заражаются респираторно-синцитиальным вирусом на первом году жизни. Проспективное исследование с участием 42 детей в возрасте 2-24 мес с бронхиолитом показало, что у 26 из них обнаруживался острый средний отит при поступлении или в пределах 10 дней, а еще у 10 развивался секреторный средний отит; только у 6 пациентов не возникало заболеваний среднего уха в течение 3-недельного периода наблюдения. Эти данные были подтверждены в недавнем исследовании, показывающем, что из больных с персистированием респираторно-синцитиального вируса в секрете среднего уха 31% заболевают снова, несмотря на благоприятный исход первого эпизода острого среднего отита.
Подтверждена связь острого среднего отита с некоторыми вирусными инфекциями. Частота обнаружения респираторных вирусов в экссудате, полученном из среднего уха 456 детей в возрасте от 7 мес до 7 лет с острым средним отитом, составила 41%. Наиболее часто выделяли вирусы парагриппа, гриппа, энтеровирусы, аденовирусы и респираторно-синцитиальные вирусы. Эти данные подтверждают и другие исследования. К уже перечисленным можно добавить риновирусы, коронавирусы, метапневмовирусы. У двух пациентов из экссудата среднего уха недавно были выделены даже вирусы кори.
Бактерии. У 70% больных острым средним отитом при бактериологическом исследовании экссудата из среднего уха обнаруживают бактерии. Самые частые виды – Haemophilus influenzae и Streptococcus pneumoniae. Посевы аспирата из носоглотки могут дать ценную информацию относительно бактерий, обусловливающих острый средний отит. Наличие конъюнктивита указывает на инфекцию, вызванную Haemophilus influenzae.
Heikkinen с соавт. выявили Streptococcus pneumoniae у 25% пациентов, Haemophilus influenzae у 23% и Moraxella catarrhalis у 15%. Было продемонстрировано, что рецидивы острого среднего отита связаны с наличием инфекции в носоглотке даже по окончании лечения антибиотиком и в большинстве случаев патогеном был Streptococcus pneumoniae. Следует отметить, что рецидив более чем через 14 дней (после того, как закончился первичный эпизод острого среднего отита) в основном обусловлен другим микроорганизмом, то есть не является истинным рецидивом. В недавнем проспективном исследовании, включившем пациентов с гнойным менингитом, у половины из них был диагностирован острый средний отит.
Бактерии и вирусы. Bulut и соавт. было проведено обследование 120 детей с острым средним отитом с целью обнаружения как бактериальной, так и вирусной инфекции. Эти пациенты в возрасте от 6 мес до 12 лет не получали антибиотик в течение 2 нед до обследования. Положительная бактериальная культура была получена у 54% детей, а респираторные вирусы были идентифицированы у 32%; комбинированная вирусно-бактериальная инфекция была продемонстрирована в 12% образцов.
В проспективном исследовании с участием 271 ребенка персистирующий отит обнаруживали приблизительно у 50% детей с комбинированной вирусно-бактериальной инфекцией, потому что вирусные инфекции обусловливают дисфункцию евстахиевой трубы.
Другие факторы риска
Незрелость иммунной системы детей обусловливает ее несостоятельность по отношению к инкапсулированным бактериям. Это наряду с дисфункцией евстахиевой трубы объясняет длительность течения острого среднего отита, а также высокую частоту рецидивов, что особенно важно для детей, посещающих ясли и детские сады.
Чтобы избежать рецидивов, зимой необходимо избегать посещения детьми этих учреждений. Дополнительные факторы риска – пассивное курение, наличие братьев и сестер, посещающих школу или перенесших ранее острый средний отит.
Эти факторы были установлены в проспективном исследовании с участием 2253 детей в возрасте от 2 мес до 2 лет, опубликованном в 1997 г.. Количество пациентов, у которых диагностировали как минимум один эпизод секреторного среднего отита, составило 79% за 12 мес и 91% – за 24 мес. Грудное вскармливание и пассивное табакокурение мало влияли на исход заболевания, в то же время низкий социально-экономический статус и контакт с другими детьми дома или в детских учреждениях являются основными факторами риска.
Дети с расщелинами неба особенно подвержены отиту, поэтому им необходимо проводить раннюю тимпаностомию с постановкой тимпаностомической трубки.
Осложнения: мастоидит
Мастоидит необходимо лечить антибиотиками с учетом бактериальной резистентности. Из-за узости входа в пещеру необходимо проводить временную тимпаностомию с постановкой тимпаностомической трубки для улучшения дренажа.
Симптомы Острого среднего серозного отита:
С учетом динамики воспалительного процесса и соответствующих патоморфологических изменений выделяют четыре стадии экссудативного среднего отита.
I стадией является евстахеит (катаральная стадия), при котором возникает катаральное воспаление слизистой оболочки слуховой трубы, нарушается вентиляционная функция, уменьшается или прекращается поступление воздуха в среднее ухо. Всасывание воздуха слизистой оболочкой ведет к нарастанию вакуума в барабанной полости, что является причиной появления транссудата, миграции небольшого количества нейтрофильных лейкоцитов и лимфоцитов, раздражения слизистых желез. Клинически при этом выявляется втянутость барабанной перепонки с инъецированием сосудов по ходу рукоятки молоточка, изменение ее цвета от мутного до розового. Вначале наблюдается легкая аутофония, незначительное снижение слуха (пороги воздушного звукопроведения не превышают 20 дБ, пороги костного проведения в речевой зоне остаются в норме). Продолжительность катаральной стадии может быть до 1 мес.
Следует отметить, что в ряде случаев отмечается резорбтивное течение заболевания с прекращением развития на любой из стадий, но возможен и рецидив экссудативного среднего отита у больного с уже сформировавшимся адгезивным отитом.
Диагностика Острого среднего серозного отита:
Диагностика экссудативного среднего отита в ряде случаев затруднена и не всегда бывает своевременной. Это часто связано с малосимптомным течением заболевания, отсутствием сколько-нибудь выраженных болевых ощущений и нарушением общего состояния больного. К небольшому снижению слуха на одно ухо, постепенно нарастающему, больной привыкает. Необходимо учитывать, что малосимптомное течение экссудативного среднего отита в настоящее время встречается все чаще.
Стойкое течение экссудативного среднего отита может сопровождаться вялотекущим мастоидитом, поэтому рекомендуется рентгенография височных костей. Учитывая, что важным фактором, поддерживающим заболевание, является тубарная дисфункция, проводят детальное исследование носа и глотки.
Лечение Острого среднего серозного отита:
Лечение экссудативного среднего отита должно быть комплексным, эффективность его тем выше, чем раньше оно начато. В первую очередь следует стремиться к восстановлению функции слуховой трубы. Это достигается санацией заболеваний носа, околоносовых пазух, глотки. Для улучшения тубарной функции проводят продува¬ние ушей по Политцеру или через ушной катетер (что более эффективно) с одновременным массажем барабанной перепонки с помощью воронки Зигля.
У ряда больных дренирование барабанной полости не приводит к выздоровлению. Это может быть связано с тем, что экссудативное воспаление не ограничивается только барабанной полостью, а распространяется на антрум и клетки сосцевидного отростка, и иногда оказывается отграниченным в результате развития блока входа в сосцевидную пещеру. В этом случае выполняется антротомия и по необходимости мастоидотомия с элиминацией и дренированием пораженных участков сосцевидного отростка. Производится ревизия звукопроводящей системы и по показаниям тимпанопластика.
Профилактика Острого среднего серозного отита:
Предупреждение воспалительных заболеваний среднего уха предполагает устранение или ослабление влияния тех факторов, которые способствуют возникновению острого среднего отита и его переходу в хронический.
У грудных детей уровень естественной резистентности находится в прямой зависимости от способа кормления. С грудным молоком ребенок получает вещества, обеспечивающие неспецифическую гуморальную защиту, например лизоцим, иммуноглобулины, что очень важно для адаптации ребенка к условиям внешней среды. Поэтому важной мерой профилактики простудных заболеваний и средних отитов является вскармливание ребенка грудным материнским молоком.
Частота острого среднего отита у детей до недавнего времени была обусловлена детскими инфекционными заболеваниями. Благодаря проведению массовой специфической профилактики в настоящее время удалось добиться снижения заболеваемости детей такими инфекциями, как корь и скарлатина.
Устранение неблагоприятного влияния указанных факторов позволяет снижать частоту воспалительных заболеваний среднего уха. В частности, появились методы специфической профилактики гриппа и острых респираторных заболеваний (инфлювак, ИРС-19, имудон и др.), проводится активная санация верхних дыхательных путей, получают распространение методы адекватного лечения острых респираторных заболеваний без системных антибиотиков.
Каждому больному хроническим гнойным средним отитом при первом обращении необходимо провести курс интенсивной терапии и затем решать вопрос о дальнейшей тактике: либо больного сразу направляют для проведения хирургической санации, либо спустя не менее 6 месяцев ему проводят слухулучшающую операцию. При наличии противопоказаний к той или другой операции больной должен находиться на диспансерном учете с периодическим контролем (не реже 1-2 раз в год) и в случае необходимости проводят повторные курсы лечения. Следует учитывать, что даже длительные, продолжающиеся многие годы ремиссии в течении хронического отита создают нередко видимость благополучия как для больного, так и для врача. При спокойной клинической картине хронического гнойного среднего отита у больного может сформироваться холестеатома или обширный кариозный процесс в полостях среднего уха, которые помимо нарастающей тугоухости могут привести к развитию тяжелых, нередко опасных для жизни осложнений. В то же время чем раньше санировано ухо, тем больше шансов на сохранение и улучшение слуха.