Публикации в СМИ
Синдром Броун-Секара
Синдром Броун-Секара — симптомокомплекс, наблюдаемый при поражении половины поперечника спинного мозга: на стороне поражения отмечают центральный паралич (или парез) и утрату мышечно-суставной и вибрационной чувствительности, на противоположной — выпадение болевой и температурной чувствительности.
Этиология • Травмы и проникающие ранения спинного мозга • Нарушения кровообращения спинного мозга • Инфекционные и параинфекционные миелопатии • Опухоли спинного мозга • Облучение спинного мозга • Рассеянный склероз (склероз).
Патогенез • Корешковые и сегментарные расстройства на стороне повреждения • Проводниковые нарушения уровня поражения ниже.
Клиническая картина. В остром периоде — явления спинального шока (ниже уровня поражения отмечают полный вялый паралич и потерю всех видов чувствительности). В дальнейшем развиваются: • Спастический паралич (или парез) и расстройство глубокой чувствительности ниже уровня поражения на одноимённой стороне • На противоположной (здоровой) стороне происходит потеря болевой и температурной чувствительности до уровня повреждения по проводниковому типу • Развитие вялого пареза и сегментарная утрата чувствительности на уровне повреждения • Могут возникнуть атаксия, парестезии, радикулярные боли.
Лечение оперативное (декомпрессия).
Синонимы • Гемипараплегический синдром • Синдром половинного поражения спинного мозга
МКБ-10. G83 Другие паралитические синдромы
Код вставки на сайт
Синдром Броун-Секара
Синдром Броун-Секара — симптомокомплекс, наблюдаемый при поражении половины поперечника спинного мозга: на стороне поражения отмечают центральный паралич (или парез) и утрату мышечно-суставной и вибрационной чувствительности, на противоположной — выпадение болевой и температурной чувствительности.
Этиология • Травмы и проникающие ранения спинного мозга • Нарушения кровообращения спинного мозга • Инфекционные и параинфекционные миелопатии • Опухоли спинного мозга • Облучение спинного мозга • Рассеянный склероз (склероз).
Патогенез • Корешковые и сегментарные расстройства на стороне повреждения • Проводниковые нарушения уровня поражения ниже.
Клиническая картина. В остром периоде — явления спинального шока (ниже уровня поражения отмечают полный вялый паралич и потерю всех видов чувствительности). В дальнейшем развиваются: • Спастический паралич (или парез) и расстройство глубокой чувствительности ниже уровня поражения на одноимённой стороне • На противоположной (здоровой) стороне происходит потеря болевой и температурной чувствительности до уровня повреждения по проводниковому типу • Развитие вялого пареза и сегментарная утрата чувствительности на уровне повреждения • Могут возникнуть атаксия, парестезии, радикулярные боли.
Лечение оперативное (декомпрессия).
Синонимы • Гемипараплегический синдром • Синдром половинного поражения спинного мозга
МКБ-10. G83 Другие паралитические синдромы
БРОУН-СЕКАРА СИНДРОМ
БРОУН-СЕКАРА СИНДРОМ (Ch. Brown-Sequard, франц. физиолог и невропатолог, 1817—1894 г.)— клинический симптомокомплекс, развивающийся при поражении половины поперечника спинного мозга. Описан в 1850—1851 гг.
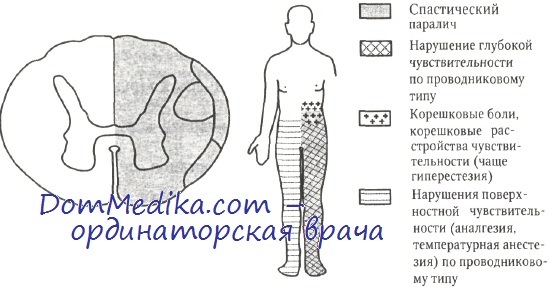
В классическом видe Б.-С. с. проявляется следующими симптомами. На стороне патологического очага наблюдается парез или паралич конечностей по спастическому типу; нарушение глубокой чувствительности (мышечно-суставного чувства, давления, веса), двухмернопространственной и дискриминационной чувствительности, чувства локализации по проводниковому типу; нарушения чувствительности в виде анестезии или гиперестезии в зонах иннервации пораженных сегментов, а также сосудодвигательные расстройства, нарушения потоотделения.
На стороне, противоположной очагу поражения, нарушается поверхностная чувствительность (болевая, температурная, частично тактильная) по проводниковому типу на два-три сегмента ниже уровня поражения; выпадает болевая чувствительность глубоких тканей (сухожилий, мышц, суставов) и появляется гиперестезия в корешковой зоне над верхней границей аналгезии (рис. 1).
В зависимости от уровня половинного поражения спинного мозга к проявлениям Б.-С. с. добавляется следующая симптоматика: при процессе в верхнешейных сегментах (CI—CIV) на стороне очага определяется спастический гемипарез, расстройство чувствительности на лице (вовлечение в процесс спинального корешка тройничного нерва); при поражении нижнешейных и верхнегрудных сегментов (CV—ThI) на стороне очага поражения определяется нарушение симпатической иннервации (см. Бернара-Горнера синдром); при поражении пояснично-крестцовых сегментов (LI—SII) на стороне очага появляются корешковые нарушения чувствительности, могут наблюдаться преходящие нарушения функции тазовых органов.
Клинические симптомы Б.-С. с. обусловлены распределением афферентных и эфферентных путей в спинном мозге (рис. 2). Пирамидный путь перекрещивается на границе продолговатого и спинного мозга, волокна задних канатиков (мышечносуставная чувствительность, сложные виды поверхностной чувствительности) перекрещиваются в продолговатом мозге, чем объясняется гомолатеральная очагу симптоматика. Вегетативные нарушения на стороне очага объясняются поражением вегетативно-эффекторных путей, проходящих в спинном мозге в непосредственной близости от пирамидных путей. Спино-таламический путь, несущий в основном болевую, температурную, частично тактильную чувствительность, перекрещивается в спинном мозге в передней комиссуре, чем объясняется контрлатеральная патологическому очагу симптоматика. Зоны сегментарных нарушений чувствительности связаны с поражением сегментов спинного мозга.
Кроме классического типа, наблюдаются инвертированный и парциальный варианты Б.-С. с. Инвертированный вариант проявляется всеми симптомами, характерными для Б.-С. с., но распределение их иное: 1) на стороне патологического очага могут наблюдаться расстройства поверхностных видов чувствительности, на противоположной — парезы или параличи и нарушения мышечно-суставной чувствительности; 2) вся симптоматика определяется лишь на стороне очага; 3) на стороне патологического очага — двигательные нарушения и расстройства болевой и температурной чувствительности, контрлатерально — нарушения глубокой чувствительности.
Парциальный вариант Б.-С. с.: в синдроме отсутствуют или выражены субклинически некоторые составляющие его симптомы или они выявляются зонально, напр, «плоскостной» вариант парциального Б.-С. с., когда нарушения чувствительности в соответствующих зонах выявляются лишь на передней или задней поверхности тела.
Разнообразие клинических вариантов Б.-С. с., а также их изменения при нарастании или обратном развитии патологического процесса обусловливаются: 1) локализацией патологического процесса (интра- или экстрамедуллярная, экстрадуральная), его характером и особенностями течения (опухоли спинного мозга, ножевые и огнестрельные ранения и контузии спинного мозга, эпидуральные гематомы, гнойный эпидурит, рассеянный склероз, нарушения спинального кровообращения и др.); 2) различной чувствительностью афферентных и эфферентных проводников спинного мозга к компрессии и гипоксии; 3) особенностями соматотопической организации этих проводников в спинном мозге (закон эксцентрического расположения более длинных проводников в пирамидном и спино-таламическом трактах, вследствие чего при интра- или экстрамедуллярной локализации процесса могут наблюдаться частичные нарушения чувствительной и двигательной сферы); раздельным расположением путей болевой и температурной чувствительности в составе спино-таламического тракта, в связи с чем при его частичном поражении развиваются изолированные нарушения болевой или температурной чувствительности по проводниковому типу; 4) особенностями васкуляризации спинного мозга (напр., при нарушении кровообращения в передней спинальной артерии наблюдается парциальный Б.-С. с., т. к. суставно-мышечная чувствительность не страдает в связи с сохранностью задних канатиков спинного мозга, снабжающихся задней спинальной артерией); 5) возможностью экстраспинальной передачи болевых импульсов (через пограничный симпатический ствол) из зон иннервации ниже уровня спинального поражения.
Прогноз и лечение определяются характером заболевания, вызвавшего Б.-с. с.
Библиография: Богородинский Д. К. и Скоромeц А. А. Инфаркты спинного мозга, с. 146, Д., 1973; Литвак Л. Б. Расстройства чувствительности, Многотомн. руководство по неврол., под ред. Н. И. Гращенкова, т. 2, с. 9, М., 1962; Филатова А. Д. Патогенетические варианты синдрома Броун-Секара в клинике опухолей спинного мозга, Вопр, нейрохир., № 55 с Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Что такое синдром броун секара
Синонимы синдрома Броун-Секара. Гемиплегия Brown-Sequard. Паралич Brown-Sequard. Симптомокомплекс Brown-Sequard. Спинальная гемиплегия. Спинальная гемипараплегия. Одностороннее поражение спинного мозга.
Определение синдрома Броун-Секара. Характерный неврологический симптомокомплекс, развивающийся в результате половинного поражения спинного мозга.
Автор. Brown-Sequard Charles Edouard — французский физиолог, Париж, 1817—1894. Синдром был впервые описан в 1891 г.
Симптоматология синдрома Броун-Секара:
1. Спастический паралич мускулатуры и снижение глубокой чувствительности на стороне поражения спинного мозга.
2. Снижение болевой и температурной чувствительности на противоположной стороне.
3. Это сочетание симптомов абсолютно типично для половинного поражения спинного мозга.
Этиология и патогенез синдрома Броун-Секара. Повреждения или опухоли, приводящие к поражению спинного мозга. При половинном перерыве спинного мозга зоны чувствительных и двигательных параличей не совпадают, так как пути болевой и температурной чувствительности в значительной своей части перекрещиваются в спинном мозге (а не сначала в продолговатом мозге, как пути глубокой и большинство путей тактильной чувствительности).
Поэтому области чувствительных параличей не совпадают с областями моторных параличей. Менее всего страдает тактильная чувствительность, т. е. кроме ее непораженных перекрещенных путей, сохраняются и неперекрещенные пути.
Дифференциальный диагноз синдрома Броун-Секара. Диссоциированные параличи чувствительности.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром Броун-Секара
Синдром Броун-Секара представляет собой патологическое повреждение половины поперечника спинного мозга. Устранение его возможно только хирургически. Спровоцировать заболевание могут самые разные негативные факторы, но диагностируется он у небольшого количества людей, всего 1-3% всех пациентов с болезнями опорно-двигательного аппарата. Проявляется сильным покраснением кожного покрова или параличом, поэтому не остается незамеченным пациентами.
Классификация
Синдром Броун-Секара еще носит название латеральной гемисекция спинного мозга. Эта патология проявляется поражением отдельных участков мозга. В группе риска мужчины и женщины разных возрастных категорий, независимо от профессиональной деятельности или других факторов. Классифицируют заболевание следующим образом:
При делении патологи на виды, учитывается также причина развития заболевания. Поэтому встречаются такие типы синдрома, как инфекционный, травматический, опухолевый или гематологический. Постановка диагноза крайне важна для выбора правильной терапии.
Причины появления
Неврология давно изучает этиологию появления синдрома Броун-Секара, и сегодня можно точно сказать, что заболевание не встречается самостоятельно. Основными провоцирующими факторами выделяют:
Постоянное негативное воздействие на позвоночник, ухудшающее поступление крови в тот или иной отдел, также способно спровоцировать заболевание. На поздних стадиях оно неизлечимо, поэтому обращаться к специалистам рекомендуется при первых признаков нарушения нормальной физиологии тела.
Симптоматика
В зависимости от механизма возникновения, патология проявляется рядом характерных признаков. Заметны изменения не только на пораженной части тела, но и на здоровой. Пациенты отмечают следующие изменения в организме:
Распознать патологию можно при снижении чувствительности или ограничении двигательной активности с одной стороны тела. У некоторых людей симптоматика отсутствует, это связано с индивидуальными особенностями организма.
Влияет на проявление заболевания, зона локализации:
Один из важных диагностических показателей является отсутствие нарушения функции органов малого таза. Даже если одну сторону парализует, вторая обеспечивает нормальное опорожнение мочевого пузыря и процесс дефекации. Только в этом случае врач может подозревать одностороннее повреждение спинного мозга.
Диагностические процедуры
При появлении первых признаков недомогания следует незамедлительно обратиться к врачу. Он проводит визуальный осмотр, изучает карту пациента, назначает сдачу анализов и рентген. Убедиться в наличии патологии позволяет прохождение комплексного исследования. Основными методиками выделяют:
Лечение заболевания
Для комплексного лечения синдрома важно установить причину его развития. Если это гематома или опухоль, назначается хирургическая операция, направленная на их устранение. Важно восстановить целостность позвоночного столба, а также исключить вероятность компрессии или повреждения спинного мозга, нервных окончаний. Лечение проводится только оперативное, и чем раньше назначается манипуляция, тем меньше риски появления осложнений.
Основная задача хирургии устранить компрессии и все факторы, влияющие на мозг, нервные окончания, кровеносные сосуды. Вид операции подбирается индивидуально, исходя из причины развития заболевания. После проведения для пациента подбирается курс реабилитации. Обычно он включает:
Возможный прогноз
Давать точные прогнозы врачи при постановке такого диагноза не могут. Предотвратить прогрессирование заболевания удается только при точном соблюдении всех врачебных рекомендаций. В этом случае прогноз почти всегда благоприятный. Примерно 90% пациентов сохраняют возможность передвигаться самостоятельно, и контролировать работу тазовых органов. Несвоевременное лечение патологии грозит пациенту следующими патологическими состояниями:
Кроме этого, у пациента могут появиться проблемы с потенцией, репродуктивной функцией, недержание мочи или кала, хронические запоры. При разрыве артериовенозной аневризмы в области позвоночника наблюдается острая нестерпимая боль, не купируемая таблетками.
Профилактические мероприятия
Патология опасна и может привести к утрате подвижности и инвалидности. Поэтому многие задумываются, как себя обезопасить от нее. Как таковых профилактических мер не существует, но есть определенные действия, способные минимизировать риск развития синдрома:
Если повреждение или травмы не удалось избежать, важно лечить ее в строгом соблюдении со всеми рекомендациями врача. При появлении ухудшений состояний следует незамедлительно обращаться за медицинской помощью, не допуская осложнений или развития хронических патологий. Это также является надежным профилактическим мероприятием.
Синдром Броун-Секара считается опасным поражением, для которого характерно появление целого ряда неврологических нарушений. Больному редко удается полностью восстановиться, но при своевременном хирургическом вмешательстве, высоки шансы сохранения нормального качества жизни.
Что такое синдром броун секара
Особенности этого синдрома связаны с анатомическим строением и функциями спиноталамического тракта. Он проводит из пораженной половины спинного мозга волокна болевой и температурной чувствительности, но также и волокна тактильной чувствительности из противоположной половины тела.
Клинические особенности синдрома Броун-Секара вместе с элементами анатомии приведены на рисунке. Для него характерны следующие симптомы, наблюдаемые ниже уровня поражения:
• Гомолатеральный спастический (на поздних стадиях) парез с гиперрефлексией и пирамидными знаками (связанный с поражением бокового кортико-спинального пути).
• Гомолатеральное нарушение вибрационной чувствительности, ощущения положения в пространстве и дискриминационного чувства (повреждение заднего канатика); тактильная чувствительность и ощущение давления остаются сохранными (контралатеральный спиноталамический путь не поврежден).
• На противоположной стороне тела (контралатерально) нарушена болевая и температурная чувствительность, так как волокна этих видов чувствительности пересекаются, проходя в боковом спиноталамическом пути.
• На противоположной стороне тела наблюдается незначительное снижение тактильной чувствительности (повреждение перекрещенных волокон, проходящих в переднем спиноталамическом тракте).
• На стороне поражения вначале часто наблюдается гиперестезия (возможно, из-за «перегрузки» контралатерального спиноталамического тракта, который остается единственным путем, проводящим тактильные импульсы от гомолатеральной половины тела).
• На стороне поражения вначале наблюдается расширение сосудов с повышением температуры и покраснением, затем кожа становится холодной и цианотичной (повреждение центрального симпатического тракта, проходящего в боковом канатике).
• На стороне поражения нарушено «эмоциональное» потоотделение (по тем же причинам, что приведены в предыдущем пункте).
• На гомолатеральной стороне на уровне пораженных сегментов развивается нарушение всех видов чувствительности и периферический вялый парез с атрофией мышц (повреждение входящих и выходящих корешков спинномозговых нервов, а также передних рогов в пораженном сегменте).
Синдром Броун-Секара в чистом виде встречается в практике очень редко (например, при колотых ранениях спинного мозга), поэтому в большинстве случаев наблюдаются неполные его формы с различной выраженностью вышеупомянутых симптомов, свидетельствующих о вовлечении в патологический процесс другой половины спинного мозга. Примером могут служить ишемические поражения спинного мозга.
К наиболее частым причинам полного или половинного поперечного поражения спинного мозга относятся:
• травма с сотрясением спинного мозга, которая может сопровождаться изменениями позвонков, выявляемыми при визуализирующих исследованиях, а также прямые колотые или резаные ранения спинного мозга;
• опухоли, происходящие как из костной ткани или мягких тканей (например, саркома, метастазы), так и непосредственно из нервной ткани и ее оболочек (глиома, эпендимома, менингеома, невринома);
• сдавление спинного мозга неопухолевого происхождения (эпидуральная гематома или абсцесс);
• сосудистое поражение (спинальная ангиома, интрамедуллярная спонтанная или травматическая гематома, ишемия);
• миелиты в рамках вирусного или параинфекционного процесса, у героиновых наркоманов или после прививок;
• демиелинизирующие заболевания (прежде всего рассеянный склероз);
• миелопатия после лучевого лечения.