Синовиальная оболочка
| Синовиальная оболочка | |
 Синовиальная оболочка на схематичном изображении сустава | |
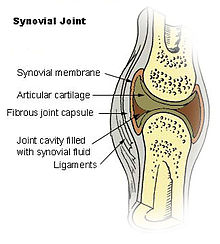 Синовиальная оболочка | |
| Латинское название | |
|---|---|
 |
Полезное
Смотреть что такое «Синовиальная оболочка» в других словарях:
СИНОВИАЛЬНАЯ ОБОЛОЧКА — нежная, тонкая, но плотная перепонка, выстилающая внутреннюю сторону сумочной связки суставов; выделяет синовиальную жидкость, желтого цвета, служащую для уменьшения трения между суставными концами костей. Словарь иностранных слов, вошедших в… … Словарь иностранных слов русского языка
СИНОВИАЛЬНАЯ ОБОЛОЧКА — СИНОВИАЛЬНАЯ ОБОЛОЧКА, см. Суставы … Большая медицинская энциклопедия
Синовиальная оболочка — I Синовиальная оболочка (membrana synovialis; синоним синовиальная мембрана) представляет собой слой эндотелиальных клеток и подлежащей рыхлой неоформленной волокнистой соединительной ткани; выстилает полость сустава, сухожильное влагалище или… … Медицинская энциклопедия
синовиальная оболочка — (membrana synovialis, PNA; stratum synoviale, LNH; син.: синовиальная мембрана, синовиальный слой) слой эндотелиальных клеток и подлежащей рыхлой неоформленной волокнистой соединительной ткани, выстилающий полость сустава, сухожильное влагалище… … Большой медицинский словарь
Синовиальная оболочка — внутренний слой суставной сумки или костно фиброзного канала, в котором проходит сухожилие мышцы. С. о. образована соединительной тканью и выстлана эндотелием (См. Эндотелий); продуцирует синовиальную жидкость (См. Синовиальная жидкость) … Большая советская энциклопедия
Синовиальная оболочка — (мед.) см. Сустав и Сухожилие, болезни их … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Мембрана Синовиальная, Оболочка Синовиальная (Synovial Membrane, Synovium) — внутренний слой суставной капсулы, имеющий множество обращенных в полость сустава синовиальных ворсинок, богатых кровеносными сосудами. Синовиальная мембрана покрыта слоем синовицитов, которые секретируют синовиальную жидкость, смазывающую и… … Медицинские термины
МЕМБРАНА СИНОВИАЛЬНАЯ, ОБОЛОЧКА СИНОВИАЛЬНАЯ — (synovial membrane, synovium) внутренний слой суставной капсулы, имеющий множество обращенных в полость сустава синовиальных ворсинок, богатых кровеносными сосудами. Синовиальная мембрана покрыта слоем синовицитов, которые секретируют… … Толковый словарь по медицине
синовиальная мембрана — (membrana synovialis, PNA) см. Синовиальная оболочка … Большой медицинский словарь
Синовиальная жидкость — синовия (от греч. sýn вместе и лат. ovum яйцо) (в анатомии), прозрачная тягучая желтоватая жидкость, заполняющая полости суставов, синовиальных влагалищ и сумок; увлажняет суставные (хрящевые) поверхности костей и внутреннюю оболочку… … Большая советская энциклопедия
Синовит коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Коленный сустав окружен плотной соединительнотканной капсулой (сумкой), которая, не ограничивая движения, обеспечивает целостность сочленения. Сумка с внутренней стороны покрыта синовиальной оболочкой, вырабатывающей жидкость, которая служит для уменьшения трения и улучшает амортизацию при движении. Синовит коленного сустава – это воспаление синовиальной оболочки, характеризующееся накоплением экссудата в суставной сумке.
Рассказывает специалист ЦМРТ
Дата публикации: 11 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины синовита коленного сустава
Синовит коленного сустава не является самостоятельным заболеванием – это последствие других патологических процессов (болезней, травматических повреждений), протекающих в организме.
Причины развития синовита делят на две группы: инфекционные и неинфекционные (асептические).
Симптомы синовита коленного сустава
Клиническая картина синовита колена зависит от формы воспаления.
К общим симптомам синовита коленного сустава относятся:
Неинфекционная форма синовита развивается медленно. Первый признак – это дискомфортные ощущения в области пораженного колена, которые обусловлены повышенным давлением жидкости на структуры сочленения. Постепенно присоединяются остальные симптомы.
Инфекционный синовит начинается остро с симптомами интоксикации: подъем температуры до высоких цифр, головная боль, озноб, слабость, тошнота, рвота. Местно в области колена кожа гиперемирована, горячая на ощупь, пальпация вызывает резкую боль.
Стадии развития синовита коленного сустава
Выделяют 4 стадии прогрессирования синовита:
Как диагностировать
Диагноз ставится на основании жалоб, данных анамнеза пациента, результатах клинического осмотра. Для уточнения диагноза с целью выбора тактики лечения применяют следующие лабораторные и аппаратные методы обследования:
СИНОВИАЛЬНАЯ ОБОЛОЧКА
СИНОВИАЛЬНАЯ ОБОЛОЧКА [membrana synovialis (PNA); stratum synoviale (JNA, BNA); син. синовиальная мембрана] — пласт специфически организованной соединительной ткани, выстилающий суставную полость, а также полости синовиальных сумок и синовиальных влагалищ сухожилий. С. о. образует синовиальные складки (plicae syno-viales) и синовиальные ворсины (villi synoviales), обращенные в суставную полость. С. о. состоит из клеток, волокон, основного вещества и содержит кровеносные и лимфатические сосуды, нервные волокна и окончания.
В С. о. различают три слоя: покровный, выстилающий синовиальную полость, и два волокнистых — поверхностный коллагеново-эластический, подлежащий покровному, и глубокий коллагеново-эластический, вплетающийся в фиброзную оболочку. Под нек-рыми участками глубокого коллагеново-эластического слоя имеются значительные скопления жировой ткани.
Покровный слой С. о. в отличие от эндотелия сосудов или мезотелия серозных оболочек, являющихся однослойной клеточной выстилкой, представляет собой специфически дифференцированную поверхностную часть С. о. В состав покровного слоя входят поверхностно расположенные клетки — синовиоциты, основное вещество, а также кровеносные капилляры, нервные волокна и окончания.
Синовиоциты располагаются на разных уровнях по отношению к поверхности синовиальной оболочки, т.к. базальная мембрана отсутствует, и основное вещество наряду с синовиоцитами ограничивает суставную полость.
Волокнистые слои в отличие от рыхлой соединительной ткани (см.) имеют четко упорядоченные пучки коллагеновых и эластических волокон, направление к-рых в поверхностном волокнистом слое совпадает с основными векторами смещения оболочки при движениях (рис. 1, а), в глубоком (рис. 1,6) — волокна вплетаются в фиброзную оболочку, обеспечивая фиксацию С. о., а также сохранение конфигурации и объема суставной полости.
Среди синовиоцитов, являющихся органоспецифической разновидностью клеток фибробластического ряда, различают макрофагальные синовиоциты (А-клетки), продуцирующие ферменты и способные к фагоцитозу, фибробластические синовиоциты (В-клетки), продуцирующие гиалуроновую к-ту (см. Гиалуроновые кислоты) — специфический компонент синовиальной жидкости, и промежуточные формы синовиоцитов (С-клетки), являющиеся, по-видимому, предшественниками А- и В-клеток. Кроме того, в покровном и волокнистых слоях С. о. всегда присутствуют тканевые макрофаги (см.), фибробласты, плазматические клетки (см.), тучные клетки (см.), мононуклеарные клетки крови (см.), к-рые в совокупности обеспечивают иммунную и барьерную функцию С. о. Тканевые макрофаги и макрофагальные синовиоциты также принимают участие в подготовке крупномолекулярных частиц и клеток к выведению из суставной полости. Активная роль в этом принадлежит лизосомальным ферментам этих клеток.
С. о. богата кровеносными сосудами (рис. 1, в), к-рые проникают со стороны подлежащих тканей и распределяются в ее толще, включая и покровный слой. Суставная полость отделена от кровеносного русла только клетками и основным веществом покровного слоя С. о. и стенкой капилляра. В совокупности они образуют гематосиновиальный барьер, через к-рый осуществляются обменные процессы между кровеносным руслом и суставной полостью. Имеется три основных пути транскапиллярного транспорта: через фенестрированные участки эндотелия, через цитоплазму эндотелиоцитов путем образования и перемещения цепочки везикул, а также через основное вещество в зоне контакта эндотелиоцитов. Между покровным слоем и суставной полостью обменные процессы осуществляются через цитоплазму синовиоцитов или основное вещество (рис. 2). Из кровеносного русла в суставную полость в норме проникают электролиты и белки с невысокой молекулярной массой, в т. ч. ферменты. Из суставной полости в кровь кристаллоид-ные р-ры всасываются весьма интенсивно, коллоидные — значительно медленнее и в прямой зависимости от величины молекул коллоида (коллоидные частицы, близкие по размерам к молекуле глобулина, через гематосиновиальный барьер не проникают, а выводятся через лимф, русло).
Лимф, капилляры располагаются в волокнистых слоях С. о. вплоть до покровного слоя. Суммарная площадь лимф, русла превышает таковую кровеносного русла почти вдвое. Существует мнение, что пути транспорта метаболитов для эндотелия лимф, капилляров те же, что и для эндотелия стенки кровеносных капилляров. Лимф, русло обладает выраженной дренажной функцией; через лимф, русло из суставной полости выводятся вода, белки, коллоидные частицы и клетки, подвергшиеся предварительному лизису.
С. о. иннервируется, как и другие структуры сустава, смешанными спинномозговыми нервами, несущими в своем составе симпатические волокна.
Морфологическая и функциональная общность таких компонентов сустава, как синовиальная оболочка, синовиальная жидкость (см.) и суставной хрящ, позволила выделить понятие «синовиальная среда сустава».
При различных заболеваниях, повреждениях и опухолевых процессах суставов (см.), синовиальных сумок (см.) и сухожильных влагалищ (см. Синовиальные влагалища сухожилий) С. о. может вовлекаться в патологический процесс (см. Артриты, Бурсит, Синовиома, Синовит, Тендовагинит).
См. также статьи, посвященные отдельным заболеваниям, при к-рых в процесс вовлекаются суставы, напр. Ревматизм, Ревматоидный артрит, Рейтера болезнь и др.
Библиография: Павлова В. Н. Синовиальная среда суставов, М., 1980, библиогр.; Hamerman D. а. Barland P. Structure and function of the synovial membrane, Bull, rheum. Dis., v. 16, p. 396, 1966, bibliogr.; W a s s i- 1 e v W. Elektronemikroskopische und histochemische Untersuchungen zur Ent-wicklung des Kniegelenkes der Ratte, Z. Anat. Entwickl.-Gesch., Bd 137, S. 221, 1972.
МРТ синовиальных складок колена
МРТ диагностика синовиальных складок коленного сустава
Филистеев Павел Анатольевич, заведующий отделением МРТ диагностического центра MED-7, врач отделения рентгеновской диагностики и томографии ФГБУ «Центральная клиническая больница с поликлиникой » Управления делами Президента РФ
Синовиальные складки коленного сустава являются частью его нормальной анатомии и иногда способны вызывать клинические проявления. Магнитно-резонансная томография (МРТ) и МР-артрография позволяют неинвазивно оценить состояние синовиальных складок, провести дифференциальную диагностику причины болевого синдрома в коленном суставе. Синовиальные складки на МР-изображениях выглядят как линейные гипоинтенсивные тяжи на фоне окружающей жидкости и жира. Т2- и протонно-взвешенные импульсные последовательности с подавлением МР-сигнала от жировой ткани признаны оптимальными для визуализации синовиальных складок.
Введение
Складка коленного сустава представляет собой дупликатуру синовиальной оболочки, выстилающей полость сустава. Структура синовиальных складок тонкая, пленчатая, с зонами васкуляризации. С эмбриогенетической точки зрения складки являются частично рудиментированными синовиальными мембранами и обнаруживаются в коленных суставах здоровых людей. Точная функция синовиальных складок неизвестна. Ряд авторов считает, что синовиальные складки подобно глазным векам способствуют улучшению смазки сустава синовиальной жидкостью.
Наиболее часто возникают изменения медиопателлярной складки, однако точная оценка распространенности ССС затруднена по причине отсутствия четких критериев диагностики.
На МРТ интактные синовиальные складки представляют собой тонкие гипоинтенсивные линейные структуры, исходящие из синовиальной выстилки. Их визуализация значительно улучшается при наличии жидкости в суставе (суставного выпота, крови или контрастного препарата при проведении МР-артрографии).
Эмбриогенез
В настоящее время распространено мнение, что коленный сустав первоначально состоит из трех отсеков – медиального, латерального и супрапателлярного, разделенных синовиальными перегородками. Неполное рассасывание этих перегородок приводит к формированию хорошо развитых синовиальных складок, занимающих пространство между дистальными отделами эпифиза бедренной кости и проксимальными отделами большеберцовой кости. Внутриутробное движение в коленном суставе у плода может одновременно способствовать рассасыванию складок и формированию полости сустава. Эта теория позволяет объяснить наличие супрапателлярной и инфрапателлярной складок, но безосновательна для латеральной и медиальной складок, так как пателло-феморальный сустав ни на одном из этапов эмбриогенеза не разделен на полости в плоскости этих складок (то есть, во фронтальной). Эмбриологические работы S. Ogata и H.K. Uhthoff показали, что медиопателлярнная складка не является остатком синовиальной перегородки. Вероятно, она имеет мезенхимальное происхождение и связана с внутриутробной латерализацией надколенника, о чем говорит преобладание мезенхимы именно в медиопателлярной зоне.
Возможности МРТ в диагностике синовиальных складок
Синовиальные складки на МР-изображениях выглядят как гипоинтенсивные тяжи на фоне жидкости и жира по периферии. Наиболее информативными импульсными последовательностями в диагностике синовиальных складок из-за высокого сигнала от жидкости признаны градиентные Т2-взвешенные импульсные последовательности, а также Т2- или протонно-взвешенные последовательности с использованием жироподавления. МР-артрография применима в случае недостаточного количества внутрисуставной жидкости и наличии выраженных клинических симптомов манифестирующей складки. Контрастный агент обеспечивает высокий межтканевой контраст суставных поверхностей, растягивает капсулу сустава, что в совокупности помогает визуализировать все складки коленного сустава, верифицировать или исключить их патологические изменения.
Размеры и морфологическая перестройка синовиальных складок не являются достоверным признаком их клинической значимости. При наличии стойких клинических симптомов и отсутствии других возможных причин похожего симптомокомплекса (например, повреждения медиального мениска или внутренней боковой связки, пателло-феморального артроза, артроз медиальных отделов сустава) характерными признаками синдрома патологической складки является локальный синовит, эрозии суставного хряща надколенника и пателлярной поверхности бедренной кости.
Супрапателлярная складка
В литературе существует несколько синонимов супрапателлярной складки: супрапателлярная перегородка, верхняя складка, надколенниковая складка.
Супрапателлярная складка локализована между супрапателлярной сумкой и полостью коленного сустава, имеет косо-нисходящий ход, начинаясь от синовиальной оболочки на передней поверхности метафиза бедра и заканчиваясь в области задней части сухожилия четырехглавой мышцы в зоне прикрепления к надколеннику. До конца 4 месяца внутриутробного развития плода супрапателлярная складка полностью отделяет полость коленного сустава от супрапателлярной сумки, а уже к концу 5 месяца ее форма не отличается от таковой у взрослого человека.
Считается, что ключевым фактором, обеспечивающим степень редукции складки, является механический. В зависимости от объема движений в коленном суставе может сформироваться как небольшая перфорация в складке, так и ее частичное или полное отсутствие. T. Zidorn классифицировал степень «развития», или более точно – редукции, супрапателлярной складки на 4 группы в зависимости морфологических особенностей:
МР-томограмма коленного сустава в Т2 В.И., сагиттальная плоскость
При II типе складки зоны ее перфорации, обеспечивающие циркуляцию суставной жидкости в область заворота, получили название ворот.
Супрапателлярная складка персистирует очень часто – до 89% случаев по данным аутопсий. При МРТ коленного сустава складка лучше всего определяется в сагиттальной плоскости как линейный гипоинтенсивный тяж, кзади и сверху от надколенника.
При артроскопии полностью нередуцированную супрапателлярную складку можно заподозрить только по уменьшению объема супрапателлярного кармана. Иногда диагноз устанавливается случайно при пункции сустава, когда инъекционная игла оказывается в супрапателлярной сумке, а не в полости сустава.
Инфрапателлярная складка
Инфрапателлярная складка, или ligamentum mucosum – самая распространенная складка коленного сустава. Ее формирование происходит с 8 по 12 неделю гестации и зависит от степени инволюции примитивной эмбриональной мембраны, разделяющей медиальные и латеральные отделы сустава. Форма складки легла в основу ее артрокопической классификации S. Kim and W. Choe:
Инфрапателлярная складка начинается в передних отделах межмыщелкового углубления бедренной кости, расширяется вперед и вниз, прикрепляется к нижнему полюсу надколенника. Толщина складки широко варьирует от субмиллиметровой вплоть до размера передней крестообразной связки.
Инфрапателлярную складку легко обнаружить на сагиттальных МР-томограммах, как линейную гипоинтенсивную структуру, идущую через жировое тело Гоффа в плоскости, параллельной передней крестообразной связке. В ряде случаев, особенно у пациентов с полным разрывом передней крестообразной связки, хорошо развитая инфрапателлярная складка может симулировать ее сохраненные пучки. Также необходимо проводить дифференциальную диагностику инфрапателлярной складки с локальным узелковым синовитом, послеоперационными изменениями и свободным телом в области жировой подушки Гоффа. Осведомленность врачей-рентгенологов о существовании данной анатомической структуры позволяет в большинстве случаев поставить правильный диагноз.
Медиопателлярная складка
Медиопателлярную складку также называют медиальной складкой, синовиальной надколенниковой складкой, крыловидной складкой, пателлярным мениском, синовиальным выступом. Медиопателлярная складка начинается в области медиальной стенки коленного сустава, идет косо вниз и вплетается в синовий вокруг жирового тела Гоффа. Она может соединяться с супрапателлярной складкой, но чаще имеет раздельное прикрепление. В случае избыточного развития, медиопателлярная складка может распространяться на медиальную поверхность блока бедерной кости и медиальную фасетку надколенника.
МР-томограммы, аксиальная плоскость, протонно-взвешенный режим с подавлением сигнала от жировой ткани
J. Sakakibara, основываясь на форме и величине, выделил 4 типа медиопателлярной складки:
Данная классификация получила всеобщее признание и одобрение, так как проста в использовании и клинически востребована. Типы A и B медиопателлярной складки бессимптомны. Типы C и D могут ущемляться между медиальным мыщелком бедренной кости и надколенником с последующим утолщением и уплотнением, повреждая хрящ в области пателло-феморального сочленения. Основным механизмом воздействия складки является компрессия суставного хряща медиальной фасетки надколенника при сгибании и пателлярной поверхности медиального мыщелка бедренной кости при разгибании. Ряд авторов придерживается точки зрения, что фенестрированная медиопателлярная складка (тип D) чаще вызывает повреждение (импинджмент) суставного хряща медиальных отделов пателло-феморального сустава.
Для визуализации медиопателлярной складки с помощью МРТ наиболее информативными считают Т2- или протонно-взвешенные изображения в сагиттальной и аксиальной плоскости с использованием режима жироподавления или без него. Медиопателлярная складка имеет низкий МР-сигнал и без труда распознается в типичном месте на фоне небольшого количества внутрисуставной жидкости. С другой стороны, следует всегда обращать внимание не только на размер складки и ее расположение относительно медиального мыщелка, но также на состояние суставного хряща в медиальной фасетке надколенника, мыщелке бедра и на жалобы пациента. При массивном внутрисуставном выпоте может произойти боковое смещение складки, осложняющее дифференциальную диагностику типов B и С. Крупный размер медиопателлярной складки может затруднить осмотр медиальных отделов сустава при артроскопии.
Латеральная пателлярная складка
Схематическое изображение анатомических структур латерального кармана коленного сустава (норма)
Латеральная пателлярная складка – наиболее редко встречающаяся складка коленного сустава. Чаще всего она имеет продольную форму, очень тонкая и расположена на 1-2 см латеральнее надколенника.Латеральная пателлярная складка берет свое начало на латеральной стенке и прикрепляется к инфрапателлярному жировому телу. S. Ogata и H.K. Uhthoff выдвинули гипотезу, что редкая персистенция латеральной пателлярной складки связана с латеральным смещением надколенника, не оставляющим места для нее в латеральном кармане. Латеральная складка может затруднять проведение артроскопии коленного сустава через передне-латеральный доступ.
Латеральную пателлярную складку не следует путать с более часто встречающимися крыловидной, верхнелатеральной, поперечной дугообразной складками.
Латеральная крыловидная складка расположена вплотную к надколеннику по наружной стенке, верхнелатеральная складка представляет собой разновидность дислоцированной кнаружи супрапателлярной складки. Поперечная дугообразная синовиальная складка часто обнаруживается на стыке вертикальной и переднезадней частей латерального кармана.
Патогенез и клинические проявления
МР-томограмма коленного сустава
Пациент А., 18 лет. МР-томограмма коленного сустава, протонно-взвешенный режим с подавлением жира (аксиальная плоскость) и артроскопические слайды. Жалобы на боль во внутренних отделах коленного сустава. Определяется удлинение, утолщение, фибрилляция медиальной пателлярной складки, которая достигает медиального мыщелка бедра (тип С по Sakakibara). Стрелкой указана зона «растрескивания» и хондромаляции суставного хряща медиальной фасетки надколенника.
Синдром медиопателлярной складки чаще диагностируется у подростков, чем у взрослых, в связи с более редким сопутствующим поражением менисков и связок. Наиболее типичным является возникновение симптомов после тупой травмы колена. Основной жалобой пациентов являются боли в медиальных отделах сустава, которые могут возникать как при нагрузке, так и в покое, и усиливаются при повторяющемся сгибании/разгибании. Боль локализуется кнутри от надколенника, выше линии суставной щели коленного сустава. Неспецифические признаки включают крепитацию, выскакивание, щелчки, псевдозаклинивание и выпот. Дифференцировать ССС чаще всего приходится с разрывом медиального мениска и пателлярной нестабильностью. В случае пальпации медиальнее надколенника плотного болезненного тяжа диагноз синдрома медиопателлярной складки становится более вероятным.
МР-томограмма коленного сустава (сагиттальная плоскость)
МР-томограмма коленного сустава (сагиттальная плоскость) в режиме Т2- взвешенности с жироподавлением до контрастирования (А) и Т1-взвешенности после внутривенного введения контрастного препарата (Б). Определяется полностью нередуцированная супрапателлярная складка с формированием замкнутой супрапателлярной сумки. Отмечается утолщение синовиальной оболочки сумки (признаки бурсита), пролабирование нижнего полюса сумки в верхние отделы пателло-феморального сочленения с явлениями компрессии.
Как правило, оба патологических состояния встречаются при полностью нередуцированной складке (I тип) с формированием замкнутой супрапателлярной (субквадриципитальной) полости.
Латеральная пателлярная складка встречается крайне редко и обычно асипмтоматична. Клинические и МР-признаки латерального ССС идентичны таковым при синдроме медиопателлярной складки. Проявлениями латерального ССС могут быть болезненность в латеральной области сустава и щелчки. Пальпируемый жгутоподобный болезненный тяж соответствующей локализации является патогномоничным симптомом.
Лечение
На первом этапе лечения ССС обычно применяют консервативные методики, такие как ограничение физической активности, массаж, физиотерапию, растяжение подколенных мышц и укрепление четырехглавой мышцы бедра. Медикаментозная терапия заключается в накожном, пероральном или внутрисуставном введении нестероидных противовоспалительных препаратов и кортикостероидов.
В случае неэффективности консервативной терапии выполняется артроскопическая резекция синовиальной складки. Радикальная операция предполагает полное удаление складки от основания. При нерадикальной операции, например, при разделении складки ножницами, может произойти ее самостоятельная репарация с повторным возникновением симптомов.
Интересным представляется исследование D.S. Tearse с соавт., который по данным выполненных 3000 артроскопий коленного сустава обнаружил латеральные складки у 21 пациента. Из них 14 были утолщены, фиброзно изменены и коррелировали со степенью выраженности жалоб. У 13 пациентов резекция складки сопровождалась полным выздоровлением.
Заключение
Синовиальные складки коленного сустава являются его естественными составляющими и могут наблюдаться в норме при отсутствии клинической симптоматики. Основной причиной развития синдрома синовиальной складки является медиопателлярная складка. Несмотря на неоднозначность клинических и МР-признаков ССС, выявление измененной синовиальной складки должно рассматриваться как одна из возможных причин болевого синдрома в области коленного сустава, требующего специфического лечения.