Что такое спондилопатия позвоночника
Спондилопатия
Вместе с кровообращением и нервно-мышечной структурой позвоночник представляет собой единую систему, которая очень быстро реагирует на любую патологию в организме. Кроме того, она регулирует функции периферических нервов и внутренних органов. Когда в позвоночнике начинаются дегенеративные изменения, деятельность всего организма нарушается. Спондилопатия — это общее обозначение патологий позвоночника, которые проявляются в виде дистрофических изменений в позвоночном столбе с болевым синдромом и ограничением подвижности.
Что такое спондилопатия?
Спондилопатия — это патологическое состояние костно-мышечного аппарата с дистрофическими и дегенеративными изменениями. Заболевание приводит к ухудшению подвижности позвоночника, болям и нарушением периферического кровообращения. Также возможно защемление нервных окончаний и капилляров.
Данной патологии особенно подвержены люди после 35 лет. Без своевременного и квалифицированного лечения хрящевая и костная ткань позвоночного столба могут полностью разрушиться. Поэтому не стоит затягивать с обращением к специалисту.
Существует несколько видов спондилопатии:
— воспалительная — развивается на фоне остеомиелита и туберкулезных процессов;
— дегенеративная — сопряжена с осложнениями остеохондроза;
— инволютивная — начинается при изменении гормонального фона у пациентов старше 50 лет;
— остеопоротическая — опасный вид, приводит с тяжелым патологическим изменениям;
— цервикальная — шейная остеопатия;
— спондилопатия грудного отдела — встречается не часто, поскольку в этом отделе позвоночника нет яркой подвижности позвонков;
— поясничная — самая распространенная форма.
Также спондилопатии классифицируются следующим образом:
— неврогенная;
— диспластическая;
— травматическая;
— табетческая;
— метаболическая или дисгормональная;
— при паразитарных или инфекционных патологиях;
— с поражением межпозвоночных дисков.
Причины возникновения
Причинами развития патологии могут быть:
— Травмы — когда повреждаются кости и мягкие ткани в позвоночнике и в связочном аппарате, запускаются патологические процессы.
— Нарушения в обменных процессах — гормональные сбои, авитаминоз, снижение функциональности щитовидной и паращитовидной желез.
— Вирусные и бактериальные инфекции — в процессе своей жизнедеятельности микроорганизмы выделяют токсины, которые повреждают ткани мышц и костей.
— Наследственность.
— Чрезмерные нагрузки — в группе риска профессиональные спортсмены и работники физического труда.
Симптомы и признаки
Клинические проявления заболевания зависят от формы патологии:
— Если повреждены межпозвоночные диски, больной жалуется на боль в спине, напряженность мышц, скованность в движениях.
— Если заболевание вызвано инфекциями или паразитами, подвижность позвоночника ограничивается, присутствуют симптомы интоксикации.
— Если нарушены обменные процессы, развивается деформация позвонков, смещение, у пациента колеблется вес, имеются остеофиты.
— При возрастных нарушениях в процесс вовлекается скелетная мускулатура, может формироваться кифоз, сколиоз.
Какой врач лечит?
Заболевание лечит врач-ортопед, возможно потребуется консультация невролога и ревматолога.
Методы диагностики
Чтобы определить вид спондилопатии, нужно пройти специфическое обследование:
— МРТ;
— УЗИ;
— рентгенография;
— дуплексное сканирование;
— топографию позвоночника;
— компьютерную электроэнцефалографию;
— анализ крови;
— бактериологическое исследование;
— гормональные тесты;
— миелография;
— возможно потребуется комплексное обследование организма.
Методы лечения
Для лечения сопндилопатии используются следующие группы медикаментов:
— НВПС;
— анальгетики;
— миорелаксанты;
— хондропротекторы;
— гормоны.
При неэффективности консервативного лечения может быть проведена операция.
Результаты
При своевременном обращении к специалисту и при грамотной терапии состояние пациента может существенно улучшиться. К сожалению, от возрастной спондилопатии избавиться невозможно, но можно замедлить разрушение костных структур.
Реабилитация и восстановление образа жизни
После снятия острого процесса, специалист может назначить:
— электрофорез;
— магнитотерапию;
— бальнеотерапию;
— грязи, парафин, озокерит;
— тракции;
— радоновые ванны;
— массаж;
— ЛФК.
Также возможно использование альтернативной медицины:
— мануальная терапия;
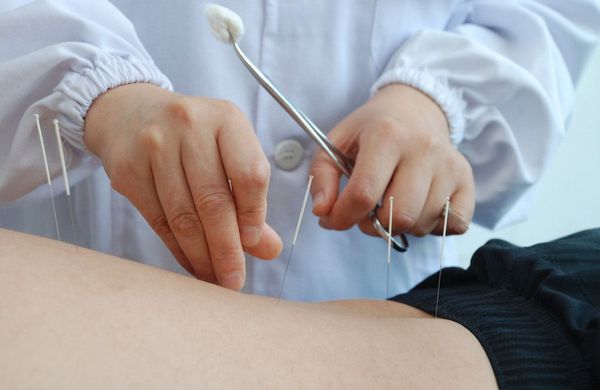
— акупунктура;
— фармакопунктура;
— апитерапия;
— фитолечение;
— гирудотерапия.
Образ жизни при спондилопатии
Если поставлен диагноз спондилопатия, больному рекомендуется:
— не подвергать организм сильным нагрузкам на позвоночный столб;
— избегать травм, а при их наличии доводить лечение до конца;
— следить за уровнем гормонов и сахара в крови;
— регулярно посещать врача для планового осмотра.
Без своевременного лечения спондилопатия может привести к существенному снижению подвижности. Также не исключено сдавление нервов и кровеносных сосудов.
Спондилит позвоночника: симптомы и лечение
Спондилит – воспалительное заболевание позвоночного столба, достаточно часто инфекционной природы, при котором происходит первичное разрушение тел позвонков. Прогрессирование болезни приводит к деформации позвоночника, необходимости лечения спондилолистез
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Спондилит – достаточно редкое заболевание, поражающее людей различного возраста и не имеющее четкой симптоматики на ранней стадии развития. Характерные боли, слабость, ограничения подвижности, нарушения осанки, неврологические симптомы отмечаются, как правило, когда деформированы два или более позвонков. Доминирующими факторами риска развития воспалительных процессов считаются генетические наследственные предпосылки, травматические повреждения позвоночного столба, существенное снижение иммунитета.
Причины возникновения заболевания
По этиологии возникновения заболевания классифицируют специфический и неспецифический спондилит.
К специфической категории относятся инфекционные возбудители, которые с кровотоком разносятся по всему организму, в том числе суставам и костным тканям. Это микобактерии туберкулеза, трихомонада, сифилиса, бруцелла, гонорейный гонококк и золотистый стафилококк, стрептококк, кишечные палочки, возбудители тифа, оспы, чумы. В некоторых случаях отмечается провоцирование недуга грибковыми клетками (псориаз, дерматит, лишай и пр.) или ревматизмом.
К неспецифическим причинам относятся: гематогенный гнойный спондилит, анкилозирующий спондилоартрит или заболевание Бехтерева и другие.
Виды специфического спондилита
Туберкулезный вид заболевания образуется при попадании в организм бактерий, распространения их гематогенным или лимфогенным путем и обоснования в губчатом веществе костных тканей позвонков. Благоприятной средой для обоснования туберкулеза считаются посттравматические нарушения в скелете или хронические деформации.
Особенностью туберкулезного спондилита является поражение шейного или грудного сегментов позвоночника, образование одиночных гнойных абсцессов, развитие парезов или полного паралича верхних конечностей (чаще всего необратимых), остроконечного горба. Деформация грудной клетки вызывает сбои в дыхательной и сердечно-сосудистой системе, а распространение гноя в субарахноидальном пространстве – воспаление спинного мозга.
Бруцеллезный спондилит характеризуется поражением поясничного участка позвоночника практически без абсцессирования. На рентгенографических снимках выглядит как мелкоочаговая деструкция костных тканей тел позвонков. Диагностируется при помощи серологического исследования.
Сифилитическое поражение позвоночника встречается достаточно редко, обосновывается в шейных позвонках и носит характер гуммозного остеомиелита. При расплющивании и расплавлении тел позвонков образуется компрессия нервных корешков и спинного мозга, что провоцирует неврологические нарушения.
При тифозном спондилите деформируются, как правило, два смежных позвонка и скрепляющий их межпозвонковый диск. Локализация процессов происходит чаще всего в грудопоясничных и пояснично-крестцовых сочленениях. Разрушение костей скелета происходит очень быстро, с образованием множественных гнойных очагов.
Актиномикотический (грибковый) спондилит в большей мере поражает надкостницу тел позвонков грудного отдела. Через точечные свищи и гнойные очаги выделяются белесые крошковатые вещества.
Для асептического травматического заболевания характерен период «мнимого благополучия», когда последствия травмы и все последующие заметные симптомы проходят, однако патологические изменения не прекращаются и постепенно переходят в хронические процессы, такие как: развитие сутулости, кифоз Шейермана Мау, другие нарушения осанки, лечение которых нередко требует хирургического вмешательства. Некроз костных тканей продолжается вплоть до острого рецидива болезни.
Виды неспецифического спондилита
Гематогенное гнойное заболевание или остеомиелит позвоночного столба – гнойно-некротический процесс в костных тканях, при котором поражается надкостница, губчатое вещество, костный мозг, а также окружающие их мягкие ткани.
Спондилит сопровождается сильными болевыми синдромами и протекает очень быстро и бурно. Гнойные абсцессы и свищи чаще всего образуются в самых подвижных частях позвоночника (шейном и поясничном отделах), быстро распространяются на смежные хрящевые соединения и позвонки. Достаточно часто болезнь провоцирует образование секвестрированных межпозвоночных грыж, лечение которых возможно только оперативным методом.
Анкилозирующий спондилит или заболевание Бехтерева – хроническое системное поражение суставов преимущественно крестцово-подвздошного сочленения и паравертебральных мягких тканей, реже грудинно-ключичных и реберных хрящевых соединений. Воспалительные процессы имеют иммунологическую этиологию.
Характерной особенностью болезни является вялотекущее течение и постепенное распространение из поясничного и тазобедренного отдела вверх, окостенение хрящевых тканей и сращивание позвонков в одну монолитную неподвижную кость. Болезнь Бехтерева может протекать бессимптомно годами, тревожа только ноющими болями в пояснице (по симптомам может выполняться лечение люмбалгии), которые усиливаются после физических нагрузок, или скованностью движений. Прогрессирование болезни негативно сказывается на работе внутренних органов, вызывает компрессию нервных корешков, кровеносных сосудов и мягких тканей.
Лечение заболевания
Лечение спондилита назначается после проведения рентгенограммы, необходимых клинических и лабораторных исследований, для детализации патологического участка может проводиться МРТ или КТ исследование.
Терапия заболевания назначается в зависимости от возбудительных причин и состоит из:
Антибиотики – для подавления инфекционных возбудителей.
Анальгетики – для снятия или уменьшения болей.
Нестероидные противовоспалительные препараты – для снятия воспаления и отеков мягких тканей.
Миорелаксанты – для снятия спазмов и расслабления мышечных тканей.
Витамины группы В и антидепрессанты – для улучшения самочувствия и общего состояния организма.
Состояние покоя, ограничение физических нагрузок, возможно корсетотерапия в первоначальном остром периоде заболевания.
Постель пациента должна быть ровной и жесткой, рекомендуется отказаться от подушек и валиков под шею. В дальнейшем допускается использование тонкой подушки.
Больному требуется постоянный эмоциональный комфорт, полноценное сбалансированное питание и качественный сон в удобной позе.
Подключается после того как минует острый период. Для пациента разрабатывается индивидуальный комплекс упражнений, с ограниченной или умеренной нагрузкой на шею, спину и грудную клетку. Проводится небольшими сеансами (не более 30 мин) два раза в день. Позволяет сохранить подвижность позвоночного столба, скорректировать нарушения осанки.
Дыхательные гимнастики по типу К. Шрот или подобные ей позволяют приостановить разрушение позвоночника, улучшить циркуляцию крови во внутренних органах, улучшить общее состояние здоровья.
Глубокие прогревания патологических участков позволяют существенно снизить боль, расслабить мышечные ткани, снять ограниченность движений.
Полезно плавание, водные процедуры, умеренное закаливание.
Хороший результат показывает лечение методами мануальной терапии: иглоукалывание, акупунктура, прогревание, рефлексотерапия, плантарный массаж доктора Бобыря и пр.
Рассматривается только как крайняя мера при неэффективности консервативного лечения или тяжелом состоянии больного, требующем немедленного вмешательства. Как правило, это санация абсцессов и свищей, удаление секвестров, а при необходимости – стабилизация позвоночника металлическими системами.
Что такое поясничный спондилез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пинаева Н. В., невролога со стажем в 23 года.
Определение болезни. Причины заболевания
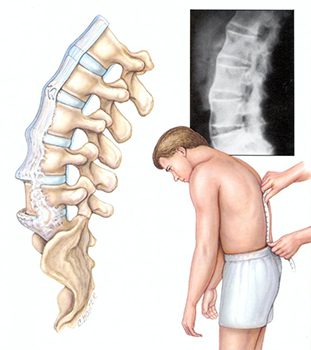
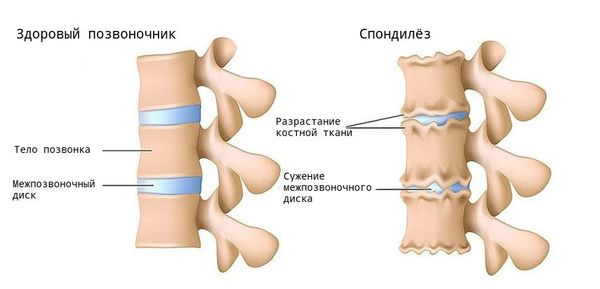
Поясничный спондилёз — осложнение дегенеративных заболеваний позвоночника, которое проявляется изменениями костно-связочных структур поясничного отдела.
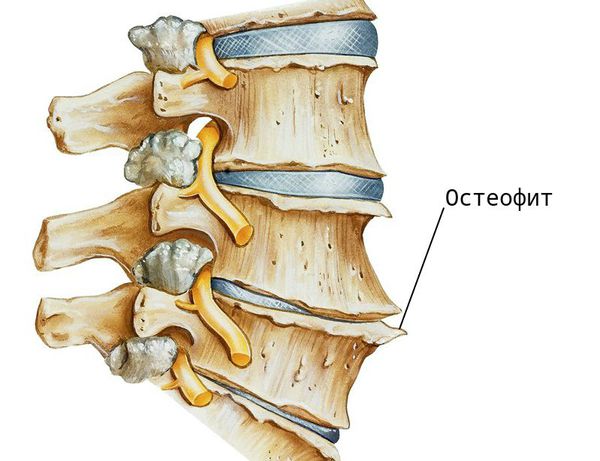
При заболевании на поверхности костной ткани образуются остеофиты — наросты в виде выступов и шипов. К основным причинам их появления относятся деформирующие нагрузки и нарушение обмена кальция в костной ткани.
Заболевание ограничивает движение в поражённом сегменте и причиняет боль. Её характер может быть различным: от периодического дискомфорта в области поясницы и парестезий («мурашек« в ногах, «ложной хромоты«) до частых простреливающих приступов и полной обездвиженности нижних конечностей. Эти симптомы могут возникать и при других заболеваниях, поэтому для постановки диагноза следует обратиться к специалисту — врачу-неврологу.
Согласно исследованию, проведённому в Германии в 2007 году:
У кого чаще всего обнаруживают такую болезнь
Как правило, спондилёз поражает людей старше 40 лет (преимущественно мужчин), однако в последнее время заболевание всё чаще встречаются среди молодёжи. Это вызвано тем, что всё больше молодых людей страдает от патологического искривления позвоночника. В группе риска по развитию спондилёза находятся спортсмены, парикмахеры, продавцы, строители, фермеры, музыканты и люди, чья деятельность связана не только с поднятием тяжестей, но и с вынужденной неудобной позой.
Основные факторы развития спондиллёза:
Кроме того, в организме постоянно идут два противоположных процесса: образование новых клеток и отмирание старых. Соответственно, спондилёз возникает, если механическое воздействие на хрящ больше, чем он может выдержать, и/или он разрушается быстрее, чем восстанавливается.
Симптомы поясничного спондилеза
Клиническая картина
Основной симптом спондилёза — боль в области поражённых позвонков. На начальных стадиях она возникает нечасто и проходит самостоятельно или при незначительном терапевтическом воздействии. В дальнейшем пациенту может потребоваться интенсивное лечение с большими дозами лекарственных препаратов.
Другой тревожный симптом — хруст при движениях в поражённых сегментах. Он появляется из-за патологического соприкосновения сочленений и костных разрастаний.
Деформирующий спондилёз
На запущенных стадиях в результате грубой деформации позвоночника возникает ограничение движений, вплоть до их отсутствия в поражённых отделах и частичного или полного обездвиживания конечности.
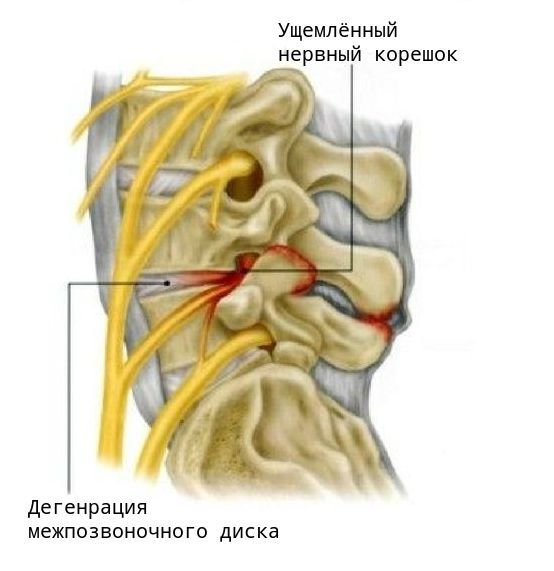
Давление костно-мышечных структур на нервные корешки часто уменьшает или наоборот усиливает чувствительность. При этом возникает онемение или ощущение, похожее на ожог крапивы.
Патогенез поясничного спондилеза
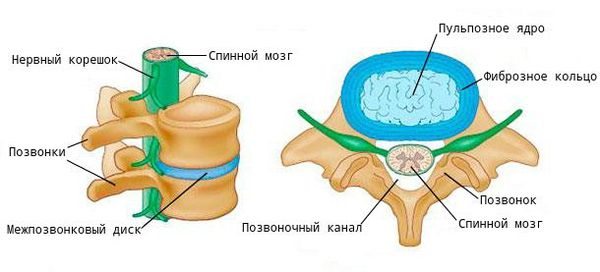
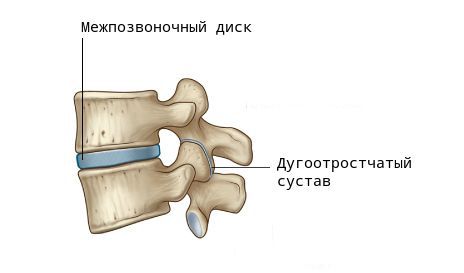
При ходьбе, беге, прыжках и других движениях возникают толчки и сотрясения, воздействующие на позвоночник. В норме межпозвоночные диски (МПД) и мелкие дугоотростчатые (фасеточные) суставы смягчают их и обеспечивают подвижность шейного и поясничного отделов.
Помимо этого, при деградации хрящевой ткани, нарушается выделение цитокинов — молекул, обеспечивающих передачу сигналов между клетками. В результате образуются аутоантитела (соединения, которые борются против клеток организма), и возникает местное воспаление. В ответ на это костная ткань разрастается — формируются остеофиты. Организм «выращивает» их для защиты, чтобы ограничить движения в позвоночнике и уменьшить нагрузку. Выраженные остеофитные комплексы могут обездвижить некоторые отделы, а их воздействие на окружающие мягкие ткани вызывает боль.
Классификация и стадии развития поясничного спондилеза
Виды спондиллёза по происхождению:
Степень тяжести спондилёза оценивают по критериям Minesterium fur Gesundheitswesen. Важный показатель для оценки — высота МПД (у плотнение дисков со временем приводит к её уменьшению):
Осложнения поясничного спондилеза
Чем опасно заболевание
Самое распространённое осложнение поясничного спондилёза — это деформация позвоночного столба, которая приводит к выраженному ограничению движений в нём. Часто пациенты не могут совершить даже элементарные действия, например наклонить туловище вперёд и в сторону или самостоятельно завязать шнурки.
Первым и наиболее характерным проявлением корешкового синдрома является боль в месте сдавления корешка и по ходу соответствующего ему нерва. Болевые ощущения распространяются от позвоночника к ноге. Боль обычно интенсивная, пронизывающая и, как правило, односторонняя. Она возникает в виде «прострелов» в области позвоночника с «отдачей» в разные части тела, либо может быть постоянной, усиливающейся при неосторожном движении, наклоне, подъёме тяжести, даже при кашле или во время чихания.
Приступ боли при корешковом синдроме может быть спровоцирован физическим или эмоциональным напряжением, переохлаждением. Другие проявления синдрома — нарушения чувствительности по ходу определённого нерва, снижение силы мышц и их гипотрофия.
Диагностика поясничного спондилеза
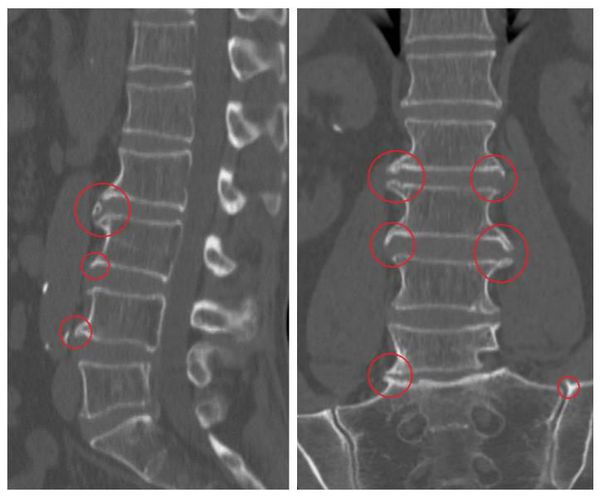
Основной метод диагностики — это рентгенография: на снимках заметно снижение высоты позвоночных дисков, деформация, наличие остеофитов. В зависимости от степени развития заболевания эти признаки прогрессивно увеличиваются.
Диагностика спондилёза не вызывает сложностей, гораздо труднее определить первичную причину патологии. Для этого проводят следующие обследования:
В зависимости от стадии заболевания рентгенологические признаки выражены в разной степени:
Лечение поясничного спондилеза
Консервативные методы лечения при спондилёзе позвоночника
Лечение спондилёза можно разделить на две группы, которые будут зависеть от фазы заболевания:
1. Острая. Медикаментозное лечение спондилёза позвоночника проводится нестероидными противовоспалительными препаратами (НПВС), миорелаксантами и витаминами группы В. Терапия может приводить к побочным эффектам со стороны желудочно-кишечного тракта, поэтому необходимо принимать препараты, регулирующие кислотность (омез, омепразол, нольпаза и др.). На данной стадии эффективным будет физиотерапевтическое лечение: магнитотерапия, лазеротерапия, лечение электрическим током, рефлексотерапия.
Также рекомендованы следующие методы:
Для улучшения состояния важно лечить сопутствующие патологии, которые способны вызывать обострение спондилёза.
Ношение бандажа при болезнях позвоночника
Бандажом обычно называют ортопедические приспособления для беременных и назначаемые пациентам после операции. Их применение при спондилёзе не несёт лечебного эффекта, так как они недостаточно фиксируют позвоночник.
Ношение ортопедического корсета показано в острый период, при болевом синдроме и после операции. Однако необходимо избегать длительного применения, так как это может вызвать атрофию мышц от бездействия, уменьшить их опорную функцию и усугубить симптомы в дальнейшем. Ношение корсета, как и другое лечение, назначает врач.
Мануальная терапия
Иглоукалывание
Диета
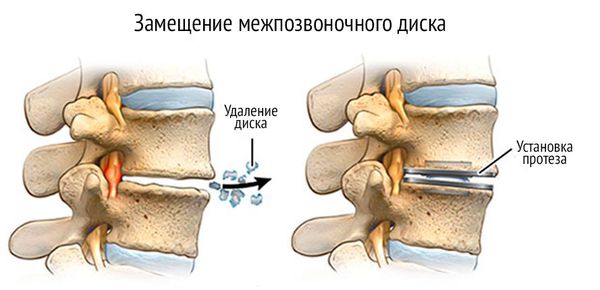
Операция по удалению остеофитов
В случае неэффективности консервативной терапии проводят хирургическое лечение — операцию на позвоночнике. Необходимость операции и тактику проведения определяет нейрохирург, к которому направляет лечащий врач.
Хирургическое вмешательство показано, если:
Важно знать, что операция не приведёт к полному излечению, она только предотвратит дальнейшее ухудшение. Возможны следующих типы хирургических вмешательств:
После операции важную роль играет лечебная физкультура. Она помогает преодолеть атрофию мышц и нормализует кровообращение. Комплекс упражнений ЛФК подбирают в зависимости от степени и характера оперативного вмешательства и времени, прошедшего после него, а также возраста больного и состояния его сердечно-сосудистой системы.
Прогноз. Профилактика
Болевой синдром даже на ранних стадиях значительно снижает качество жизни, а со временем прогрессирующие корешковые синдромы, уменьшение гибкости и ограничение движений в позвоночнике могут стать причиной инвалидности.
На данный момент не существует способа полностью излечить дегенеративные заболевания позвоночника. Снятие болевого синдрома — это лишь временное симптоматическое облегчение. Основная же задача заключается в приостановлении дальнейшего процесса разрушения.
Добиться этого можно лишь регулярными лечебно-профилактическими мероприятиями: