Что такое субхондральное повреждение медиального мыщелка бедренной кости
Болезнь Кенига относится к группе остеохондропатий и представляет субхондральный асептический некроз небольшого клиновидного участка суставной поверхности различных костей (рассекающий остеохондроз).
Рассекающий остеохондроз может поражать все суставы человеческого организма, однако наиболее частой его локализацией является коленный сустав.
Болезнь Кенига в большинстве случаев поражает лиц молодого возраста (18—35 лет), что можно объяснить тем, что в процессе формирования скелета возрастные особенности обусловливают повышенную ранимость не вполне сформировавшихся суставных концов костей к различным воздействиям. Преимущественное поражение коленного сустава объясняется тем, что этот сустав мало защищен от внешних воздействий, часто травмируется, испытывая большие и разнообразные нагрузки в двигательной функции опорно-двигательного аппарата.
Локализуется процесс чаще в области медиального мыщелка бедренной кости, так как внутренний отдел коленного сустава у артистов балета испытывает большую нагрузку, чем наружный.
Клинически и рентгенологически в течении болезни Кенига различают две стадии. Первая стадия протекает обычно скрыто, без видимых проявлений, по типу неясного артрита без рентгенологических проявлений. Местно возникает отечность коленного сустава, боли неясной локализации. Только при диспансерном наблюдении за больным и периодическом рентгеновском контроле можно видеть в медиальном мыщелке бедренной кости появление поверхностно расположенного очага просветления. Очаг разрушения имеет ровные контуры. Постепенно этот очаг отторгается в виде свободно лежащего тела.
В дальнейшем эта стадия прерывается незначительной травмой и происходит выпадение свободного тела и ущемление его в суставе. Для второй стадии болезни Кенига характерны резкие боли в суставе, блокады сустава. Жидкость в суставе определяется редко, что отличает ее от блокады сустава при ущемлении поврежденного мениска. Рентгенологически во второй стадии ниша бывает пустой, а выпавшее тело из медиального мыщелка бедренной кости обнаруживается в полости коленого сустава.
В первой стадии, когда еще нет отторжения секвестра, и очень трудно найти границы патологического очага, проводится консервативное лечение, направленное на улучшение местного кровообращения и возможности прирастания этого фрагмента. Лечение заключается в ограничении физической нагрузки, назначении физиопроцедур (электрофорез с солями кальция), поливитаминов и глюконата кальция. В некоторых случаях это приводит к уплотнению патологического очага и возможности его прирастания. Можно проводить внутрисуставные инъекции кислорода с артепароном. При второй стадии болезни Кенига лечение только оперативное —удаление отторгнувшегося костно-хрящевого фрагмента.
Повреждения бедра у танцоров
Повреждения бедра у артистов балета встречаются редко и составляют у танцовщиков 16%, у балерин — 5,3% от всех травм опорно-двигательного аппарата.
Повреждения мышц передней и внутренней группы. Наблюдается частичное повреждение волокон мышц или мест их прикрепления к костям таза, бедра и голени. Эти повреждения происходят у артистов балета при отсутствии «разогрева» перед выступлением, при утомлении мышц и некоординированных движениях после длительной нагрузки. Резкие движения чаще ведут к повреждению мышц у места их прикрепления. Снижение упругости мышцы, «крипатура» и неправильное исполнение балетных движений приводят к повреждению волокон мышцы на ее протяжении или в месте перехода ее в сухожилие.
Клинически частичный надрыв мышцы (ее брюшка или места перехода в сухожилие) проявляется резкой болью после произведенного в быстром темпе движения, затем появляется припухлость в месте травмы. Иногда можно прощупать небольшой дефект в мышце.
Первая помощь при любой степени повреждения мышц заключается в орошении поврежденного места хлорэтилом для уменьшения боли и предупреждения кровоизлияния. Создание покоя для мышцы достигается фиксацией задней гипсовой лонгетой на 2 нед. После снятия лонгеты назначаются массаж, тепловые процедуры, легкая гимнастика. Хороший эффект дают футлярные новокаиновые блокады выше места разрыва. Полный отрыв мышц бедра или их разрыв требует оперативного вмешательства.
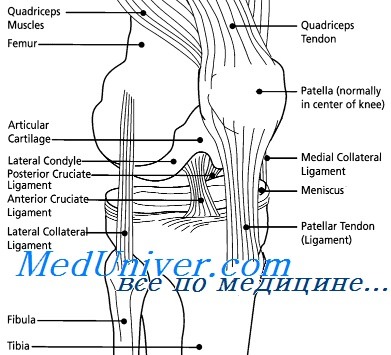
Заболевания по направлению Повреждение мыщелков бедренной кости
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Причины развития травмы
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Как распознать перелом мыщелка бедренной кости?
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Что такое субхондральное повреждение медиального мыщелка бедренной кости
1. Синонимы:
• Спонтанный остеонекроз коленного сустава (СОНК), перелом при остеопорозе, стрессовый перелом колена
о Термин СОНК повсеместно перестал использоваться так как это состояние является истинным переломом при остеопорозе, а не остеонекрозом
2. Определение:
• Медуллярный перелом субхондрального слоя дистального отдела бедренной или проксимального отдела большеберцовой костей
1. Общая характеристика:
• Основные диагностические критерии:
о Линейная или криволинейная линия перелома в медуллярном слое мыщелков бедренной кости или верхней суставной поверхности большеберцовой кости возле сочленяющейся поверхности
• Локализация:
о Несущие суставные поверхности мыщелков бедренной кости и/или верхней суставной поверхности большеберцовой кости
о Чаще всего травмируется медиальный мыщелок бедренной кости
• Размер:
о Может варьировать от небольшого очага склероза до крупной прямой линии перелома
• Морфология:
о Может быть округлым, криволинейным или линейным
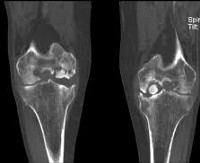
2. Рентгенография при субхондральном переломе коленного сустава:
• Данные часто без признаков патологических изменений
• Слабовыраженное просветление в субхондральном слое кости
• Может определяться субхондральный склероз вследствие вколачивания трабекул или во время фазы заживления
• Частым сопутствующим состоянием является диффузная остеопения
• Хроническая травма может вызывать деформацию кортикального слоя
3. КТ при субхондральном переломе коленного сустава:
• Данные аналогичны рентгенографии, но обладают большей чувствительностью в отношении слабовыраженного склероза и разрыва трабекул
4. МРТ при субхондральном переломе коленного сустава:
• Линейная или криволинейная линия перелома в медуллярном слое мыщелков бедренной и верхней суставной поверхности большеберцовой костей возле сочленяющейся поверхности:
о Перелом не распространяется через кортикальный слой, но остается субхондральным
о Может лучше визуализироваться на Т1 ВИ или Т2 ВИ в режиме подавления сигнала от жира:
— Для обнаружения линии перелома необходимо использовать обе последовательности
о Небольшие субхондральные переломы могут выглядеть только в виде очага склероза:
— Гипоинтенсивный сигнал на всех последовательностях
— Располагаются в центральной области отека
— Небольшие травмы почти всегда субхондральные
о В редких случаях отмечается вколоченная деформация кортикального слоя
• Окружающий отек костного мозга в острых и подострых случаях
• Вышележащий суставной хрящ зачастую неповрежден:
о Отсутствие прямого распространения перелома через соседний хрящ
о Перелом может не визуализироваться в области уже существующей дегенерации хряща, поэтому хрящ может выглядеть патологически тонким и неровным
• Ассоциация с разрывом медиального мениска
• Выпот в суставе при острых случаях
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ
• Советы по протоколу исследования:
о Т1ВИ и Т2ВИ в режиме подавления сигнала от жира в нескольких срезах для максимизации обнаружения отека костного мозга и линии перелома
6. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Очаговое увеличение накопления радиометки в субхондральном слое кости
о Изменения чаще выявляются через 48-72 часа после начала боли
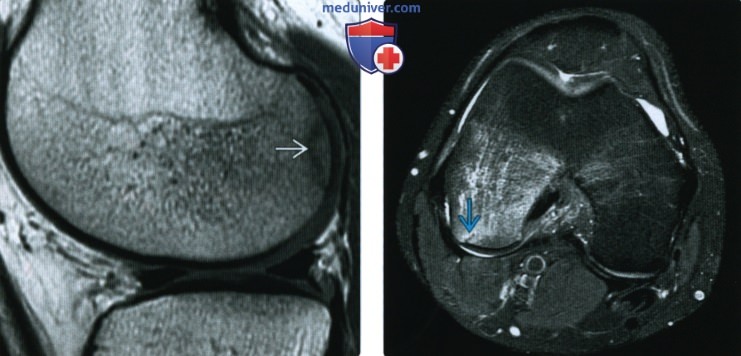
(Справа) МРТ PDBИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента подтверждено наличие субхондральной линии перелома и обширного отека костного мозга. Пациент был гимнастом, и травма могла возникнуть при сгибании колена. Несмотря на то, что это субхондральный перелом, этот случай не является типичным. 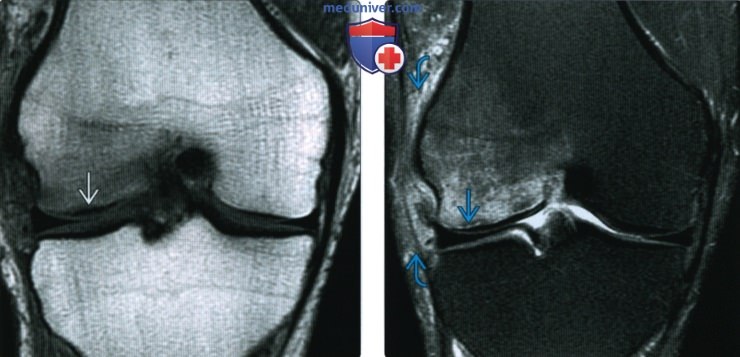
(Справа) MPT Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется линия перелома, окруженная отеком костного мозга. Медиальный мыщелок бедренной кости нормальный. Обратите внимание на мягкотканный отек рядом с латеральным мыщелком бедренной кости; это типичный признак острого перелома. 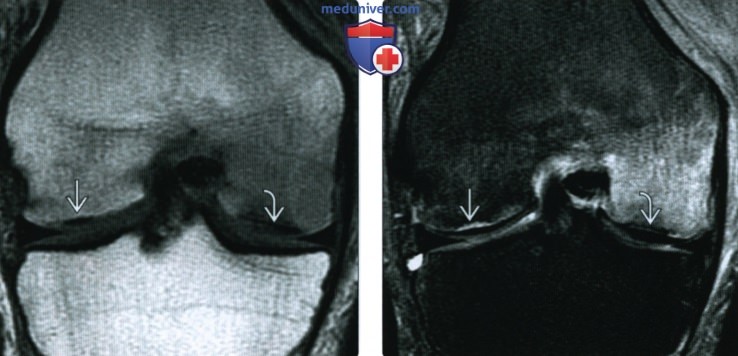
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента (в то же время, что и предыдущее изображение) подтверждено уменьшение отека костного мозга латерального мыщелка с заметным отеком вокруг новою перелома, что указывает на ею опрую природу
в) Дифференциальная диагностика субхондрального перелома коленного сустава:
1. Костно-хрящевой перелом:
• Линия перелома распространяется за пределы кости в кортикальный слой и суставной хрящ
• Вышележащий хрящ разорван
• Обычно возникает у молодых пациентов, в отличие от субхондрального перелома
• Прогноз более неблагоприятный чем при субхондральном переломе
2. Остеонекроз:
• Криволинейная субхондральная линия склероза ± окружающий отек костного мозга
• Сигнал от костного мозга, скрытый линией склероза, является нормой (сигнал от жира на всех последовательностях)
3. Ушиб костного мозга:
• «Воздушный» отек костного мозга с отсутствием четкой линии перелома
• Обычно возле точки физического вколачивания
4. Синдром транзиторного отека костного мозга:
• Диффузный «воздушный» субхондральный отек костного мозга
• Отсутствие линии перелома
• Отсутствие травмы в анамнезе
• Обычно выявляется в определенных группах пациентов:
о Молодые женщины в третьем триместре беременности
о Пожилые мужчины
• При нечетко сформулированном диагнозе:
о Может быть признаком субхондрального перелома
5. Остеоартрит:
• Субхондральные очаги склероза
• Ассоциирован с тяжелой потерей хряща
• Может отмечаться отек костного мозга
(Справа) МРТ Т1ВИ, коронарный срез: у этого же пациента в тот же день определяется четко ограниченная криволинейная субхондральная линия перелома латерального мыщелка бедренной кости, соответствующая очагу склероза на рентгенографии. Окружающий отек костного мозга свидетельствует об остром или подостром процессе. 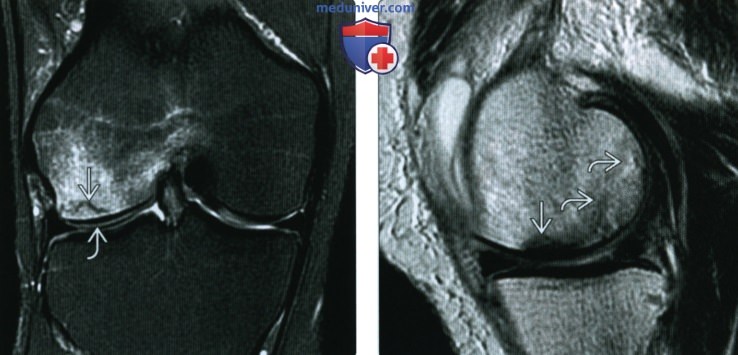
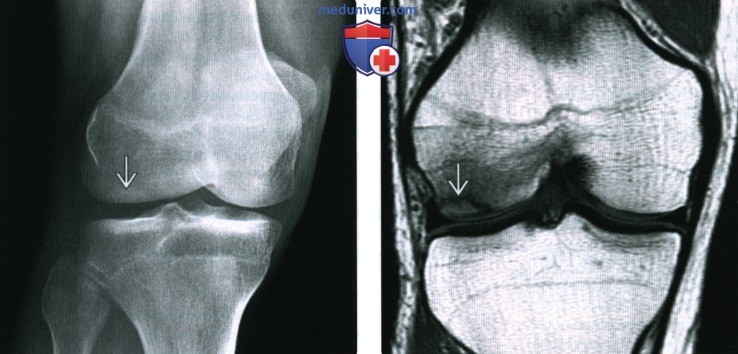
(Справа) МРТ Т2ВИ, сагиттальный срез: у женщины 79 лет с острого начавшейся болью в колене и использованием глюкокортикостероидов в анамнезе определяется очаг склероза в субхондральной несущей части медиального мыщелка бедренной кости. Более кзади отмечается другой более слабовыраженный очаг патологического сигнала от костного мозга. 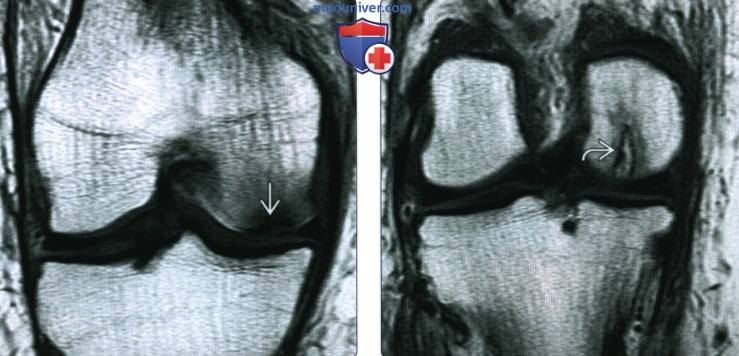
(Справа) МРТ Т1ВИ, коронарный срез: у этой же пациентки более кзади определяется второе образование. Определяется граница области склероза с центральным отеком костного мозга: это хронический остеонекроз.
1. Общая характеристика:
• Этиология:
о Перелом при остеопорозе: нормальная нагрузка на патологически ослабленную кость:
— Остеопения:
Сенильная
Метаболические расстройства
Бездействие
— Остеопения
о Усталостный перелом: патологическая нагрузка на нормальную кость:
— Военнослужащие
— Спортсмены
о Ранее была принята теория о остеонекрозе вызванном сосудистой недостаточностью субхондрального слоя кости:
— При гистологической исследовании в переломах зачастую определяются области «остеонекроза
— Морфологические признаки в соответствии с переломами при остеопорозе
о Сомнительная связь с недавнем лечебной артроскопией:
— Иногда определяется как «остеонекроз после артроскопии»
— Предполагаемые механизмы:
Прямая травма
Лазерная энергия
Высокое давление внутрисуставной жидкости
Ишемия вследствие применения турникетов
• Сопутствующие состояния:
о Часто ассоциирован с разрывом медиального мениска
2. Макроскопические и хирургические особенности:
• Слегка вколоченная линия перелома в субхондральном медуллярном слое кости
• Кровоизлияние и отек
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль в колене и отек
о Зачастую острое начало
• Другие признаки/симптомы:
о Выпот в суставе
2. Демография:
• Возраст:
о Взрослые средней возрастной группы и пожилые
• Пол:
о М афроамериканцы
3. Течение и прогноз:
• Обычно заживает после консервативной терапии, осложнения отсутствуют
• Может оставаться остаточный очаг склероза или небольшой субхондральный вколоченный дефект
• Может привести к вторичному остеоартриту:
о Преимущественное поражение медиального мыщелка бедренной кости приводит к преобладанию медиального остеоартрита
4. Лечение:
• Консервативное:
о Покой
о НПВС для снижения боли и отека
• Может прогрессировать при отсутствии покоя
• Лечение сопутствующей остеопении
е) Диагностическая памятка:
1. Следует учесть:
• Сопутствующая остеопения
2. Советы по интерпретации изображений:
• Тщательное исследование субхондрального слоя кости на наличие небольшого места перелома в случаях субхондрального отека костного мозга
• Соответствующие рентгенографические данные для подтверждения остеопении
3. Советы по отчетности:
• Описание деформации кортикального слоя при ее наличии
ж) Список использованной литературы:
1. Viana SL et al: MRI of subchondral fractures: a review. Skeletal Radiol. 43(11):1515-27, 2014
2. Cetik О et al: Risk of osteonecrosis of the femoral condyle after arthroscopic chondroplasty using radiofrequency: a prospective clinical series. Knee Surg Sports Traumatol Arthrosc. 17(1):24-9, 2009
3. Fotiadou A et al: Acute nontraumatic adult knee pain: the role of MR imaging. Radiol Med. 114(3):437-47, 2009
4. Roemer FW et al: MRI-detected subchondral bone marrow signal alterations of the knee joint: terminology, imaging appearance, relevance and radiological differential diagnosis. Osteoarthritis Cartilage. 17(9): 11 15-31, 2009
5. Kattapuram TM et al: Spontaneous osteonecrosis of the knee. Eur J Radiol. 67(1 ):42-8, 2008
6. MacDessi SJ et al: Subchondral fracture following arthroscopic knee surgery. A series of eight cases. J Bone Joint Surg Am. 90(5):1007-12, 2008
7. Takeda M et al: Spontaneous osteonecrosis of the knee: histopathologi-cal differences between early and progressive cases. J Bone Joint Surg Br. 90(3):324-9, 2008
8. Pape D et al: Postarthroscopic osteonecrosis of the knee. Arthroscopy. 23(4):428-38, 2007
9. Yates PJ et al: Early MRI diagnosis and non-surgical management of spontaneous osteonecrosis of the knee. Knee. 14(2): 112-6, 2007
10. Muscolo DL et al: Medial meniscal tears and spontaneous osteonecrosis of the knee. Arthroscopy. 22(4):457-60, 2006
11. Kidwai AS et al: Radiologic case study. Spontaneous osteonecrosis of the knee reclassified as insufficiency fracture. Orthopedics. 28(3):236, 333-6, 2005
12. Lecouvet FE et al: MR imaging of epiphyseal lesions of the knee: current concepts, challenges, and controversies. Radiol Clin North Am. 43(4):655-72, vii-viii, 2005
13. Ramnath RR et al: MR appearance of SONK-like subchondral abnormalities in the adult knee: SONK redefined. Skeletal Radiol. 33(10):575-81,2004
14. Yamamoto T et al: Spontaneous osteonecrosis of the knee: the result of subchondral insufficiency fracture. J Bone Joint Surg Am. 82(6):858-66, 2000
15. Yamamoto T et al: Subchondral insufficiency fracture of the femoral head and medial femoral condyle. Skeletal Radiol. 29( 1 ):40-4, 2000
16. Ecker ML et al: Spontaneous osteonecrosis of the knee. J Am Acad Orthop Surg. 2(3):173-178, 1994
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 31.10.2020
Рассекающий остеохондрит
Рассекающий остеохондрит – это асептический некроз, вследствие которого небольшой участок хряща отделяется от подлежащей кости и смещается в полость сустава, образуя свободно лежащее внутрисуставное тело. В основном страдает мыщелок бедренной кости, хотя возможно также поражение лучезапястного, локтевого, тазобедренного и голеностопного сустава. Заболевание проявляется незначительными болями в суставе. Со временем боли усиливаются. После формирования суставной мыши возникают блокады, замыкание и похрустывание в пораженном суставе. На начальных стадиях у детей достаточно эффективно консервативное лечение. После отделения участка хряща необходима операция.
МКБ-10
Общие сведения
Рассекающий остеохондрит (болезнь Кенига) – достаточно редкое заболевание, сопровождающееся отделением участка хряща и перемещением его в полость сустава с образованием «суставной мыши». В основе процесса лежит асептический некроз. Чаще всего страдает коленный сустав (хрящ отделяется от мыщелка бедренной кости), но возможно и поражение других крупных и средних суставов конечностей.
Болеют преимущественно молодые спортсмены. Заболевание может возникнуть в любом возрасте, однако подавляющее число пациентов – люди, не достигшие 50 лет. Еще один вариант болезни – ювенильный рассекающий остехондрит, который развивается у детей младше 9-10 лет. Многие специалисты полагают, что рассекающий остеохондрит у детей и у взрослых – это два разных заболевания со сходными симптомами, поскольку прогноз в этих случаях сильно отличается. У детей болезнь заканчивается полным выздоровлением. У взрослых дефект хряща не восстанавливается, а посттравматический артроз может развиться даже после квалифицированного, адекватного лечения, включающего в себя операцию по удалению суставной мыши.
Причины
Большинство специалистов полагает, что причиной развития болезни являются незначительные повторные травмы, обусловленные интенсивными физическими нагрузками. Однако в ряде случаев болезнь возникает у людей, которые не имеют отношения к спорту, и при отсутствии других факторов риска. Если заболевание развилось без видимых причин, такую форму рассекающего остеохондрита называют криптогенной.
Патогенез
В норме суставные поверхности костей покрыты плотным, упругим и гладким гиалиновым хрящом. Это позволяет костям беспрепятственно скользить друг относительно друга при движениях. При рассекающем остеохондрите в небольшом сосуде, питающем участок кости, возникает тромбоз. Питание расположенного над этим участком хряща нарушается, формируется зона асептического некроза.
Классификация
В травматологии и ортопедии выделяют четыре стадии заболевания:
Симптомы рассекающего остеохондрита
Симптомы болезни одинаковы и у детей, и у взрослых пациентов. Вначале в суставе появляется незначительная ноющая боль или неприятные ощущения, усиливающиеся при нагрузке и движениях. Со временем боли усиливаются, возможен небольшой отек и нерезкая болезненность при пальпации. После того, как некротизированный участок отслоился и превратился в суставную мышь, пациенты начинают предъявлять жалобы на хруст и ощущение «заедания» при движениях, обусловленные наличием препятствия при движениях суставных поверхностей друг относительно друга. Возможны блокады – состояния, при которых сустав во время движения «заклинивает». Блокада сопровождается резкой острой болью, движения невозможны.
Диагностика
Диагноз выставляется на основании истории болезни, жалоб пациента, данных физикального обследования и дополнительных исследований. Самым доступным, недорогим и, как следствие, популярным способом инструментальной диагностики является рентгенография. В ряде случаев участок некротизированной кости виден на рентгенограмме. Однако следует учитывать, что область некроза невелика в ряде случаев может не отображаться на снимках. Поэтому отсутствие изменений на рентгенограмме не является основанием для исключения диагноза рассекающий остеохондрит. Альтернативными, более точными способами инструментальной диагностики являются радиозотопное сканирование костей, КТ сустава и магнитно-резонансная томография, позволяющие выявлять расслаивающий остеохондрит на самых ранних стадиях.
Лечение рассекающего остеохондрита
Лечение рассекающего остеохондрита осуществляется врачами-ортопедами и может быть как консервативным, так и оперативным. Выбор тактики лечения осуществляется с учетом формы и стадии рассекающего остеохондрита.
Консервативное лечение
Консервативная терапия более эффективна при ювенильной форме болезни, ее целью является стимуляция восстановительных процессов в пораженной области. Длительность лечения составляет 10-18 месяцев. На это время врачи рекомендуют больному полностью исключить повышенную нагрузку на сустав (в том числе отказаться от занятий спортом).
Первые два месяца пациент ходит, используя костыли. Комплексное консервативное лечение включает в себя сосудистые препараты и лекарственные средства, улучшающее питание и стимулирующее процессы восстановления суставного хряща. После уменьшения болевого синдрома в курс лечения включают лечебную физкультуру.
В ходе терапии для контроля над ходом восстановительных процессов пациента периодически направляют на радиоизотопное сканирование. При необходимости план терапии корректируют с учетом полученных данных. В 50% случаев консервативная терапия при ювенильной форме заболевания оказывается неэффективной. По показаниям больным предлагают хирургическое лечение. При развитии рассекающего остеохондрита у взрослых консервативная терапия не обеспечивает необходимого результата. Практически единственным способом лечения этой формы заболевания остается операция.
Хирургическое лечение
Хирургическое вмешательство проводится после отделения участка хряща и формирования свободного внутрисуставного тела. В ходе операции суставная мышь удаляется либо, если дефект суставной поверхности находится в функционально важной зоне, фиксируется специальными металлическими фиксаторами. Основной целью при этом является восстановление конгруэнтности сустава. Кроме того, для восстановления суставной поверхности может использоваться аллотрансплантат (кусочек трупной кости, обработанной с применением специальной технологии).
В настоящее время разрабатываются и постепенно внедряются в клиническую практику новые методики хирургического лечения рассекающего остеохондрита, в том числе – туннелизация кости с последующим введением жидкости, способствующей восстановлению хрящевой и костной ткани, а также имплантация в пораженную зону собственных хрящевых клеток пациента, взятых на другом участке.