Что такое субхондральные переломы
Что такое субхондральные переломы
а) Терминология:
• Спонтанный остеонекроз в коленном суставе (СОНК), перелом при остеопорозе, стрессовый перелом колена:
о Термин СОНК повсеместно перестал использоваться ввиду того, что это состояние является истинным переломом при остеопорозе, а не остеонекрозом
б) Визуализация:
• Несущие суставные поверхности мыщелков бедренной кости и/или верхней суставной поверхности большеберцовой кости
• В большинстве случаев травмируется медиальный мыщелок бедренной кости
• Линейная или криволинейная линия перелома в медуллярном слое мыщелков бедренной кости или верхней суставной поверхности большеберцовой кости возле сочленяющейся поверхности
• Окружающий отек костного мозга в острых и подострых случаях
• Вышележащий суставной хрящ часто неповрежденный
• Может варьировать от небольшого очага склероза до крупной прямой линии перелома
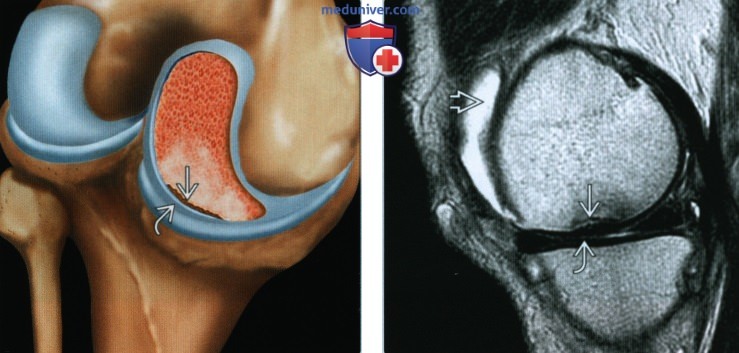
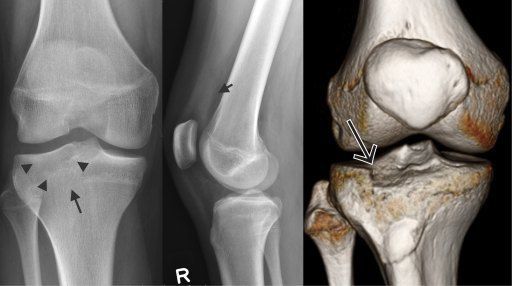
(Справа) МРТ Т2ВИ, сагиттальный срез: у женщины 71 года с остеопорозом и внезапно начавшейся болью в колене определяется криволинейный очаг субхондрального склероза, указывающий на субхондральный перелом при остеопорозе. Вышележащий хрящ не поврежден. Отмечается небольшой выпот в суставе. 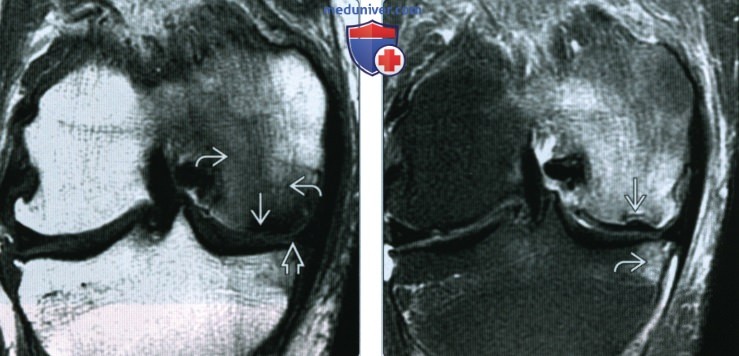
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этой же пациентки, в том же положении среза определяется обширный отек костного мозга, окружающий немного вколоченную линию субхондрального перелома. Отмечается небольшой отек в кайме большеберцовой кости, который указывает на дегенеративный процесс.
в) Дифференциальная диагностика:
• Костно-хрящевой перелом
• Остеонекроз:
о Сигнал от костного мозга, скрытый линией склероза, является нормой (сигнал от жира на всех последовательностях)
• Синдром транзиторного отека костного мозга
• Остеоартрит
г) Патология:
• Перелом при остеопорозе: нормальная нагрузка на патологически ослабленную (остеопеническую) кость
• Усталостный перелом: патологическая нагрузка на нормальную кость
• Ранее была принята теория о остеонекрозе вследствие сосудистой недостаточности субхондрального слоя кости, но в настоящее время эта концепция не используется
• Часто сочетается с разрывом медиального мениска
д) Клинические особенности:
• Взрослые средней возрастной группы и пожилые
• М
Редактор: Искандер Милевски. Дата публикации: 31.10.2020
Травматические повреждения хряща коленного сустава
Повреждения хряща могут возникать как в обычных бытовых условиях, так и во время занятий спортом при резких ротационных движениях в коленном суставе.
Клиническая картина
При остром повреждении клиническая оценка крайне сложна. Клиническая картина может варьировать от полного отсутствия жалоб до острой интенсивной боли. В ряде случаев на первое место могут выступать симптомы повреждения передней крестообразной связки и разрывов мениска.
Диагностика
Определенного алгоритма клинического осмотра при травматическом повреждении хряща не существует. Диагноз позволяет предположить анализ анамнеза и механизм травмы. Необходимо исключить повреждение крестообразных связок и менисков.
Изолированное повреждение хряща на обычных рентгенограммах не выявляется, только при повреждении субхондральной кости или если с момента травмы прошло более месяца, можно увидеть повышение плотности или неровность суставной поверхности (в случае вдавленного перелома, перелома медиальной поверхности латерального мыщелка бедренной кости).
Данные МРТ очень важны для постановки правильного диагноза при повреждении хряща, однако полученные изображения должны быть достаточно высокого качества.
Артроскопические данные
Артроскопия является наиболее ценным и точным методом диагностики повреждений хряща, так как позволяет достоверно определить распространенность и глубину травматического повреждения и посттравматических изменений.
Травматические и посттравматические изменения хряща имеют множество различных проявлений, поэтому единую классификацию повреждений создать очень сложно. Bauer и Jackson предложили классификацию хондральных повреждений, включающую 6 категорий и основанную на выраженности изменений, затрагивающих внутрисуставной хрящ.
Комбинированные повреждения
Во время диагностики и лечения повреждений хряща необходимо обращать особое внимание на целостность передней и задней крестообразных связок. Острая и хроническая нестабильность коленного сустава, связанная с повреждением этих связок, очень часто приводит к повреждению суставного хряща.
Повреждения хряща, связанные с нестабильностью, вследствие разрыва ПКС.
Зона повреждения практически всегда находится на латеральной поверхности медиального мыщелка бедра (в области межмыщелкового возвышения). В данной зоне могут встречаться любые виды травматических повреждений хряща.
Типы повреждений латерального мыщелка бедренной кости сходны с типами повреждений медиального мыщелка. Повреждения, возникающие в этой области, ограничены боковой трещиной, образующейся вследствие винтообразного механизма перелома и большего размера латерального мениска. Такие повреждения также могут распространяться и на латеральную порцию латерального мыщелка бедра. Поперечные линейные трещины (щелеобразные переломы) в некоторых случаях достигают медиальной стороны.
Костно-хрящевые переломы
Чаще всего причиной остеохондральных переломов являются прямая травма, вывих надколенника и разрыв ПКС. Вывих надколенника нередко приводит к смещению костно-хрящевого фрагмента с медиальной стороны надколенника и с латерального края латерального мыщелка бедренной кости.
Лечение
Лечение травматических повреждений хряща зависит от их глубины и распространенности, клинической картины и сопутствующих повреждений.
Травматические повреждения хряща (исключение – субхондральная гематома), включающие в себя разрушение суставной поверхности, нестабильные фрагменты хряща и вовлечение в процесс субхондральной кости определяют выбор метода лечения.
Применяются различные подходы:
Если выявлены небольшие поперечные трещины хряща, лучше оставить их нетронутыми, так как чрезмерная механическая обработка может привести к еще более выраженным повреждениям.
Лоскутные повреждения хряща, выраженные фибрилляции и нестабильные участки должны быть устранены.
Индукция образования волокнистого хряща зависит от различных факторов, наиболее благоприятными из которых являются следующие:
К неблагоприятным факторам, которые следует учитывать, прибегая к методам индукции формирования фиброхрящевой ткани, относятся:
Существует множество различных методик стимуляции репарации хрящевой ткани:
Доступны следующие методики трансплантации хряща и костно-хрящевых блоков:
Что такое болезнь Кёнига
Автор статьи
Болезнь Кёнига (рассекающий остеохондрит) – повреждение субхондральной (расположенной под хрящом) кости внутреннего, значительно реже – наружного мыщелка бедра. Патология повышает риск артроза коленного сустава и развития его нестабильности. При болезни Кёнига повреждается не только кость, но и гиалиновый хрящ. Эта структура колена не способна к самостоятельному восстановлению, поэтому пациенты с рассекающим остеохондритом самостоятельно не выздоравливают, им всегда требуется лечение.
Что такое болезнь Кёнига
Рассекающий остеохондрит – болезнь неясного происхождения, при которой часть костной и хрящевой ткани отмирает. Затем она отслаивается и полностью отделяется от мыщелка бедра, проникая внутрь сустава и блокируя движения.
Впервые располагающиеся внутри колена костно-хрящевые тела описаны в 1870 году. В 1888 году Франц Кёниг предположил, что их возникновение может быть связано с тремя механизмами:
Именно третий случай был определен Кёнингом как рассекающий остеохондроз. Позже этот термин заменили: теперь патологию называют рассекающий остеохондрит.
Коленный сустав человека образован тремя костями: бедренной, большеберцовой и надколенником, который в народе называют коленной чашечкой. Нижняя часть бедренной и верхняя часть большеберцовой кости имеют по два выступа – мыщелка. Именно они образуют суставные поверхности колена. Ещё одно место контакта – бедренная кость с надколенником.
При развитии рассекающего остеохондрита в 85% случаев поражается медиальный мыщелок бедренной кости, в 10% – латеральный. Ещё в 5% случаев повреждается надколенник, но эта форма рассекающего остеохондрита называется болезнью Левена.
Поврежденный хрящ и кость у взрослых людей сами по себе не восстанавливаются. Это возможно только у детей. У них скелет сформирован не полностью, поэтому прогноз заболевания лучше. Иногда длительное ограничение нагрузки на конечность обеспечивает регенерацию тканей, и заболевание проходит даже без операции. У остальных пациентов консервативная терапия имеет только вспомогательное значение, а для получения долговременных результатов требуется операция.
Причины патологии
Заболевание впервые описано в XIX веке, но определить её причины до сих пор не удалось. Есть несколько теорий, которые пытаются объяснить происхождение болезни Кёнига. Самая популярная из них утверждает, что развитие асептического некроза гиалинового хряща и прилегающей части подхрящевой кости связано с хроническим воспалением.
Другие вероятные механизмы:
Обычно первой отмирает именно кость. Затем зона некроза увеличивается с поражением гиалинового хряща. Зона некроза часто отделяется от остальной части мыщелка бедренной кости. Если пациент продолжает нагружать коленный сустав, то отмершая ткань нередко вываливается в суставную полость. В результате происходит блокада сустава.
Чаще патология развивается в молодом возрасте – от 15 до 40 лет, но может начаться и позже. Риск выше при занятиях спортом.
Болезнь встречается редко, на неё приходится только 1% от всей патологии коленного сустава. В 25% случаев поражение колена двустороннее.
Симптомы
Основные жалобы пациентов с рассекающим остеохондритом колена:
В отличие от классического воспаления сустава, отека, покраснения и выпота нет. Движения в суставе не ограничены. Исключение составляют случаи выпадения фрагментов хрящей и костей в суставную полость. В таком случае они периодически блокируют колено.
Другие симптомы болезни Кёнига, которые помогают врачу заподозрить эту патологию:
Диагностика
Для подтверждения и уточнения диагноза требуются инструментальные исследования.
Рентгенография – проводится в передне-задней и боковой проекциях. Хотя рентген – самое частое исследование при подозрении на Болезнь Кёнига, но оно не всегда информативное. Даже полнослойные дефекты гиалинового хряща могут не отображаться на снимках. Однако бедренная кость обычно отображается хорошо. При рассекающем остеохондрите врач видит участок просветления возле коленного сустава. При этом трабекулярная структура кости сохранена. Часто визуализируется некротический участок в виде тонкой полоски. В начальной стадии заболевания контур мыщелка бедра сохранен, но по мере прогрессирования патологии могут появляться дефекты.
Рентгенологические стадии рассекающего остеохондрита:
МРТ – самое точное неинвазивное исследование. Методика позволяет визуализировать гиалиновый хрящ, оценить состояние подхрящевой кости и мягких тканей. Наиболее достоверные результаты получают при проведении МРТ с контрастированием.
Артроскопия – ещё более точный, но инвазивный метод диагностики, поэтому используется редко. Врач делает разрез на колене и вводит трубку с видеокамерой, чтобы осмотреть сустав изнутри. С диагностической целью артроскопию делают только при недостаточной информативности МРТ или непосредственно перед лечением патологии.
По классификации International Cartilage Repair Sociaty выделяют 4 артроскопические стадии заболевания:
Консервативная терапия
Консервативное лечение не может вылечить болезнь, так как разрушенный хрящ регенерирует очень плохо. Но терапия помогает уменьшить симптомы и повысить качество жизни. Она может отсрочить потребность в хирургическом лечении, а также применяется после операции для улучшения её результатов.
Варианты консервативной терапии:
В последние годы врачи всё чаще предпочитают сразу приступить к хирургическому лечению рассекающего остеохондрита, без попыток консервативной терапии. Это связано с тем, что на ранних стадиях, пока дефекты хрящевой и костной ткани небольшие, операции приносят лучшие результаты. К тому же, консервативные методики влияют только на симптомы. Они не способны не только вылечить, но даже замедлить развитие заболевания.
Рассчитывать на долговременные результаты консервативной терапии можно только у детей. Иногда полное отсутствие нагрузки на конечность создает условия для восстановления хряща и расположенной под ним кости. Но при отсутствии положительной динамики в течение 3 месяцев пациентов оперируют.
Успех консервативной терапии болезни Кёнига у детей в разных исследованиях составляет от 50% до 94%. Чем младше ребенок, тем лучше прогноз. Обычно накладывают гипс, и периодически делают рентген, чтобы оценить динамику. Если она положительная, то во второй фазе после удаления гипсовой повязки показано ношение брейсов и ограничение физической активности ребенка. Рентгенографию делают через каждые полтора-два месяца, а нагрузку постепенно повышают. В среднем у 2 из 3 детей при таком подходе достигаются хорошие результаты лечения через 6 месяцев.
Хирургическое лечение
При болезни Кёнига проводятся такие хирургические операции:
Дебридмент – «очищение» сустава. Впервые метод использован в 1935 году. Сегодня эту операцию делают артроскопическим методом. Врач промывает суставную полость, удаляет остатки поврежденного хряща, выполняет кюретаж и шейвирование (механическую обработку). В итоге наступает клиническое улучшение. Насколько долго оно сохраняется, зависит от тяжести заболевания. По результатам исследований Jackson, процедура эффективна в 88% случаев, но через 3 года только у 35% всё ещё сохраняется хороший эффект от операции. Поэтому в последние годы популярность артроскопического дебридмента уменьшается.
Абразивная артропластика – удаление поврежденных участков гиалинового хряща. Методика используется с 1980-х годов. Сегодня эта операция выполняется малоинвазивным артроскопическим методом. Суть лечения: врач удаляет поврежденный гиалиновый хрящ и захватывает поверхностный участок субхондральной кости. В итоге образуется фибриновый сгусток – по сути, рубец. Несмотря на хорошие ближайшие результаты, эта операция не получила широкого распространения. Соединительная ткань, которая формируется на месте удаленного хряща, не может полноценно выполнять его функции и не выдерживает значительных нагрузок. Она быстро повреждается, и симптомы возвращаются спустя короткое время.
Субхондральная туннелизация – просверливание дефекта гиалинового хряща и субхондральной кости. Методика впервые предложена ещё в 1956 году, но сегодня применяется редко. После просверливания отверстия в полость сустава выходит кровь с факторами роста, которые стимулируют регенерацию гиалинового хряща. Однако сформированный регенерат состоит большей частью из фиброзной (рубцовой) ткани, и содержит лишь небольшое количество хрящевых клеток. Он быстро «изнашивается». К тому же, при сверлении возникает ожог тканей и пристеночный некроз.
Микрофрактурирование – более продвинутый аналог туннелизации. Работает за счет тех же механизмов, но с меньшим количеством недостатков. Эта операция впервые предложена Steadman в 1997 году. Суть процедуры состоит в создании множественных микропереломов по 3-4 на 1 квадратный сантиметр, которые распространяются на глубину до 0,5 см. Глубину увеличивают до появления крови. Крупное исследование с участием 200 пациентов показало, что 75% пациентов имеют хорошие результаты даже спустя 5 лет после этой операции. Процедура эффективнее в возрасте до 40 лет. Но недостатки у операции всё те же: рубец полноценно не заменит хрящ, и через несколько лет он растворяется.
Мозаичная аутохондропластика – один из основных методов хирургического лечения болезни Кёнига, который часто используется ортопедами. Суть лечения: из ненагружаемых участков коленного сустава вырезают цилиндрические фрагменты хрящей и подсаживают их в зону дефекта. Через 5 лет после операции хороший эффект сохраняется у 60% пациентов. Лучшие результаты процедуры достигаются у молодых людей, при размере дефектов до 4 квадратных сантиметров. Операция не лишена недостатков: у некоторых пациентов наблюдается боль в области забора донорского хряща. Кроме того, мозаичная аутохондропластика не может закрыть больших дефектов гиалинового хряща.
Имплантация аутологичных хондроцитов (ACI) – пересадка выращенных в лаборатории хрящей. Методика сложная, длительная, но обеспечивает хорошие отдаленные результаты и не требует дополнительной травмы донорского места. Впервые методика использована в 1993 году. Этапы лечения при выполнении оригинальной процедуры:
Лучшие результаты получают пациенты младше 50 лет, с небольшими дефектами гиалинового хряща – от 2 до 4 квадратных сантиметров. Закрыть можно дефекты до 6 мм.
Матрикс-индуцированная имплантация аутологичных хондроцитов (AMIC) – инновационная методика, улучшенный вариант ACI, применяющийся с 2012 года. Врачи-ортопеды начали использовать специальную матрицу. Она представляет собой мембрану, с одной стороны которой находятся хрящевые клетки. Другая сторона плотная, для герметичного закрытия дефекта. Она не растягивается и не содержит пор. Мембрану фиксируют фибриновым клеем. Матрица обеспечивает равномерное распределение хондроцитов в зоне дефекта.
В регистре регенерации хряща по результатам лечения 891 пациентов с использованием этого метода зафиксировано 86% хороших и отличных результатов. Частота неудач через 2 года – 6%, риск осложнений – 12,6%, и почти 10% пациентам требуется ревизионная операция на коленном суставе. Возможно, новые методы пересадки аутологичных хондроцитов имеют преимущества перед старыми, но пока что они исключительно теоретические. Убедительных доказательств превосходства AMIC над «обычной» ACI ещё не получено.
Другие типы или этапы хирургических вмешательств, которые могут потребоваться пациентам:
Лечение болезни Кёнига – сложное и длительное, в основном хирургическое. Современные операции обеспечивают долговременное улучшение. Большинство вмешательств минимально травматичные, так как выполняются с помощью артроскопии. Качественное и своевременное лечение позволит избавиться от боли в суставе, предотвратить артроз и избежать операции по эндопротезированию коленного сустава.
Заболевания по направлению Повреждение мыщелков бедренной кости
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Причины развития травмы
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Как распознать перелом мыщелка бедренной кости?
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Что такое внутрисуставной перелом? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Внутрисуставной перелом — это разновидность перелома, при котором линия излома проходит в полости костного сустава. Из-за анатомических особенностей эти переломы сложнее других поддаются лечению.
Полость сустава формируется суставной капсулой — оболочкой, охватывающей весь сустав. Переломы, проникающие внутрь капсулы, относят к внутрисуставным. Это анатомическое своеобразие значительно влияет на диагностику, лечение и восстановление после травмы :
Иногда перелом берёт начало в полости сустава и распространяется кнаружи, за пределы капсулы сустава. В этом случае перелом тоже называется внутрисуставным, так как кости, образующие сустав, также затрагиваются.
Внутрисуставные переломы отличаются тем, что встречаются даже из-за небольших травм: подвернутой ноги во время ходьбы, лёгкого удара по согнутому колену, форсированно разогнутой в локте конечности.
Причины внутрисуставных переломов
Существуют хронические обменные заболевания, способствующие внутрисуставным переломам. Общий свойство этих заболеваний — снижение качества костной ткани. Все переломы, возникшие на фоне таких заболеваний, относят к патологическим. Не всегда патологические переломы оказываются именно внутрисуставными, но это их «излюбленная» локализация. К провоцирующим их заболеваниям относятся:
Часто внутрисуставные переломы встречаются у пациентов, которые принимают лекарства, влияющие на обмен кальция. Это прежде всего гормональные препараты, например глюкокортикоиды. Однако и у других медикаментов, использующихся в различных областях медицины, есть побочные эффекты в виде остеопороза. Например антиэпилептические препараты могут обеднять кости кальцием. Этот эффект способен спровоцировать внутрисуставной перелом во время приступа эпилепсии, когда происходят сильные судороги.
Зачастую в результате обследования при внутрисуставном переломе обнаруживаются метастазы кости. Метастатическое поражение может длительно протекать бессимптомно, значительно разрушая костную ткань и приводя к тяжелому внутрисуставному перелому совершенно неожиданно.
Отдельную группу пациентов с внутрисуставными переломами составляют люди с мышечно-двигательными и неврологическими нарушениями. К ним относятся полиомиелит, болезнь Паркинсона и постинсультные состояния. Эти болезни не ведут напрямую к внутрисуставным переломам, но в силу выраженных двигательных нарушений увеличивают риск травматизации.
Симптомы внутрисуставного перелома
Внутрисуставной перелом характеризуется острой болью, возникающей сразу после травмы. Боль со временем становится невыносимой и распирающей — это связано с постепенным скоплением внутри сустава крови, изливающейся из поврежденной кости.
Значимый симптом внутрисуставного перелома — патологическая подвижность. Этот симптом считается положительным, если в травмированном суставе появляется избыточная «свобода» движений, либо нехарактерные виды движений, которых не было ранее. Например, возникают движения в плоскости, недоступной для здорового сустава, появляется возможность вывернуть сустав «наизнанку» из-за отсутствия ограничений в разгибании.
Часто встречается симптом деформации сустава — нарушение правильности очертаний сустава, связанное со смещением костных отломков после перелома. Этот симптом схож с отёком сустава, но причина его другая — разрушение костей из-за перелома. Деформации сустава выявляются асимметрией костных выступов на ощупь и визуальной оценкой сравнительно с суставом противоположной стороны.
Внутрисуставные переломы могут нести скудную симптоматику, если травмировавшая сила оказалась незначительной. Смещения отломков в этом случае минимальны или отсутствуют вовсе.
Оценка вероятности перелома по одному симптому неэффективна. Диагностическую ценность несут различные сочетания симптомов (патологическая подвижность, деформация, щелчки в суставе), безусловно говорящие в пользу перелома.
Патогенез внутрисуставного перелома
Наиболее часто встречаемое из ведущих к внутрисуставным переломам заболеваний — это остеопороз. Он ведёт к уменьшению плотности кости, чрезмерному «вымыванию» кальция, который в норме придаёт прочность скелету. Широко распространённый внутрисуставной перелом шейки бедра у пожилых людей — тоже результат остеопороза. К остеопорозу могут привести и эндокринные заболевания, например гиперпаратиреоз. Избыточная функция околощитовидных желез ведёт к повышенному выбросу паратгормона, который усиливает потерю кальция костями.
Часто виной внутрисуставных переломов становится синдром мальабсорбции. В этом случае кальций недостаточно всасывается в желудочно-кишечном тракте, хотя в нужном количестве поступает с пищей в организм.
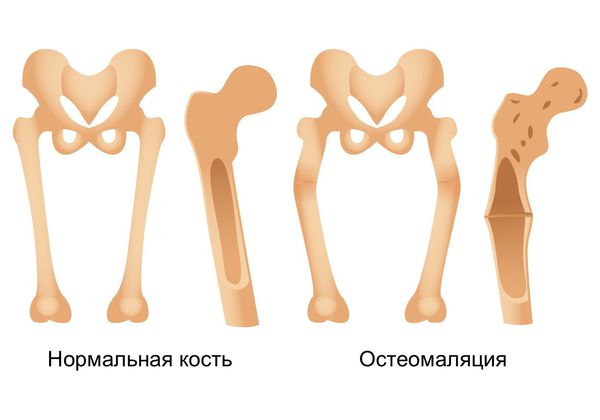
Остеомаляция — другое обменное заболевание, связанное с нарушением баланса витамина D, фосфатов и кальция в организме во взрослом возрасте. Кость при остеомаляции не может быть насыщена кальцием в должной мере, поэтому она становится хрупкой и подверженной внутрисуставным переломам. Присущее детям заболевание с аналогичным механизмом и риском переломов — это рахит.
Обширную категорию пациентов с внутрисуставными переломами составляют люди с генетическими заболевания костей. Чаще всего встречается несовершенный остеогенез — врожденное генетическое заболевание. В этом случае нарушена гибкость костей из-за дефицита коллагена.
Патогенез внутрисуставного перелома
Развитие патологии схоже с развитием любого иного переломома, но имеет особенность — внутрисуставной перелом сопровождается появлением выраженной болевой импульсации. Развивается травматический отёк мягких тканей в зоне сустава. Мелкие сосуды расширяются, усиливается местное кровообращение, повышается температура сустава. Отёк и боль ограничивают возможность движений в суставе, а усиление циркуляторных и обменных процессов ведут к началу процесса восстановления.
В зону перелома активно проникают биологически активные вещества, влияющие на первичные этапы заживления.
Классификация и стадии развития внутрисуставного перелома
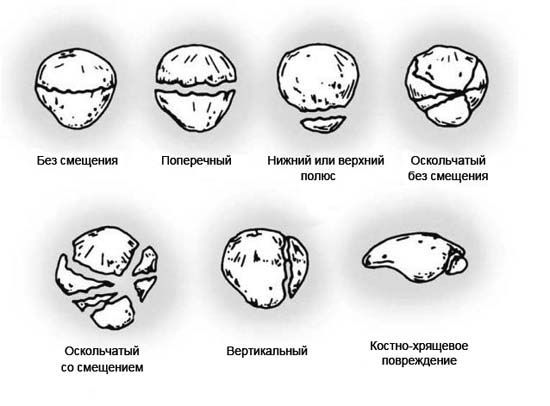
При обозначении внутрисуставного перелома всегда указывается название сломанной кости. Это даёт возможность классифицировать переломы по локализации. Например: «внутрисуставной перелом дистальной (дальней) части бедренной кости». Внутрисуставные переломы классифицируются, как и любые переломы, по характеру линий излома:
Внутрисуставные переломы подразделяют по наличию осложнений и их разновидностям: осложненные и неосложненные.
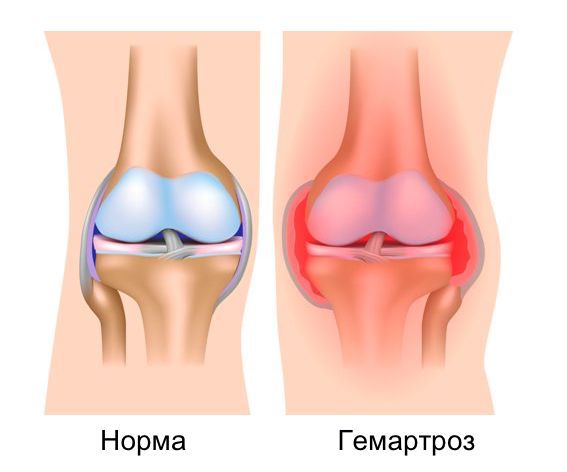
Обязательно в классификации внутрисуставного перелома отражается факт наличия кровотечения в сустав — гемартроз, либо же его отсутствие. Также отличают внутрисуставные переломы со смещением отломков и без.
Существует разделение внутрисуставных переломов на открытые (с нарушением целостности кожи) и закрытые.
Осложнения внутрисуставного перелома
Осложнения внутрисуставных переломов подразделяют на местные (только в зоне перелома) и общие (расположенные в любой части организма).
Футлярный синдром — ещё одно местное осложнение. Его название связано с анатомической особенностью: все мышцы конечности находятся в плотных, нерастяжимых оболочках-футлярах (фасциях). При переломе может возникать отёк мышц и увеличение их объёма, из-за чего они сдавливаются в неподатливой фасции. Это приводит к прекращению кровообращения и постепенному отмиранию мышц.
Кровеносные сосуды конечностей при травматическом шоке спазмируются: это позволяет собрать периферическую кровь и подвести к жизненно важным органам — головному мозгу, сердцу и лёгким. Такая стрессовая реакция позволяет сохранить жизнь в условиях значительной кровопотери и боли. Пациент при этом выглядит активным и недооценивающим тяжесть своих повреждений, что может быть ложно воспринято как удовлетворительное состояние после травмы. Длительность этого состояния — до нескольких суток.
Травматический шок без лечения переходит в фазу угнетения, когда силы организма истощаются, вплоть до наступления терминального состояния (смерти). В этой фазе поведение пациентов резко меняется в сторону заторможенности и безучастия к окружающему.
Общие осложнения инфекционного характера возникают только при внутрисуставном переломе с повреждением кожи отломками, то есть, при открытом переломе. В этом случае не исключено септическое состояние при попадании инфицирующих бактерий из раны в кровь. Это состояние связано с тем, что инфекция разносится зараженной кровью по всему организму.
Диагностика внутрисуставного перелома
После опроса врач визуально оценивает состояние конечности — сюда входит ощупывание, исследование амплитуд движений и проверка симптомов перелома.
Инструментальные обследования при переломе могут включать:
При подозрении на внутрисуставной перелом эффективна простая диагностическая манипуляция — пункция сустава. Она предполагает втягивание через иглу шприцем содержимого полости сустава. При внутрисуставном переломе в шприце окажется кровь с жировыми каплями — элементами костного мозга, вышедшими в сустав через перелом. Дополнительная полезная функция этой манипуляции состоит в том, что выявив перелом, введенную в сустав иглу можно применить с лечебной целью: через иглу вводится анестетик, чтобы обезболить место перелома.
Лечение внутрисуставного перелома
Перед лечением внутрисуставных переломов выполняются несколько действий:
Консервативное (безоперационное) лечение выбирается при отсутствии смещений отломков, либо если смещение есть, но может быть устранено без операции. Чтобы убрать такое смещение, врач выполняет тягу конечности пациента и давление на мягкие ткани. Это называется закрытой репозицией.
Стабильные переломы (без риска смещения отломков повторно) возможно удержать в правильном положении до срастания. В этом случае конечность обездвиживается гипсовой повязкой, прописываются обезболивающие препараты, пациент получает инструкции о том, как себя вести для сохранения функции сустава.
Суть операции так же состоит в репозиции, но в этом случае открытой. Травматолог хирургически (через разрез) сопоставляет отломки и фиксирует их металлическими конструкциями (пластинами, винтами, спицами), чтобы удержать их правильно до срастания.
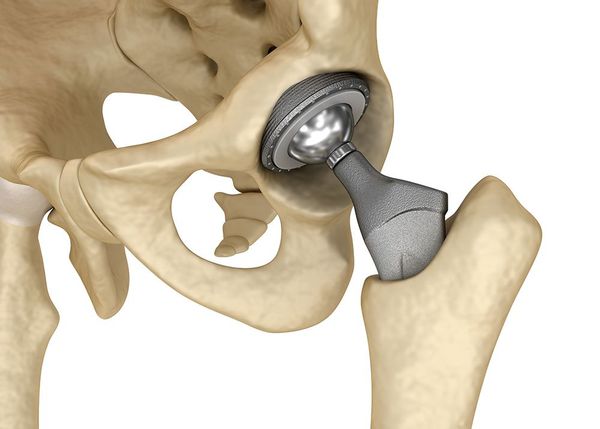
Эндопротезирование сустава
Эндопротезирование сустава — довольно травматичная и масштабная операция. Несомненно, она приносит облегчение и пользу для пациента, но при том несёт риски для здоровья. Операция подразумевает удаление разрушенного травмой сустава либо его части. Суставные концы (компоненты образующие сустав) при этом аккуратно отсекаются от кости вибрационной пилой. Хирурги бережно сохраняют мышцы, сосуды и нервы во время операции. Место удаленного сустава занимает искусственный аналог, заранее подобранный из размерного ряда.
Искусственные суставы изготавливают в промышленных масштабах из металла, пластика и керамики, используются различные комбинации указанных материалов, что позволяет сочетать их лучшие свойства. Конечно, природный сустав невозможно заменить даже самым технологичным эндопротезом: сохранятся ограничения в амплитуде движений, а определенные движения могут быть запрещены вовсе.
Если пациент не сможет подстроить образ жизни под возможности сустава, искусственный сустав может начать расшатываться, возможны вывихи и инфекционные осложнения. Повторная травма конечности с эндопротезом может оказаться гораздо тяжелее (компоненты искусственного сустава способны вызвать сильные разрушения при травме).
Любой эндопротез требует технического обслуживания: человеку с искусственным суставом предстоит пройти несколько операций-ревизий в течение жизни. В ходе таких операцией (с периодичностью в 5-12 лет) хирурги выполняют осмотр и замену износившихся компонентов эндопротеза.
В реабилитационной практике после любой восстановительной операции на суставе используют физиотерапию при поддержке ортопедических фиксаторов, способных регулировать амплитуду движений.
Прогноз. Профилактика
Прогноз внутрисуставного перелома во многом зависит от того, насколько своевременно поставлен диагноз и правильно выполнено лечение. Прогностически более благоприятны внутрисуставные переломы с минимальным количеством отломков и без смещения.
Отдельно обсуждаются прогнозы в случае суставного эндопротезирования из-за тяжёлого перелома. Предлагая такой вариант лечения, ортопед всегда упоминает функциональные ограничения конечности. Хорошие технические показатели искусственных суставов всё равно не в силах полностью заменить способности настоящих суставов [8]
Профилактика всех внутрисуставных переломов косвенная. Основные меры направлены на раннюю диагностику заболеваний, ведущих к ослаблению прочности костей. Существует диагностический метод — денситометрия, позволяющий оценить степень остеопороза. Это прогностическое исследование позволяет оценить риск патологических переломов, в том числе внутрисуставных.
В случае выявления нарушений обмена костной ткани как можно раньше выполняется комплексная медикаментозная коррекция. В этом случае к лечению могут привлекаться специалисты разных профилей: гастроэнтерологи, эндокринологи, генетики и нефрологи. Для пациентов с двигательным и неврологическим дефицитом целесообразно адаптировать эргономику жилища, обеспечить необходимую социально-бытовую поддержку. Это опосредованно позволит снизить риск травм, ведущих к внутрисуставным переломам.