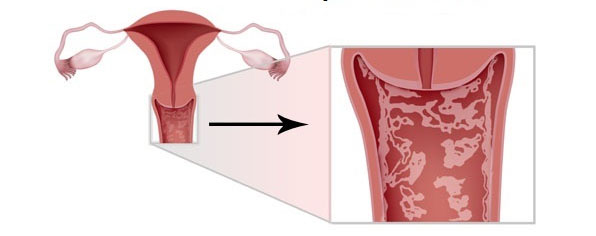
Вульвит (вульвовагинит)
Иногда вульвит является симптомом основного заболевания, требующего лечения, такого как инфекция, передающаяся половым путем, или грибковая инфекция. Если у вас есть постоянное раздражение в течение нескольких дней, вам следует обратиться к врачу. Лечение зависит от причины вашего вульвита.
Симптомы
Симптомы вульвита варьируются в зависимости от причины и того, как долго он влияет на вас.
Общие симптомы включают в себя:
5. Боль во время секса
6. Повышенная чувствительность при протирании туалетной бумагой
Некоторые инфекции или аллергии, вызывающие вульвит, вызывают и другие симптомы, в том числе:
1. Утолщенные или беловатые пятна
2. Заполненные жидкостью, прозрачные пузыри, которые вскрываются и образуют корку
3. Чешуйчатый внешний вид
4. Шишки или бородавки
5. Влагалищные выделения
Причины и факторы риска
Вульвит может быть вызван чем угодно, что раздражает вульву.
К наиболее распространенным причинам вульвита относятся:
Ваш врач обычно может диагностировать вульвит с помощью осмотра на кресле. Несколько диагностических инструментов, таких как анализ мочи, тестирование на венерические заболевания (ЗППП) и мазки по Папаниколау, могут помочь вашему врачу диагностировать причину вульвита, если вы не использовали продукт, который непосредственно раздражал вашу кожу.
Лечение
Основная причина вашего вульвита будет диктовать лечение.
Рекомендации вашего врача могут включать следующие стратегии самопомощи для уменьшения раздражения и воспаления:
1. Прекратите использование мыла, лосьонов, пенной ванны и других продуктов, которые вызывают или усугубляют ваш вульвит.
2. Старайтесь не царапаться, потому что это может привести к дальнейшему раздражению, а также вызвать кровотечение или инфекцию.
3. Мойте участок только один раз в день теплой водой. Чрезмерное мытье может привести к дальнейшему раздражению.
Они могут использоваться отдельно или в сочетании с лекарственными препаратами:
1. При аллергической реакции могут быть назначены низкодозированные гидрокортизоновые кремы.
2. Противогрибковые кремы или антибактериальные кремы могут потребоваться для лечения инфекции.
3. Местный эстроген может облегчить воспаление и симптомы у людей, находящихся в постменопаузе.
Хотя они не устранят это состояние, другие стратегии могут быть использованы для облегчения дискомфорта, который вы испытываете при лечении вашего вульвита:
1. Принимать теплые ванны или использовать сидячую ванну
2. Применение горячих компрессов из борной кислоты
3. Нанесение каламинового лосьона (только для наружных областей)
4. Использование гипоаллергенной смазки, особенно перед сексом
Профилактика
Как правило, держите область влагалища и вульвы чистой, сухой и прохладной, особенно во время менструации и после дефекации. Обязательно аккуратно очистите вагинальную и перианальную области и избегайте трения мочалками или полотенцами.
Другие способы профилактики вульвита включают в себя:
1. Использование хлопчатобумажного белья
2. Избегайте чрезмерно тесных брюк, колготок или любой одежды, которая является абразивной для области вульвы или которая не обеспечивает адекватной циркуляции воздуха
3. Выбор в пользу белой туалетной бумаги без запаха и женских продуктов без отдушек
4. Использование стирального порошка без отдушек и красителей; переход на использование смягчителя ткани при стирке нижнего белья
5. Избегайте вагинальных спреев и порошков
6. Быстрое переодевание из мокрой одежды, например, после купания или энергичной тренировки
7. Всегда используйте презервативы во время сексуальной активности, чтобы снизить риск вульвита, венерических заболеваний и других вагинальных инфекций (если вы не находитесь в длительных моногамных отношениях)
Вульвит встречается довольно часто и обычно проходит без осложнений. Коррекция образа жизни обычно эффективна, если только она не вызвана инфекцией, заболеванием или лекарством. Обязательно прислушивайтесь к своему телу и не игнорируйте зуд, болезненность или дискомфорт в области вульвы. Вульвит обычно не проходит сам по себе.
Лечение вульвита у женщин
Вульвит — воспалительный процесс, поражающий наружные половые органы девочек и женщин. Симптоматика заболевания малоприятная — болевые ощущения в период совершения полового акта либо мочеиспускания, жжение, наличие обильных выделений из влагалища, отеки и зуд. Нередко подобную патологию вызывание неправильная гигиена и гормональные сбои.
Вульвит у женщин при своевременно начатой терапии практически не вызывает осложнений. Если заболевание возникло у девочки в раннем возрасте, то нередко оно провоцирует развитие такой патологии, как сращение малых половых губ.
Основные причины вульвита
В большинстве случаев болезнь вызвана инфекционным агентом. Возбудителями становятся стафилококки, герпес, грибки Кандида, гонорея.
Помимо условно-патогенной микрофлоры причинами возникновения воспалительного процесса являются:
Способствует развитию заболевания состояние организма, которое характеризуется снижением гормона эстрогена. Подобное явление наблюдается в период менопаузы, в подростковом либо детском возрасте.
Формы болезни
Воспаление классифицируется по нескольким признакам. По характеру течения подразделяют на следующие виды:
По типу возбудителя воспалительные процессы наружных половых органов подразделяются на кандидозные (вызванные грибками рода Кандида) и бактериальные.
Кандидозный вульвит — особенности заболевания
Воспаления, возникшие из-за роста и активного развития грибков, характеризуются следующей симптоматикой:
Вскрывшись, папулы оставляют на мягких тканях половых органов эрозии. Кандидозный вульвит нередко сопровождается вторичной инфекцией. В результате появляются язвочки, ранки загнаиваются и воспалительные элементы покрываются корочкой.
Существует несколько разновидностей данного заболевания:
Атрофический вульвит
При данном заболевании вульва воспаляется, совместно с этим истончаются и слизистые оболочки половых органов. При такой форме вульвита лечение назначает квалифицированный врач, который проведет диагностику и поставит верный диагноз. Основной причиной возникновения заболевания становится недостаток женского гормона (эстрогена).
Форма болезни диагностируется у пациенток, находящихся в периоде искусственной либо естественной менопаузы. Вульвит у женщин после 45 лет может развиваться из-за нарушения обмена веществ и появления лишних килограммов, а также повышения уровня глюкозы в крови.
По статистике, пациенток, которые жалуются на симптомы, характерные для данного заболевания с каждым годом становится больше. Атрофический вульвит часто диагностируется в тех регионах, где не применяется гормональная заместительная терапия после операции по удалению яичников.
Характерные для вульвита симптомы
В острой стадии заболевания пациентки жалуются на:
Если вовремя не пройти терапию, то острая форма перейдет в хроническую. При этой разновидности вульвита у женщин характерные симптомы похожи на острую, и лечение производится антибактериальными препаратами.
При рецидивах наблюдается жжение, отечность половых органов, скудные влагалищные выделения. Нередко при этой форме заболевания возникают язвы и эрозии, заживая, которые способствуют деформации гениталий. В дальнейшем женщина начинает испытывать дискомфорт при ведении половой жизни.
Диагностирование вульвита
Эффективная диагностика вульвита у женщин основывается на симптомах, и лечение в этом случае важно подобрать правильное. Опытный врач, к которому обратится пациентка, соберет анамнез и изучит историю ее болезни. Учитывается при определении вульвита лечение антибиотиками, разновидности перенесенных заболеваний, аллергические реакции на разные раздражители.
Гинеколог не только проводит визуальный осмотр половых органов, но и берет мазок для разных исследований. Не некоторых случаях с помощью кольпоскопа производится осмотр вульвы. Детям и подросткам врач назначит сдачу анализа на определение гельминтов.
Особенности терапии
Лечение вульвита у женщин начинается с устранения причин, которые вызвали заболевание. Терапия в острой стадии подразумевает отказ от половой жизни и соблюдение постельного режима. Каждой пациентке подбирается индивидуальное лечение.
Терапия основывается на нескольких принципах:
Добиться желаемого эффекта вне зависимости от разновидности и формы заболевания можно, применяя комплексную терапию. Лечение должно включать использование препаратов системного и местного действия. Не менее важна профилактика и устранение факторов, которые провоцируют возникновение рецидивов.
Профилактические мероприятия
Чтобы не допустить распространение воспалительного процесса, необходимо:
При подтверждении вульвита лечение должно назначаться гинекологом. Врач подберет эффективные средства, прием которых позволит избежать осложнений. Нельзя запускать заболевание, так как оно провоцирует гинекологические проблемы.
Вульвит
Что такое вульвит?
Одно из распространённых заболеваний наружных женских половых органов, которое связано с воспалительным процессом вульвы, называется вульвит. Основными признаками заболевания считают зуд, жжение, обильные выделения, отечность половых губ, дискомфорт при процессе мочеиспускания и половом акте.
Данный недуг может возникнуть в результате полного несоблюдения местной гигиены, получения травм наружных половых органов, генитальных либо экстрагенитальных болезней, а также нарушений эндокринной системы. Заболевание может иметь острый либо хронический характер, выявить форму вульвита поможет такой специалист в области медицины, как гинеколог.
Симптомы вульвита
Как утверждают ведущие врачи «СМ-Клиника», признаки напрямую зависят от стадии развития и формы заболевания. Можно выделить следующую основную симптоматику: Симптомы, возникающие при острой форме вульвита:
Стоит отметить, что при неправильно выбранной методике лечения болезнь может перейти в разряд хронических.
Признаки хронического вульвита
Данная форма недуга прогрессирует на фоне уменьшения зуда и жжения. Происходит поражение внутренних гениталий и часто сопровождается необильными выделениями.
Сегодня выделяется несколько разновидностей болезни, при этом для каждого из них характерна не только своя симптоматика, но и методика лечения:
Причины вульвита
Сегодня установлено, что основной причиной является наличие в женском организме условно патогенных микроорганизмов, которые могут активно развиваться под влиянием и воздействием следующих факторов:
Низкий уровень содержания эстрогенов вызывает развитие вульвита. Такая ситуация возникает у девочек и девушек, а также у женщин во время постменопаузы.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика заболевания в «СМ-Клиника»
Диагностика разделена на несколько этапов. Преимуществом «СМ-Клиника» является то, что все анализы проводятся только на современном оборудовании опытными специалистами.
Как правило, в первую очередь рассматриваются и изучаются все данные анамнеза больной. Далее специалисты «СМ-Клиника» назначают обследования. Для пациента очень удобно сдавать все анализы, проходить обследования в одном месте, поэтому медицинский центр «СМ-Клиника» пользуется такой популярностью. В клинике созданы и функционируют лаборатории, которые отвечают всем требованиям безопасности и надежности, а стоимость можно посмотреть на соответствующей странице сайта.
Диагностика вульвита основывается на:
Под симптомами вульвита могут скрываться другие заболевания, которые имеют похожие признаки. Например, одним из симптомов вульвита является зуд в области половых органов, при этом такие же признаки прослеживаются и при наличии педикулеза, чесотки, псориаза, лишая, нейродермита, себорейного дерматита.
Вульвит может характеризоваться предраковым состоянием, которое может перерасти в рак вульвы, если не начать квалифицированное и незамедлительное лечение. При непродуктивном лечении или неясном диагнозе гинеколог выполняет биопсию. Диагностировать такое заболевание непросто, поэтому лечение проходит под присмотром не только гинеколога, но и и других врачей (дерматовенеролога, терапевта).
Если установлено, что причина болезни связана с паразитами, то проводятся дополнительные меры по их уничтожению, а затем врачи-гинекологи приступают непосредственно к лечению. Кроме того, диагностируется возможность выявления на этом фоне патологий, которые и влияют на понижение иммунитета организма.
Комплексная диагностика, в которую входят все анализы, исследования, позволяют обрисовать точную картину, а также выявить истинную причину появления заболевания.
Лечения вульвита в «СМ-Клиника»
Лечение патологии в «СМ-Клиника» осуществляется с индивидуальным подходом на основе проведенных анализов. Плюсом и преимуществом лечения в «СМ-Клиника» является организация полного курса терапии и реабилитации.
Способы лечения заключаются в применении как местной, так и общей терапии с назначением антибактериальных и противомикробных средств в индивидуальном порядке с учетом анамнеза, хронических заболеваний и других особенностей организма.
Проведенная терапия позволяет пациентам полностью избавиться от недуга, что подтверждают повторные анализы.
Для лечебных мероприятий врачи «СМ-Клиника» применяют новые технологии и методики, которые уже зарекомендовали себя, и показывают достаточно высокие и эффективные результаты. Если Вас волнует вопрос, где лечить заболевание, то всю подробную информацию о «СМ-Клиника» можно найти на официальном сайте, там же можно записаться предварительно на прием к врачу.
Москва – город продвинутых медицинских технологий, в настоящее время наибольшей популярностью пользуется полное обследование и лечение в «СМ-Клиника»
Профилактика вульвита
Любую патологию можно предотвратить, если соблюдать ряд мер. Врачи клиники рекомендуют регулярно проводить санацию хронических очагов поражения, а также предлагает соблюдать следующие правила:
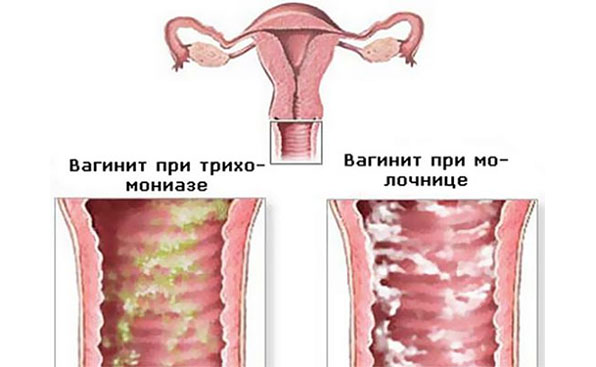
Вульвовагинит
Лекарства, которые назначают для лечения:
Вульвовагинит
Вульвовагинит – заболевание женских половых органов. Воспаление может иметь бактериальное происхождение или быть следствием механического раздражения слизистой вульвы и влагалища.
Естественное строение женского тела позволяет защитить половые органы от попадания микроорганизмов из внешней среды. Микрофлора влагалища здоровой женщины без проблем сдерживает рост условно-патогенных бактерий, обитающих на слизистых. Снижение иммунитета на фоне стресса, интоксикации или вирусного заболевания может спровоцировать всплеск активности возбудителей заболеваний, в результате чего начинается развитие острого вульвовагинита.
Причины болезни
Воспаление вульвы и влагалища появляется на фоне влияния таких факторов:
Наличие более двух факторов риска повышает вероятность появления патологии в несколько раз.
Возможен также аллергический вагинит. Патологию диагностируют при наличии гельминтов.
Вульвовагинит: симптомы
Симптоматика не зависит от причины появления заболевания. Признаки воспалительного процесса в области вульвы и слизистой влагалища:
У маленьких девочек могут наблюдаться невротические проявления: нарушение сна, повышенная возбудимость, плаксивость.
Заболевание может быть острым и хроническим. Симптомы форм патологии отличаются лишь степенью выраженности.
Кто болеет чаще?
Болезнь может появиться в любом возрасте. Но есть несколько категорий пациенток, для которых риск заболевания выше:
Диагностика вульвовагинитов
Для диагностики необходим осмотр на гинекологическом кресле. Для взрослых применяют кольпоцервикоскопию, детям показана вагиноскопия.
При осмотре гинеколог может увидеть очаг воспаления, а для дальнейших назначений необходим забор микрофлоры на анализ. Нужно определить тип возбудителя, чтобы правильно подобрать лечение.
При тяжелом течении заболевания к лечению привлекают аллерголога, уролога, дерматовенеролога и других профильных специалистов.
Чем лечить вульвовагинит?
Болезнь требует лечения. Сама по себе, под влиянием иммунитета, инфекция не излечивается.
Отсутствие терапии может привести к необратимым осложнениям, пагубно влияющим на женское здоровье. Для успешного излечения важно устранить этиологические факторы.
Вульвовагинит: препараты
Для лечения применяют местные и пероральные средства.
В качестве местных показаны вагинальные свечи, кремы (Гайнекс, Клотримазол, Ломиксин). Также врачи назначают курс таблетированных антибиотиков (Панцеф и др.). При кандидозной этиологии назначают противогрибковые средства: Нистатин, Флуконазол, Итраконазол, Метронидазол.
По завершении лечения врачи рекомендуют пропить пробиотики (Лактожиналь и др.) для восстановления микрофлоры.
Если причиной болезни являются глисты, нужны антигельминтные препараты: Альдазол, Пирантел.
Гигиена
Во время лечения нужно тщательно соблюдать гигиену. При острой форме заболевания половые органы обмывают 2-3 раза в день теплой водой или специальным раствором. Во время процедур используют настой ромашки, перманганат калия, 2%-й раствор борной кислоты.
Врачи рекомендуют теплые сидячие ванночки со слабым раствором перманганата калия.
Диета и режим
Для скорейшего выздоровления нужно укрепить иммунитет. Для этого важно обратить внимание на питание: исключить жирное, жареное, отказаться от сладостей и алкоголя.
Также нужно наладить режим сна и по возможности увеличить двигательную активность.
Профилактические меры
Любое заболевание проще предупредить, чем лечить. Для профилактики вульвовагинита рекомендуют такие меры:
Какие могут быть осложнения?
Нелеченный вульвовагинит может привести к тяжелым последствиям. У девочек возможно образование плотных сращений малых половых губ. Подобная деформация затруднит половую жизнь. Кроме того, такая патология – это один из факторов, провоцирующих цистит.
Особенно опасна болезнь во время беременности. Будущей матери грозят самопроизвольный аборт, эндометрит либо рождение инфицированного малыша.
Хронический вульвовагинит приводит к уплотнению слизистых оболочек. При таком течении чаще бывают трещины, эрозии, появляются предпосылки к появлению онкологии.
Список использованной литературы
Популярные вопросы про вульвовагинит
Как самому диагностировать вульвовагинит?
Первые признаки воспаления – зуд, жжение и боли в районе половых органов. Эти симптомы означают, что вам нужно провести лабораторное исследование на тип возбудителя. Только так лечение будет эффективным.
Как часто возникает у детей?
Вульвовагинит довольно часто возникает у детей, поскольку в силу возраста и излишней стыдливости девочки нарушают правила личной гигиены. Кроме того, малыши часто тянут в рот все, что им попадется, из-за чего чаще страдают от гельминтов, провоцирующих эту болезнь.
Какие могут быть осложнения?
Без лечения заболевание переходит в хроническую форму, которая может привести к появлению очага онкологии. Для девочек велик риск сращения малых половых губ, из-за чего в будущем у них могут быть проблемы с сексуальной жизнью.
Какие препараты эффективны при вульвовагините?
Нужны препараты, которые будут воздействовать на возбудителя болезни. Это многокомпонентные антибиотики и противогрибковые препараты.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на нем информации.
ВНИМАНИЕ! Цены актуальны только при оформлении заказа в электронной медицинской информационной системе Аптека 9-1-1. Цены на товары при покупке непосредственно в аптечных заведениях-партнерах могут отличаться от указанных на сайте!
Акции
Поражения и болезни вульвы многообразны. К ним относят дематозы: атопический дерматит, атрофические изменения на фоне гипоэстрогенного состояния, нейродермит, аллергический контактный дерматит, интертриго (механический дерматоз), псориаз, склерозирующий лишай, красный плоский лишай и другие; кисты вульвы, вестибулярный папилломатоз, доброкачественные опухоли вульвы, системные болезни, инфекции вульвы и другие. Все перечисленные заболевания сопровождаются гиперемией (покраснение) и зудом, жжением, но поставить правильный диагноз возможно только при осмотре у врача и иногда использовании дополнительного метода – вульвоскопии.
Заболевания вульвы
Поражения и болезни вульвы многообразны. К ним относят дематозы: атопический дерматит, атрофические изменения на фоне гипоэстрогенного состояния, нейродермит, аллергический контактный дерматит, интертриго (механический дерматоз), псориаз, склерозирующий лишай, красный плоский лишай и другие; кисты вульвы, вестибулярный папилломатоз, доброкачественные опухоли вульвы, системные болезни, инфекции вульвы и другие. Все перечисленные заболевания сопровождаются гиперемией (покраснение) и зудом, жжением, но поставить правильный диагноз возможно только при осмотре у врача и иногда использовании дополнительного метода — вульвоскопии.
Лечение и осмотр дерматозов включают в себя консультацию двух специалистов — врача гинеколога и врача дерматолога.
Рассмотрим каждое заболевание в отдельности.
Атопический дерматит вульвы
— это самый частый вид дерматита. Страдает около 20% населения. Обычно возникает у девочек раннего возраста, имеющих отегощенную каким — либо атопическим расстройством (бронхиальной астмой, аллергическими реакциями, сенной лихорадкой, крапивницей) наследственность или страдающим им. Атопический дерматит склонен к рецидивам и сопровождается сильным зудом. Заболевание стало понятным недавно, когда у страдающих ею обнаружили наследственный дефект ороговения, повышающий проницаемость эпидермиса и приводящий к его сухости. В мелкие трещины пересохшего эпидермиса легко проникают аллергены, раздражающие вещества и патогенные микроорганизмы. Мыло или гигиенические средства, усиливая повреждение барьерной функции эпидермиса, способствуют проникновению в его дефекты других раздражающих веществ и аллергенов. Атопический дерматит возникает в результате сложного взаимодействия радражающих и аллергенных химических веществ или лекарственных средств на фоне наследственного иммунодефицитного состояния, в части случаев на фоне наследственного дефекта барьерной функции эпидермиса, инфекции кожи, грибковые, бактериальные, протозойные или вирусные, приводят к обострениям атопического дерматита за счет прямого действия и дополнительной аллергизации. Наиболее часто вызывает и поддерживает обострения атопического дерматита Staphylococcus aureus. Основные симптомы атопического дерматита — «зуд — расчесы — зуд» и мокнутие (влажность), приводят к резкому утолщению кожи с нарушением пигментации и появлению сыпи. Расчесы становятся входными воротами вторичной инфекции. Нередко причиной обострения является — щелочное мыло и средства личной гигиены, входящие в их состав ароматизаторы и даже влажные гигиенические салфетки. Изменения кожи зависят от давности процесса. Чаще всего поражаются большие половые губы, несколько реже малые или внутренняя поверхность бедер и межягодичная складка.
В лечении в первую очередь необходимо устранить причины и пусковые факторы дерматита.
Нейродермит вульвы
— это заболевание, является переходом от атопического дерматита, к которому приводит порочный круг «зуд — расчесы — зуд». Синонимы нейродермита вульвы — «простой хронический лишай», «гиперпластическая дистрофия», «чешуйчатая гиперплазия». Изменения кожи происходят такие же, как и при атопическом дерматите, но важными пусковыми механизмами является психическое перенапряжение. Самый характерный симптом нейродермита вульвы является упорный зуд, часто на протяжении многих лет, усиливающийся в тепле, во время менструации и под воздействием стрессовых факторов. Расчесывание носит привычный, почти навязчивый характер. Кожа вульвы утолщается, становится более или менее пигментированной, процесс постоянно распространяется на паховые складки и бедро. Лечение многогранно и сложно. Наблюдаются частые рецидивы.
Атрофические изменения на фоне гипоэстрогенного состояния
Сопровождаются падением уровня гормона эстрогена в крови, вследствие наступления естественной менопаузы и других состояний: удаление яичников, резецирование яичников, дисфункция яичников, применение антиэстрогенов, избирательное подавление эстрогенных рецепторов.
До менархе (становления менструального цикла, половое созревание) и в период вскармливания грудью уровень эстрогенов относительно низок. Это приводит к истончению и сухости эпителия вульвы и влагалища с ослаблением его барьерной функции, предрасполагающим к раздражению и инфекции.
Лечение включает в себя гормональную терапию и при присоединении вторичной инфекции антибактериальную.
Контактный дерматит вульвы
— это воспаление кожи, вызванное экзогенным раздражающим веществом. Важно отличить простой контактный дерматит от аллергического дерматита. И тот, и другой может иметь острое, подострое и хроническое течение. Возникает контактный дерматит вульвы в результате постоянного прямого, не связанного с иммунными механизмами химического или физического повреждения кожи. Причины его многообразны, например, воздействие мочи, испражнений. Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма — все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита. Контактный дерматит вульвы — заболевание очень распространенное. Беспокоит повышенная чувствительность кожи, зуд и жжение вульвы. Больные нередко прибегают к самолечению противогрибковыми препаратами, противозудным или анестезирующими мазями, накладывая их уже на воспаленную кожу, а медицинские работники, к которым обращаются данные пациенты, уже затрудняются установить причину контактного дерматита. Поэтому обращаться к врачу следует при первых появившихся беспокойствах, чтобы врач мог выявить причину и назначить правильное лечение. Итак, самые частые причины простого контактного дерматита вульвы: мыло и его заменители, недержание мочи и кала, потливость, выделения из влагалища, раздражение прокладками и нижним бельем.
Лечение поэтапное, с исключением причины заболевания.
Аллергический контактный дерматит вульвы
Представляет собой выраженную аллергическую реакцию на небольшие количества какого-либо химического вещества. Аллергичекий контактный дерматит вульвы как правило начинается остро, в отличии простого контактного дерматита. Зуд и жжение возникают внезапно. Иногда больная сама указывает причину. Зуд может сочетаться с жжением. Причиной может служить какой-либо радражающий фактор: высокощелочные или сильно ароматизированные сорта мыла и его заменители, сильно ароматизированные прокладки и другие аллергены, перечень возможных аллергенов весьма велик. Нередко к моменту обращения заболевание принимает подострую или хроническую фазу течения. Тяжелая острая воспалительная реакция сопровождается гиперемией (покраснением), образованием везикул (пузырьков), и даже пузырей, мокнутием (влажность), расчесами с кровянистыми или желтыми корками, иногда присоединяется вторичная инфекция.
Лечение основывается на разных методах, но в первую очередь исключение главного —аллергена, в ином случае оно безуспешно.
Интертригинозный дерматит вульвы
— это воспаление кожи в складках, вызванное трением, воздействием тепла, потливостью, скоплением влагой под одеждой. Заболевание особо распространенное у женщин с глубокими кожными складками. Основная его причина — это трение соприкасающихся поверхностей кожи и их мацерация потом в тепле. Воспаленные мокнущие поверхности легко инфицируются бактериями и грибами рода Candida (называемой в народе «молочницей»). Предрасполагают к заболеванию увлажнение, тесно прилегающая одежда из синтетических волокон, недержание мочи и кала. Особенно часто страдают интертригинозным дерматитом вульвы больные с ожирением и сахарным диабетом, в частности пожилые люди, у которых ожирение сочетается с неподвижностью и недержанием кала и мочи. Для такого дерматита характерны в бедренно — половых и паховых складках, и нависающей складке внизу живота, и на коже под молочными железами повышенная чувствительность кожи, жжение, выраженный в той или иной степени неприятный запах. Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой.
Лечение комплексное, при присоединении вторичной инфекции показана и антибактериальная терапия.
Псориаз вульвы
— хронический наследственно обусловленный дерматоз, для которого характерны красноватые папулы и бляшки, покрытые плотно прикрепленными серебристо-белыми чешуйками. Псориазом страдает 2% населения. Поражение вульвы при нем наблюдается нередко, но во многих случаях остается нераспознанным, так как больные и врачи не замечают его. Обращаясь к дерматологам, больные не предъявляют соответствующих жалоб. Провокатором псориаза вульвы являются мелкие травмы (трение, расчесы), инфекции (бактериальная или грибковая), химические раздражители (косметические средства), некоторые лекарственные препараты. Психическое перенапряжение ослабляет барьерную функцию эпидермиса (кожи). Высыпания псориаза на месте расчесов вследствие зуда, сопровождающего депрессию и тревогу. Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Лечение псориаза вульвы сложно и состоит из местной терапии и системной.
Склероатрофичесский лишай вульвы
Лечение включает местную и общую терапии.
Красный плоский лишай вульвы
Относительно распространенный дерматоз и мукозит (воспалительный процесс полости рта), опосредованный механизмами клеточного иммунитета. Обычно поражается кожа и слизистая полости рта, в 25% случаев только слизистые. Поражению слизистой рта у женщин в 57% случаев сопутствует поражение вульвы и влагалища. Истинная распространенность неизвестна, так как он нередко остается недиагностированным. Даже у больных с поражением слизистой рта и кожи половые органы осматривают не всегда. Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально — десневой синдром.
Причины красного плоского лишая неизвестны, но многие данные четко указывают на его аутоиммунную природу, опосредованную механизмами клеточного иммунитета. По последним данным, возможно, имеется связь между антигеном DQB1*0201 системы HLA и красным плоским лишаем вульвы, влагалища и десен. Обнаруживается распространенное повреждение зоны базальной мембраны эпидермиса, по-видимому, аутоиммунной природы.
Повреждения могут быть и на волосистой части головы, и на ногтях, глазах, слизистых рта, носа, пищевода, гортани, мочевого пузыря, заднего прохода. В большинстве случаев заболевание развивается в возрасте 30-60 лет и сопровождается разнообразными жалобами. Наиболее распространенные из них: болезненность при дотрагивании и боль, и зуд по отдельности и в сочетании. Однако жалобы, даже при характерных изменениях бывают не всегда. Иногда может присоединяться зуд, который проявляется по-разному в зависимости от формы. Картина изменений вульвы зависит от варианта заболевания. В большинстве случаев имеются эрозии красного цвета с фестончатыми «кружевными» белесоватыми краями. Поверхность их часто блестящая, стекловидная. Но могут наблюдаться фиолетовые с шелушением мелкие папулы и бляшки, локализующиеся на лобке, больших половых губах, бедрах. Расчесы способствуют распространению высыпаний и сопровождаются вторичными изменениями. При данных картинах вульва со временем и несвоевременном лечении утрачивает нормальное строение. Нередко поражению вульвы и влагалища предшествует поражение других участков кожи и слизистых. Диагноз ставится на основании клинической картины и данных биопсии. Иногда красному плоскому лишаю сопутствует склероатрофический лишай.
Лечение включает местную и общую системные терапии.
Кисты вульвы
На вульве можно иногда обнаружить кисты разных размеров и разного происхождения, которые появляются в результате воспаления или травмы. Кисты бартолиновых желез можно увидеть невооруженным взглядом. Клиническая картина воспалительного процесса бартолиновой железы и ее выводного протока находится в зависимости от анатомического строения. Бартолиновая железа находится глубоко в толще мышц промежности. Из нее выходит несколько мелких выводных протоков, сливающихся в ампулу, из которой выходит затем главный выводной проток большой длины, но суживающийся по направлению к своему наружному отверстию. Выводной проток железы поражается чаще, чем сама она. К заболеваниям бартолиновой железы и ее протока — бартолинитам — относятся: каналикулит, абсцесс бартолиниевой железы, киста бартолиниевой железы, редко эндометриоз. По всей поверхности половых губ, чаще между зоной оволосения и малыми губами, наблюдаются небольшие сальные ретенционные кисты. Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
Лечение консервативное, в запущенных случаях оперативное.
Вестибулярный папилломатоз
Представляет собой собирательный термин, в клиническом отношении включающий типичные мелкие острые кондиломы, обусловленные папилломавирусной инфекцией и микропапилломы (псевдокандиломы), ассоциация которых с папилломавирусной инфекцией отсутствует. Часто бывает бессимптомным, обнаруживается случайно, хотя иногда сопровождается белями, болями и жжением вульвы, проявлением боли во время полового акта.
Лечение назначается при беспокойствах. В зависимости от ситуации иногда требуется биопсия с последующим хирургическим лечением. Подход индивидуальный. Основная тактика при данном заболевании наблюдение у врача гинеколога.
Доброкачественные опухоли вульвы
Опухоли вульвы разнообразны, требуют хирургического лечения с последующим гистологическим исследованием.
Системные болезни
Наиболее выраженные изменения на вульве наблюдаются при болезни Бехчета и болезни Крона.
Инфекции вульвы
Это различные воспалительные заболевания, симптомы и кольпоскопическая картина которых зависит от вида возбудителя. К инфекциям вульвы относят генитальный герпес, хламидиоз, уреаплазмоз, кондиломы, контагиозный моллюск, микозы, чесотка, энтеробиоз, педикулез, фурункулез, донованоз, сифилис, туберкулез, венерическая гранулема, вирус папилломы человека.