Пневмония: симптомы, лечение, реабилитация у взрослых и детей
Под пневмонией понимают группу воспалительных заболеваний легких, которые вызываются вирусами, бактериями, грибами или простейшими. Болезнь может быть первичной или развиваться вследствие другой патологии. Пневмония бывает односторонней и двусторонней, а ее течение – острым, подострым и хроническим, а также бессимптомным.
Пневмония – это одно из самых распространенных заболеваний в мире. Ей подвержены люди любого возраста. Опасность заключается не только в поражении легких, но и в нарушении работы других органов и систем, что приводит к тяжелым осложнениям, долгосрочным последствиям и летальному исходу.
Причины пневмонии
Заражение происходит при попадании патогенного агента в легкие. В 40% случаев заболевание вызывается пневмококками. Другие бактериальные возбудители включают стрептококки, стафилококки и гемофильную палочку, грамотрицательные микроорганизмы, условно-патогенную микрофлору. Вирусная пневмония развивается при поражении гриппом, парагриппом, цитомегаловирусом, аденовирусами, коронавирусами. К атипичным возбудителям относятся микоплазмы, хламидии, легионеллы, грибки.
Классификация пневмонии
Особенности пневмонии у детей
Дети подвергаются этому заболеванию чаще. По данным ВОЗ, пневмония становится причиной смерти 15% детей до 5 лет по всему миру [1]. Это связано с неполноценным иммунитетом и анатомическими особенностями развития легких в раннем возрасте. В частности, из-за узости дыхательных путей возрастает риск застоя слизи и затрудняется ее выведение, а слабая дыхательная мускулатура не позволяет откашливать мокроту.
Факторами риска для детей считаются предшествующие заболевания (корь, ВИЧ и другие детские инфекции), ненадлежащие условия проживания (большое количество членов семьи, проживающих вместе с ребенком на малой жилплощади, недостаточная вентиляция воздуха в помещениях или его загрязнение, курение родителей).
Симптомы пневмонии
Клинические проявления заболевания разнообразны и зависят от вызвавшего его возбудителя.
У детей с подозрением на пневмонию температура может не повышаться, наблюдаются учащенное или затрудненное дыхание, западание грудной клетки на вдохе, свистящее дыхание при вирусном происхождении заболевания, судороги, потеря сознания, неспособность пить и принимать пищу.
Пневмония при коронавирусе опасна тем, что поражает все структуры легкого, которые отвечают за газообмен (интерстициальная ткань, стенки альвеол, сосуды), и препятствует нормальному насыщению крови кислородом. Таким образом, пациент страдает от тяжелой одышки даже в состоянии покоя, появляются неврологические признаки из-за кислородного голодания мозга: нарушение речи двигательных функций, помутнение сознания, полуобморочное состояние, отмечается синюшность губ. При тяжелом течении ковидной пневмонии пациента подключают к аппарату искусственной вентиляции легких (ИВЛ).
Осложнения при пневмонии
Диагностика пневмонии
Проводится первичный осмотр пациента с аускультацией легких и сбором анамнеза. При подозрении на пневмонию назначают общий анализ крови (лейкоцитарная формула и СОЭ для подтверждения воспалительного процесса) и рентгенографию грудной клетки в двух проекциях для оценки площади поражения легких. При необходимости назначают КТ для оценки состояния органов грудной полости.
Для определения возбудителя пневмонии проводят анализы мокроты: выявляют ДНК микоплазмы, хламидий, пневмококков, РНК коронавируса и определяют уровень IgM и IgG антител к ним.
Оценку работы других внутренних органов проводят с помощью биохимического анализа крови (АСТ, АЛТ, билирубин, креатинин, мочевина, глюкоза, С-реактивный белок).
Уровень насыщенности крови кислородом определяют с помощью пульсоксиметрии. При снижении показателя ниже 92% пациента госпитализируют.
Лечение пневмонии
Лечение назначается на основании полученных результатов, а также с учетом перенесенных и сопутствующих заболеваний пациента. Пациентов в тяжелом состоянии помещают в пульмонологическое отделение.
При бактериальной пневмонии назначают курс антибиотиков (на начальном этапе внутривенно или внутримышечно, затем в форме таблеток). Зачастую применяют препараты широкого спектра действия (ампициллин, кларитромицин, левофлоксацин, цефотаксим) или их комбинацию. Длительность антибиотикотерапии составляет не менее 10 дней и зависит от реакции пациента на лечение. В качестве вспомогательных средств используются солевые растворы, отхаркивающие средства для выведения мокроты, жаропонижающие препараты, иммуностимуляторы, витамины. При кислородной недостаточности проводят оксигенотерапию.
Антибиотикотерапия у детей проводится с осторожностью, после тщательной оценки рисков и пользы. Препараты рекомендуется назначать для приема внутрь, а к внутривенному введению прибегать только при тяжелом течении заболевания или если лекарства вызывают тошноту, рвоту. Младенцы тяжело переносят повышенную температуру, поэтому в таком случае ее необходимо сбивать до 37,5 С. Также особое внимание нужно уделить выведению мокроты и поддержанию адекватного питьевого режима.
При хронической пневмонии дополнительно проводят санацию нижних дыхательных путей: промывают трахею и бронхи раствором гидрокарбоната натрия, затем вводят в них антибиотики.
В случае, если заболевание протекает без кашля, назначают бронхолитические и муколитические препараты, чтобы облегчить выведение мокроты и предотвратить отек легких.
Хирургическое лечение проводят пациентам с частыми и тяжелыми рецидивами болезни, а также при образовании абсцессов и кист (удаляют проблемный участок легкого).
Всем пациентам с пневмонией важно соблюдать постельный режим, принимать обильное питье и хорошо питаться.
Реабилитация
Риск развития осложнений после пневмонии снижается, если восстановление начинают сразу после госпитализации или реанимации и продолжают на всем протяжении амбулаторного лечения и после выписки.
Специальная дыхательная гимнастика при пневмонии в виде статических и динамических упражнений назначается индивидуально, в зависимости от степени тяжести перенесенного заболевания и выраженности одышки. В нее входят брюшное дыхание животом, гимнастика по методу Бутейко и Стрельниковой, лечебная йога. Все физические нагрузки должны быть строго дозированы и на первых этапах проводиться только под контролем специалистов, чтобы избежать избыточной нагрузки на легкие и ее последствий.
Также существуют общие рекомендации по диетотерапии: прием омега-3 жирных кислот, витаминов C и D, цинка, пробиотиков и отказ от сдобной выпечки, острой, соленой и жареной пищи. Оптимальный питьевой режим предполагает прием 25 мл жидкости на 1 кг массы тела.
Здоровый распорядок дня и условия жизни также играют важную роль в восстановлении и детей, и взрослых, перенесших пневмонию: ночной сон необходимо дополнять дневным, в хорошую погоду больше времени проводить на открытом воздухе или проветривать помещение, проводить влажную уборку несколько раз в день.
К реабилитации детей следует относиться с особым вниманием, поскольку неполное излечение пневмонии или ее последствий приводит к рецидивам, повышает риск развития других патологий, сокращает продолжительность жизни.
Профилактика пневмонии
Взрослым для снижения риска заболевания рекомендуется отказаться от курения, выполнять прививки от гриппа, не запускать заболевания дыхательных путей, избегать переохлаждений и длительного стресса, поддерживать нормальную влажность и вентиляцию воздуха дома и на работе, соблюдать режим питания и сна.
Мероприятия по предупреждению пневмонии у детей по всему миру включают вакцинацию против кори, коклюша, гепатита В, пневмококковой инфекции. Также необходимо обеспечить ребенку здоровое питание и, по возможности, грудное вскармливание в первые 6 месяцев жизни. Родителям следует знать о ранних симптомах заболевания для своевременного обращения к врачу и ответственно относиться к лечению респираторных болезней и других патологий, которые вызывают снижение иммунитета у ребенка.
Бронхопневмония
Бронхопневмонией называют разновидность пневмонии, при которой воспаляются стенки бронхиол. Причины бронхопневмонии – попадание в дыхательные пути бактерий:стафилококка, кишечной палочки и пневмококка. Болезнь может возникнуть как самостоятельно, так и в качестве осложнения бронхита и других заболеваний дыхательных путей.
Симптомы бронхопневмонии
Признаки бронхопневмонии могут несколько отличаться в зависимости от формы болезни. Однако есть общие симптомы, присущие заболеванию:
1. Высокая температура. Как правило, повышается резко и доходит до 38-39 градусов.
2. Кашель, который может быть сухим, или с выделением мокроты, иногда кровянисто-гнойной.
3. Учащённое дыхание, одышка.
4. Болезненные ощущения в грудной клетке.
5. Слабость.
6. Тахикардия с пульсом до 100 ударов в минуту.
7. Головная боль.
8. При анализах крови выявляется повышение СОЭ.
При правосторонней бронхопневмонии болит в груди справа, при двусторонней форме боль ощущается во всей грудной клетке, при левосторонней – только с левой стороны. Во время дыхания и кашля боль становится сильнее.
Для катаральной бронхопневмонии характерно легкое и относительно недолгое течение болезни (около 10 дней). Кроме основных симптомов, при этой форме заболевания бывает насморк с гнойными выделениями и проблемы с ЖКТ. После того, как самые сильные проявления болезни уходят, сухой кашель может длиться еще 3 недели.
Самой опасной считается очаговая бронхопневмония, так как воспалительный процесс переходит на ткань лёгких, образуя в них очаг инфекции. Вследствие этой формы болезни может развиться экссудативный плеврит.
Перечисленные симптомы присущи острой бронхопневмонии. Если заболевание плохо поддается лечению и проходит с осложнениями, развивается хроническая бронхопневмония. У пациента появляются лёгочные кровотечения, он резко и сильно худеет, при кашле отхаркивает зеленую мокроту с кровью.
Бронхопневмония у детей
Наиболее часто заболевание встречается у детей, которым не исполнилось 2-3 лет, в группе риска – малыши с болезнями иммунной системы. Болезнь протекает стремительно, при этом температура тела может оставаться в норме, а кашель быть слабым. Если у ребенка появляется одышка или он шумно дышит, вполне возможно, что это симптомы бронхопневмонии.
У детей это заболевание чаще всего проистекает из других недолеченных болезней, таких как ОРВИ, бронхит или тонзиллит.
Другие причины подверженности детей бронхопневмонии:
— Детские лёгкие недостаточно расправлены, поэтому в задних отделах этих органов возникают инфекции;
— Проникновению бактерий способствует поверхностное дыхание, характерное для маленьких детей.
— Слабая иммунная система.
Распознать у детей болезнь не всегда удается вовремя, а проходит она тяжелей, чем у взрослых. Бронхопневмония чревата осложнениями, такими как плеврит, отит, перикардит, абсцесс легкого.
Бронхопневмония у взрослых
Среди взрослого населения диагноз «бронхопневмония» чаще всего ставят людям старше 65 лет. Это связано с ослаблением их иммунитета и особенностями дыхательной системы. В пожилом возрасте болезнь может привести к серьёзным осложнениям и даже к летальному исходу.
Среди осложнений у взрослых наиболее распространен плеврит – переход инфекции на внутренний и наружный листки плевры. Возможны развитие отёка, абсцесса и даже гангрены лёгкого, а также острой дыхательной недостаточности. Если инфекция проникает в кровь, развивается сепсис.
Лечение бронхопневмонии лазерными аппаратами Рикта
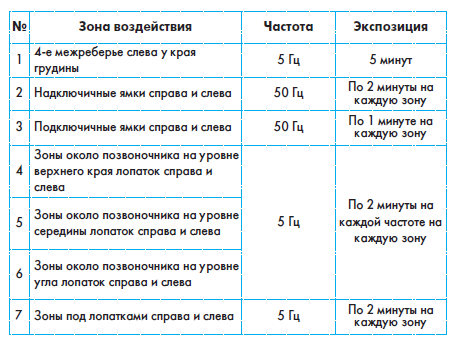
По показаниям производится воздействие на триггерные зоны, зоны Захарьина-Геда 1000 Гц на экстрацептивные, 50 Гц или ПЕРЕМ на проприоцептивные, экспозиция 2-5 минут до клинического эффекта (уменьшение или ликвидация соответствующей симптоматики).
Курс лечения при гладком течении заболевания 12-15 процедур по 1 процедуре в день. Необходимо сочетание с медикаментозной терапией (антибиотики, сульфониламиды и пр.).
Повторный курс через 1 месяц. Если имеется рентгенологическое подтверждение локализации очага воспаления, то дополнительно задействуют проекцию очага на частоте 5 Гц, экспозиция 2 минуты. Если появляются признаки ухудшения состояния, например, признаки деструкции лёгких, то лазерную терапию следует временно прервать до ликвидации этих симптомов.
Пневмония у детей
Общая информация
Краткое описание
Пневмония представляет собой воспалительное заболевание легких, диагностируемое по синдрому дыхательных расстройств и физикальным данным при наличии инфильтративных изменений на рентгенограмме.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Дифференциальный диагноз
| Диагноз или причина заболевания | В пользу диагноза | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Пневмония |
| ОССН | – | острая сердечно – сосудистая недостаточность |
| ДВС | – | диссеминированное внутрисосудистое свертывание |
| ОПН | – | острая почечная недостаточность |
| ИВБДВ | – | интегрированное введение болезни детского возраста |
| ПМСП | – | первично медико- санитарная помощь |
| ДН | – | дыхательная недостаточность |
| БОС | – | бронхообструктивный синдром |
| ОАК | – | общий анализ крови |
| СРБ | – | С реактивный белок |
| ПКТ | – | прокальцитонин |
| РКИ | – | рандомизированные клинические исследования |
| ИВЛ | – | искусственная вентиляция легких |
| ИДС | – | иммунодефицитные состояния |
| ПЦР | – | полимеразная цепная реакция |
| ОРВИ | – | острые респираторные вирусные инфекции |
Пользователи протокола: врачи общей практики, педиатры, детские пульмонологи, детские инфекционисты, детские хирурги.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1,3,5,11,12,19-21]
Клиническая классификация пневмонии [1,3,5,11,12,19,20,21]:
По месту инфицирования (возникновения):
· внебольничные (синонимы: домашние, амбулаторные);
· госпитальные (синонимы: нозокомиальные, внутрибольничные);
Госпитальные пневмонии возникают через 48 часов пребывания ребенка в стационаре или в течение 48 часов после выписки.
· аспирационные пневмонии у детей с энцефалопатиями.
По течению:
· острые (длительностью до 6 недель);
· затяжные (длительностью от 6 недель до 6-8 месяцев от начала заболевания).
Осложнения пневмонии:
· легочные: плеврит, легочная деструкция (абсцесс, булла, пневмоторакс, пиопневмоторакс);
· внелегочные: инфекционно-токсический шок, ДВС-синдром, респираторный дистресс-синдром взрослого типа.
Вентилятор-ассоциированные (нозокомиальные) пневмонии:
· возникают у больных, находящихся на искусственной вентиляции легких (ИВЛ):
а) ранние – первые 5 суток на ИВЛ;
б) поздние – после 5 суток на ИВЛ.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1,3,5,11,12,19-21]
Диагностические критерии
Жалобы и анамнез:
· кашель;
· отказ от питья и еды;
· одышка;
· слабость.
Физикальное обследование:
· апное, учащенное или затрудненное дыхание (дети до 2 месяцев ЧДД ≥60 в минуту; от 2 мес.- до1 года ≥50 в минуту; 1-5 лет ≥40 в минуту; старше 5 лет >20 в минуту);
· втяжение межреберных промежутков или нижней части грудной клетки; лихорадка; кряхтящее дыхание (у младенцев);
· нарушение сознания;
· аускультативные признаки (ослабленное или бронхиальное дыхание, хрипы, шум трения плевры, нарушение голосового резонанса).
NB! Резкое ослабление дыхания при аускультации, укорочение перкуторного звука повышают вероятность пневмонии, осложненной экссудативным плевритом, и являются показанием для госпитализации в стационар (УД–В) [19].
Лабораторные исследования:
· общий анализ крови – лейкоцитоз с нейтрофильным сдвигом влево, лейкопения, ускорение СОЭ;
· определение концентрации С-реактивного белка или концентрации сывороточного прокальцитонин;
· тесты на Mycoplasma pneumonia и Chlamydia pneumonia (ПЦР, ИФА – по показаниям).
NB! Серологические исследования на респираторные вирусы, Mycoplasma pneumonia и Chlamydia pneumonia проводимые в острой стадии и на стадии выздоровления (УД–В) [19].
· бактериологическое исследование мокроты на флору и чувствительность.
NB! При наличии плевральной жидкости, она должна быть направлена на микроскопию, бактериологический посев, выявление пневмококкового антигена или на ПЦР (УД–С) [19].
Инструментальные исследования:
Пульсоксиметрия.
Рентгенологическое исследование грудной клетки:
· при подозрении на осложнения – плевральный выпот, эмпиема, пневмоторакс, пневматоцеле, интерстициальная пневмония, перикардиальный выпот;
Рентгенография грудной клетки (одна проекция)
· при долевых, полисегментарных поражениях, ателектазе лѐгких, в динамике – через 2 недели после лечения.
NB! Рентгенография грудной клетки не должна применяться в качестве обязательного исследования для детей, у которых предполагается наличие внебольничной пневмонии (УД–В) [19].
NB! Детям с симптомами нетяжелой пневмонии, которые не были госпитализированы, не должны проводить рентгенографию грудной клетки.
Показания для консультации специалистов (УД–В) [19].
NB! Показатели острой фазы не являются клинически применимыми для различения вирусных инфекций от бактериальных инфекций и не должны проводиться с этой целью (УД–В) [19].
Показания для консультации специалистов:
· консультация хирурга – при развитии деструктивных осложнений.
Диагностический алгоритм: (схема-1)
Диагностический алгоритм: (схема-2)
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Муковисцидоз | Наличие инфильтративных теней в легочной ткани. | — Хлориды в потовой жидкости; — Генетический анализ; — Кал на определение панктреатической эластазы; — Копрограмма | — Затяжная неонатальная желтуха — Соленый вкус кожи — Отставание в физическом развитии. -Рецидивирующие или хронические респираторные симптомы — Неоформленный, обильный, маслянистый и зловонный стул -Нормальные показатели хлоридов в потовой жидкости. |
| Бронхиолит | Выраженная дыхательная недостаточность. Кряхтящее дыхание. Физикальные данные: ослабление дыхания или крепитация. | -Рентгенограмма органов дыхания. -Пульсоксиметрия. -КЩС крови. -КТ ОГК -ПЦР на РС-инфекцию | -Первый случай астмоидного дыхания в возрасте 3-6 месяцев. -слабая реакция или отсутствие реакции на бронхолитические средства -наличие признаков дыхательной недостаточности |
| Туберкулез | Хронический кашель (> 30 дней); -Плохое развитие/отставание в весе или потеря веса; | — Реакция Манту — Диаскинтест -Бактериоскопия мокроты на МБТ и методом Gextert -Рентгенологичес-кие признаки. | -Отрицательная реакция Манту; — Отрицательный диаскинтест -Отсутствие микобактерий туберкулеза при исследовании мокроты у детей. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амикацин (Amikacin) |
| Амоксициллин (Amoxicillin) |
| Ампициллин (Ampicillin) |
| Амфотерицин B (Amphotericin B) |
| Ацикловир (Acyclovir) |
| Ванкомицин (Vancomycin) |
| Ганцикловир (Ganciclovir) |
| Джозамицин (Josamycin) |
| Занамивир (Zanamivir) |
| Ибупрофен (Ibuprofen) |
| Имипенем (Imipenem) |
| Иммуноглобулин человека против цитомегаловируса (Immunoglobulin against human cytomegalovirus) |
| Ипратропия бромид (Ipratropium bromide) |
| Итраконазол (Itraconazole) |
| Клавулановая кислота (Clavulanic acid) |
| Клиндамицин (Clindamycin) |
| Линезолид (Linezolid) |
| Линкомицин (Lincomycin) |
| Меропенем (Meropenem) |
| Метронидазол (Metronidazole) |
| Осельтамивир (Oseltamivir) |
| Офлоксацин (Ofloxacin) |
| Парацетамол (Paracetamol) |
| Пиперациллин (Piperacillin) |
| Сальбутамол (Salbutamol) |
| Спирамицин (Spiramycin) |
| Сульбактам (Sulbactam) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тазобактам (Tazobactam) |
| Тикарциллин (Ticarcillin) |
| Триметоприм (Trimethoprim) |
| Фенотерол (Fenoterol) |
| Хлорамфеникол (Chloramphenicol) |
| Цефаклора (Cefaclor) |
| Цефепим (Cefepime) |
| Цефоперазон (Cefoperazone) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Эритромицин (Erythromycin) |
Группы препаратов согласно АТХ, применяющиеся при лечении
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1,3,5,11,12,19-23]
У детей пневмония может развиваться остро из-за сниженных резервных возможностей иммунной системы. Лечение патологии должно проводиться на ранних стадиях заболевания, чтобы исключить грозные последствия и летальный исход. Этиотропная терапия требует учета возбудителя болезни. Антибактериальную терапию начинают незамедлительно при установленном диагнозе пневмонии, а также при подозрении на пневмонию у тяжелого больного (УД–C) [19].
У детей в возрасте 92%. Для проведения оксигенотерапии рекомендуется обеспечить поликлиники и бригады скорой медицинской помощи пульсоксиметрами и кислородными концентраторами (УД–В) [19].
NB! Ввиду отсутствия доказательной базы эффективности физиотерапии грудной клетки данный вид лечения не должен применяться у детей с пневмонией (УД–В) [19].
Хирургическое вмешательство: нет.
Дальнейшее ведение:
· повторный осмотр участкового врача через 2 дня или раньше, если ребенку стало хуже или он не может пить или сосать грудь, появляется лихорадка, учащенное или затрудненное дыхание (научить мать, когда вернуться немедленно к врачу «КВН» по Памятке для родителей по стандарту ИВБДВ);
· дети, перенесшие пневмонию, находятся на диспансерном наблюдении в течение 1 года (осмотры проводят через 1, 3, 6 и 12 месяцев).
Индикаторы эффективности лечения:
· ликвидация симптомов ДН, общей интоксикации;
· восстановление экскурсии легких;
· купирование воспалительного процесса в легких;
· исчезновение кашля, учащенного дыхания, аускультативных данных пневмонии;
· улучшение самочувствия и аппетита.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1,3,5,11,12,19]: Лечение детей до 1 года жизни при типичных формах проводится, как правило, в условиях стационара с использованием парентерального введения антибиотиков. Все дети с уточненным клиническим диагнозом пневмония должны получить курс антибиотиков, так как достоверная дифференциация бактериальной и вирусной пневмонии не может быть гарантирована (УД–С) [19]. Амоксициллин рекомендуется в качестве первого выбора пероральной антибактериальной терапии для всех детей, так как он эффективен против большинства возбудителей, которые вызывают внебольничную пневмонию, и является хорошо переносимым и дешевым препаратом. Альтернативными препаратами являются коамоксиклав, цефаклор, эритромицин, азитромицин и кларитромицин, спирамицин (УД–В) [19].
Макролидные антибиотики могут быть добавлены в любом возрасте в случае отсутствия реакции на эмпирическую терапию первой линии (УД–D) [19]. Макролидные антибиотики должны использоваться при подозрении на пневмонию, вызванную Mycoplasma pneumonia или Chlamydia pneumonia или же при крайне тяжелой форме заболевания (УД–D) [19]. Антибиотики, применяемые перорально, являются безопасными и эффективными для детей даже при тяжелой форме внебольничной пневмонии (УД–A) [19]. При наличии у больного признаков септицемии, тяжёлой формы пневмонии, а также отсутствие возможности приёма препарата через рот, например, из-за рвоты, рекомендуется антибиотики вводить внутривенно (УД–D) [19]. Для тяжёлых форм пневмонии рекомендуются следующие внутривенные антибиотики: амоксициллин, ко-амоксиклав, цефуроксим, цефотаксим или цефтриаксон. При микробиологической диагностике и определении чувствительности антибиотиков к выявленным микробам они могут быть рационализированы (УД–D) [19].
При пневмонии вызванной вирусом гриппа в зависимости от возраста применяется: занамивир, осельтамивир. При пневмоцистной пневмонии препаратом выбора является котримаксазол в высоких дозах (8 мг/кг триметоприма и 40 мг/кг сульфаметоксазола в/в каждые 8 часов или орально 3 раза в день) в течение 3 недель.
Вентиляционные пневмонии. При ранних ВП (без предшествующей антибиотикотерапии) назначают ингибиторозащищенные пенициллины (амоксициллин/клавуланат, ампициллин/сульбактам, тикарциллин/клавуланат) или цефуроксим. Цефалоспорины III поколения и аминогликозиды являются альтернативными препаратами. При выборе антибиотика учитывается предшествующая терапия. Если проведение ИВЛ начато с 3-4-х суток пребывания в стационаре, выбор антибиотика определяется алгоритмом его назначения при нозокомиальных пневмониях (см.выше). При поздних ВП назначают ингибиторозащищенные антисинегнойные пенициллины (тикарциллин/клавуланат, пиперациллин/тазобактам) или цефалоспорины III-IV поколений с антисинегнойной активностью (цефтазидим, цефоперазон, цефепим) с аминогликозидами (нетилмицин, амикацин). Альтернативными препаратами являются карбапенемы (имипенем, меропенем).
Перечень основных лекарственных средств (имеющих 100% вероятность применения) [25,26]:
Эндобронхиально
— доза 125- 250мг – 1 раз в день
| Лекарственная группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Ингаляционный бронходилятатор | Ипратропия бромид/фенотерол по 20 мл 4 раза в сутки в возрастной дозе; |
Ибупрофен, суспензия, 100 мг/5мл 100мл
Хирургическое вмешательство:
при развитии плеврита, деструктивных осложнений, пневмоторакса, пиопневмоторокса для установки дренажной трубки по Бюлау.
Дальнейшее ведение:
· детям с тяжелой формой пневмонии, эмпиемой и абсцессами легких или сохраняющимися симптомами необходимо проводить повторное рентгенологическое обследование (УД–В) [19];
· все дети без исключения, перенесшие пневмонию, находятся на диспансерном наблюдении у участкового врача в течение 1 года (осмотры проводят через 1, 3, 6 и 12 месяцев) (УД–D) [19].
Индикаторы эффективности лечения:
· исчезновение втяжения нижней части грудной клетки;
· нормализация частоты дыхания;
· нормализация температуры тела;
· положительная перкуторная и аскультативная динамика;
· исчезновение интоксикации;
· отсутствие осложнений.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [1,3,5,11,12,19-21]
Показания для плановой госпитализации:
· дети до 5 лет при наличии общих признаков опасности по стандарту ИВБДВ на уровне ПМСП;
· отсутствие эффекта от амбулаторной терапии.
Показания для экстренной госпитализации:
· наличие осложнений;
· тяжелые и затяжные формы пневмонии (более 10-12 недель);
· нарастание дыхательной недостаточности с втяжением нижней части грудной клетки и учащением дыхания;
· тяжелый респираторный дистресс (явный дискомфорт при дыхании или затрудненное грудное вскармливание, затрудненный прием пищи и жидкости или затрудненная речь);
· все дети в возрасте младше 2 месяцев.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Наурызалиева Шамшагуль Тулеповна – кандидат медицинских наук, заведующая отделения пульмонологии РГКП на ПХВ «Научный центр педиатрии и детской хирургии» г.Алматы.
2) Садибекова Лейла Данигалиевна – кандидат медицинских наук, старший ординатор-консультант отдела педиатрии КФ «UMC» «Национальный научный центр материнства и детства» г. Астана
3) Жанузакова Назгуль Таупиховна – старший врач ординатор отделения пульмонологии РГКП на ПХВ «Научный центр педиатрии и детской хирургии» г.Алматы.
4) Табаров Адлет Берикболович – начальник отдела инновационного менеджмента РГП на ПХВ «Больница медицинского центра Управления делами Президента Республики Казахстан», клинический фармаколог.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Рамазанова Лязат Ахметжановна – кандидат медицинских наук, доцент кафедры педиатрии АО «Медицинский университет Астана».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.