Что такое гепатотропные вирусы
Что такое гепатотропные вирусы
Печень может страдать от различных вирусных инфекций, однако некоторые вирусы выделяют в особую группу гепатотропных из-за их способности избирательно поражать ткань этого органа. В настоящее время в нее входят пять возбудителей (от вируса гепатита А до вируса гепатита Е). Кроме того, растет количество данных в пользу существования других вирусов, вызывающих поражение печени. Большинство форм гепатитов не диагностируют, потому что они протекают субклинически.
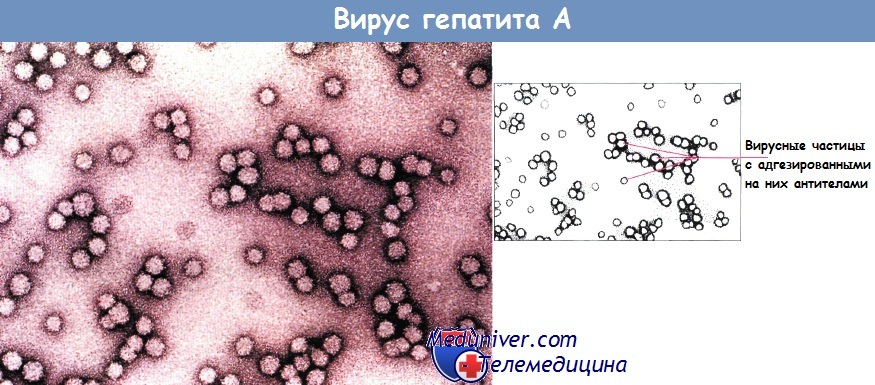
Вирус гепатита А содержит РНК и вызывает острое течение гепатита с низкой смертностью и без длительных остаточных явлений.
Напротив, возбудитель гепатита В (HBV) — ДНК-содержащий вирус, вызывающий более тяжелое течение заболевания (особенно в раннем детском возрасте) с преобразованием в хроническую форму, сопровождающуюся постоянной циркуляцией вируса в крови. Заболевание прогрессирует и переходит в хронический гепатит с последующим перерождением в цирроз печени.
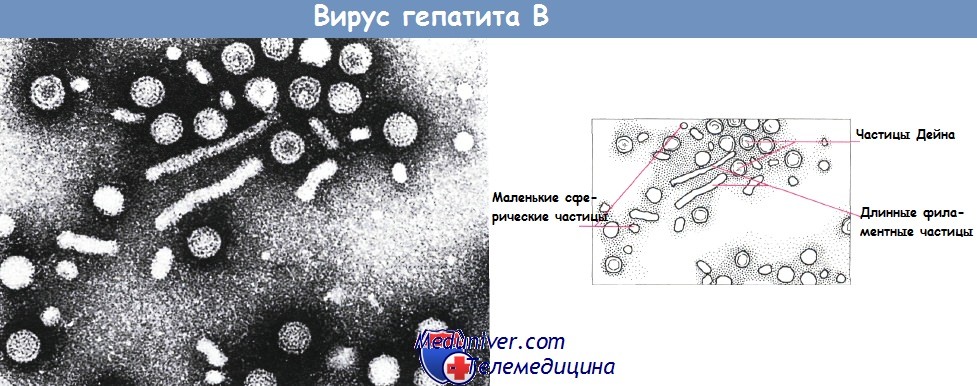
На срезе видны мелкие сферические частицы с диаметром 28 нм (HBsAg); более крупные сферические двумембранные частицы Дейна (42 нм), продолговатые филаментозные частицы.
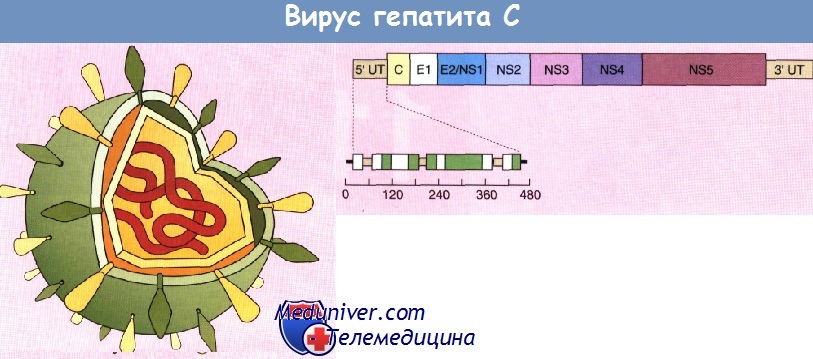
Вирус гепатита С (HCV) — РНК-содержащий. Подобно вирусу гепатита В передается парентеральным путем. Гепатит С представляет собой наиболее распространенное хроническое заболевание печени: им в мире поражены около 200 млн человек. Диаметр вируса составляет 30—60 нм. Геном возбудителя состоит из одноцепочечной молекулы РНК. Строение вируса показано на рисунке. Структурные и неструктурные белки закодированы на 5′ и 3′-концах открытой рамки считывания. Нетранслируемые области располагаются как на 3′, так и на 5′-конце рамки считывания и необходимы для процессов трансляции белков и репликации вируса.
Вирус гепатита D (дельта-антиген) имеет небольшой размер и содержит РНК. Сам по себе он не патогенен, но при одновременном инфицировании с вирусом гепатита В приводит к более тяжелому течению болезни, прогрессированию и развитию скоротечной формы.
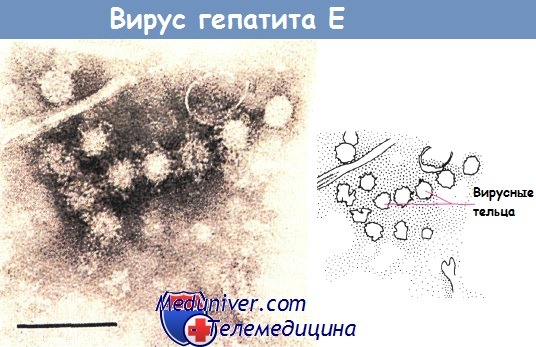
Вирус гепатита Е передается фекально-оральным путем, он вызывает эпидемии в Азии, Африке, Латинской Америке, при которых заражение происходит через воду. Течение заболевания обычно доброкачественное, по типу гепатита А, однако достаточно высока смертность среди беременных.
Дифференциальная диагностика различных типов острых гепатитов клинически затруднена, и поэтому ее проводят с помощью серологических тестов. В силу тех же причин гистологическая диагностика в большинстве случаев также невозможна. Классические гистологические признаки при неосложненном остром (лобулярном) гепатите — повреждение печеночных клеток и некроз в центре дольки. Наблюдают дистрофию гепатоцитов в виде гидропической вакуолизации и накопления дегенеративных ацидофильных телец. Активность клеток Купфера повышена вследствие поглощения ими поврежденных или отмерших гепатоцитов.
Наряду с этими изменениями внутри долек накапливается воспалительный инфильтрат преимущественно в виде лимфоцитов с небольшим количеством плазматических клеток. Также обычно обнаруживают небольшой отек, скопление мононуклеаров и макрофагов в стенках воротной вены. Пролиферация клеток желчных протоков минимальна. Возникающий при данной болезни холестаз выражен в различной степени. В некоторых случаях у пациентов с сильной желтухой изменения в системе воротной вены могут имитировать симптомы внепеченочной обструкции.
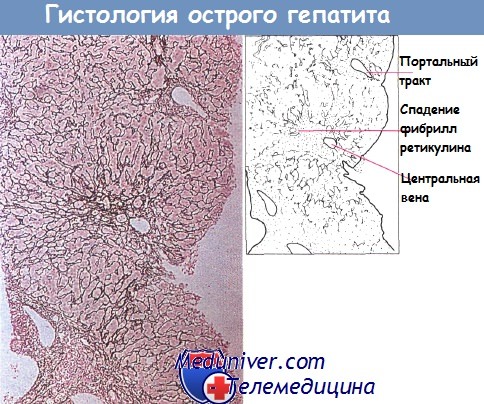
По мере уменьшения воспаления дольки в центре ее более выраженным становится спадение фибрилл ретикулина, и происходит деформация клетки, однако эти явления преходящи. Воспаление стенок сосудов системы воротной вены — процесс длительный, который может приводить к формированию фиброзных перегородок.
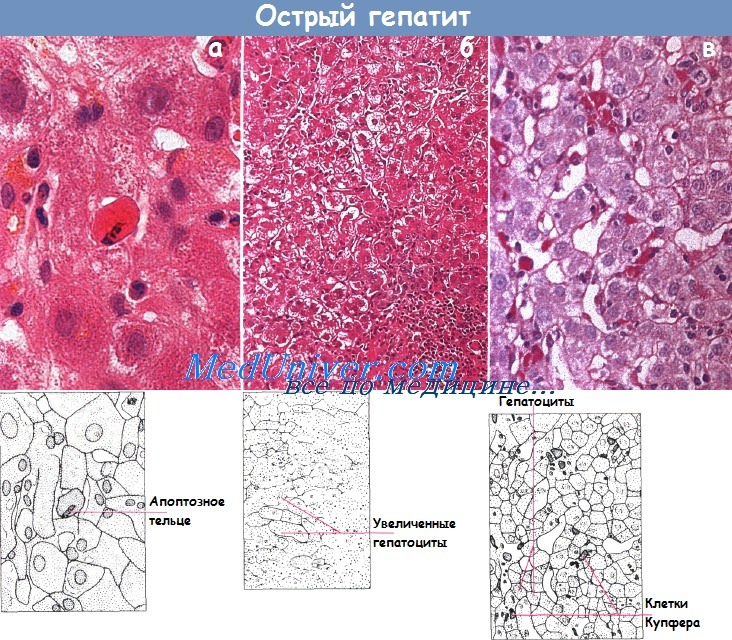
Увеличенные вследствие баллонной дегенерации гепатоциты (б) (х 125, окраска гематоксилин-эозином).
Активированные клетки Купфера (в) с PAS-позитивным содержимым (х 320, окрашивание PAS):
В более тяжелых случаях острого гепатита возникают мостовидные некрозы между центральными венами и портальными трактами (подострые печеночные некрозы). Портальные тракты при этом расширены, наблюдают пролиферацию стенок желчных протоков и инфильтрацию их нейтрофилами, что можно ошибочно принять за внепеченочную обструкцию. Граница между печеночной долькой и портальным трактом (пограничная пластинка) обычно сохранена.
Ее разрушение может быть связано с развитием хронического гепатита (см. выше). Подострый печеночный некроз может приводить к печеночной недостаточности и летальному исходу, хотя также возможно полное выздоровление. Более острый и тяжелый гепатит приводит к скоротечной печеночной недостаточности, при которой остается незначительное количество жизнеспособных клеток паренхимы, печень сморщена и окрашена в желтый цвет (острая желтая атрофия).
Острые формы гепатитов В и С часто переходят в хронические. При этом в портальных трактах заметны основные гистологические изменения в виде скопления большого числа лимфоцитов и плазматических клеток. В процесс могут быть включены и прилежащие тракты. В некоторых случаях диагноз гепатита можно поставить на основании гистологической картины.
Вирус гепатита В распознают по наличию «матовостекловидных гепатоцитов» и с помощью специальных красителей, таких, как орсеин. В качестве альтернативы применяют методы, основанные на использовании анти-HBV антител, пероксидазы хрена, внутриклеточной иммунофлюоресценции. Для гепатита С характерны специфические гистологические проявления: вакуоли с липидами и лимфоцитарная инфильтрация синусоидов.
Видео лабораторная диагностика вирусных гепатитов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Публикации в СМИ
Гепатит вирусный хронический
Хронические вирусные гепатиты (ХВГ) — хронические инфекционные заболевания, вызываемые гепатотропными вирусами; характеризуются клинико-морфологической картиной диффузного воспаления печени (продолжительностью более 6 мес) и симптомокомплексом внепечёночных поражений.
Группы риска • Медицинские работники • Наркоманы • Реципиенты крови и её препаратов (в т.ч. больные с онкологической патологией и иммунодефицитными состояниями) • Новорождённые от инфицированных HBV и HCV матерей • Члены семей лиц, инфицированных HBV и HCV • Больные, находящиеся на гемодиализе.
Клиническая картина
• Признаки поражения печени •• Активный процесс — печень увеличена, плотная, край заострён, пальпация болезненна. При снижении активности — уменьшение размеров печени, пальпация менее болезненна (консистенция при этом существенно не меняется). Гепатомегалия отсутствует у больных с циррозом печени •• Боли в области печени (симптом непостоянный, при наличии боль постоянная, ноющая, иногда интенсивная, усиливается после физической нагрузки) при активном процессе, при стихании воспалительных явлений — уменьшение интенсивности болевого синдрома •• Желтуха (паренхиматозная и вторичная механическая) часто сопровождается кожным зудом, на коже обнаруживают расчёсы. Часто ХВГ протекает без желтухи •• Телеангиэктазии и пальмарная эритема обусловлены повышением концентрации эстрогенов и изменением чувствительности сосудистых рецепторов (открытие и расширение артериовенозных шунтов). Их выраженность коррелирует с активностью процесса и не указывает на цирроз печени. Улучшение функционального состояния печени сопровождается уменьшением количества сосудистых «звёздочек» или их исчезновением, гиперемия ладоней остаётся значительно дольше (часто до биохимической ремиссии) •• Спленомегалия — при циррозе печени •• Диспептический синдром (нарушение дезинтоксикационной функции печени, сопутствующая патология двенадцатиперстной кишки и поджелудочной железы): тошнота, усиливающаяся после еды и приёма ЛС, рвота, горечь во рту, отрыжка, диарея. Также независимо от приёма пищи наблюдают чувство тяжести, переполнения в правой подрёберной и эпигастральной областях •• Астенический синдром: слабость, утомляемость, снижение работоспособности, раздражительность, снижение настроения •• Аменорея, гинекомастия, снижение полового влечения, связанные с нарушением метаболизма половых гормонов в печени •• Лакированный язык •• Синдром малой печёночной недостаточности: сонливость, тромбогеморрагический синдром (кровоизлияния и кровоподтёки на коже, кровоточивость дёсен, носовые кровотечения, гематурия, маточные кровотечения и т.д.), преходящая желтуха и асцит; синдром характерен для активного воспалительного процесса в печени •• Снижение массы тела •• Повышение температуры тела до субфебрильных значений.
• Внепечёночные проявления •• Артриты, артралгии, полимиалгии •• Узелковый периартериит •• Кардиты •• Поражения лёгких: фиброзирующий альвеолит, васкулит лёгочных сосудов, гранулематоз •• Панкреатит •• Синдром Шёгрена •• Поражение почек: гломерулонефрит •• Поражение кожи: поздняя кожная порфирия, папулёзный акродерматит (синдром Джанотти–Крости) •• Поражения эндокринной системы: аутоиммунный тиреоидит, дисфункция яичников •• Синдром Рейно •• Поражение нервной системы: полиневропатия, синдром Гийена–Барре •• Вторичная смешанная криоглобулинемия •• Гипопластическая или апластическая анемия.
Серологические исследования
• HCV-инфекция •• Анти-HCV (АТ к вирусу гепатита С) появляются в крови в течение 6 мес после инфицирования (в среднем через 3 мес); свидетельствуют о возможной инфицированности вирусом или перенесённой инфекции •• HCV-РНК (РНК HCV) — диагностический маркёр репликации вируса •• Маркёры репликации HCV — анти-HCV IgM и HCV-РНК.
• HDV-инфекция •• HDV-Ag (Аг HDV) — появляется в крови через 3 нед после инфицирования; маркирует репликацию вируса •• Анти-HDV IgM (АТ класса М к вирусу гепатита D) считают более надёжным маркёром HDV-инфекции, чем HDV-Ag; указывают на репликацию вируса; с высокой частотой регистрируют при суперинфекции HDV как наиболее частой причины ХВГ D •• HDV-РНК (РНК HDV) — диагностический маркёр репликации вируса •• Маркёры репликации HDV — анти-HDV IgM, HDV-РНК.
Специальные методы • УЗИ печени и селезёнки: повышение эхогенности паренхимы, уплотнения по ходу сосудов печени, при циррозе печени — спленомегалия • Радиоизотопное исследование печени: значительное увеличение кардиопортального времени (время между пиками активности над сердцем и над печенью), увеличение печени, неравномерное накопление РФП по краям (нечёткие контуры) • Лапароскопия: большая уплотнённая белая или пёстрая печень с заострённым краем и нечётким рисунком долек, усиленный рисунок поверхностных сосудов • Пункционная биопсия печени: дистрофия и некроз гепатоцитов, лимфомакрофагальная инфильтрация и разрастание соединительной ткани в печёночных дольках. Изменения оценивают полуколичественными методами (индекс гистологической активности по R.G. Knodell et al и степени фиброза по V.J. Desmet et al.). Данные лапароскопии и пункционной биопсии печени коррелируют друг с другом.
Дифференциальная диагностика • Аутоиммунный гепатит • Хронический лекарственный гепатит • Первичный билиарный цирроз • Первичный склерозирующий холангит • Инфекционный мононуклеоз • Первичные и вторичные опухоли печени • Ишемический гепатит • Хронический алкогольный гепатит • Болезнь Уилсона.
Лечение
• Критерии эффективности лечения ИФН •• исчезновение маркёров репликации HBV, HCV, HDV •• нормализация показателей АЛТ и АСТ •• улучшение гистологической картины печени •• уменьшение или исчезновение симптомов внепечёночных поражений.
• При хронической HBV-инфекции ИФН наиболее эффективен при наличии следующих признаков •• молодой возраст •• женский пол •• начало заболевания в зрелом возрасте •• длительность заболевания до года •• желтушная форма манифестного проявления заболевания •• высокое содержание АЛТ и АСТ в сыворотке крови •• низкий уровень HBV-ДНК (менее 200 пг/мл) •• отсутствие супер- и коинфекции вирусами гепатита C, D, G, ВИЧ-инфекции, иммунодепрессивной терапии, почечной недостаточности, признаков цирроза.
• При хронической HCV-инфекции ИФН наиболее эффективен при наличии следующих признаков •• молодой возраст •• парентеральный путь инфицирования •• низкая концентрация HCV-РНК •• HCV-генотип 2а, 3, 4 (не 1b) •• нормальное содержание железа в ткани печени и сыворотке крови •• сравнительно небольшая длительность заболевания •• слабо выраженный аутоиммунный компонент воспаления •• отсутствие признаков цирроза, холестаза.
• Хроническая HDV-инфекция резистентна к терапии ИФН.
• Способы повышения эффективности лечения препаратами ИФН •• Сочетание с противовирусными препаратами с другим механизмом действия (например, рибавирином) •• При низкой активности процесса репликации HBV — предварительное лечение преднизолоном (например, по 30 мг/сут в течение 3 нед, затем по 15 мг/сут в течение 1 нед, затем через 2 недели лечение ИФН) •• При холестазе назначают урсодеоксихолиевую кислоту •• При повышении содержания железа в ткани печени — кровопускание, антиоксиданты.
Профилактика • Предупреждение распространения инфекций, передающихся парентеральным путём (контроль биологических препаратов на наличие маркёров репликации вируса, использование разового медицинского инструментария и т.п.).
Сокращения • РФП — радиофармпрепарат • ХВГ — хронический вирусный гепатит
МКБ-10 • B18 Хронический вирусный гепатит
Код вставки на сайт
Гепатит вирусный хронический
Хронические вирусные гепатиты (ХВГ) — хронические инфекционные заболевания, вызываемые гепатотропными вирусами; характеризуются клинико-морфологической картиной диффузного воспаления печени (продолжительностью более 6 мес) и симптомокомплексом внепечёночных поражений.
Группы риска • Медицинские работники • Наркоманы • Реципиенты крови и её препаратов (в т.ч. больные с онкологической патологией и иммунодефицитными состояниями) • Новорождённые от инфицированных HBV и HCV матерей • Члены семей лиц, инфицированных HBV и HCV • Больные, находящиеся на гемодиализе.
Клиническая картина
• Признаки поражения печени •• Активный процесс — печень увеличена, плотная, край заострён, пальпация болезненна. При снижении активности — уменьшение размеров печени, пальпация менее болезненна (консистенция при этом существенно не меняется). Гепатомегалия отсутствует у больных с циррозом печени •• Боли в области печени (симптом непостоянный, при наличии боль постоянная, ноющая, иногда интенсивная, усиливается после физической нагрузки) при активном процессе, при стихании воспалительных явлений — уменьшение интенсивности болевого синдрома •• Желтуха (паренхиматозная и вторичная механическая) часто сопровождается кожным зудом, на коже обнаруживают расчёсы. Часто ХВГ протекает без желтухи •• Телеангиэктазии и пальмарная эритема обусловлены повышением концентрации эстрогенов и изменением чувствительности сосудистых рецепторов (открытие и расширение артериовенозных шунтов). Их выраженность коррелирует с активностью процесса и не указывает на цирроз печени. Улучшение функционального состояния печени сопровождается уменьшением количества сосудистых «звёздочек» или их исчезновением, гиперемия ладоней остаётся значительно дольше (часто до биохимической ремиссии) •• Спленомегалия — при циррозе печени •• Диспептический синдром (нарушение дезинтоксикационной функции печени, сопутствующая патология двенадцатиперстной кишки и поджелудочной железы): тошнота, усиливающаяся после еды и приёма ЛС, рвота, горечь во рту, отрыжка, диарея. Также независимо от приёма пищи наблюдают чувство тяжести, переполнения в правой подрёберной и эпигастральной областях •• Астенический синдром: слабость, утомляемость, снижение работоспособности, раздражительность, снижение настроения •• Аменорея, гинекомастия, снижение полового влечения, связанные с нарушением метаболизма половых гормонов в печени •• Лакированный язык •• Синдром малой печёночной недостаточности: сонливость, тромбогеморрагический синдром (кровоизлияния и кровоподтёки на коже, кровоточивость дёсен, носовые кровотечения, гематурия, маточные кровотечения и т.д.), преходящая желтуха и асцит; синдром характерен для активного воспалительного процесса в печени •• Снижение массы тела •• Повышение температуры тела до субфебрильных значений.
• Внепечёночные проявления •• Артриты, артралгии, полимиалгии •• Узелковый периартериит •• Кардиты •• Поражения лёгких: фиброзирующий альвеолит, васкулит лёгочных сосудов, гранулематоз •• Панкреатит •• Синдром Шёгрена •• Поражение почек: гломерулонефрит •• Поражение кожи: поздняя кожная порфирия, папулёзный акродерматит (синдром Джанотти–Крости) •• Поражения эндокринной системы: аутоиммунный тиреоидит, дисфункция яичников •• Синдром Рейно •• Поражение нервной системы: полиневропатия, синдром Гийена–Барре •• Вторичная смешанная криоглобулинемия •• Гипопластическая или апластическая анемия.
Серологические исследования
• HCV-инфекция •• Анти-HCV (АТ к вирусу гепатита С) появляются в крови в течение 6 мес после инфицирования (в среднем через 3 мес); свидетельствуют о возможной инфицированности вирусом или перенесённой инфекции •• HCV-РНК (РНК HCV) — диагностический маркёр репликации вируса •• Маркёры репликации HCV — анти-HCV IgM и HCV-РНК.
• HDV-инфекция •• HDV-Ag (Аг HDV) — появляется в крови через 3 нед после инфицирования; маркирует репликацию вируса •• Анти-HDV IgM (АТ класса М к вирусу гепатита D) считают более надёжным маркёром HDV-инфекции, чем HDV-Ag; указывают на репликацию вируса; с высокой частотой регистрируют при суперинфекции HDV как наиболее частой причины ХВГ D •• HDV-РНК (РНК HDV) — диагностический маркёр репликации вируса •• Маркёры репликации HDV — анти-HDV IgM, HDV-РНК.
Специальные методы • УЗИ печени и селезёнки: повышение эхогенности паренхимы, уплотнения по ходу сосудов печени, при циррозе печени — спленомегалия • Радиоизотопное исследование печени: значительное увеличение кардиопортального времени (время между пиками активности над сердцем и над печенью), увеличение печени, неравномерное накопление РФП по краям (нечёткие контуры) • Лапароскопия: большая уплотнённая белая или пёстрая печень с заострённым краем и нечётким рисунком долек, усиленный рисунок поверхностных сосудов • Пункционная биопсия печени: дистрофия и некроз гепатоцитов, лимфомакрофагальная инфильтрация и разрастание соединительной ткани в печёночных дольках. Изменения оценивают полуколичественными методами (индекс гистологической активности по R.G. Knodell et al и степени фиброза по V.J. Desmet et al.). Данные лапароскопии и пункционной биопсии печени коррелируют друг с другом.
Дифференциальная диагностика • Аутоиммунный гепатит • Хронический лекарственный гепатит • Первичный билиарный цирроз • Первичный склерозирующий холангит • Инфекционный мононуклеоз • Первичные и вторичные опухоли печени • Ишемический гепатит • Хронический алкогольный гепатит • Болезнь Уилсона.
Лечение
• Критерии эффективности лечения ИФН •• исчезновение маркёров репликации HBV, HCV, HDV •• нормализация показателей АЛТ и АСТ •• улучшение гистологической картины печени •• уменьшение или исчезновение симптомов внепечёночных поражений.
• При хронической HBV-инфекции ИФН наиболее эффективен при наличии следующих признаков •• молодой возраст •• женский пол •• начало заболевания в зрелом возрасте •• длительность заболевания до года •• желтушная форма манифестного проявления заболевания •• высокое содержание АЛТ и АСТ в сыворотке крови •• низкий уровень HBV-ДНК (менее 200 пг/мл) •• отсутствие супер- и коинфекции вирусами гепатита C, D, G, ВИЧ-инфекции, иммунодепрессивной терапии, почечной недостаточности, признаков цирроза.
• При хронической HCV-инфекции ИФН наиболее эффективен при наличии следующих признаков •• молодой возраст •• парентеральный путь инфицирования •• низкая концентрация HCV-РНК •• HCV-генотип 2а, 3, 4 (не 1b) •• нормальное содержание железа в ткани печени и сыворотке крови •• сравнительно небольшая длительность заболевания •• слабо выраженный аутоиммунный компонент воспаления •• отсутствие признаков цирроза, холестаза.
• Хроническая HDV-инфекция резистентна к терапии ИФН.
• Способы повышения эффективности лечения препаратами ИФН •• Сочетание с противовирусными препаратами с другим механизмом действия (например, рибавирином) •• При низкой активности процесса репликации HBV — предварительное лечение преднизолоном (например, по 30 мг/сут в течение 3 нед, затем по 15 мг/сут в течение 1 нед, затем через 2 недели лечение ИФН) •• При холестазе назначают урсодеоксихолиевую кислоту •• При повышении содержания железа в ткани печени — кровопускание, антиоксиданты.
Профилактика • Предупреждение распространения инфекций, передающихся парентеральным путём (контроль биологических препаратов на наличие маркёров репликации вируса, использование разового медицинского инструментария и т.п.).
Сокращения • РФП — радиофармпрепарат • ХВГ — хронический вирусный гепатит
МКБ-10 • B18 Хронический вирусный гепатит
Гепатит С
Вирусный гепатит — инфекционное заболевание, вызываемое группой гепатотропных вирусов (размножающихся преимущественно в печеночных клетках — гепатоцитах). В настоящее время наиболее изучены распространенные вирусные гепатиты А, В, C, D (дельта) и Е.
Вирусный гепатит — инфекционное заболевание, вызываемое группой гепатотропных вирусов (размножающихся преимущественно в печеночных клетках — гепатоцитах). В настоящее время наиболее изучены распространенные вирусные гепатиты А, В, C, D (дельта) и Е.
Особое положение вирусного гепатита С (ГС) среди других гепатитов обусловлено катастрофическим ростом инфицированности вирусом ГС населения и особенно молодежи, что связывают с ростом шприцевой наркомании. Так, по материалам Всемирной организации здравоохранения, приблизительно около 1 миллиарда человек на планете инфицированы вирусом ГС. Вполне понятно, что при таких темпах увеличивается и абсолютное число неблагоприятных исходов.
Другая особенность проблемы ГС заключается в том, что вирусный гепатит С недостаточно изучен как с позиций вирусо- и иммуногенеза, так и с чисто клинической точки зрения. Именно при ГС наблюдаются парадоксальные ситуации, когда ставится диагноз хронического гепатита, а клинических, анамнестических, а порой и лабораторных данных (за исключением обнаружения одних только антител к HCV (Hepatitis C Virus)) нет.
Необходимо сразу же определиться, что ГС должен рассматриваться как одно из составляющих глобальной проблемы HCV-инфекции, включающей в себя не только собственно острый и хронический гепатиты, но и цирроз печени и внепеченочные поражения. Именно такой подход поможет правильно определить состояние конкретного больного и оценить лабораторные данные, предусмотреть перспективы развития инфекции, индивидуально и своевременно подобрать необходимую адекватную терапию и избежать категорических, поспешных прогнозов в отношении фатальности исходов острого и хронического ГС.
Клинические формы гепатита C
При попадании вируса ГС в организм человека возможно развитие двух вариантов инфекционного процесса:
Острые манифестные формы HCV-инфекции (желтушная и безжелтушная) протекают как острый ГС с различной степенью тяжести заболевания (легкой, среднетяжелой, тяжелой и злокачественной). В ряде случаев наблюдается затяжное течение: с длительной гиперферментемией и/или с затяжной желтухой (холестатический вариант).
В последующем заболевание заканчивается:
Бессимптомная (субклиническая) форма HCV-инфекции является наиболее распространенной (до 70% всех случаев инфицирования), однако практически не диагностируется в период острой фазы. В дальнейшем субклинические формы (как и острые манифестные) заканчиваются выздоровлением или формированием хронического гепатита с различной степенью активности. Следует подчеркнуть, что течение бессимптомной формы ГС (также как и манифестных форм) сопровождается качественными и количественными изменениями специфических (IgM и IgG) антител, а также определенной динамикой вирусемии, изучаемой по уровню РНК HCV в крови. Вместе с тем наблюдаются различные по выраженности изменения биохимических показателей цитолиза гепатоцитов (гиперферментемии аланиновой (АЛТ) и аспарагиновой (АСТ) аминотрансфераз и др.).
Острая желтушная форма. Инкубационный период варьирует от нескольких недель (при переливании крови и ее препаратов) до 3–6 и редко до 12 месяцев (при инфицировании посредством парентеральных манипуляций). Средняя продолжительность инкубационного периода составляет 6 месяцев.
Преджелтушный период. Заболевание чаще начинается постепенно, проявляясь, в основном, астено-диспептическим синдромом. Больные жалуются на общую слабость, снижение работоспособности, недомогание, повышенную утомляемость, ухудшение аппетита, возможна тошнота, 1–2-кратная рвота, чувство тяжести в эпигастрии, иногда ноющие боли в правом подреберье. Повышение температуры тела не относится к числу постоянных симптомов — только у 1/3 больных с ГС в преджелтушном периоде регистрируется повышение температуры тела, в основном в пределах субфебрильных величин. В этом же периоде можно пропальпировать увеличенную, нередко болезненную печень. Продолжительность начального (преджелтушного) периода колеблется от 4 до 7 дней, однако у отдельных больных он может достигать 3 недель. В конце преджелтушного периода изменяется цвет мочи и окраска стула.
Желтушный период. С появлением желтухи симптомы печеночной интоксикации могут сохраняться, но чаще уменьшаются или совсем исчезают. В этот период характерны вялость, слабость, сниженный аппетит вплоть до анорексии, тошнота, редко бывает рвота, боли в эпигастрии и правом подреберье. У всех больных выявляется гепатомегалия, иногда чувствительный при пальпации край печени и у части больных (до 30%) определяется увеличенная в размерах селезенка. Выраженность желтухи различная: от слабой иктеричности склер до высокой интенсивности окраски кожных покровов.
Одной из особенностей ГС является достаточно короткий, по сравнению с другими типами гепатитов, период максимальной выраженности симптомов интоксикации и желтухи. В сыворотке крови отмечается увеличение содержания билирубина и значительное повышение активности АЛТ и АСТ. Показатели тимоловой пробы умеренно повышаются, а сулемового титра — снижаются. Желтушный период длится от 1 до 3 недель. У отдельных больных может развиться холестатический вариант течения болезни с длительностью желтухи до двух-трех месяцев, зудом кожи (иногда изнурительным) и с типичными для длительной гипербилирубинемии биохимическими сдвигами в крови (высокий уровень общего и конъюгированного билирубина, повышенные показатели щелочной фосфатазы).
Период спада желтухи характеризуется нормализацией самочувствия больного, уменьшением размеров печени и селезенки, постепенным восстановлением цвета мочи и стула, значительным снижением активности ферментов и уровня билирубина.
Исходы острого гепатита С. Выздоровление наблюдается в 15–25% всех случаев острого ГС, а в остальных — переход в хронический гепатит, с постепенным (в течение многих лет) формированием цирроза печени и крайне редко с развитием первичного рака печени — гепатоцеллюлярной карциномы.
В большинстве случаев заболевание прогрессирует медленно. Около 15% лиц, инфицированных вирусом ГС, выздоравливают спонтанно (т. е. после перенесенного гепатита в течение двух лет в крови не обнаруживается РНК вируса гепатита С), у 25% заболевание протекает бессимптомно с нормальным уровнем сывороточных аминотрансфераз или с легким печеночным поражением, т. е. в среднем 40% больных выздоравливают клинически. Естественно, что при адекватной терапии процент благоприятных исходов возрастает.
Безусловно, такие факторы, как злоупотребление алкоголем, наркомания, токсикомания и неправильное питание во многом ускоряют и усиливают процесс поражения паренхимы печени, что в свою очередь предопределяет неблагоприятный исход как острой, так и хронической HCV-инфекции.
К группе риска развития вирусного цирроза печени также относятся пациенты, страдающие хроническими заболеваниями: сахарным диабетом, туберкулезом, коллагенозами, хроническими заболеваниями желудка, кишечника, почек и др.
Тревожным в плане прогноза является развитие ГС вместе с гепатитом В: одновременное заражение (коинфекция) или комбинации (суперинфекция): хронического гепатита В с присоединением острого ГС; хронического ГС и инфицирование вирусом гепатита В (ВГВ).
В связи с этим тактика и стратегия лечения таких пациентов требует дифференцированного, индивидуального подхода в каждом конкретном случае.
Хронический гепатит С. При HCV-инфекции чаще, чем при HBV (Hepatitis В Virus), наблюдается переход заболевания в хроническое течение.
Клинические проявления при хроническом ГС (ХГС), формирующемся после перенесенной желтушной формы или после бессимптомного течения заболевания, весьма незначительны и проявляются некоторыми астено-вегетативными симптомами: повышенная утомляемость, немотивированная слабость, плохое настроение, иногда снижение аппетита. Часто выраженность симптомов и жалоб бывает настолько невысокой, что только после тщательного и даже пристрастного выяснения анамнеза удается выстроить хронологию заболевания. Диспепсический синдром также выражен слабо или отсутствует — отмечается некоторое снижение аппетита, возможна тошнота после жирной, острой пищи, иногда беспокоит чувство тяжести в правом подреберье. Эти симптомы больные, как правило, связывают с нарушением режима питания и диеты. При осмотре определяется увеличение печени (печень на 1–1,5 см ниже реберного края с умеренно упругим, гладким, острым, чувствительным или безболезненным краем), у 30–40% пациентов пальпируется селезенка. При УЗИ отмечается гепатоспленомегалия, диффузные изменения в паренхиме печени и селезенки. Активность трансаминаз обычно в пределах нормальных значений или в 1,5–3 раза превышает их. Нарушение белкового обмена не наблюдается. При серологическом исследовании регистрируются антитела к HCV общего пула, при этом в крови определяется РНК вируса.
При хроническом ГС с высокой активностью процесса течение заболевания носит волнообразный характер и складывается из периодов обострения и ремиссии. Период обострения характеризуется полиморфизмом клинической картины, однако ведущим является астено-диспептический синдром, у 10–25% пациентов наблюдается желтуха. Отмечаются резкие сдвиги лабораторных показателей: активность трансаминаз превышает нормальные значения в 10 и более раз, изменяются показатели белкового и липидного обмена. В крови обнаруживается РНК HCV. На УЗИ определяется гепатоспленомегалия, обеднение сосудистого рисунка, эхогенная неоднородность паренхимы (зернистость) и утолщение капсулы печени.
В период ремиссии хронического ГС самочувствие больных улучшается, снижается активность ферментов, однако сохраняется гепатомегалия, тогда как спленомегалия регистрируется у 10–15% больных. В ряде случаев может исчезать виремия (с последующим появлением РНК вируса в период очередного обострения).
Частота периодов обострений и ремиссий и степень их выраженности достаточно вариабельны, однако определенная закономерность существует: чем чаще обострения, тем они продолжительнее и тем выше активность АЛТ и АСТ, что способствует более быстрому формированию цирроза печени. Именно при высокой активности ХГС наблюдаются такие внепеченочные проявления, как артралгии, субфебрильная температура, телеангиоэктазии, кожные высыпания и т. д., а также симптомы декомпенсированного дисбактериоза кишечника (более легкие формы дисбактериоза — компенсированная или латентная и субкомпенсированная наблюдаются практически при любой клинической форме ГС).
Многократно повторяющиеся обострения ХГС, протекающие с высокой степенью активности, в конечном итоге заканчиваются переходом в следующую клиническую форму HCV-инфекции — вирусный цирроз печени, симптомы которого достаточно известны. Однако обычно на это уходят многие годы.
Следует отдельно подчеркнуть, что при хроническом активном ГС внепеченочные проявления связаны с развитием аутоиммунных (иммунопатологических) процессов, в инициализации которых определенную роль играет вирус HCV-инфекции. Прогрессирующая аутоиммунная патология (полиартриты, синдром Шегрена, полиневриты, нефропатии, анемии и др.) усугубляет в свою очередь течение хронического поражения печени, что определяет необходимость подбора адекватной терапии.
Морфологическая характеристика. У большинства больных с хроническим течением инфекции имеется средняя или умеренная тяжесть некрозо-воспалительных повреждений в печени с минимальным уровнем фиброза. Прогрессирование HCV-инфекции сопровождается портальной и перипортальной воспалительной реакцией с мелкоочаговыми некрозами и массивной лимфоцитарной инфильтрацией. Процесс повреждения печени может усиливаться: в результате некротических изменений образуются соединительнотканные септы и развиваются мультилобулярные (сливные, т. н. «мостовидные») некрозы, что характеризует хронический активный гепатит с начальными признаками цирроза печени. Высокая активность хронического ГС морфологически характеризуется прогрессированием мультилобулярных некрозов и образованием множественных соединительнотканных септ, что в свою очередь нарушает кровоснабжение, вызывает беспорядочную узелковую регенерацию в оставшихся уцелевших островках паренхиматозных клеток, что способствует формированию «ложных» регенераторных печеночных долек с исходом в макронодулярный цирроз печени.
Исходы хронического гепатита С. Темпы перехода ХГС в цирроз печени различны: только у 10–20% больных отмечается выраженная активность воспалительного процесса и в течение 10–20 лет развивается клинически манифестный цирроз печени, большинство же больных ХГС просто не доживают до развития манифестного цирроза и тем более рака печени, умирая от других (общесоматических) заболеваний. Однако в ряде случаев отмечается быстрое прогрессирование ХГС в цирроз печени, что зависит от многих факторов, среди которых следует выделить злоупотребление алкоголем, токсическое действие наркотиков, сопутствующие соматические заболевания, одновременное заражение вирусами С и В (коинфекция) или суперинфекцию ВГВ, изначально неадекватную специфическую терапию HCV-инфекции. Поэтому знание хронологии и особенностей развития вирусного поражения печени должно учитываться при выборе тактики и стратегии лечения HCV-инфекции, особенно ее хронических форм.
Диагностика
Специфическая лабораторная диагностика HCV-инфекции основана на обнаружении специфических антител к основным антигенам вируса и определении РНК вируса, его количества и генотипа.
Иммуноферментные тест-системы третьего поколения для определения антител к HCV, где в качестве связывающего антигена на твердой фазе используются иммунореактивные синтетические пептиды, являются достаточно чувствительными и информативными, а их широкое использование повысило процент выявления лиц, инфицированных вирусом ГС.
Широко используется определение т. н. общих антител к HCV, однако интерпретация положительных результатов такого исследования весьма ограничена — наличие общих антител к HCV позволяет лишь констатировать факт контакта пациента с вирусом ГС и не позволяет судить ни о давности процесса, ни о его завершенности или прогрессировании. Также не отмечается и корреляции с выраженностью клинического течения HCV-инфекции.
Таким образом, обнаружение только общих антител к HCV имеет скрининговый (ориентировочный) смысл и дает основание для дальнейшего комплексного, в том числе специфического лабораторного обследования. Отметим, что общие антитела к вирусу гепатита С сохраняются в организме неограниченное время.
Антитела класса IgM к HCV, определяемые иммуноферментным методом, позволяют говорить не только об инфицировании вирусом ГС, но с определенной долей достоверности об острой фазе инфекции или обострении хронического гепатита, несмотря на отсутствие симптомов болезни и гиперферментемии АЛТ, АСТ.
Вирусная РНК выявляется в цитоплазме большинства гепатоцитов печени уже на первой-второй неделе заражения. В последующем количество вирусных частиц периодически может увеличиваться, но это не всегда коррелирует с наличием РНК в сыворотке крови или со степенью воспалительных изменений в печени. Максимально виремия наблюдается в начале острого периода болезни. Антитела появляются спустя 6–12 недель от начала развития гепатита. Прежде всего выявляются антитела к структурным (связанным с ядерным белком) протеинам, а затем — к неструктурным белкам — NS3, NS4 и NS5 регионов геномa.
Определение рибонуклеиновой кислоты вируса ГС (HCV-RNA) проводится с помощью ПЦР, которая с высокой степенью точности показывает присутствие или отсутствие вирусной РНК в крови.
Метод ПЦР позволяет определить вирусный генотип и его подтип, а также количество РНК (титр или количество генокопий в мл). Определение генотипа вируса и его титра (полуколичественное исследование) в крови пациента используется как для диагностики HCV-инфекции, так и для дополнительной оценки активности вирусного процесса и для контроля эффективности комплексного, в том числе противовирусного лечения. Интерпретация полученных результатов оценивается следующим образом: 1 + (1:1) и 2 + (1:10) — вирусная РНК определяется в низком титре, уровень виремии низкий, 3 + (1:100) — средний уровень виремии и наконец 4 + (1:1000) и 5 + (1:10000) — высокий уровень виремии. Недостатком метода является его технологическая сложность и достаточно высокие в настоящее время экономические затраты, что не позволяет широко внедрить его в массовое лабораторное обследование.
При положительном результате обследования на антитела к HCV и отсутствии клинической картины гепатита самым простым (и правильным) решением будет направление пациента к инфекционисту. Для получения более полной характеристики следует провести дополнительное обследование:
Результаты такого обследования в совокупности с данными эпиданамнеза и физикального обследования на первом этапе помогут выработать правильную тактику лечения и ведения конкретного пациента. Нередко встречаются ситуации, когда результаты комплексного обследования не выявляют никаких отклонений, кроме обнаружения антител к HCV. В этих случаях правомочно говорить о перенесенной ранее субклинической форме HCV-инфекции. Однако, учитывая существующую вероятность реактивации (репликации) вируса, следует поставить больного на диспансерный учет и 2–4 раза в год проводить выборочное лабораторное обследование. Подобные рекомендации даются и пациенту, перенесшему манифестную форму ГС.
Терапия гепатита C
Лечение ГС имеет ряд особенностей и зависит в первую очередь от того, острый или хронический гепатит диагностирован у пациента.
Острый гепатит С является типичным инфекционным заболеванием и в его терапии применяются традиционные принципы лечения вирусных гепатитов: характер терапии манифестных форм вирусного ГС (протекающих с симптомами интоксикации и желтухой) зависит от степени тяжести, однако при всех формах больные должны соблюдать режим с ограничением физической нагрузки и диету — стол № 5, а при обострении процесса — № 5а. Базисная терапия также включает в себя проведение пероральной дезинтоксикации, использование спазмолитиков, ферментных препаратов, витаминов, десенсибилизирующих средств. Наряду с общепринятой базисной терапией в современных условиях возможно назначение этиотропного лечения: назначение индукторов интерферонов и иммуномодуляторов (Амиксин, Неовир, Циклоферон, Иммунофан, Полиоксидоний и др.).
При среднетяжелых и тем более тяжелых формах ГС, сопровождающихся выраженными симптомами интоксикации (длительной тошнотой, многократной рвотой, резкой слабостью, усилением желтухи и другими признаками печеночной недостаточности), показано внутривенное введение глюкозо-электролитных растворов, препаратов поливинилпирролидона (Гемодеза и аналогов) в суточном объеме до 1,5–2 литров под контролем диуреза. В случаях же развития тяжелого и злокачественного течения к терапии добавляют глюкокортикоиды (преднизолон 60–90 мг per os в сутки или 240–300 мг внутривенно), белковые препараты (альбумин, плазма), аминокислотные смеси (Гепастерил А и В, Аминостерил Н-гепа и др.), противогеморрагические средства (Викасол, Дицинон, аминокапроновую кислоту), ингибиторы протеаз (Контрикал, Гордокс и аналоги), энтеросорбенты, среди которых наиболее предпочтительным является Дюфалак. Эффективным методом терапии тяжелых форм остается плазмаферез.
При развитии холестатического варианта течения назначают Усофальк (урсодеоксихолевая кислота) по 8–10 мг/кг тела в сутки один раз вечером в течение 15–30 дней, энтеросорбенты (Полифепам, Энтеросгель и т. п.). В ряде случаев наблюдается положительный эффект при проведении гипербарической оксигенации (ГБО), сеансов плазмафереза, ингаляционном введении гепарина в сочетании с лазерной терапией.
В патогенетическую терапию ГС могут быть включены также и другие препараты: Гептрал, Рибоксин, Тыквеол, Хофитол, Фосфоглив, Карсил, Легалон и аналоги. В последнее время применяются препарат «Глутоксим», избирательно действующий на вируспораженные и непораженные клетки и регулирующие процессы тиолового обмена.
Учитывая тот факт, что при патологии печени всегда имеются нарушения микрофлоры кишечника различной степени выраженности, рекомендуется назначение бактерийных препаратов, нормализующих микрофлору кишечника, — Бифидумбактерин и его комбинации, Лактобактерин, Хиллак-форте и пр. Рационально применение комплексного синбиотика Бифистим, содержащего помимо бактерий мультивитаминный комплекс и пищевые волокна, о необходимости включения которых говорилось ранее.
В настоящее время нет единого мнения о целесообразности применении противовирусных препаратов интерфероновой группы (или же других групп) в терапии острого ГС. Существует ряд исследований, демонстрирующих эффективность назначения 3-месячного курса интерферонов (или комбинации интерферонов с нуклеозидами) пациентам с острым ГС. По мнению авторов, раннее назначение противовирусных препаратов значительно снижает частоту перехода острого гепатита в затяжной и хронический.
Представляется также обоснованным назначение в начальном периоде острого ГС препаратов, обладающих противовирусной активностью (препараты глицирризиновой кислоты — Виусид, Фосфоглив).
Хронический гепатит С. Терапия пациентов с ХГС включает в себя ряд аспектов, среди которых следует выделить в первую очередь деонтологический. Так, больные ГС должны быть обязательно подробно информированы по определенному кругу вопросов, связанных с их заболеванием, в частности, касательно особенностей клинического течения, правил поведения больного в быту, санитарно-эпидемиологического характера, возможных исходов с акцентом на высокий процент хронизации, использования терапевтических мероприятий и средств, в том числе специфических противовирусных препаратов и связанных с этим сложностей и проблем (длительность и дороговизна терапии, нежелательные побочные проявления, ожидаемая эффективность лечения). Результатом такого собеседования врача с пациентом должно быть осознанное желание пациента лечиться, а также оптимистическое отношение к предстоящей длительной и упорной терапии.
В настоящее время в мировой практике используется целый ряд медикаментозных средств, противовирусная активность которых в той или иной степени доказана.
Первую и основную группу противовирусных препаратов составляют a-интерфероны (рекомбинантные и природные) — такие как: Реаферон, Роферон-А, Интрон-А, Интераль, Вэллферон, Реальдирон и др. Считается, что их противовирусное действие основано на торможении вирусной репродукции и стимуляции многих факторов иммунной системы организма.
Вторую группу противовирусных средств составляют ингибиторы обратной транскриптазы и, в частности, аналоги нуклеозидов (Рибавирин, Рибамидил, Ребетол, Рибавирин-вера, Видарабин, Лобукавир, Соривудин и др.), блокирующие синтез вирусных ДНК и РНК путем замены собой натуральных нуклеозидов и тем самым тормозящие репликацию вируса. Противовирусным эффектом обладают также Ремантадин и Амантадин.
Третья серия препаратов представлена интерфероногенами (Амиксин, Циклоферон, Неовир и др.), механизм действия которых заключается в индукции выработки макроорганизмом дополнительных количеств своих собственных интерферонов.
Лечение любого заболевания и особенно хронической формы ГС требует исключительно индивидуального подхода, поскольку характер патологического процесса у каждого конкретного больного определяется целым рядом имеющих большое значение составляющих, как то: возраст больного, характер сопутствующей патологии, длительность заболевания, генотип вируса и уровень вирусной нагрузки, переносимость препаратов, наличие и выраженность побочных нежелательных явлений, связанных с проводимой терапией и, в конце концов (а в ряде случаев и в начале), — с экономическими возможностями конкретного пациента.
Уместно отметить, что первоначально использовавшаяся у больных ХГС монотерапия препаратами интерферона по литературным данным (1999–2000 гг.) — Интрон-А по 3 млн МЕ 3 раза в неделю либо Вэллферона в том же режиме в течение 12 месяцев, давала положительный результат от 13 до 48% (имелись в виду нормализация уровня аминотрансфераз и исчезновение HCV-РНК в крови по данным ПЦР). Результаты зависели от генотипа возбудителя и включали т. н. положительные нестабильные ответы, т. е. новое появление РНК в крови у пациентов в процессе 6–12-месячного наблюдения за ними после завершения курса лечения.
В целях повышения эффективности лечения хронического вирусного ГС в последнее время применяется комплексная противовирусная терапия, как правило, сочетанное использование a-интерферонов с аналогами нуклеозидов. К примеру, комбинированное применение Интрона-А по 3 млн МЕ 3 раза в неделю с аналогами Рибавирина (Рибамидил, Ребетол, Видарабин, Лобукавир, Соривудин и др.), ежедневно в дозе 1000–1200 мг в течение 12 месяцев позволило получить стабильный, устойчивый ответ у 43% больных, т. е. отсутствие РНК вируса ГС в крови по данным ПЦР в динамике на протяжении 12 месяцев наблюдения за больными после прекращения такой терапии. Вместе с тем следует учитывать, что аналоги нуклеозидов сами по себе обладают целым спектром побочных реакций, проявляющихся чаще при длительном приеме препаратов. Об этих реакциях нуклеозидов также следует предупредить пациента.
Помимо прочих факторов, недостаточно высокий положительный стабильный эффект даже комбинированной терапии объяснялся тем, что применяемые схемы интерферонотерапии не создавали постоянства терапевтической концентрации активного вещества в крови и в тканях, поскольку период полураспада введенного в организм интерферона составляет 8 часов, в то время как вирусу достаточно в промежутках между инъекциями интерферона всего нескольких часов, чтобы достигнуть вновь своей исходной концентрации. Замена препарата Интрон-А в приведенной выше схеме лечения больных ХГС на ПЭГ-интерферон (ПЭГ-интрон, Пегасис) в дозе 180 мкг в виде 1 инъекции в неделю (присоединение к молекуле интерферона полиэтиленгликоля приводит к удлинению периода полураспада активного вещества в организме до 168 часов) позволила в итоге получить устойчивый терапевтический ответ в среднем у 72% всех таким образом пролеченных больных, из них у 94% с генотипом возбудителя 2 и 3.
Имеются сообщения, что подобная комплексная терапия, предпринятая в течение 6 месяцев у больных острым вирусным гепатитом С, давала полное излечение и исключала хронизацию процесса практически у всех больных (98%), независимо от генотипа возбудителя. Такие же впечатляющие данные получены и при лечении ХГС. Надо добавить, что оптимистические результаты, полученные при использовании ПЭГ-интерферона, омрачаются недопустимо высокой ценой препарата.
Лечение ГС является довольно сложным мероприятием, поэтому при назначении и проведении специфической терапии уместно руководствоваться следующими принципами: