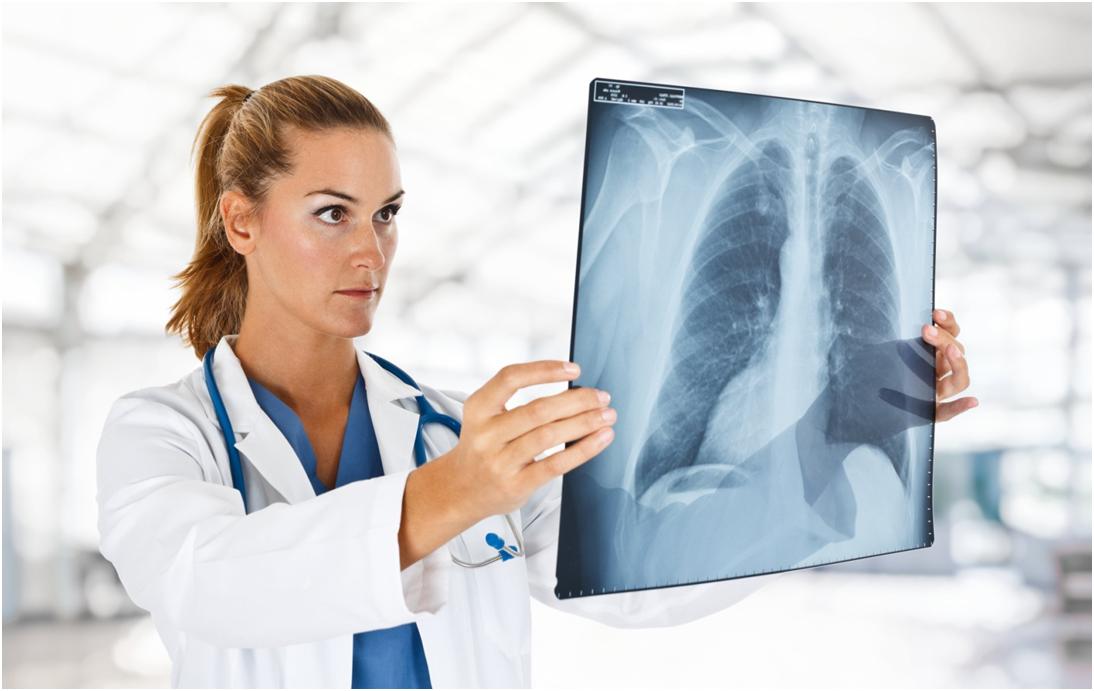
Флюорография, рентген или КТ легких: чем отличаются и какой метод выбрать?
Лучевая диагностика
Лучевая диагностика объединяет различные методы получения изображения в диагностических целях на основе использования различных видов излучения: это флюорография, традиционное рентгенологическое исследование, компьютерная томография, ангиография. Методы рентгенодиагностики являются основой для диагностики травматических повреждений и заболеваний скелета, болезней легких, пищеварительного тракта.
Было определено, что разные ткани поглощают рентгеновские лучи с разной интенсивностью, поэтому на рентгеновской пленке (а сегодня – еще и на экране монитора приборов) получаются изображения с разной степенью окраски – от белого до черного. Чем плотнее ткань, тем она светлее на снимках. Таким образом, можно получить представление о структурах тела, костях, мягких тканях, определить объемные образования, полости и многие другие патологии.
Рентгенография
Рентгенография – метод рентгеновского исследования, при котором изображение исследуемого объекта получают на пленке или на специальных цифровых устройствах (цифровая рентгенография).
Она является самым доступным методом исследования.
Как работает флюорография легких
Сегодня флюорография применяется для того, чтобы получить двухмерный снимок грудной клетки, преимущественно оценивается состояние легких. В основном, применяется как скрининговый метод обследования – доступный в любой поликлинике и недорогой, быстрый в исполнении.
Что общего и чем отличаются рентген от флюорографии
Оба метода дают возможность получить только двухмерные снимки за счет рентгеновского излучения, используются для исследования грудной клетки и легочной ткани, их возможности зависят от имеющегося в клинике аппарата.
Чем старее аппаратура, тем больше доза облучения рентгена и флюорографии, хуже качество снимка. На старых аналоговых флюорографах можно получить снимки меньшего размера и качества, чем на рентгеновских. На новых цифровых аппаратах нет разницы между рентгеном и флюорографией при выявлении туберкулеза, пневмонии ни по облучению, ни по качеству снимка.
Есть и отличия в зоне обследования. Флюорографическое исследование позволяет оценить проблемы только в области грудной клетки (его выполняют на специальном аппарате), при рентгенографии исследуются различные части тела, используя стационарные и иногда даже мобильные аппараты.
Если оценивать – что лучше, рентген позволяет выполнить снимки в нестандартных проекциях, с захватом соседних областей. Поэтому, при подозрениях на серьезные патологии, бывает так, что пациента после флюорографии отправляют на рентген.
Как делают КТ легких
Компьютерная томография – это тоже рентгенологический метод исследования, в ходе которого выполняется серия послойных снимков тела в поперечном сечении. Компьютерная программа объединяет данные всех этих снимков в трехмерную модель, которая отображается на мониторе.
Сразу уточним, чем еще, кроме трехмерного снимка, отличается рентген от КТ. Такое исследование более детальное и информативное, чем плоский снимок, но и доза облучения больше. Чем новее оборудование, тем лучше программа обрабатывает данные, и для создания снимка требуется меньшая доза облучения. При выявлении некоторых патологий легких, сердца, других органов грудной клетки, стандартная рентгенография не покажет всех изменений. Так, например, при диагностике коронавируса, выбирая, какой метод использовать – рентген легких или КТ, врачи однозначно проводят томографию. Только она может показать типичные изменения, вызванные этим вирусом в легких. На стандартных снимках пневмонии может быть не видно.
Насколько опасен рентген?
Отвечая на вопросы о том, что вреднее, опаснее и информативнее, нужно исходить из предполагаемого диагноза и поставленных целей. В целом томография вреднее, она дает большую лучевую нагрузку, но при этом и её результаты дают максимум важной информации. Это избавляет от необходимости проводить дополнительные снимки в других проекциях, повторять процедуру.
Еще один важный момент – можно ли делать рентген после флюорографии или вместо нее. Если речь идет о диагностике туберкулеза, врачи допускают использование либо того, либо другого метода. Поэтому выполнить можно любое из исследований, их диагностические возможности в современных условиях примерно равны.
Как делают рентген или КТ легких детям
Важно уточнить особенности лучевых исследований в детском возрасте. Первый вопрос – с какого возраста проводится флюорография детям.
Согласно Приказу Минздрава РФ от 21.03.2017 N 124Н можно делать флюорографию детям старше 15 лет. Всем детям младше этого возраста, вне зависимости от показаний, данный вид диагностики не проводится. Если возникает необходимость в обследовании легких на предмет выявления туберкулезного поражения, проводится только рентгеновское обследование. Оно по показаниям допустимо у детей с рождения.
КТ можно делать детям с рождения, но для этого нужны четкие и обоснованные показания. Это такие патологии, которые нельзя подтвердить другим методом. Но важно подчеркнуть, что в возрасте до 6-7 лет, пока ребенку сложно длительное время лежать неподвижно, не плакать и не капризничать, томографию проводят под наркозом или медикаментозным сном.
Когда нужно и не нужно выполнять
Учитывая тот факт, что любые методы рентгеновского исследования – это лучевая нагрузка, для выполнения этих видов диагностики должны быть четкие обоснования и показания. Это справедливо как для взрослых, так и для детей.
Если это подозрение на пневмонию, туберкулезный процесс, абсцессы легкого, травмы грудной клетки, пороки развития, опухолевые процессы, требующие оперативного лечения – эти методы обоснованы и необходимы для постановки правильного диагноза и разработки наиболее оптимальной схемы лечения.
Нельзя проводить рентген и тем более томографию в профилактических целях, в тех случаях, когда диагноз можно определить без лучевых вмешательств.
Рентгенологическое обследование: вред или польза?
Рентгенологические обследования являются одними из наиболее распространенных в современной медицине. Рентгеновское излучение используется для получения простых рентгеновских снимков костей и внутренних органов, флюорографии, в компьютерной томографии, в ангиографии и пр.
Исходя из того рентгеновское излучение относится к группе радиационных излучений, оно (в определенной дозе) может оказывать негативное влияние на здоровье человека. Проведение большинства современных методов рентгенологического обследования подразумевает облучение обследуемого ничтожно малыми дозами радиации, которые совершенно безопасны для здоровья человека.
Рентгенологические методы обследования используются гораздо реже в случае беременных женщин и детей, однако даже у этих категорий больных, в случае необходимости, рентгенологическое обследование может проведено, без существенного риска для развития беременности или здоровья ребенка.
Что представляют собой волны рентгеновские лучи, и какое влияние они оказывают на организм человека?
Рентгеновские лучи являются видом электромагнитного излучения, другими формами которого являются свет или радиоволны. Характерной особенностью рентгеновского излучения является очень короткая длина волны, что позволяет этому виду электромагнитных волн нести большую энергию, и придает ему высокую проникающую способность. В отличие от света, рентгеновские лучи способны проникать сквозь тело человека («просвечивать его»), что позволяет врачу рентгенологу получить изображения внутренних структур тела человека.
По сути дела рентгеновские лучи «это очень сильный свет», который не видим для глаз человека, но может «просвечивать» даже такие плотные предметы, как металлические пластины.
Медицинские исследования рентгеновскими лучами (рентгенологические исследования) во многих случаях предоставляют важную информацию о состоянии здоровья обследуемого человека, и помогают врачу поставить точный диагноз в случае целого ряда сложных заболеваний.
Рентгенологическое исследование позволяет получить изображения плотных структур организма человека на фотографической пленке (рентгенография), либо на экране (рентгеноскопия).
Большая проникающая способность и энергия рентгеновских лучей делают их довольно опасными для организма человека. Рентгеновское излучение является одним из наиболее распространенных видов радиации. Во время прохождения через организм человека рентгеновские лучи взаимодействуют с его молекулами и ионизируют их. Говоря проще, рентгеновские лучи способны «разбивать» сложные молекулы и атомы организма человека на заряженные частицы и активные молекулы. Как и в случае других видов радиации, опасным считается только рентгеновское излучение определенной интенсивности, которое воздействует на организм человека в течение достаточно долгого промежутка времени. Подавляющее большинство медицинских обследований в рамках которых применяется рентгенологическое излучение, используют рентгеновские лучи с низкой энергией и облучают тело человека очень малые промежутки времени в связи с чем, даже при их многократном повторении они считаются практически безвредными для человека.
Дозы рентгеновского излучения, которые используются в обычном рентгене грудной клетки или костей конечностей не могут вызвать никаких немедленных побочных эффектов и лишь очень незначительно (не более чем на 0,001%) повышают риск развития рака в будущем.
Измерение дозы облучения при рентгенологических обследованиях
Как уже было сказано выше, влияние рентгеновских лучей на организм человека зависит от их интенсивности и времени облучения. Произведение интенсивности излучения и его продолжительности представляет дозу облучения.
Единица измерения дозы общего облучения человеческого тела это миллиЗиверт (мЗв). Также, для измерения дозы рентгеновского излучения используются и другие единицы измерения, включая рад, рем, Рентген и Грей.
Разные ткани и органы организма человека обладают различной чувствительностью к облучению, в связи с чем, риск облучения различных частей тела в ходе рентгенологического обследования значительно варьирует.
Термин эффективная доза используется в отношении риска облучения всего тела человека. Например, при рентгенологическом обследовании области головы, другие части тела практически не подвергаются прямому воздействию рентгеновских лучей. Однако, для оценки риска представленного здоровью пациента рассчитывается не доза прямого облучения обследуемой зоны, а определяется доза общего облучения организма – то есть, эффективная доза облучения. Определение эффективной дозы осуществляется с учетом относительной чувствительности разных тканей, подверженных облучению. Также, эффективная доза позволяет провести сравнение риска рентгенологических исследований с более привычными источниками облучения, такими как, например, радиационный фон, космические лучи и пр.
Расчет дозы облучения и оценка риска рентгенологического облучения
Ниже представлено сравнение эффективной дозы радиации, полученной во время наиболее часто используемых диагностических процедур, использующих рентгеновское излучения с природным облучением, которому мы подвергаемся в обычных условиях в течение всей жизни. Необходимо отметить, что указанные в таблице дозы являются ориентировочными, и могут варьировать в зависимости от используемых аппаратов и методов проведения обследования.
Процедура
Эффективная доза облучения
Сопоставимо с природным облучением, полученным за указанный промежуток времени
Лучевая диагностика
Основной целью дисциплины является изучение теоретических и практических вопросов общей лучевой диагностики (рентгенологической, радионуклвдной,
ультразвуковой, компьютерной томографии, магнитно-резонансной томографии и др.), необходимых в дальнейшем для успешного усвоения студентами клинических дисциплин.
Сегодня лучевая диагностика с учетом клинико-лабораторных данных позволяет в 80-85% распознать заболевание.
Данное руководство по лучевой диагностике составлена в соответствии с Государственным образовательным стандартом (2000 г) и Учебной программой, утвержденной ВУНМЦ (1997).
Сегодня наиболее распространенным методом лучевой диагностики является традиционное рентгенологическое исследование. Поэтому при изучении рентгенологии основное внимание уделяется методам исследования органов и систем человека (рентгеноскопия, рентгенография, ЭРГ, флюорография и др.), методике анализа рентгенограмм и общей рентгеновской семиотике наиболее часто встречающихся заболевании.
В настоящее время успешно развивается дигитальная (цифровая) рентгенография с высоким качеством изображения. Она отличается быстродействием, возможностью передачи изображе-ния на расстояние, удобством хранения информации на магнитных носителях (диски, ленты). Примером может служить рентгеновская компьютерная томография (РКТ).
Заслуживает внимания ультразвуковой метод исследования (УЗИ). В силу своей простоты, безвредности и эффективности метод становится одним из распространенных.
СОВРЕМЕННОЕ СОСТОЯНИЕ И ПЕРСПЕКТИВЫ РАЗВИТИЯ ЛУЧЕВОЙ ДИАГНОСТИКИ
В настоящее время деятельность лучевой диагностики регламентируется следующими нормативными документами:
1. Приказ Минздрава РФ № 132 от 2.08.91 «О совершенствовании службы лучевой диагностики».
2. Приказ Минздрава РФ № 253 от 18.06.96 «О дальнейшем совершенствовании работ по снижению доз облучения при медицинских процедурах»
3. Приказ № 360 от 14.09.2001г. «Об утверждении перечня лучевых методов исследования».
Лучевая диагностика включает:
1. Методы на основе использования рентгеновских лучей.
2). Традиционное рентгенологическое исследование
2. Методы на основе использования УЗИ-излучения 1).УЗИ
3. Методы на основе ядерно-магнитного резонанса. 1).МРТ
2). MP – спектроскопия
4. Методы на основе использования РФП (радиофармакологических препаратов):
1). Радионуклидная диагностика
3). Радиоиммунные исследования
5.Методы на основе инфракрасного излучения (термофафия)
Общим для всех методов исследования является использование различных излучений (рентгеновских, гамма лучей, УЗ, радиоволн).
Основными компонентами лучевой диагностики являются: 1) источник излучения, 2) воспринимающие устройство.
Диагностическое изображение обычно представляет собой сочетание различных оттенков сгрого цвета, пропорционально интенсивности излучения, попавшею на воспринимающее устройство.
Картина внутренней структуры исследования объекта может быть:
1) аналоговой (на пленке или экране)
2) цифровой (интенсивность излучения выражается в виде числовых величин).
В РФ термин лучевая диагностика является официальным только для обозначения медицинской специальности (14.00.19), аналогичное название носят и кафедры. В практическом здравоохранении название является условным и объединяет 3 самостоятельных специальности: рентгенология, УЗИ-диагностика и радиология (радионуклидная диагностика и лучевая терапия).
Подготовка пациента: отмена лекарств, влияющих на кровообращение и уровень обменных процессов, запрещение курения за 4 часа до обследования. На коже не должно быть мазей, кремов и др.
Гипертермия характерна для воспалительных процессов, злокачественных опухолей, тромбофлебитов; гипотермия наблюдается при ангиоспазмах, расстройствах кровообращения при профессиональных заболеваниях (вибрационная болезнь, нарушение мозгового кровообращения и др.).
Метод прост и безвреден. Однако диагностические возможности метода ограничены.
Одним из современных методов широко распространенным является УЗИ (ультразвуковая биолокация). Метод получил широкое распространение из-за простоты и общедоступности, высокой информативности. При этом используется частота звуковых колебаний от 1 до 20 мегагерц (человек слышит звук в пределах частот от 20 до 20000 герц). Пучок ультразвуковых колебаний направляется на исследуемую область, который частично или полностью отражается от всех поверхностей и включений, различающихся по проводимости звука. Отраженные волны улавливаются датчиком, обрабатываются электронным устройством и преобразуются в одно (эхография) или двухмерное (сонография) изображение.
На основании различия в звуковой плотности картины принимается то или иное диагностическое решение. По сканограммам можно судить о топографии, форме, величине исследуемого органа, а также патологических изменениях в нем. Будучи безвредным для организма и обслуживающего персонала метод нашел широкое применение в акушерско-гинекологической практике, при исследовании печени и желчных путей, органов забрюшинного пространства и других органов и систем.
Ведущая роль в получении изображения органов и систем человека принадлежит рентгенологическому исследованию.
С открытием рентгеновских лучей (1895 год) осуществилась вековая мечта врача — заглянуть внутрь живого организма, изучить его строение, работу, распознать заболевание.
В настоящее время существует большое количество методов рентгенологического исследования (бесконтрастных и с использованием искусственного контрастирования), позволяющих исследовать практически все органы и системы человека.
Преимущества цифровых технологий в рентгенологии: снижение дозы облучения в 50-100 раз, высокая разрешающая способность (визуализируются объекты величиной 0,3 мм), исключается пленочная технология, увеличивается пропускная способность кабинета, формируется электронный архив с быстрым доступом, возможность передачи изображения на расстояние.
Основные направления: 1) рентгеноваскулярные вмешательства (расширение суженных артерий, закупорка сосудов при гемангиомах, протезирование сосудов, остановка кровотечений, удаление инородных тел, подведение лекарственных веществ к опухоли), 2) экстравазальные вмешательства (катетеризация бронхиального дерева, пункция легкого, средостения, декомпрессия при обтурационной желтухе, введение препаратов, растворяющих камни и др.).
В настоящее время появились спиральные компьютерные томографы, обеспечивающие обследование всего тела и получение томограмм при обычном режиме работы за одну секунду и временем реконструкции изображения от 3 до 4 секунд. За создание этих аппаратов ученые были удостоены Нобелевской премии. Появились и передвижные КТ.
Магнитно-резонансная томография основана на ядерно-магнитном резонансе. В отличие от рентгеновского аппарата магнитный томограф не «просвечивает» тело лучами, а заставляет сами органы посылать радиосигналы, которые ЭВМ обрабатывая, формирует изображение.
Принципы работы. Объект помещается в постоянное магнитное поле, которое создается уникальным электромагнитом в виде 4-х огромных колец соединенных вместе. На кушетке пациент вдвигается в этот туннель. Включается мощное постоянное электромагнитное поле. При этом протоны атомов водорода, содержащихся в тканях, ориентируются строго по ходу силовых линий (в обычных условиях они ориентированы в пространстве беспорядочно). Затем включается высокочастотное электромагнитное поле. Теперь ядра, возвращаясь в исходное состояние (положение), испускают крохотные радиосигналы. Это и гсть эффект ЯМР. Компьютер регистрирует эти сигналы и распределение протонов, формирует изображение на телеэкране.
Радиосигналы неодинаковы и зависят от расположения атома и его окружения. Атомы болезненных участков испускают радиосигнал, отличающийся от излучений соседних здоровых тканей. Разрешающая способность аппаратов чрезвычайно велика. Например, хорошо видны отдельные структуры головного мозга (ствол, полушарие, серое, белое вещество, желудочковая система и т.д.). Преимущества МРТ перед РКТ:
1) MP-томография не связана с опасностью повреждения тканей, в отличие от рентгенологического исследования.
2) Сканирование радиоволнами позволяет менять расположение изучаемого сечения в тел»; без изменения положения пациента.
3) Изображение не только поперечное, но и в любых других сечениях.
4) Разрешающая способность выше, чем при КТ.
Препятствием к МР-томографии являются металлические тела (клипсы после операции, водители сердечного ритма, электронейростимуляторы)
Современные тенденции развития лучевой диагностики
1. Совершенствование методов на основе компьютерных технологий
4. Замена трудоемких и инвазивных методов менее опасными.
5. Максимальное сокращение лучевых нагрузок на пациентов и персонал.
Всестороннее развитие интервенционной радиологии, интеграция с другими медицинскими специальностями.
Требования, предъявляемые к радионуклидным лабораториям:
1. Необходимо размещать лабораторию в отдельном здании, построенному по типовому проекту с охранной санитарной зоной вокруг. На территории последней нельзя строить детские учреждения и пищеблоки.
2. Радионуклидная лаборатория должна иметь определенный набор помещений (хранилище РФП, фасовочная, генераторная, моечная, процедурная, санпропускник).
3. Предусмотрена специальная вентиляция (пятикратная смена воздуха при использовании радиоактивных газов), канализация с рядом отстойников, в которых выдерживаются отходы не менее десяти периодов полураспада.
4. Должна проводиться ежедневная влажная уборка помещений.
В ближайшие годы, а иногда и сегодня, основным местом работы врача станет персональный компьютер, на экран которого будет выводиться информация с данными электронной истории болезни.
Особенности отдельных методов диагностики на современном этапе
В области ангиографии интенсивно развиваются интервенционные технологии (балонная дилятация, установка стентов, ангиопластика и др.)
В радионуклидной диагностике появился ряд новых РФП, утвердился в клинике ПЭТ (онкология и кардиология).
Структура лучевых методов исследования меняется. Традиционные рентгенологические исследования, проверочная и диагностическая флюорография, УЗИ являются методами первичной диагностики и в основном ориентированы на исследование органов грудной и брюшной полости, костно-суставной системы. К уточняющим методам относятся МРТ, КТ, радионуклидное исследование, особенно при исследовании костей, зубочелюстной области, головы и спинного мозга.
В настоящее время разработано свыше 400 соединений различной химической природы. Метод на порядок чувствительнее лабораторных биохимических исследований. Сегодня радиоимунный анализ широко используется в эндокринологии (диагностика сахарного диабета), в онкологии (поиск раковых маркеров), в кардиологии (диагностика инфаркта миокарда), в педиатрии (при нарушении развития ребенка), в акушерстве и гинекологии (бесплодие, нарушение развития плода), в аллергологии, в токсикологии и др.
В промышленно развитых странах сейчас основной акцент делается на организацию в крупных городах центров позитронной эмиссионной томографии (ПЭТ), включающей в свой состав кроме позитронно-эмиссионного томографа, еще и малогабаритный циклотрон для производства на месте позитронно-излучающих ультракороткоживущих радионуклидов. Где нет малогабаритных циклотронов изотоп (F-18 с периодом полураспада около 2 часов) получают из своих региональных центров по производству радионуклидов или используют генераторы (Rb-82, Ga-68, Cu-62).
В настоящее время радионуклидные методы исследования используют и с профилактической целью для выявления скрыто протекающих заболеваний. Так, любая головная боль требует исследования мозга с пертехнетатом-Тс-99ш. Такого рода скрининг позволяет исключить опухоль и очаги кровоизлияния. Уменьшенная почка, обнаруженная в детстве при сцинтиграфии, должна быть удалена с целью профилактики злокачественной гипертонии. Капелька крови, взятая из пяточки ребенка, позволяет установить количество гормонов щитовидной железы.
Методы радионуклидных исследований делятся на: а) исследование живого человека; б) исследование крови, секретов, экскретов и прочих биологических проб.
К методам in vivo относятся:
3. Гамматопография (на сканере или гаммакамере) — распределение активности в органе, что позволяет судить о положении, форме, размерах, равномерности накопления препарата.
ЛУЧЕВОЕ ИССЛЕДОВАНИЕ ЛЕГКИХ
Лучевое исследование позволяет диагностировать заболевание, уточнить локализацию и распространенность процесса, следить за динамикой, контролировать выздоровление, обнаружить осложнения.
Ведущая роль в исследовании легких принадлежит рентгенологическому исследованию. Среди методов исследования следует отметить рентгеноскопию и рентгенографию, позволяющие оценить как морфологические, так и функциональные изменения. Методики просты и не обременительны для больного, высоко информативны, общедоступны. Обычно выполняются обзорные снимки в прямой и боковой проекциях, прицельные снимки, суперэкспонированные (сверхжесткие, иногда заменяющие томографию). Для выявления скопления жидкости в плевральной полости выполняются снимки в латеропозиции на больном боку. С целью уточнения деталей (характер контуров, гомогенность тени, состояние окружающих тканей и пр.), выполняется томография. Для массового исследования органов грудной полости прибегают к флюорографии. Из контрастных методов следует назвать бронхографию (для выявления бронхоэктазии), ангиопульмонографию (для определения распространенности процесса, например при раке легкого, для выявления тромбоэмболии ветвей легочной артерии).
Рентгеноанатомия. Анализ рентгенологических данных органов грудной полости проводится в определенной последовательности. Оценивается:
1) качество снимка (правильность установки пациента, степень экспонирования пленки, объем захвата и пр.),
2) состояние грудной клетки в целом (форма, величина, симметричность легочных полей, положение органов средостения),
3) состояние скелета, образующего грудную клетку (плечевого пояса, ребер, позвоночника, ключиц),
4) мягких тканей (кожная полоска над ключицами, тень и грудиноключичнососковых мышц, молочных желез),
5) состояние диафрагмы (положение, форма, контуры, синусы),
6) состояние корней легких (положение, форма, ширина, состояние наружного кошура, структура),
7) состояние легочных полей (размеры, симметричность, легочный рисунок, прозрачность),
8) состояние органов средостения. Необходимо изучить бронхолегочные сегменты (название, локализация).
Рентгеносемиотика заболеваний легких чрезвычайно разнообразна. Однако это многообразие можно свести к нескольким группам признаков.
1. Морфологические признаки:
3) сочетание затемнения и просветления
4) изменения легочного рисунка
5) патология корней
2. Функциональные признаки:
1) изменение прозрачности легочной ткани в фазе вдоха и выдоха
2) подвижность диафрагмы при дыхании
3) парадоксальные движения диафрагмы
4) перемещение срединной тени в фазе вдоха и выдоха Обнаружив патологические изменения, следует решить каким заболеванием они обусловлены. Сделать это «с первого взгляда» обычно невозможно, если нет патогномоничных симптомов (игла, значок и т.д.). Задача облегчается, если выделить рентгенологический синдром. Различают следующие синдромы:
1.Синдром тотального или субтотального затемнения:
1) внутрилегочные затемнения (пневмония, ателектаз, цирроз, грыжа пищеводного отверстия диафрагмы),
2) внелегочные затемнения (экссудативный плеврит, шварты). В основу разграничения положены два признака: структура затемнения и положение органов средостения.
2.Синдром ограниченных затемнений:
1) внутрилегочные (доля, сегмент, субсегмент),
2) внелегочные (плевральный выпот, изменения ребер и органов средостения и др.).
По локализации округлые тени могут быть:
1) внутрилегочными (воспалительный инфильтрат, опухоль, кисты и др.) и
2) внелегочные, исходящие из диафрагмы, грудной стенки, средостения.
Сегодня насчитывается около 200 заболеваний,, обусловливающих круглую тень в легких. Большинство из них встречается редко.
Поэтому, чаще всего приходится проводить дифференциальную диагностику со следующими заболеваниями:
1) периферический рак легкого,
3) доброкачественная опухоль,
4) ретенционная и паразитарная кисты,
5) абсцесс легкого и фокусы хронической пневмонии,
6) солидарный метастаз. На долю этих заболеваний приходится до 95% округлых теней.
При анализе круглой тени следует учитывать локализацию, структуру, характер контуров, состояние легочной ткани вокруг, наличие или отсутствие «дорожки» к корню и т.д.
Очаговые тени чаще всего встречаются при туберкулезе, саркоидозе, пневмонии, метастазах злокачественных опухолей, пневмокониозе, пневмосклерозе и др.
2) клинические проявления,
3) преимущественная локализация,
Милиарная диссеминация характерна для острого диссеминированного (милиарного) туберкулеза, узлового пневмокониоза, саркоидоза, канцероматоза, гемосидероза, гистиоцитоза и др.
При оценке рентгенологической картины следует учитывать локализацию, равномерность диссеминации, состояние легочного рисунка и др.
Диссеминация с размером очагов свыше 5 мм сводит диагностическую задачу к разграничению очаговой пневмонии, опухолевой диссеминации, пневмосклерозу.
Диагностические ошибки при синдроме диссеминации довольно часты и составляют 70-80%, в связи с чем, адекватная терапия запаздывает. В настоящее время диссеминированные процессы делят на: 1) инфекционные (туберкулез, микозы, паразитарные заболевания, ВИЧ-инфекция, респираторный дистрес синдром), 2) неинфекционные (пневмокониозы, аллергические васкулиты, лекарственные изменения, радиационные последствия, посттрансплантационные изменения и пр.).
Около половины всех диссеминированных заболеваний легких относятся к процессам с неустановленной этиологией. Так например, идеопатический фиброзирующий альвеолит, саркоидоз, гистиоцитоз, идеопатический гемосидероз, васкулиты. При некоторых системных заболеваниях также наблюдается синдром диссеминации (ревматоидные болезни, цирроз печени, гемолитические анемии, болезни сердца, почек и др.).
В последнее время в дифференциальной диагностике диссеминированных процессов в легких большую помощь оказывает рентгеновская компьютерная томография (РКТ)
Синдром кольцевидной тени (просветления) проявляется в виде замкнутого кольца (в двух проекциях). При обнаружении кольцевидного просветления необходимо установить локализацию, толщину стенок, состояние легочной ткани вокруг. Отсюда, различают:
1) тонкостенные полости к которым относятся бронхиальные кисты, кистевидные бронхоэктазы, постпневмонические (ложные) кисты, санированные туберкулезные каверны, эмфизематозные буллы, полости при стафилококковой пневмонии;
2) неравномерно толстые стенки полости (распадающийся периферический рак);
3) равномерно толстые стенки полости (туберкулезные каверны, абсцесс легкого).
7. Патология легочного рисунка. Легочный рисунок образован разветвлениями легочной артерии и представляется линейными тенями, располагающимися радиально и не доходящими до реберного края на 1-2 см. Патологически измененный легочный рисунок может быть усиленным и обедненным.
1) Усиление легочного рисунка проявляется в виде грубых дополнительных тяжистых образований, часто беспорядочно располагающихся. Нередко он становится петлистым, ячеистым, хаотичным.
Усиление и обогащение легочного рисунка (на единицу площади легочной ткани приходится увеличение число элементов легочного рисунка) наблюдается при артериальном полнокровии легких, застое в легких, пневмосклерозе. Усиление и деформация легочного рисунка возможно:
а) по мелкоячеистому типу и б) по крупноячеистому (пневмосклероз, бронхоэктазы, кистевидное легкое).
Усиление легочного рисунка может быть ограниченным (пневмофиброз) и диффузный. Последний встречается при фиброзирующих альвеолитах, саркоидозе, туберкулезе, пневмокониозе, гистиоцитозе X, при опухолях (раковый лимфангит), васкулитах, лучевых поражениях и пр.
Обеднение легочного рисунка. При этом на единицу площади легкого приходится меньше элементов легочного рисунка. Обеднение легочного рисунка наблюдается при компенсаторной эмфиземе, недоразвитии артериальной сети, вентильной закупорке бронха, прогрессирующей дистрофии легких (исчезающее легкое) и др.
Исчезновение легочного рисунка наблюдается при ателектазе и пневмотораксе.
8.Патология корней. Различают нормальный корень, инфильтрированный корень, застойные корни, корни с увеличенными лимфоузлами и фиброз неизмененные корни.
Нормальный корень располагается от 2 до 4 ребра, имеет четкий наружный контур, структура неоднородная, ширина не превышает 1,5 см.
В основе дифференциальной диагностики патологически измененных корней учитываются следующие моменты:
1) одно или двусторонность поражения,
2) изменения в легких,
3) клиническая картина (возраст, СОЭ, изменения в крови и др.).
Инфильтрированный корень представляется расширенным, бесструктурным с нечетким наружным контуром. Встречается при воспалительных заболеваниях легких и опухолях.
Точно также выглядят застойные корни. Однако, при этом процесс двухсторонний и обычно имеются изменения со стороны сердца.
Корни с увеличенными лимфоузлами бесструктурны, расширены, с четкой наружной границей. Иногда имеет место полицикличность, симптом «кулис». Встречаются при системных заболеваниях крови, метастазах злокачественных опухолей, саркоидозе, туберкулезе и др.
Фиброзно измененный корень структурен, обычно смещен, часто имеет обызвествленные лимфатические узлы и, как правило, наблюдаются фиброзные изменения в легких.
10. Патология бронхов:
1) нарушение бронхиальной проходимости при опухолях, инородных телах. Различают три степени нарушения бронхиальной проходимости (гиповентиляция, вентельная закупорка, ателектаз),
2) бронхоэктазия (цилиндрические, мешотчатые и смешанные бронхоэктазы),
3) деформация бронхов (при пневмосклерозе, туберкулезе и др. заболеваниях).
ЛУЧЕВОЕ ИССЛЕДОВАНИЕ СЕРДЦА И МАГИСТРАЛЬНЫХ СОСУДОВ
Лучевая диагностика заболеваний сердца и крупных сосудов прошла долгий путь своего развития, полный триумфа и драматизма.
Большая диагностическая роль рентгенокардиологии никогда не вызывала сомнений. Но это была ее юность, пора одиночества. В последние 15-20 лет произошла технологическая революция в диагностической радиологии. Так, в 70-ые годы были созданы УЗ-приборы, позволившие заглянуть внутрь полостей сердца, изучить состояние капанного аппарата. Позднее динамическая сцинтиграфия позволила судить о сократимости отдельных сегментов сердца, о характере кровотока. В 80-ые годы в практику кардиологии вошли компьютеризационные способы получения изображения: дигитальная коронаро- и вентрикулография, КТ, МРТ, катетеризация сердца.
В последнее время стало распространяться мнение о том, что традиционное рентгенологическое исследование сердца изжило себя как методика обследования больных кардиологического профиля, так как основными методами исследования сердца является ЭКГ, УЗИ, МРТ. Тем не менее, в оценке легочной гемодинамики, отражающей функциональное состояние миокарда, рентгенологическое исследование сохраняет свои преимущества. Она не только позволяет выявить изменения сосудов малого круга кровообращения, но и составитпредставление о камерах сердца, приведших к этим изменениям.
Таким образом, лучевое исследование сердца и крупных сосудов включает:
неинвгзивные методы (рентгеноскопия и рентгенография, УЗИ, КТ, МРТ)
инвазивные методы (ангиокардиография, вентрикулография, коронарография, аортография и др.)
Радионуклидные методы позволяют судить о гемодинамике. Следовательно, сегодня лучевая диагностика в кардиологии переживает свою зрелость.
Рентгенологическое исследование сердца и магистральных сосудов.
2) Рентгенография объективизирует морфологические данные, полученные при рентгеноскопии. Ее стандартные проекции:
б) правая передняя косая (45°)
в) левая передняя косая (45°)
Признаки косых проекций:
3) Исследование сердца с контрастированным пищеводом (пищевод в норме располагается вертикально и на значительном протяжении прилежит к дуге левого предсердия, что позволяет ориентироваться о его состоянии). При увеличении левого предсердия наблюдается оттеснение пищевода по дуге большого или малого радиуса.
7) Катетеризация полостей сердца (определение насыщения крови кислородом, измерение давления, определение минутного и ударного объема сердца).
8) Ангиокардиография с большей точностью определяет анатомические и гемодинамические нарушения при пороках сердца (особенно врожденных).
План изучения данных рентгенологического исследования
1. Изучение скелета грудной клетки (обращается внимание на аномалии развития ребер, позвоночника, искривления последнего, «узуры» ребер при коарктации аорты, признаки эмфиземы легких и др.).
2. Исследование диафрагмы (положение, подвижность, скопление жидкости в синусах).
4. Рентгеноморфологическое исследование сердечнососудистой тени
а) положение сердца (косое, вертикальное и горизонтальное).
б) форма сердца (овальная, митральная, треугольная, аортальная)
5. Определение функциональных особенностей сердца и крупных сосудов (пульсация, симптом «коромысла», систолические смещения пищевода и др.).
Приобретенные пороки сердца
Актуальность. Внедрение в хирургическую практику оперативного лечения приобретенных пороков потребовало от рентгенологов их уточнения, (стеноз, недостаточность, их преобладание, характер нарушения гемодинамики).
Недостаточность митрального клапана встречается чаще, чем стеноз. При этом происходит сморщивание створок клапана. Нарушение гемодинамики связано с отсутствием периода замкнутых клапанов. Часть крови во время систолы желудочков возвращается в левое предсердие. Последнее расширяется. Во время диастолы в левый желудочек возвращается большее количество крови, в связи с чем последнему приходится работать в усиленном режиме и он гипертрофируется. При значительной степени недостаточности левое предсердие резко расширяется, стенка его истончается иногда до тонкого листка, через который просвечивает кровь.
Форма сердца митральная (талия сглажена или выбухает). Основной признак-увеличение левого предсердия иногда с выходом на правый контур в виде дополнительной третьей дуги (симптом «перекреста»). Степень увеличения левого предсердия определяется в первом косом положении по отношению к позвоночнику (1-III).
Контрастированный пищевод отклоняется по дуге большого радиуса (более 6-7см). Имеет место расширение угла бифуркации трахеи (до 180), сужение просвета правого главного бронха. Третья дуга по левому контуру преобладает над второй. Аорта нормальных размеров, хорошо заполняется. Из рентгенофункциональных симптомов обращает на себя внимание симптом «коромысла» (систолической экспансии), систолическое смещение пищевода, симптом Реслера (передаточная пульсация правого корня.
После оперативного вмешательства все изменения ликвидируются.
Стеноз левого митрального клапана (сращение створок).
Недостаточность клапанов аорты
Нарушение гемодинамики при этом пороке сердца сводится к неполному смыканию створок клапанов аорты, что во время диастолы приводит к возврату в левый желудочек от 5 до 50% крови. Результатом является расширение левого желудочка за гипертрофии. Одновременно диффузно расширяется и аорта.
В клинике обращают внимание на себя боли в сердце, головокружения, обмороки. Наблюдается систолическое дрожание, пульс parvus et tardus. Порок долгое время остается компенсированным.
Ренгеносемиотика. Гипертрофия левого желудочка, закругление и удлинение его дуги, аортальная конфигурация, постстенотическое расширение аорты (её восходящей части). Сердечные сокращения напряженные и отражают затрудненный выброс крови. Довольно часты обызвествления клапанов аорты. При декомпенсации развивается митрализация сердца (сглаживается талия за счет увеличения левого предсердия). При ангиографии определяется сужение аортального отверстия.
Этиология: ревматизм, туберкулез, бактериальные инфекции.
1. фиброзный перикардит
2. выпотной (экссудативный) перикардит Клиника. Боли в сердце, бледность, цианоз, одышка, набухание вен шеи.
Диагноз сухого перикардита обычно ставится на основании клинических данных (шум трения перикарда). При скоплении жидкости в полости перикард а (минимальное количество, которое можно выявить рентгенологически составляет 30-50 мл), отмечается равномерное увеличение размеров сердца, последняя принимает трапециевидную форму. Дуги сердца сглажены и не дифференцируются. Сердце широко прилежит к диафрагме, поперечник его преобладает над длинником. Сердечно-диафрагмальные углы острые, сосудистый пучок укорочен, застой в легких отсутствует. Смещение пищевода не наблюдается, пульсация сердца резко ослаблена или отсутствует, но сохранена на аорте.
3. идиопатический миокардиты
Рентгенологическая картина обусловлена миогенной дилятацией сердца и признаками снижения сократительной функции миокарда, а также снижением амплитуды сердечных сокращений и их учащением, что в конечном счете приводит к застою в малом круге кровообращения. Основной рентгеновский признак увеличение желудочков сердца (преимущественно левого), трапециевидная форма сердца, предсердия увеличены в меньшей степени, чем желудочки. Левое предсердие может выходить на правый контур, возможно отклонение контрастированного пищевода, сокращения сердца небольшой глубины, учащены. При возникновении левожелудочковой недостаточности в легких появляется застой за счет затруднения оттока крови из легких. При развитии правожелудочковой недостаточности расширяется верхняя полая вена, появляются отеки.
РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Болезни органов пищеварения занимают одно из первых мест в общей структуре заболеваемости, обращаемости и госпитализации. Так, около 30% населения имеют жалобы со стороны желудочно-кишечного тракта, 25,5% больных поступают в стационары по неотложной помощи, в общей смертности патология органов пищеварения составляет 15%.
Прогнозируется дальнейший рост заболеваний, преимущественно тех, в развитии которых играют роль стрессовые, дискенетические, имуннологические и метаболические механизмы (язвенная болезнь, колиты и др.). Утяжеляется течение заболеваний. Часто заболевания органов пищеварения сочетаются друг с другом и болезнями других органов и систем, возможно поражение органов пищеварения при системных заболеваниях (склеродермия, ревматизм, заболевания системы кроветворения и др.).
Строение и функция всех отделов пищеварительного канала могут быть исследованы с помощью лучевых методов. Для каждого органа разработаны оптимальные приемы лучевой диагностики. Установление показаний к лучевому исследованию и его планирование проводят на основании анамнестических и клинических данных. Учитываются и данные эндоскопического исследования, позволяющее осмотреть слизистую и получить материал для гистологического исследования.
Рентгенологическое исследование пищеварительного канала занимает особое место в рентгенодиагностике:
1) распознавание болезней пищевода, желудка и толстой кишки основывается на сочетании просвечивания и съемки. Здесь наиболее ярко проявляется значение опыта врача рентгенолога,
2) исследование желудочно-кишечного тракта требует предварительной подготовки (исследование натощак, использование очистительных клизм, слабительных средств).
4) исследование пищевода, желудка и толстой кишки производится в основном «изнутри» со стороны слизистой оболочки.
Рентгенологическое исследование благодаря простоте, общедоступности и высокой результативности позволяет:
1) распознать большинство заболеваний пищевода, желудка и толстой кишки,
2) контролировать результаты лечения,
3) осуществлять динамические наблюдения при гастритах, язвенной болезни и др. заболеваниях,
4) производить скрининг больных (флюорография).
Методики приготовления бариевой взвеси. Успех рентгеновского исследования зависит, прежде всего, от способа приготовления бариевой взвеси. Требования, предъявляемые к водной взвеси сернокислого бария: максимальная мелкодислерстность, массообъемность, адгезивность и улучшение органолептических свойств. Существует несколько способов приготовления бариевой взвеси:
1. Кипячение из расчета 1:1 (на 100,0 BaS04 100 мл воды) в течение 2-3 часов.
2. Использование смесителей типа «Воронеж», электромиксеров, ультразвуковых установок, микроразмельчителей.
3. В последнее время с целью улучшения обычного и двойного контрастирования стремятся увеличить массообъемность сульфата бария и его вязкость за счет различного рода добавок, таких как дистилированный глицерин, полиглюкин, цитрат натрия, крахмал и др.
4. Готовые формы сульфата бария: сульфобар и др. патентованные препараты.
Желудок. При анализе рентгенологической картины необходимо иметь представление о номенклатуре различных его отделов (кардиальный, субкардиальный отдел, тело желудка, синус, антральный отдел, пилорический отдел, свод желудка).
Форма и положение желудка зависят от конституции, пола, возраста, тонуса, положения исследуемого. Различают желудок в форме крючка (вертикально расположенный желудок) у астеников и рога (горизонтально расположенный желудок) у лиц гиперстенического сложения.
Рельеф слизистой оболочки желудка образован складками, межскладочными пространствами и желудочными полями. Складки представляются полосками просветления шириной 0,50,8см. Однако их размеры отличаются большой вариабельностью и зависят от пола, конституции, тонуса желудка, степени растяжения, настроения. Желудочные поля определяются в виде мелких дефектов наполнения на поверхности складок за счет возвышений, на вершине которых открываются протоки желудочных желез; размеры их в норме не превышают Змм и выглядят в виде тонкой сетки (так называемый тонкий рельеф желудка). При гастритах он становится грубым, достигая размеров 5-8мм, напоминая «булыжную мостовую».
Секреция желудочных желез натощак минимальная. В норме желудок должен быть пуст.
Эвакуация. В течение первых 30 минут из желудка эвакуируется половина принятой водной взвеси сульфата бария. Полностью желудок освобождается от бариевой взвеси в течение 1,5 часов. В горизонтальном положении на спине опорожнение резко замедляется, на правом боку ускоряется.
Пальпация желудка в норм е безболезненная.
большую кривизну, медиальный и латеральный карманы, а также переднюю и заднюю стенки двенадцатиперстной кишки.
1) обычное классическое исследование (во время исследования желудка)
2) исследование в условиях гипотонии (зондовой и беззондовой) с использованием атропина и его производных.
Аналогично исследуется и тонкая кишка (подвздошная и тощая).
Рентгеносемиотика заболеваний пищевода, желудка, толстой кишки (основные синдромы)
Рентгеновская симптоматика заболеваний органов пищеварительного тракта чрезвычайно разнообразна. Основные ее синдромы:
1) изменение положения органа (дислокация). Например, смещение пищевода увеличенными лимфоузлами, опухолью, кистой, левым предсердием, смещение при ателектазе, плеврите и др. Желудок и кишечник смещается при увеличении печени, грыжах пищеводного отверстия диафрагмы и пр;
3) изменение размеров: увеличение (ахалазия пищевода, стеноз пилоро-дуоденальной зоны, болезнь Гиршпрунга и др.), уменьшение (инфильтрирующая форма рака желудка),
4) сужения и расширения: диффузные (ахалазия пищевода, стеноз желудка, кишечная непроходимость и др., локальные (опухолевые, рубцовые и др.);
5) дефект наполнения. Обычно определяется при тугом заполнении за счет объемного образования (экзофитно растущая опухоль, инородные тела, безоары, каловый камень, остатки пищи и
7) изменение складок слизистой (утолщение, обрыв, ригидность, конвергенция и др.);
8) ригидность стенки при пальпации и раздувании (последняя не меняется);
9) изменение перистальтики (глубокая, сегментирующая, поверхностная, отсутствие перистальтики);
10) болезненность при пальпации).
Инородные тела. Методика исследования (просвечивание, обзорные снимки). Больной принимает 2-3 глотка густой бариевой взвеси, затем 2-3 глотка воды. При наличии инородного тела на верхней поверхности его остаются следы бария. Делаются снимки.
Рак пищевода. При экзофитно растущей форме заболевания рентгеновская семиотика характеризуется 3 классическими признаками: дефект наполнения, злокачественный рельеф, ригидность стенки. При инфильтративной форме имеет место ригидность стенки, неровность контуров, изменение рельефа слизистой. Следует дифференцировать с рубцовыми изменениями после ожогов, варикозным расширением вен, кардиоспазмом. При всех этих заболеваниях сохраняется перистальтика (эластичность) стенок пищевода.
Рак желудка. У мужчин занимает первое место в структуре злокачественных опухолей. В Японии носит характер национальной катастрофы, в США отмечается тенденция к снижению заболевания. Преимущественный возраст 40-60 лет.
Классификация. Наибольшее распространение получило деление рака желудка на:
1) экзофитные формы (полиповидный, грибовидный, в виде цветной капусты, чашеобразный, бляшковидная форма с изъязвлением и без изъязвления),
2) эндофитные формы (язвенно-инфильтратизные). На долю последних приходится до 60% всех раков желудка,
Рак желудка метастазирует в печень (28%), забрюшинные лимфоузлы (20%), брюшину (14%), легкие (7%), кости (2%). Чаще всего локализуется в антральном отделе (свыше 60%) и в верхних отделах желудка (около 30%).
Клиника. Часто рак годами маскируется под гастрит, язвенную болезнь, желчнокаменную болезнь. Отсюда, при любом желудочном дискомфорте показано рентгенологическое и эндоскопическое исследование.
Рентгеновская семиотика. Различают:
Рентгеносемиотика рака желудка зависит и от локализации. При локализации опухоли в выходном отделе желудка отмечается:
1) удлинение пилорическсго отдела в 2-3 раза, 2) имеет место коническое сужение пилорического отдела, 3) наблюдается симптом подрытости основания пилорического отдела 4) расширение желудка.
При раке верхнего отдела (это раки с длительным «немым» периодом) имеют место: 1) наличие дополнительной тени на фоне газового пузыря,
2) удлинение абдоминального отдела пищевода,
3) разрушение рельефа слизистой,
4) наличие краевых дефектов,
6) симптом разбрызгивания,
7) притупление угла Гисса (в норме он острый).
Современная лучевая диагностика рака желудка. В последнее время возросло количество рака в верхних отделах желудка. Среди всех методов лучевой диагностики базовым остается рентгенологическое исследование с тугим наполнением. Считается, что на долю диффузных форм рака сегодня приходится от 52 до 88%. При этой форме рак длительное время (от нескольких месяцев до одного года и более) распространяется преимущественно внутристеночно с минимальными изменениями на поверхности слизистой. Отсюда, эндоскопия часто неэффективна.
Гастриты. В последнее время в диагностике гастритов произошло смещение акцента в сторону гастроскопии с биопсией слизистой желудка. Однако рентгенологическое исследование занимает важное место в диагностике гастритов из-за доступности, простоты.
Современное распознавание гастрита базируется на изменениях тонкого рельефа слизистой, но для его выявления необходимо двойное эндогастральное контрастирование.
Методика исследования. За 15 минут до исследования подкожно вводится 1мл 0,1% раствора атропина или дается 2-3 таблетки аэрона (под язык). Затем производится раздувание желудка газообразующей смесью с последующим приемом 50мл водной взвеси сульфата бария в виде насты со специальными добавками. Больной укладывается в горизонтальное положение и делается 23 ротационных движений с последующим производством снимков на спине и в косых проекциях. Затем проводится обычное исследование.
С учетом рентгенологических данных выделяется несколько типов изменения тонкого рельефа слизистой желудка:
1) мелкосетчатый или гранулярный (ареолы 1-3 мм),
Доброкачественные опухоли. Среди них наибольшее практическое значение имеют полипы и лейомиомы. Одиночный полип при тугом заполнении обычно определяется в виде округлого дефекта наполнения с четкими, ровными контурами размером 1-2 см. Складки слизистой обходят дефект наполнения или полип располагается на складке. Складки мягкие, эластичные, пальпация безболезненна, перистальтика сохранена. Лейомиомы отличаются от рентгеновской семиотики полипов сохраненностью складок слизистой и значительными размерами.
Безоары. Следует различать камни желудка (безоары) и инородные тела (проглоченны е кости, косточки фруктов и пр.). Термин безоар связан с названием горного козла, в желудке которого находили камни от облизанной шерсти.
Несколько тысячелетий камень считался антидотом и ценился выше золота, так как он якобы приносит счастье, здоровье, молодость.
Природа безоаров желудка различна. Чаще всего встречаются:
1) фитобезоары (75%). Образуются при поедании большого количества фруктов, содержащих много клетчатки (незрелая хурма и др.),
6) безоары могут возникать после ваготомий,
7)описаны безоары, состоящие из песка, асфальта, крахмала и резины.
Безоары обычно клинически протекают под маской опухоли: боли, рвота, похудание, пальпируемая опухоль.
Рентгенологически безоары определяются в виде дефекта наполнения с неровными контурами. В отличие от рака, дефект наполнения смещается при пальпации, сохраняется перистальтика и рельеф слизистой. Иногда безоар симулирует лимфосаркому, лимфому желудка.
Язвенная болезнь желудка и 12-ти перегной кишки чрезвычайно распространена. Страдает 7-10% населения планеты. Ежегодные обострения наблюдаются у 80% больных. В свете современных представлений это общее хроническое, циклически протекающее, рецидивирующее заболевание, в основе которого лежат сложные этиологические и патологические механизмы язво-образования. Это результат взаимодействия факторов агрессии и защиты (слишком сильные факторы агрессии при слабых факторах защиты). Фактором агрессии является пептический протеолиз при длительной гиперхлоргидрии. К факторам защиты относится слизистый барьер, т.е. высокая регенераторная способность слизистой, устойчивая нервная трофика, хорошая васкуляризация.
В течении язвенной болезни различают три стадии: 1) функциональные расстройства в виде гастродуоденита, 2) стадия сформировавшегося язвенного дефекта и 3) стадия осложнений (пенетрация, перфорация, крэвотечение, деформация, перерождение в рак).
Рентгенологические проявления гастродуоденита: гиперсекреция, нарушение моторики, перестройка слизистой в виде грубых расширенных подушкообразных складок, грубый микрорельеф, спазм или зияние превратиика, дуоденогастралъный рефлюкс.
Признаки язвенной болезни сводятся к наличию прямого признака (ниша на контуре или на рельефе) и косвенных признаков. Последние в свою очередь подразделяются на функциональные и морфологические. К функциональным относятся гиперсекреция, спазм привратника, замедление эвакуации, локальный спазм в виде «указующего перста» на противоположной стенке, местная гиперматильность, изменение перистальтики (глубокая, сегментирующая), тонуса (гипертонус), дуоденогастралъный рефлюкс, желудочнопищеводный рефлюкс и др. Морфологическими признаками являются дефект наполнения за счет воспалительного вала вокруг ниши, конвергенция складок (при рубцевании язвы), рубцовая деформация (желудок в форме кисета, песочных часов, улитки, каскада, луковица 12-ти перстной кишки в виде трилистника и др.).
Чаще язва локализуется в области малой кривизны желудка (36-68%) и протекает относительно благоприятно. В антральном отделе язвы располагаются также относительно часто 9-15%) и встречаются, как правило, у лиц молодого возраста, сопровождаясь признаками язвенной болезни 12-ти перстной кишки (поздние голодные боли, изжога, рвота и пр.). Рентгенодиагностика их затруднена из-за выраженной двигательной активности, быстрого прохождения бариевой взвеси, сложности выведения язвы на контур. Часто осложняются пенетрацией, кровотечением, перфорацией. В кардиальном и субкардиальном отделе язвы локализуются в 2-18% случаев. Обычно встречаются у пожилых людей и представляют определенные трудности для эндоскопической и рентгенологической диагностики.
Язвенную (доброкачественную) нишу следует дифференцировать от раковой. Раковые ниши имеют ряд особенностей:
1) преобладание продольного размера над поперечным,
2) изъязвление располагается ближе к дистальному краю опухоли,
3) ниша имеет неправильную форму с бугристыми очертаниями, обычно не выводится за пределы контура, ниша безболезненна при пальпации, плюс признаки, свойственные раковой опухоли.
Язвенные ниши обычно
1) располагаются вблизи малой кривизны желудка,
2) выходят за контуры желудка,
3) имеют форму конуса,
4) поперечник больше длинника,
5) болезненны при пальпации, плюс признаки язвенной болезни.
ЛУЧЕВОЕ ИССЛЕДОВАНИЕ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
В 1918 году в Государственном рентгенорадиологическом институте в г. Петрограде была открыта первая в мире лаборатория для исследования анатомии человека и животных с помощью рентгеновского исследования.
Рентгенологический метод позволил получить новые данные об анатомии и физиологии опорно-двигательного аппарата: исследовать строение и функцию костей и суставов прижизненно, в целостном организме, при воздействии на человека разнообразных факторов внешней среды.
Большой вклад в развитие остеопатологии внесла группа отечественных ученых: С.А. Рейнберг, Д.Г. Рохлин, ПА. Дьяченко и др.
Рентгенологический метод в изучении опорно-двигательной системы является ведущим. Основные его методики: рентгенография (в 2-х проекциях), томография, фистулография, снимки с увеличением рентгеновского изображения, контрастные методики.
Важным методом в исследовании костей и суставов является рентгеновская компьютерная томография. Ценным методом следует признать и мапгитно-резонансную томографию, особенно при исследовании костного мозга. Для исследования обменных процессов в костях и суставов широко используются методы радионуклидной диагностики (метастазы в кости выявляются раньше рентгенологического исследования на 3-12 месяцев). Новые пути диагностики заболеваний опорно-двигательной системы открывает сонография, особенно в диагностике инородных тел, слабопоглощающих рентгеновские лучи, суставных хрящей, мышц, связок, сухожилий, скопление крови и гноя в околокостных тканях, околосуставных кист и др.
Лучевые методы исследования позволяют:
1. проследить за развитием и формированием скелета,
2. оценить морфологию кости (форму, очертания, внутреннюю структуру и пр.),
3. распознать травматические повреждения и диагностировать различные заболевания,
4. судить о функциональной и патологической перестройке (вибрационная болезнь, маршевая стопа и др.),
5. изучить физиологические процессы в костях и суставах,
6. оценить реакцию на различные факторы (токсические, механические и пр.).
Развитие человеческого скелета.
В своем развитии костный скелет проходит перепончатый, хрящевой и костный этапы. В течение первых 4-5 недель скелет плода перепончатый и на снимках не виден. Нарушения развития в этот период ведут к изменениям, составляющим группу фиброзных дисплазий. В начале 2-го месяца утробной жизни плода перепончатый скелет замещается хрящевым, также на рентгенограммах не получающим своего отображения. Нарушения развития ведут к хрящевым дисплазиям. Начиная со 2-го месяца и до 25 лет хрящевой скелет замещается костным. К концу внутриутробного периода большая часть скелета является костным и на снимках живота беременной кости плода хорошо видны.
Скелет новорожденных имеет следующие особенности:
2. они бесструктурны,
3. в концах большинства костей еще нет ядер окостенения (эпифизы не видны),
4. рентгеновские суставные щели велики,
5. большой мозговой череп и малый лицевой,
6. относительно велики орбиты,
7. слабо выраженные физиологические изгибы позвоночника.
План изучения рентгенограмм костно-суставной системы. Необходимо оценить:
1) форму, положение, величину костей и суставов,
2) состояние контуров,
3) состояние костной структуры,
4) выявить состояние ростковых зон и ядер окостенения (у детей),
5) изучить состояние суставных концов костей (рентгеновской суставной щели),
6) оценить состояние мягких тканей.
Рентгеновская семиотика заболеваний костей и суставов.
Рентгеновская картина изменений кости при любом патологическом процессе складывается из 3-х компонентов: 1) изменения формы и величины, 2) изменения контуров, 3) изменения структуры. В большинстве случаев патологический процесс ведет к деформации кости, складывающейся из удлинения, укорочения и искривления, к изменению объема в виде утолщения за счет периостита (гиперостоз), истончения (атрофия) и вздутия (киста, опухоль и пр.).
Изменение контуров кости: контуры кости в норме характеризуются ровностью (гладкостью) и четкостью. Лишь в местах прикрепления мышц и сухожилий, в области бугров и бугристостей контуры шероховаты. Не четкость контуров, неровность их нередко является результатом воспалительных или опухолевых процессов. Например, разрушение кости в результате прорастания рака слизистой полости рта.
Все физиологические и патологические процессы, происходящие в костях, сопровождаются изменением костной структуры, уменьшением или увеличением костных балок. Своеобразное сочетание этих явлений создают в рентгеновском изображении такие картины, которые присущи определенным заболеваниям, позволяя диагностировать их, определять фазу развития, осложнения.
Структурные изменения кости могут носить характер физиологической (функциональной) и патологической перестройки, вызванной различными причинами (травматическими, воспалительными, опухолевыми, дегенеративно-дистрофическими и др.).
Различают: 1) идиопатический остеопороз, развивающийся без видимых причин и 2) при различных заболеваниях внутренних органов, эндокринных желез, в результате приема лекарств и др. Кроме того, остеопороз могут вызвать нарушения питания, состояние невесомости, алкоголизм, неблагоприятные условия труда, длительная иммобилизация, воздействие ионизирующих излучений и др.
Отсюда, в зависимости от причин различают остеопороз физиологический (инволютивный), функциональный (от бездеятельности) и патологический (при различных заболеваниях). По распространенности остеопороз подразделяют на: 1) местный, например, в области перелома челюсти спустя 5-7 дней, 2) регионарный, в частности, захватывающий область ветви нижней челюсти при остеомиелите 3) распространенный, когда поражается область тела и ветви челюсти и 4) системный, сопровождающийся поражением всего костного скелета.
В зависимости от рентгенологической картины различают: 1) очаговый (пятнистый) и 2) диффузный (равномерный) остеопороз. Пятнистый остеопороз определяется в виде очагов разрежения костной ткани размером от 1 до 5мм (напоминает материю Изъеденную молью). Встречается при остеомиелите челюстей в острой фазе его развития. В челюстных костях чаще наблюдается диффузный (стеклянный) остеопороз. При этом кость становится прозрачной, структура широкопетлистой, корковый слой истончается в виде очень узкой плотной линии. Наблюдается в старческом возрасте, при гиперпаратиреоидной остеодистрофии и других системных заболеваниях.
Выделяют и гипертрофический остеопороз. При этом на фоне общей прозрачности отдельные костные балки представляются гипертрофированными.
Различают: 1) физиологический (функциональный) остеосклероз, 2) идиопатический в результате аномалии развития (при мраморной болезни, миелореостозе, остеопойкилии) и 3) патологический (посттравматический, воспалительный, токсический и др.).
В отличие от остеопороза, для возникновения остеосклероза требуется довольно длительное время (месяцы, годы). Процесс необратимый.
Различают: 1) воспалительную деструкцию (остеомиелит, туберкулез, актиномикоз, сифилис), 2) опухолевую (остеогенная саркома, ретикулосаркома, метастазы и др.), 3) дегенеративно-дистрофическую (гиперпаратиреоидная остеодистрофия, остеоартроз, кисты при деформирующем остеоартрозе и др.).
Рентгенологически, независимо от причин, деструкция проявляется просветлением. Она может выглядеть мелко или крупноочаговой, многоочаговой и обширной, поверхностной и центральной. Поэтому для установления причин необходим тщательный анализ очага деструкции. Необходимо определить локализацию, размеры, количество очагов, характер контуров, рисунок и реакцию окружающих тканей.
Изменение контуров кости часто связано с периостальными наслоениями (периоститами и периостозами).
4) функционально-адаптационные периоститы. Две последние формы следует именовать пер гостозами.
При выявлении периостальных изменений следует обратить внимание на их локализацию, протяженность и характер наслоений, Чаще всего периоститы выявляются в области нижней челюсти.
По форме различают линейные, слоистые, бахромчатые, спикулообразные периоститы (периостозы) и периостит в виде козырька.
Линейные периоститы в виде тонкой полоски параллельной корковому слою кости обычно встречаются при воспалительных заболеваниях, травмах, саркоме Юинга и характеризуют начальные стадии заболевания.
Слоистые (луковичные) периоститы рентгенологически определяются в виде нескольких линейных теней и обычно свидетельствуют о толчкообразном течении процесса (саркома Юинга, хронический остеомиелит и др.).
При разрушении линейных наслоений возникает бахромчатый (разорванный) периостит. По своему рисунку он напоминает пемзу и считается характерным для сифилиса. При третичном сифилисе может наблюдаться: и кружевной (гребневидный) периостит.
Патогномоничным для злокачественных опухолей считается спикулообразный (игольчатый) периостит. Встречается при остеогенной саркоме в результате выхода опухоли в мягкие ткани.
Изменения мягких тканей весьма разнообразны и также должны быть объектом пристального рентгенологического исследования (опухолевые, воспалительные, травматические изменения).
Повреждения костей и суставов.
Задачи рентгенологического исследования:
1. подтвердить диагноз или отвергнуть его,
2. определить характер и вид перелома,
3. определить количество и степень смещения огломков,
4. обнаружить вывих или подвывих,
5. выявить инородные тела,
6. установить правильность лечебных манипуляций,
7. осуществлять контроль в процессе заживления. Признаки перелома:
2. смещение отломков: по ширине или боковое, по длине или продольное (с захождением, расхождением, вклинением отломков), по оси или угловое, по периферии (спиралевидное). Смещение определяют по периферическому отломку.
Признаки переломов тел позвонков: 1)клиновидная деформация с острием направленным кпереди, уплотнение структуры тела позвонка, 2) наличие тени гематомы вокруг пораженного позвонка, 3) смещение позвонка кзади.
Различают травматические и патологические переломы (в результате деструкции). Дифференциальная диагностика часто трудна.
В зависимости от причины различают: 1) асептические (при травме), 2) инфекционные (остеомиелит, туберкулез, сифилис), 3) ирритативно-токсические (опухоли, нагноительные процессы) и формирующийся или сформированный ложный сустав. При этом отсутствует костная мозоль, имеет место закругление и отшлифовка концов отломков и заращение костномозгового канала.
В клинической картине различают 4 периода:
1. в течение 3-5 недель (после строевых занятий, прыжков, работы с отбойным молотком и пр) появляется болезненность, хромота, пастозность над местом перестройки. Рентгенологических изменений в этот период нет.
2. спустя 6-8 недель хромота, сильные боли, припухлость и местная отечность увеличиваются. На снимках появляется нежная периостальная реакция (обычно веретенообразной формы).
Дифференциальная диагностика: остегенная сакрома, остеомиелит, остеодостеома.
Типичным примером патологической перестройки является маршевая стопа (болезнь Дойчлендера, перелом новобранцев, перегруженная стопа). Обычно поражается диафиз 2-3 плюсневой кости. Клиника описана выше. Рентгеносемиотика сводится к появлению линии просветления (перелома) и муфтообразному периоститу. Общая длительность заболевания 3-4 месяца. Другие разновидности патологической перестройки.
1. Множественные лоозеровские зоны в виде треугольных насечек по переднемедиальным поверхностям больших берцовых костей (у школьников во время каникул, спортсменов при чрезмерных тренировках).
2. Лакунарные тени поднадкостнично расположенные в верхней трети большеберцовых костей.
3. Полосы остеосклероза.
4. В виде краевого дефекта
Изменения в костях при вибрации возникают под влиянием ритмически действующего пневматического и вибрирующего инструмента (горняки, шахтеры, ремонтники асфальтовых дорог, некоторые отрасли металлообрабатывающей промышленности, пианисты, машинистки). Частота и интенсивность изменений зависит от стажа работы (10-15 лет). В группу риска входят лица до 18 лет и старше 40 лет. Методы диагностики: реовазография, термография, каппиляроскопия и пр.
Основные рентгенологические признаки:
1. островки уплотнения (эностозы) могут встречаться во всех костях верхней конечности. Форма неправильная, контуры неровные, структура неравномерная.
2. кистевидные образования чаще встречаются в костях кисти (запястья) и выглядят в виде просветления размером 0,2-1,2 см округлой формы с ободком склероза вокруг.
4. остеолиз концевых фаланг кисти.
5. деформирующий остеоартроз.
6. изменения в мягких тканях в виде параоссальных обызвествлений и окостенений.
7. деформирующий спондилез и остеохондроз.
8. остеонекрозы (чаще полулунной кости).
КОНТРАСТНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ В ЛУЧЕВОЙ ДИАГНОСТИКЕ
Получение рентгеновского изображения связано с неравномерным поглощением лучей в объекте. Чтобы последний получил изображение, он должен иметь неодинаковое строение. Отсюда, некоторые объекты, как мягкие ткани, внутренние органы на обычных снимках не видна и требуют для своей визуализации применения контрастных средств (КС).
Современные требования к КС: 1) хорошая (достаточная) контрастность изображения, т.е. диагностическая эффективность, 2) физиологическая обоснованность (органоспецифичность, выведение по пути из организма), 3) общедоступность (экономичность), 4) безвредность (отсутствие раздражений, токсических повреждений и реакций), 5) простота введения и быстрота выведения из организма.
Пути введения КС чрезвычайно разнообразны: через естественные отверстия (слезные точки, наружный слуховой проход, через рот и др.), через послеоперационные и патологические отверстия (свищевые ходы, соустья и др.), через стенки с/с и лимфатической системы (пункция, катетеризация, секция и др.), через стенки патологических полостей (кисты, абсцессы, каверны и др.), через стенки естественных полостей, органов, протоков (пункция, трепанация),введения в клетчаточные пространства (пункция).
В настоящее время все КС делятся на:
4. флюоресцирующие (для маммографии).
С практической точки зрения КС целесообразно подразделить на: 1) традиционные рентгенологические и КТ- контрастные средства, а также нетрадиционные, в частности, созданные на основе сернокислого бария.
Традиционные рентгеноконтрастные средства делятся на: а) негативные (воздух, кислород, углекислый газ и др.), б) позитивные, хорошо поглощающие рентгеновские лучи. Контрастные средства этой группы ослабляют излучение в 50-1000 раз по сравнению с мягкими тканями. Позитивные КС в свою очередь делятся на растворимые в воде (йодистые препараты) и нерастворимые в воде (сульфат бария).
КС для РКТ. В связи с широким распространением РКТ стали разрабатываться КС селективного контрастирования для различных органов и систем, в частности, почек, печени, так как современные водорастворимые холецистографические и урографические КС оказались недостаточными. В определенной степени требованиям КС при РКТ отвечает «Йозефанат». Это КС избирательно концентрируется в ф)тткционирующих гепатоцитах и может использоваться при опухолях и циррозах печени. Хорошие отзывы поступают и при использовании «Визипака», а также капсулированного «Йодиксанола». Все эти КС при КТ перспективны при визуализации мегастазов печени, карцином печени, гемангиом.
1) легкие реакции («горячие волны», гиперемия кожных покровов, тошнота, небольшая тахикардия). Медикаментозной терапии не требуется;
2) средняя степень (рвота, сыпь, коллапс). Назначаются с/с и противоаллергические средства;
3) тяжелые реакции (анурия, поперечный миелит, остановка дыхания и сердца). Предсказать заранее реакции невозможно. Все предложенные методы профилактики оказались неэффективными. В последнее время предлагают пробу «на кончике иглы». В ряде случаев рекомендуется премедикация, в частности преднизалоном и его производными.
В настоящее время лидерами качества среди КС являются «Омнипак» и «Ультравист», которые обладают высокой местной переносимостью, общей низкой токсичностью, минимальными гемодинамическими действиями и высоким качеством изображения. Используются при урографии, ангиографии, миелографии, при исследовании ЖКТ и др.
Рентгеноконтрастные вещества на основе сернокислого бария. Первые сообщения об использовании водной взвеси сернокислого бария в качестве КС принадлежат Р. Краузе (1912г.). Сернокислый барий хорошо поглощает рентгеновы лучи, легко смешивается в различных жидкостях, не растворяется и не образует различных соединений с секретами пищеварительного канала, легко измельчается и позволяет получать взвесь необходимой вязкости, хорошо прилипает к слизистой оболочке. На протяжении 80-ти с лишним лет совершенствуется методика приготовления водной взвеси сернокислого бария. Основные требования её сводятся к максимальной концентрации, мелкодисперстности и адгезивности. В связи с этим предложено несколько методов приготовления водной взвеси сернокислого бария:
1) Кипячение (1 кг бария подсушивают, просеивают, добавляют 800 мл воды и кипятят в течении 10-15 минут. Затем пропускают через марлю. Такая взвесь может храниться 3-4 дня);
2) Для достижения высокой дисперстности, концентрации и вязкости в настоящее время широко используют высокоскоростные смесители;
3) На вязкость и контрастность большое влияние оказывают различные стабилизирующие добавки (желатин, карбоксиметилцеллюлоза, слизь семени льна, крахмал и др.);
4) Использование ультразвуковых установок. При этом взвесь остается гомогенной и практически сульфат бария долгое время не оседает;
Считается, что ферромагнитные препараты могут применяться в ангиографии, бронхографии, сальпингографии, гастрографии. Пока широкого распространения этот метод в клинической практике не получил.
В последнее время среди нетрадиционных КС заслуживают внимания биодеградирующие контрастные средства. Это препараты на основе липосом (яичный лецитин, холестерин и др.), депонирующиеся избирательно в различных органах, в частности в клетках РЭС печени и селезенки (йопамидол, метризамид и др.). Синтезированы и бромированк ые липосомы для КТ, которые выделяются почками. Предложены КС на основе перфторуглеродистых и других нетрадиционных химических элементов, таких как тантал, вольфрам, молибден. К о об их практическом применении пока говорить рано.
Парамагнитные КС для МРТ. Для МРТ в настоящее время широкое распространение в качестве парамагнитного контрастного средства нашел «Магневист». Последний укорачивает время спинрешетчатой релаксации возбужденных ядер атомов, что увеличивает интенсивность сигнала и повышает контрастность изображения тканей. После в/в введения он быстро распределяется во внеклеточном пространстве. Выделяется из организма главным образом почками с помощью клубочковой фильтрации.
Область применения. Применение «Магневиста» показано при исследовании органов ЦНС, с целью обнаружения опухоли, а также для дифференциальной диагностики при подозрении на опухоль мозга, невриному слухового нерва, глиому, метастазы опухолей и др. С помощью «Магневиста» достоверно выявляют степень поражения головного и спинного мозга при рассеянном склерозе и контролируют эффективность проводимого лечения. «Магневист» используют в диагностике и дифференциальной диагностике опухолей спинного мозга, а также для выявления распространенности новообразований. «Магневист» используют и при проведении МРТ всего тела, включая исследование лицевого черепа, области шеи, грудной и брюшной полостей, молочных желез, тазовых органов, опорно-двигательного аппарата.
Для ультразвуковой диагностики в настоящее время созданы и стали доступными принципиально новые КС. Заслуживают внимания «Эховист» и «Левовост». Они представляют собой суспензию микрочастиц галактозы, содержащих пузырьки воздуха. Эти препараты позволяют, в частности, диагностировать заболевания, которые сопровождаются гемодинамическими изменениями в правых отделах сердца.
В настоящее время благодаря широкому использованию рентгеноконтрастных, парамагнитных средств и, используемых при ультразвуковом исследовании, возможности диагностики заболеваний различных органов м систем значительно расширились. Продолжаются исследования по созданию новых КС высокоэффективных и безопасных.
ОСНОВЫ МЕДИЦИНСКОЙ РАДИОЛОГИИ
Сегодня мы являемся свидетелями все ускоряющегося прогресса медицинской радиологии. В клиническую практику властно внедряются каждый год все новые методы получения изображения внутренних органов, способы лучевой терапии.
Без радиологии сегодня не могут обойтись никакие медицинские дисциплины. Лучевые методы широко используют в анатомии, физиологии, биохимии и др.
Группировка излучений, используемых в радиологии.
Под радиоактивностью понимают такое явление в природе, когда атом химического элемента распадается, превращаясь в атом другого элемента, с иными химическими свойствами и при этом в окружающую среду выделяется энергия в виде элементарных частиц и гамма-квантов.
Между нуклонами в ядре действуют колоссальные силы взаимного притяжения. Они характеризуются большой величиной и действуют на очень малом расстоянии, равному поперечнику ядра. Эти силы получили название ядерных сил, которые не подчиняются электростатическим законам. В тех случаях, когда в ядре имеется преобладание одних нуклонов над другими, ядерные силы становятся небольшими, ядро неустойчивым, и со временем распадается.
Чтобы получить из стабильного химического элемента радиоактивный, необходимо изменить протонно-нейтронное равновесие в ядре. Для получения искусственно радиоактивных нуклонов (изотопов) обычно используют три возможности:
1. Бомбардировка стабильных изотопов тяжелыми частицами в ускорителях (линейные ускорители, циклотроны, синхрофазотроны и проч.).
2. Использование ядерных реакторов. При этом радионуклиды образуются в качестве промежуточных продуктов распада U-235 (1-131, Cs-137, Sr-90 и др.).
3. Облучение стабильных элементов медленными нейтронами.
Известно несколько видов ядерных превращений. Наиболее распространенными являются следующие:
2. Электронный распад (откуда же берется электрон, т. к. в ядре его нет? Он возникает при переходе нейтрона в протон).
3. Позитронный распад (при этом протон превращается в нейтрон).
Единицей активности радионуклида в системе единиц СИ является беккерель (Бк): 1 Бк = 1 ядерному превращению за 1 с. На практике еще используют внесистемную единицу кюри (Ки): 1 Ки = 3,7 * 10 10 ядерных превращений за 1 с (37 млрд. распадов). Это большая активность. В медицинской практике чаще используют милли и микро Ки.
Для определения активности радиоактивного вещества используются радиометры: лабораторные, медицинские, радиографы, сканеры, гамма-камеры. Все они построены по одному и тому же принципу и состоят из детектора (воспринимающего излучения), электронного блока (ЭВМ) и регистрирующего устройства, позволяющего получать информацию в виде кривых, цифр или рисунка.
Детекторами служат ионизационные камеры, газоразрядные и сцинтилляционные счетчики, полупроводниковые кристаллы или химические системы.
Решающее значение для оценки возможного биологического действия излучения имеет характеристика его поглощения в тканях. Величина энергии, поглощенная в единице массы облучаемого вещества, называется дозой, а та же величина, отнесенная к единице времени, называется мощностью дозы излучения. Единицей поглощенной дозы в системе СИ является грей (Гр): 1 Гр = 1 Дж/кг. Поглощенную дозу определяют расчетным путем, используя таблицы, или посредством введения миниатюрных датчиков в облучаемые ткани и полости тела.
1. Биологические (эритемная доза, эпилляционная доза и т. д.).
2. Химические (метилоранж, алмаз).
4. Физические (ионизационные, сцинтилляционные и др.).
По своему назначению дозиметры делятся на следующие виды:
1. Для измерения излучения в прямом пучке (конденсаторный дозиметр).
3. Дозиметры индивидуального контроля.
Все эти задачи удачно сочетает в себе термолюминесцентный дозиметр («Телда»). С его помощью можно измерять дозы в пределах от 10 млрд. до 10 5 рад, т. е. он может использоваться как для контроля защиты, так и для измерения индивидуальных доз, а также доз при лучевой терапии. При этом детектор дозиметра может быть вмонтирован в браслет, кольцо, нагрудный жетон и т. д.
РАДИОНУКЛИДНЫЕ ИССЛЕДОВАНИЯ ПРИНЦИПЫ, МЕТОДЫ, ВОЗМОЖНОСТИ
С появлением искусственных радионуклидов перед врачом открылись заманчивые перспективы: вводя в организм больного радионуклиды, можно наблюдать за их местоположением с помощью радиометрических приборов. За сравнительно короткий срок радионуклидная диагностика превратилась в самостоятельную медицинскую дисциплину.
С помощью радионуклидов можно измерить радиоактивность тела и его частей, изучить динамику радиоактивности, распределение радиоизотопов, измерить радиоактивность биологических сред. Следовательно, можно изучать обменные процессы в организме, функции органов и систем, течение секреторных и экскреторных процессов, изучить топографию органа, определить скорость кровотока, обмен газов и др.
Радионуклиды широко используются не только в медицине, но и в самых различных областях знаний: археологии и палеонтологии, металловедении, сельском хозяйстве, ветеринарии, судмед. практике, криминалистике и пр.
Широкое применение радионуклидных методов и их высокая информативность сделали радиоактивные исследования обязательным звеном клинического обследования больных, в частности головного мозга, почек, печени, щитовидной железы и других органов.
Сегодня намечена широкая программа внедрения в практику лечебных учреждений радионуклидных исследований, которая успешно реализуется. Открываются все новые лаборатории, внедряются новые РФП, методики. Так, буквально за последние годы созданы и внедрены в клиническую практику туморотропные (цитрат галлия, меченный блеомицин) и остеотропные РФП.
Принципы, методы, возможности
2. Туморотропные: а) специфические туморотропные (цитрат галлия, меченый блеомицин); б) неспецифические туморотропные (1-131 при исследовании метастазов рака щитоввдной железы в кости, бенгальский розовый-1-131 при метастазах в печень и др.);
Преимущества радионукиидной диагностики:
1. Универсальность. Все органы и системы подвластны методу радионуклидной диагностики;
2. Комплексность исследований. Примером может служить исследование щитовидкой железы (определение внутритиреоидного этапа йодного цикла, транспортноорганического, тканевого, гамматопоргафия);
3. Низкая радиотоксичность (лучевая нагрузка не превышает дозы, получаемой пациентом при одном рентгеновском снимке, а при радиоимунном исследовании лучевая нагрузка исключается полностью, что позволяет широко использовать метод в педиатрической практике;
4. Высокая степень точности исследований и возможность количественной регистрации полученных данных с использованием ЭВМ.
С точки зрения клинической значимости радионуклидные исследования условно подразделяются на 4 группы:
1. Полностью обеспечивающие постановку диагноза (заболевания щитовидной железы, поджелудочной железы, метастазы злокачественных опухолей);
2. Определить нарушение функции (почек, печени);
3. Установить топографо-анатомические особенности органа (почек, печени, щитовидной железы и т. д.);
4. Получить дополнительную информацию в комплексном исследовании (легких, сердечно-сосудистой, лимфатической систем).
2. Физиологическая обоснованность (избирательность накопления). Однако, сегодня, благодаря достижениям физики, химии, биологии и техники, стало возможным включать радионуклиды в состав различных химических соединений, биологические свойства которых резко отличаются от радионуклида. Так, технеций может использоваться в виде полифосфата, макро- и микроагрегатов альбумина и др.
3. Возможность регистрации излучений от радионуклида, т. е. энергия гамма-квантов и бетта-частиц должна быть достаточной (от 30 до 140 Кэв).
Методы радионуклидных исследований делятся на: а) исследование живого человека; б) исследование крови, секретов, экскретов и прочих биологических проб.
К методам in vivo относятся:
Таким образом, радиоконкурентный анализ состоит из 4 основных этапов:
1. Смешивание пробы, меченого антигена и специфической воспринимающей системы (антитело).
2. Инкубация, т. е. реакция антиген-антитело до равновесия при температуре 4 °С.
3. Разделение свободного и связанного вещества с использованием активированного угля, ионообменных смол и др.
Результаты сопоставляются с эталонной кривой (со стандартом). Чем больше исходного вещества (гормон, лекарственное вещество), тем меньше меченого аналога будет захвачено связывающей системой и тем большая часть его останется несвязанной.
В настоящее время разработано свыше 400 соединений различной химической природы. Метод на порядок чувствительнее лабораторных биохимических исследований. Сегодня радио-имунный анализ широко используется в эндокринологии (диагностика сахарного диабета), в онкологии (поиск раковых маркеров), в кардиологии (диагностика инфаркта миокарда), в педиатрии (при нарушении развития ребенка), в акушерстве и гинекологии (бесплодие, нарушение развития плода), в аллергологии, в токсикологии и др.
В промышленно развитых странах сейчас основной акцент делается на организацию в крупных городах центров позитронной эмиссионной томографии (ПЭТ), включающей в свой состав кроме позитронно-эмиссионного томографа, еще и малогабаритный циклотрон для производства на месте позитронно-излучающих ультракороткоживущих радионуклидов. Где нет малогабаритных циклотронов изотоп (F-18 с периодом полураспада около 2 часов) получают из своих региональных центров по производству радионуклидов или используют генераторы (Rb-82, Ga-68, Cu-62).
В настоящее время радионуклидные методы исследования используют и с профилактической целью для выявления скрыто протекающих заболеваний. Так, любая головная боль требует исследования мозга с пертехнетатом-Тс-99т. Такого рода скрининг позволяет исключить опухоль и очаги кровоизлияния. Уменьшенная почка, обнаруженная в детстве при сцинтиграфии, должна быть удалена с целью профилактики злокачественной гипертонии. Капелька крови, взятая из пяточки ребенка, позволяет установить количество гормонов щитовидной железы. При недостатке гормонов проводится заместительная терапия, что позволяет нормально развиваться ребенку, не отставая от сверстников.
Требования, предъявляемые к радионуклидным лабораториям:
1. Необходимо размещать лабораторию в отдельном здании, построенном по типовому проекту с охранной санитарной зоной вокруг. На территории последней нельзя строить детские учреждения и пищеблоки.
2. Радионуклидная лаборатория должна иметь определенный набор помещений (хранилище РФП, фасовочная, генераторная, моечная, процедурная, санпропускник).
3. Предусмотрена специальная вентиляция (пятикратная смена воздуха при использовании радиоактивных газов), канализация с рядом отстойников, в которых выдерживаются отходы не менее десяти периодов полураспада.
4. Должна проводиться ежедневная влажная уборка помещений.