Санитарный контроль
в пищевой промышленности
Общая микробная обсемененность объекта
Принято считать, что чем выше общая микробная обсемененность объекта внешней среды, тем больше вероятность присутствия в них патогенных бактерий.
Логическая обоснованность этого положения не вызывает сомнений, если его рассматривать в статистическом плане, тогда как во многих конкретных случаях оно может не соответствовать действительности. Например, несмотря на то, что молочнокислые продукты обильно обсеменены специфической микрофлорой, они являются не только полезными, но и обладают диетическими свойствами. И, напротив, незначительная обсемененность продукта или корма патогенными микробами в результату их использования может привести к тяжелым последствиям.
Попавшие на объект (субстрат) патогенные бактерии вступают с его микрофлорой в определенные взаимоотношения, часто антагонистические. Кроме того, и другие внешние факторы, например температура, рН среды, оказывают неблагоприятное действие на болезнетворные бактерии. В результате чего только в редких случаях они размножаются на субстрате или сохраняются в состоянии покоя, а гораздо чаще погибают. Опасность таких объектов для здоровья людей и животных зависит не только от степени обсеменения их болезнетворными микроорганизмами, но и от сроков, прошедших после заражения.
При определении общей микробной обсемененности воды, воздуха, пищевых продуктов необходимо учитывать исключительную динамичность этих объектов, неравномерность распределения микробов в них, а также возможность взаимного обмена между микрофлорой указанных объектов. Поэтому при исследовании надо соблюдать следующие правила: анализировать в нескольких повторностях возможно большее количество проб, взятых из разных участков объекта; использовать различные методы количественного учета микроорганизмов. При выполнении вышеприведенных условий полученные величины микробной обсемененности будут характеризовать объект в целом. В санитарно-бактериологических лабораториях для количественного учета микроорганизмов применяют в основном прямой подсчет микроорганизмов и определение микробного числа. Реже используют титрационный посев (метод предельных разведений).
Сапрофитные микробы — основные возбудители порчи пищевых продуктов, поэтому при оценке качества мясных и молочных продуктов определяют микробное число.
Следовательно, по микробному числу можно судить 0 санитарном состоянии почвы, воды, воздуха, пищевых продуктов.
Для некоторых объектов внешней среды разработаны нормы допустимой микробной обсемененности (микробное число), например: для воды питьевой — не более 100 микробов в 1 мл; для консервов «Мясо тушеное» до стерилизации — не более 200 тыс. бактерий в 1 г; для молока пастеризованного категории «А» — до 75 тыс. микробов в 1 мл. При отсутствии официальных норм допустимой микробной обсемененности, введенных в государственные общесоюзные стандарты (ГОСТы), технические условия (ТУ), заключение о доброкачественности продукта, о реализации или браковке его дают на основе практического опыта работы. Так, вареные колбасы I и II сортов считают хорошего качества, если общая микробная обсемененность их не превышает 1000 в 1 г.
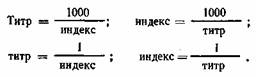
Микробную обсемененность объекта выражают в виде титра или индекса.
Титр —это наименьшее количество исследуемого субстрата, в котором обнаружен микроорганизм.
Индекс — количество клеток искомого микроорганизма, обнаруживаемого в определенном объеме исследуемого субстрата, например в 1000 мл воды, в 1 г почвы, в 1 г пищевых продуктов.
Пересчет титра в индекс и обратно производят следующим образом:
Микробная контаминация
Выбрать категорию или подкатегорию
Определение
«Нозокомиальная инфекция, также именуемая внутрибольничной, определяется как любое клинически распознаваемое инфекционное заболевание, которое развилось у пациента в результате его обращения в ЛПУ за лечебной помощью или пребывания в нем, а также любое инфекционное заболевание сотрудника ЛПУ, развившееся вследствие его работы в данном учреждении, вне зависимости от времени проявления симптомов (после или во время нахождения в ЛПУ)»³.
Типы патогенных микроорганизмов
Существует множество патогенных микроорганизмов, которые могут стать причиной контаминации и вызвать заболевание.
Бактерии
Микроорганизмы размером более 5 мкм, представляющие наиболее важную группу патогенов, создающих угрозу при микробной контаминации. В зависимости от строения клеточной мембраны бактерии подразделяются на грамположительные и грамотрицательные. Бактерии также можно разделить на условно-патогенную и патогенную микрофлору.
Вирусы
Прионы
Грибки, дрожжи и простейшие
Определение катетер-ассоциированной инфекции кровотока (КАИК)
Определение КАИК помогает понять, действительно ли катетер стал первопричиной развившейся у пациента бактериемии. Оно включает понятие инфекции места введения катетера и туннельной инфекции, которые имеют следующие проявления:
Микробиологическое загрязнение представляет особую угрозу для пациентов, которым проводится инфузионная терапия и установлен внутривенный катетер. В этом случае патогенные микроорганизмы напрямую попадают в сосудистое русло и могут стать причиной катетер-ассоциированной инфекции кровотока (КАИК) или доставляться к органам и системам, приводя к органной недостаточности.
Антибиотикотерапия — наиболее эффективный метод лечения бактериальных инфекций. Однако иногда ее эффективное проведение крайне осложнено или даже невозможно по причине полирезистентности микроорганизмов к действию антибиотиков. Против большинства вирусов и всех прионов действенных лекарственных средств не существует. Поэтому профилактика этих инфекции является крайне важной задачей.
Распространенность случаев MRSA
Инфекции, вызванные метициллин-устойчивым золотистым стафилококком (MRSA) вызывают серьезную озабоченность со стороны специалистов во всем мире. MRSA — один из штаммов золотистого стафилококка, обладающего выраженной устойчивостью к действию бета-лактамных антибиотиков, таких как пенициллины (метициллин, диклоксациллин, нафциллин, оксациллин и пр.) и цефалоспорины.
Нозокомиальная инфекция является основной причиной заболеваемости и летальности. В будущем нозокомиальная инфекция станет не только проблемой здравоохранения, но и будет оказывать влияние на экономическую и социальную сферы в связи со следующими факторами:
Определение полирезистентности микроорганизмов
Примеры полирезистентности микроорганизмов
Знаете ли вы, что.
Причины
Контаминация означает непреднамеренное попадание болезнетворных бактерий в организм пациента и нанесение ему вреда.
Возможные источники и пути передачи
Контаминация означает непреднамеренное попадание болезнетворных бактерий в организм пациента и нанесение ему вреда. Существует несколько возможных источников и путей передачи.
Основным источником контаминации в учреждениях здравоохранения являются руки медицинского персонала.
Инфекции, полученные во время инфузии
Контаминация происходит в случаях, если какая-либо часть системы, устройства или препарата контактирует с патогенным микроорганизмом в той части, которая должна оставаться стерильной. Например, в результате контаминации хирургического инструментария происходит инфицирование операционной раны. Типичные возбудители такого типа инфекции представлены ниже. Во время манипуляций происходит контаминация инфузионной системы в результате попадания патогенов внутрь инфузионной линии.
Рис. 2. Потенциальные источники микробной контаминации 14
Рис. 3. Внутри- и внепросветные пути контаминации
Последствия
Чаще всего происходит инфицирование хирургических ран, урогенитального тракта и дыхательных путей.
Контаминация и последующее инфицирование может быть локальным или системным.
В случае развития инфекционных осложнений требуются дополнительные диагностические и лечебные процедуры, которые могут стать причиной дискомфорта, эмоционального напряжения для пациента, усилить побочные эффекты, причинить боль. В результате значительно ухудшается качество жизни.
Финансовые затраты
Предотвращение контаминации медицинских изделий и инфузионных растворов, и, следовательно, предовтращение развития тяжелой инфекции и сепсиса имеет первостепенное значение в условиях стационара и может привести к ощутимой экономии средств для всего лечебного учреждения. В некоторых случаях такие осложнения, как сепсис, необходимо лечить в условиях полноценного отделения интенсивной терапии, что может выразиться в затратах до 56 670 € на одного пациента.
Экономические последствия нозокомиальной инфекции
На основе систематического научного обзора за период 1990–2000 гг. были определены следующие средние расчеты, относящие к затратам (стоимость, вычисленная при анализе контрольной группы пациентов и включающая только прямые расходы клиники) на лечение осложнений.
По следующим типам инфекций специальных исследований не проводилось, но затраты на лечение общеизвестны.
Необходимо учитывать не только прямые затраты, связанные с увеличение продолжительности нахождения в клинике, но и косвенные расходы, возникающие в связи с нетрудоспособностью. Необходимость изоляции пациента и проведения дополнительный лечебных и диагностических процедур также увеличивает общие затраты.
Внутрибольничные инфекции приводят к дисбалансу между распределением ресурсов для первичной и вторичной медицинской помощи, перераспределяя ресурсы из фонда экстренной помощи на потенциально предотвратимые нужды
Расчет затрат
Пациенты с сепсисом, у которых инфекция протекает в тяжелой форме, находятся на лечении в ОРИТ, где обеспечивается круглосуточное наблюдение, высокий уровень специализированной помощи, необходимое оборудование. Расходы на содержание персонала составляют от 40 до 60 % от всего бюджета ОРИТ. Из-за высокого процента фиксированных затрат на лечение в ОРИТ общая стоимость лечения напрямую зависит от длительности пребывания пациента в данном отделении (реанимационный койко-день). Средняя общая стоимость койко-дня в ОРИТ приблизительно составляет 1200 € для стран с высокоразвитой системой (основано на анализе результатов исследований, проведенных с 1989 по 2001 гг.).
Рис. 4. Анализ возможных дополнительных затрат, возникающих вследствие микробной контаминации
Рис. 5. Классификация расходов, связанных с внутрибольничной инфекцией
Профилактические мероприятия
Образование и обучение
Рис. 6. Мытье рук – мыло и вода, сушка.
Наблюдение и контроль
Внедрение системы мониторинга и наблюдения в ОРИТ за пациентами, для которых существует риск присоединения внутрибольничной инфекции и осложнений при проведении инфузионной терапии, оказалось успешным на практике для предупреждения ошибок в системе инфекционного контроля.
Инженерные и технические решения
Рис. 7. Использование закрытых систем
Правила использования
Устройства для обеспечения безопасности
Экофлак Коннект
Двухсторонняя канюля для смешивания растворов
Мини-Спайк Хемо
Дискофикс С с Сэйффлоу
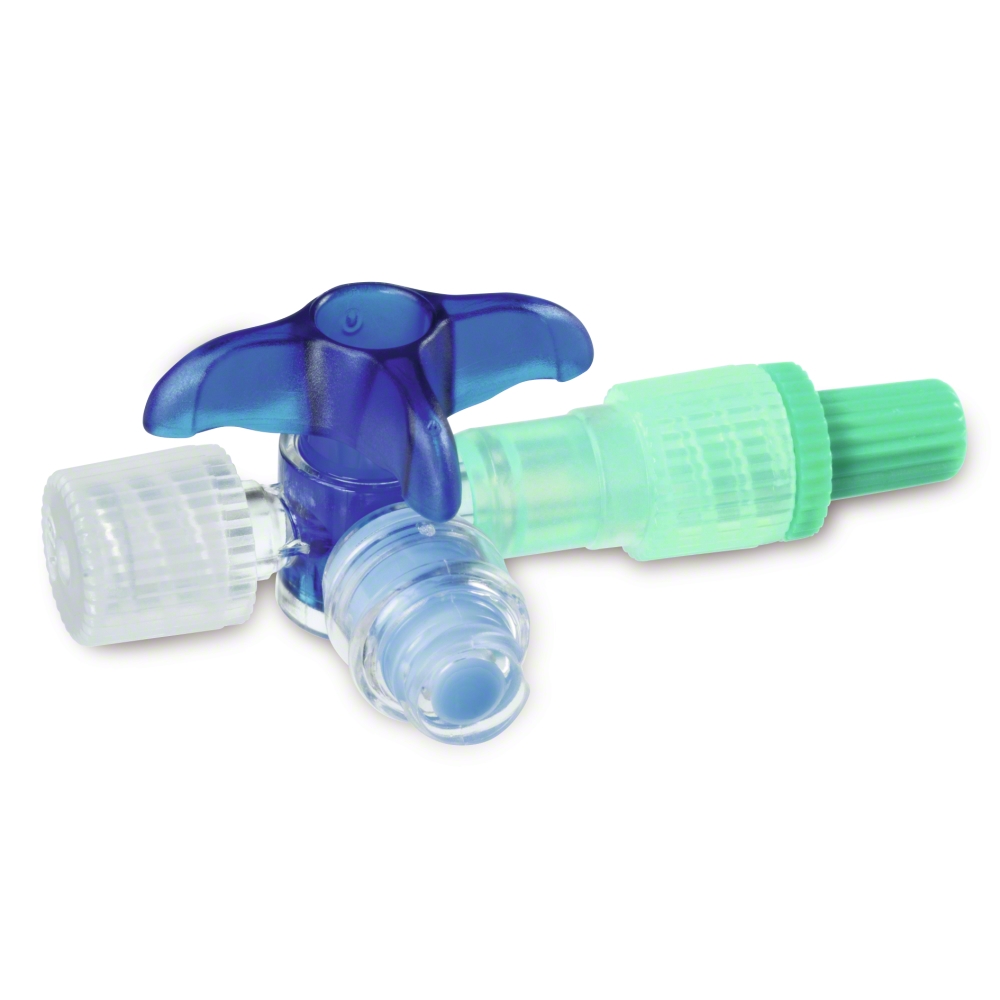
Кран для инфузионной терапии и мониторинга
Софта-ман гель.
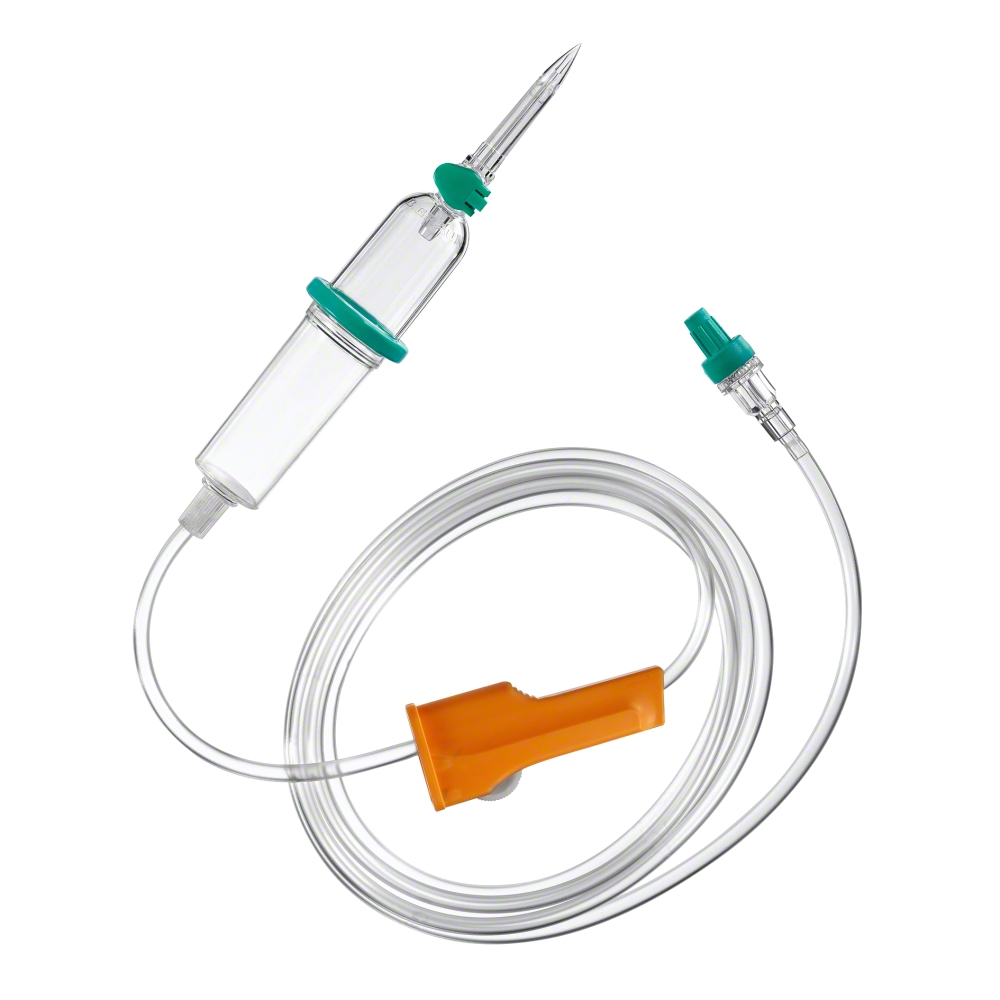
Интрафикс СэйфСет
Безопасная инфузионная система
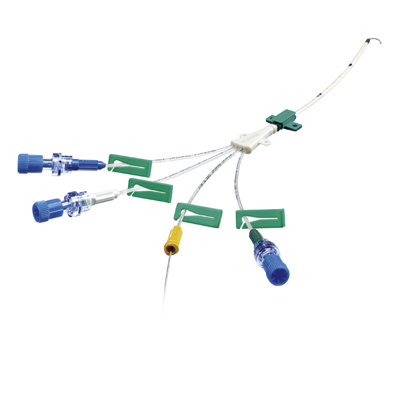
Цертофикс® протект Кватро
Набор с четырехканальным катетером с антимикробным покрытием для постановки по методу Сельдингера с возможностью ЭКГ-контроля положения катетера
Каталог продукции
Информация о всей продукции Б. Браун.
Узнать больше о безопасности с Б. Браун
Напишите нам и мы ответим на ваши вопросы.
Список литературы
1 Ghiglione JF, Martin-Laurent F, Pesce S. (2015) Microbial ecotoxicology: an emerging discipline facing contemporary environmental threats. Environ Sci Pollut Res; DOI 10.1007/s11356-015-5763-1
2 Gabriel J. (2008) Infusion therapy. Part two: Prevention and management of complications. Nurs Stand; 22(32): 41-8
4 Ducel G. Les nouveaux risques infectieux. Futuribles. 1995;203:5–32
5 Guembe M, Martín-Rabadán P, Echenagusia A, Camúñez F, Rodríguez-Rosales G, Simó G, Echenagusia M, Bouza E. (2012) How should long-term tunneled central venous catheters be managed in microbiology laboratories in order to provide an accurate diagnosis of colonization? J Clin Microbiol;50(3):1003-7
6 O‘Grady NP, Alexander M, Dellinger EP, Gerberding JL, Heard SO, Maki DG, Masur H, McCormick RD, Mermel LA, Pearson ML, Raad II, Randolph A, Weinstein RA. 2002
8 Hidron AI, Edwards JR, Patel J, Horan TC, Sievert DM, Pollock DA, Fridkin SK; National Healthcare Safety Network Team; Participating National Healthcare Safety Network Facilities. (2008) NHSN annual update: antimicrobial-resistant pathogens associated with healthcare-associated infections: annual summary of data reported to the National Healthcare Safety Network at the Centers for Disease Control and Prevention, 2006-2007. Infect Control Hosp Epidemiol. 2008 Nov;29(11):996-1011
10 Hebert C, Weber SG. (2011) Common approaches to the control of multidrug-resistant organisms other than methicillin-resistant Staphylococcus aureus (MRSA). Infect Dis Clin North Am. 2011 Mar;25(1):181-200
11 Shah H, Bosch W, Thompson KM, Hellinger WC. (2013) Intravascular catheter-related bloodstream infection. Neurohospitalist; 3(3): 144-51
12 Mermel LA. (2011) What is the predominant source of intravascular catheter infections? Clin Infect Dis. 2011 Jan 15;52(2):211-2
13 Rosado V, Romanelli RM, Camargos PA. (2011) Risk factors and preventive measures for catheter-related bloodstream infections. J Pediatr (Rio J); 87(6): 469-77
14 Jamieson EM, McCall JM, Whyte LA. Practice 21: Intravenous therapy. In: Jamieson EM, McCall JM, Whyte LA. Clinical nursing practices. 5. Edition, Edinburgh [u.a.]: Elsevier Churchill Livingstone 2007; 169-176
15 WHO, 2002, Prevention of hospital-acquired infections. A practical guide. 2nd edition
16 Khan, Hassan Ahmed; Baig, Fatima Kanwal; Mehboob, Riffat (2017): Nosocomial infections. Epidemiology, prevention, control and surveillance. In Asian Pacific Journal of Tropical Biomedicine 7 (5), pp. 478–482. DOI: 10.1016/j.apjtb.2017.01.019
17 Uslusoy E., Mete S. (2008) Predisposing factors to phlebitis in patients with peripheral intravenous catheters: a descriptive study. J Am Acad Nurse Pract; 20(4): 172-80
18 Bouchoucha S, Benghachame F, Trifa M, Saied W, Douira W, Nessib MN, Ghachem MB. (2010) Deep venous thrombosis associated with acute hematogenous osteomyelitis in children. Orthop Traumatol Surg Res; 96(8): 890-3
19 Raad I. (1998) Intravascular-catheter-related infections.Lancet; 351(9106): 893-8.
20 Hanberger H, Walther S, Leone M, Barie PS, Rello J, Lipman J, Marshall JC, Anzueto A, Sakr Y, Pickkers P, Felleiter P, Engoren M, Vincent JL; EPIC II Group of Investigators. (2011) Increased mortality associated with methicillin-resistant Staphylococcus aureus (MRSA) infection in the intensive care unit: results from the EPIC II study. Int J Antimicrob Agents; 38(4): 331-5
21 Rosenthal VD, Maki DG. (2004) Prospective study of the impact of open and closed infusion systems on rates of central venous catheter-associated bacteremia. Am J Infect Control; 32(3): 135-41.
22 Gastmeier P, Geffers C, Brandt C, Zuschneid I, Sohr D, Schwab F, Behnke M, Daschner F, Rüden H. (2006) Effectiveness of a nationwide nosocomial infection surveillance system for reducing nosocomial infections. J Hosp Infect; 64(1): 16-22
23 Zingg W, Holmes A, Dettenkofer M, Goetting T, Secci F, Clack L, Allegranzi B, Magiorakos AP, Pittet D; systematic review and evidence-based guidance on organization of hospital infection control programmes (SIGHT) study group. (2015) Hospital organisation, management, and structure for prevention of health-care-associated infection: a systematic review and expert consensus. Lancet Infect Dis. 2015; 15(2): 212-24
24 Sax H, Clack L, Touveneau S, Jantarada Fda L, Pittet D, Zingg W; PROHIBIT study group. (2013) Implementation of infection control best practice in intensive care units throughout Europe: a mixed-method evaluation study. Implement Sci; 8: 24
25 World Health Organization. 2004
26 Royal College of Nursing (RCN). 2010
28 MMWR Morbitity and Mortality Weekly Report. 2002 Morbitity and Mortality Weekly Report. Guideline for Hand Hygiene in Health-Care Settings. Recommendations of the Healthcare Infection Control Practices Advisory Committee and the HICPAC/SHEA/APIC/IDSA Hand Hygiene Task Force. Recommendations and Reports, Oct 25, 2002, (51) No. RR-16
29 Grayson ML, Jarvie LJ, Martin R, Johnson PD, Jodoin ME, McMullan C, Gregory RH, Bellis K, Cunnington K, Wilson FL, Quin D, Kelly AM, 2008
33 Royal College of Nursing. 2005
35 NIOSH. Preventing Occupational Exposures to Antineoplastic and other Hazardous Drugs in Healthcare Settings. 2004
Что нужно знать о бактериальном вагинозе
В статье представлены современные данные о бактериальном вагинозе — основной причине различных инфекционно-воспалительных осложнений в акушерской и гинекологической практике. Отражены вопросы клинической симптоматики, диагностики и лечения. К наиболее перспективным отнесена вакцинация женщин (вакцина Солкотриховак) в виде монотерапии или в сочетании с индукторами интерферона.
Бактериальный вагиноз (БВ) — это полимикробный невоспалительный вагинальный синдром, возникающий из-за резкого дисбаланса микрофлоры влагалища, вызванного замещением доминирующих микроорганизмов рода Lactobacillus ассоциацией различных бактерий. К настоящему времени достаточно хорошо изучен характер нарушений микрофлоры влагалища при бактериальном вагинозе и спектр микроорганизмов, участвующих в развитии этого заболевания. Очень важно представлять, что бактериальный вагиноз — это изменения не только в качественном, но и в количественном соотношении вагинальной микрофлоры, которая характеризуется резким снижением или отсутствием лактобактерий, продуцирующих Н2О2 с одновременным увеличением колонизации Gardnerella vaginalis, грамотрицательных анаэробных бактерий — Mobiluncus spp., Prevotella spp., Bacteroides spp., Fusobacterium spp., Peptostreptococcus spp., а также Mycoplasma hominis и Ureaplasma urealyticum, появлением грибов рода Candida в невысоком титре.
Степень обсемененности вагинального отделяемого различными видами микроорганизмов здоровых женщин репродуктивного возраста и женщин с бактериальным вагинозом
Микроаэрофильные бактерии:
Облигатно-анаэробные грамположительные бактерии:
Облигатно-анаэробные грамотрицательные бактерии:
Факультативно-анаэробные грамположительные бактерии:
M.hominis
U.urealyticum
M.fermentas
Способность лактобактерий образовывать молочную кислоту в процессе деструкции гликогена определяет рН влагалищного содержимого в пределах 3,8-4,5 и препятствует размножению ацидофильных бактерий. Помимо защитной, влагалищная микрофлора выполняет ферментативную, витаминообразующую, иммуностимулирующую функции, в связи с чем ее рассматривают как индикатор состояния влагалища.
Воздействие на организм женщины разнообразных внешних или внутренних факторов приводит не только к снижению колонизационной резистентности во влагалище и появлению транзиторной микрофлоры, но и активному внедрению условно-патогенных микроорганизмов в слизистую влагалища, мочевых путей, цервикальный канал и верхние отделы половой системы. Это происходит особенно легко на фоне угнетения функции лейкоцитов, развивающейся под влиянием специфических катаболитов, которые вырабатываются анаэробными бактериями, Gardnerella vaginalis, Mobiluncus, Atopobium vaginae и другими.
К наиболее значимым факторам, способствующим формированию бактериального вагиноза, относятся инфекции, передаваемые половым путем. Хроническая хламидийная, трихомонадная инфекция, а также гонорея могут иметь «маску» в форме упорного бактериального вагиноза, что требует дополнительных, специальных методов обследования женщин. Вместе с тем, дисбиоз влагалища развивается и у женщин, использующих различные контрацептивы (гормональные, ВМС или спермициды), имеющих пороки развития влагалища и матки, анатомические деформации наружных половых органов после родов. Зияющий вход во влагалище с опущением стенок — важное условие для нарушения микробиоты и колонизации кишечной микрофлорой. Большое значение имеют эндокринные (гипотиреоз, сахарный диабет), гинекологические и экстрагенитальные заболевания женщин, а также частые ангины, ОРЗ и патология желудочно-кишечного тракта. Вероятно, эта соматическая патология приводит к иммунным сдвигам, отражением которых является дисбиоз влагалищной микрофлоры. Большое значение имеет нарушение местного иммунитета. С бактериальным вагинозом ассоциированы микоплазмы и уреаплазмы, которые способны расщеплять секреторный иммуноглобулин А — один из основных «защитников» слизистой. Угнетение функциональной активности лейкоцитов, вызванное анаэробной флорой, снижение уровня лизоцима, лизина, опсонинов — типичные нарушения местного иммунитета при бактериальном вагинозе.
Бактериальный вагиноз — заболевание, настигающее женщину в любом возрасте — от детства до менопаузы. Клинически в типичных ситуациях оно характеризуется обильными белями с неприятным запахом (особенно после полового акта или менструации). При длительном течении бели липкие, желтовато-зеленоватого цвета или пенистые. Нередко основной жалобой является зуд, жжение во влагалище, болезненность при половом акте, дизурические расстройства. В 25% случаев симптомы практически не выражены. Это бессимптомное течение бактериального вагиноза, но оно не снимает возможности развития осложнений — уретрита, цервицита, эндометрита и сальпингоофорта, а во время беременности — истмико-цервикальной недостаточности, угрозы прерывания, хорионамнионита.
По тяжести клинических проявлений выделяют три степени бактериального вагиноза (Мавзютов Р. А. и соавт.):
1 степень — компенсированный, для которого характерно полное отсутствие в исследуемом материале микрофлоры при неизмененных эпителиоцитах. Указанное состояние слизистой влагалища не рассматривается в качестве патологического, но отсутствие лактобактериальной флоры свидетельствует о принципиальной возможности заселения пустующей экологической ниши попадающими с наружных половых органов микроорганизмами и последующим формированием БВ. Описанные формы могут наблюдаться при микроскопии в результате «чрезмерной» подготовки пациентки к посещению врача или же после проведения интенсивной химиотерапии антибактериальными препаратами широкого спектра действия.
2 степень — субкомпенсированный, характеризующийся количественным снижением лактобактерий, соизмеримым с возрастанием количества сопутствующей грамвариабельной полиморфной бактериальной флоры, и появлением в поле зрения единичных (1-5) «ключевых» клеток при относительно умеренном лейкоцитозе (15-25 в поле зрения). «Ключевые» клетки могут быть представлены как покрытыми бактериальной флорой снаружи эпителиоцитами, так и содержащими бактерии внутриклеточно ввиду неспецифического осуществления эпителиальными клетками функций фагоцитоза.
3 степень — декомпенсированный, являющийся клинически выраженным в соответствии с симптоматикой БВ и микроскопически характеризующийся полным отсутствием лактобактерий, когда все поле зрения заполнено «ключевыми» клетками. Бактериальная флора при этом может быть представлена самыми различными, за отсутствием лактобактерий, микроорганизмами как в монокультуре, так и в различных морфо- и видовых сочетаниях.
В диагностике бактериального вагиноза основными являются критерии R. Amsel. Они включают:
Кроме того, большое значение имеет оценка соотношения количества лейкоцитов и эпителиальных клеток во влагалищном мазке. Характерно преобладание эпителиальных клеток, число которых в 2-3 раза больше, чем лейкоцитов.
Формирование «ключевых» клеток происходит в случае увеличения колонизации G.vaginalis и Mobiluncus spp. с последующей их адгезией на клетки вагинального плоского эпителия. «Ключевые» клетки представляют собой отторгшиеся от эпителиальной выстилки интактные или литически измененные клетки, покрытые бактериями в виде облака или вуали с концентрацией по периферии. В наиболее тяжелых клинически выраженных случаях бактерии заполняют и межклеточное пространство.
Наиболее достоверным методом диагностики является микроскопия вагинальных мазков, окрашенных по методу Грама, когда «ключевые» клетки легко дифференцировать с «ложноключевыми». Чувствительность микроскопического метода составляет 93%, специфичность — 70%. Микроскопический метод позволяет оценить морфологические особенности, соотношение отдельных компонентов вагинальной микрофлоры, получить информацию о состоянии слизистой влагалища и степени лейкоцитарной реакции. Количественный критерий обнаружения «ключевых» клеток остается дискуссионным. Общепризнанный факт превалирования в норме бактерий рода Lactobacillus позволяет использовать его в качестве основного критерия нормы или патологии при исследовании влагалищной жидкости. В пользу указанного свидетельствует невозможность чрезмерного развития сопутствующей флоры, а следовательно, и наличие «ключевых» клеток при сохраненном количественном уровне лактобактерий.
В настоящее время не вызывает сомнений, что бактериологическое исследование с оценкой соотношения количества типичных лактобактерий к остальным компонентам микробной флоры влагалища является основным среди лабораторных диагностических тестов. Но выполнить его не всегда возможно. Большую надежду вселяет разработанная методика количественной оценки вагинальной биоты методом ПЦР в реальном режиме времени с проведением сравнительного анализа конкретных представителей нормо- и условно-патогенной микрофлоры и общего количества микроорганизмов во влагалище. Выявление дисбаланса микрофлоры в этом случае и возможность оценки степени его выраженности позволяют определить дисбиоз на ранних стадиях развития (методика разработана сотрудниками НПФ «ДНК-технология» и носит название «Фемофлор»).
Основные принципы лечения БВ:
1. Противомикробная терапия, направленная на подавление анаэробной флоры, местно или системно.
2. Создание оптимальных физиологичных условий среды влагалища.
3. Восстановление нормального или максимально приближенного к норме микробиоценоза влагалища.
4. Проведение иммунокоррегирующей терапии.
Учитывая локальный характер поражений при БВ, оптимальным считается проведение местных лечебных мероприятий.
Согласно международным рекомендациям CDC, для лечения БВ эффективны следующие схемы: внутрь метронидазол 500 мг 2 раза или клиндамицин 300 мг 3 раза в сутки в течение 7 дней в сочетании с интравагинальным введением клиндамицин-крема 2%-5 г 1 раз ежедневно в течение 3-7 дней, или по той же схеме клиндамицина в свечах 100 мг, или метронидазол-геля 0,75%-5,0 г 2 раза в сутки в течение 5 дней.
Возможно сочетанное применение препаратов трихопола — 1 вагинальная таблетка 500 мг однократно и 250 мг препарата внутрь 2 раза в день. Как правило, в легких случаях (компенсированный или бессимптомный БВ) лечение ограничивается только местными средствами, в остальных — целесообразен комбинированный прием (пероральный и интравагинальный).
При назначении метронидазола следует учитывать:
Альтернативой европейским рекомендациям может быть применение антисептиков — препаратов хлоргексидина (гексикон для местной терапии в свечах или геле) и йода (бетадин, йодоксид).
При сочетании БВ с кандидозом интравагинально следует использовать комбинированные средства — клион Д, неопенотран, тержинан или йодсодержащие препараты в комбинации с флуконазолом. При выделении Atopobium vaginae и рецидивирующем течении общепризнанна необходимость использования препаратов клиндамицина внутрь и местно, Leptotrix (в количестве 10 4 и более КОЕ/мл) чувствителен к амоксициллину, который назначается внутрь в суточной дозе 2,0 в течение 7 дней с целью общей санации слизистой влагалища.
Для восстановления микробиоценоза влагалища на II этапе лечения назначаются препараты-эубиотики — флорадофилус, лактогин внутрь или экофлор местно. Они наиболее адаптированы и эффективны для этих целей.
У женщин в менопаузе на втором этапе лечения используются эстрогены — эстриол местно (овестин фирмы «Органон»).
Несмотря на предложенное разнообразие методов лечения, рецидивы бактериального вагиноза являются главной проблемой этой патологии. Общепринятые методы лечения в этих случаях малоэффективны. К безусловно перспективным следует отнести вакцинацию женщин в виде монотерапии или в сочетании с индукторами интерферона (генферон, виферон, эпиген спрей, лавомакс, циклоферон и другие), используемые после основного курса лечения. Вакцина Солкотриховак может применяться как абсолютно самостоятельный метод для профилактики рецидивов бактериального вагиноза. Она создана на основе 8 штаммов атипичных кокковых форм лактобацилл, которые обычно встречаются при БВ. Вакцина активирует выработку антител к различной микрофлоре влагалища, включая трихомонады, стимулирует синтез иммуноглобулина А и, по нашим данным, достоверно увеличивает продукцию всех классов иммуноглобулинов, повышает макрофагальную и фагоцитарную активность. При выраженных симптомах бактериального вагиноза вакцинация проводится только в сочетании с этиотропной терапией; при компенсированном или субкомпенсированном дисбиозе достаточно монотерапии Солкотриховаком. Вакцина очень эффективна в случаях сочетания бактериального вагиноза и хронического цервицита, чем бы он ни был обусловлен, что, вероятно, связано с усилением продукции секреторного Ig A и, по нашим данным, лизоцима. Вакцина хорошо переносится, редко развивается местная реакция (покраснение, припухлость) и, в единичных случаях, общая (повышение температуры, головная боль, озноб). При развитии такой реакции введение препарата следует прекратить (аллергические реакции при использовании Солкотриховака не описаны). Противопоказанием для вакцинации являются острые инфекционные заболевания, туберкулез, лейкоз, декомпенсированные болезни почек и сердца. Лечебный курс состоит из трех внутримышечных введений препарата с интервалом 2 недели и ревакцинацией однократной инъекцией через 1 и затем каждые 2 года. Эффективность лечения прослеживается уже после второй инъекции в начале терапии, а стойкость лечебного и профилактического эффекта гарантирована после основного базисного курса. Следует подчеркнуть, что вакцинация Солкотриховаком, восстанавливая влагалищную микрофлору, предотвращает рецидивы бактериального вагиноза у 80% больных.
Таким образом, бактериальный вагиноз как основную причину различных инфекционно-воспалительных осложнений в акушерской и гинекологической практике, включая сепсис, можно устранить, используя имеющиеся методы терапии. Вакцинация женщин — один из важнейших методов лечения и профилактики.
Л.И. Мальцева,
доктор медицинских наук, профессор, зав. кафедрой акушерства и гинекологии I
Казанская государственная медицинская академия