Жизнь с паллиативным статусом
Как продолжать жизнь с паллиативным статусом
Жизнь с заболеваниями, угрожающими жизни, требует большого напряжения и упорства. Это касается не только пациентов, но и их семей: родных и близких. Часто пациенты и их родные говорят о лечении, как о «борьбе» с болезнью. И несмотря на трудности этого пути, опыт объединения против заболевания иногда позволяет острее ощутить семейные узы, любовь и сплоченность.
Однако, к сожалению, не всегда такое лечение приводит к полной победе. Тогда помощь пациенту становится ориентированной на поддержание максимально достойного уровня жизни, и купирование симптомов. В таком случае принято говорить о паллиативном статусе пациента.
И пациент, и близкие ему люди нередко страшатся услышать от врача, что лечение больше не предполагает выздоровления. Когда приходится столкнуться с этой информацией, люди испытывают отчаяние, переживают шок и эмоциональную боль. Это трудная для самого человека, но вполне нормальная реакция на трудные события.
Но хотя переход в паллиативный статус означает, что лечение больше не может быть нацелено на выздоровление пациента, он не означает, что жизнь пациента обрывается сию минуту. Даже в ситуации возможной скорой смерти человека, у него есть некоторое время, которое он может быть здесь, жить, находиться среди родных. И хотя неопределенность и усталость от пройденного пути часто сопровождает родных и самого пациента, возрастает ценность каждого дня жизни, обостряются чувства, ощущение связи с близким человеком, значимость совместно проведенного времени.
Но есть и ряд факторов, которые могут дополнительно омрачать этот особый период жизни семьи, когда в ней есть человек живущий с паллиативным статусом.
В первую очередь, это физическая боль, если она не взята под контроль, а также трудности самостоятельного ухода за пациентом в домашних условиях. Однако, не только медицинская сторона жизни имеет значение.
Рассмотрим некоторые из психологических факторов, которые могут негативно влиять на жизнь семьи и самого пациента, усугублять страдания.
Запрет на открытое обсуждение темы болезни и близости смерти.
Замалчивание, табуирование темы умирания может негативно сказываться как и на эмоциональном состоянии пациента, так и на отношениях в семье.
Восприятие паллиативного статуса как факта смерти.
Гиперопека по отношению к пациенту.
Отсутствие заботы близких о самих себе.
Еще один коварный фактор. Игнорирование родными своих личных потребностей неизбежно вызывает истощение.
Как следует из вышесказанного, важно выработать стратегию, поддерживающую силы родных, достоинство пациента и способность совместно радоваться.
Важно акцентировать внимание на том, что помогает сохранять личные ресурсы в это время. Иногда это проще сделать при участии специалиста-психолога.
Сохранение пациентом посильной деятельности, точки самостоятельного контроля над жизнью.
Это могут быть самые небольшие действия, как умывание или прослушивание аудиокниги в течение 5-10 минут. Но даже они могут быть опорой в сохранении удовлетворения от себя.
Акцент на удовольствии.
Включенность в повседневность.
Несмотря на то, что иногда мысли о будущем или прошлом захватывают с головой, способность жить сегодняшним днем и находить в нем интересные моменты может быть поддержкой для семьи.
Кроме того, внимания требуют и личные текущие дела, обязанности и планы каждого члена семьи. От них не стоит отказываться без крайней необходимости.
Для пациента также полезно переключать внимание с болезни и ее тягот на жизнь вокруг.
Подведение итогов пути. Благодарность прошлому и себе.
При возможности открыто обсуждать с семьей тему смерти, у пациента появляется возможность осмыслить прошлое, оживить его в беседе, сохранить его и пережить разные чувства. Не все из них могут быть тяжелыми, важно дать место и светлым эмоциям и впечатлениям.
Позиция сопровождения близкими пациента, даже в умирании.
При условии, что у родных есть эмоциональные силы, они могут разделить с пациентом его путь, даря друг другу бесценную возможность быть рядом до конца и полноценно попрощаться.
Сохранение человеческого достоинства в условиях болезни и лечения.
Забота родных о самих себе и посильная самостоятельность пациента помогают чувствовать больше энергии, уважения к себе, а также освобождает место для простого общения друг с другом.
Как близким поддержать самих себя?
В период ухода за близким человеком с паллиативным статусом, даже при самых лучших условиях, родные тратят очень много сил и ресурсов, ухаживая за пациентом и готовясь к принятию утраты. Необходимо уметь поддержать себя и для этого полезно сохранять акцент на своем личном будущем. Это требует понимания и принятия того факта, что после смерти родного человека, жизнь остальных членов семьи и друзей продолжится и по-прежнему будет стоить внимания, усилий, вложений. Кроме того, как мы уже говорили, способность радоваться, заниматься своими личными делами, получать удовольствие и удовольствие от занятий, помнить о своих личных потребностях может быть очень важным для сохранения психологического равновесия рядом с болеющим родным человеком. Поэтому планирование своего времени так м образом, чтобы оно предполагало личное время, приятные дела, инвестиции в планы на будущее не только не вредно, но и необходимо.
Чем может быть полезна поддержка психолога?
Безусловно, все то, о чем мы говорили выше организовать и сделать самостоятельно может быть крайне непросто. Иногда заботы в семье не оставляют сил для самостоятельных изменений ситуации, а тяжелые переживания могут словно парализовать. Тогда может быть уместно участие психолога.
Паллиативная помощь
Тяжелая и неизлечимая болезнь всегда является большим стрессом как для самих больных, так и для их близких. Чаще всего они абсолютно неподготовлены к подобному удару, не понимают происходящее, не могут дать трезвую оценку существующим возможностям лечения и не в состоянии смириться с предстоящей неминуемой смертью – собственной или близкого человека.
Несмотря на развитие современной диагностики, почти половина больных онкологическими заболеваниями обращаются за медицинской помощью на запущенных стадиях рака, когда шансы на полное выздоровление уже безнадежно утеряны. В таких ситуациях онкологи оказывают паллиативную помощь онкобольным, жить которым осталось немного.
Как можно помочь неизлечимым больным?
Паллиативная помощь заключается в следующем:
Кроме онкологических больных, паллиативная помощь в Юсуповской больнице оказывается пациентам, больным СПИДом, а также людям, имеющим неонкологические прогрессирующие заболевания.
Методы оказания помощи онкобольным
На терминальных стадиях онкопатологии больные страдают сильнейшими мучительными болями, которые делают невозможным нормальное существование и препятствуют совершению привычных дел.
Как правило, для купирования болей врачи паллиативной медицины Юсуповской больницы назначают внутримышечное или пероральное применение препаратов анальгезирующего действия. При подборе терапевтической схемы используется индивидуальный подход. По мере нарастания болевого синдрома и при неэффективности анальгетиков назначается прием более сильного препарата или наркотического средства.
У многих онкологических больных развиваются диспепсические расстройства, появление которых связано с интоксикацией организма, возникающей вследствие прогрессирования злокачественного процесса, приема многочисленных медикаментов, последствий химиотерапии и прочих негативных факторов.
Зачастую состояние сопровождается тошнотой и нестерпимой рвотой, которые требуют назначения противорвотных препаратов. Одной из важных составляющих нормального самочувствия больных онкологическим заболеванием является правильное питание. Сбалансированный, полноценный рацион питания необходим для предотвращения потери веса, тошноты и рвотных позывов, кроме того, способствует улучшению общего состояния и настроения.
Около 50% пациентов, страдающих онкологическими заболеваниями, нуждаются в психологической поддержке, успокоительных препаратах и консультациях психотерапевтов. Эти мероприятия необходимы для нормализации психоэмоционального фона, «принятия» болезни и скорого наступления смерти.
Мнение эксперта
В настоящий момент в России в паллиативной помощи нуждаются 1,5 млн человек. Эта отрасль находится под тщательным контролем со стороны Министерства здравоохранения. Благодаря поддержке правительства решается проблема адекватного обезболивания пациентов. Главной задачей паллиативной медицины считается облегчение состояния тяжелых больных.
Всемирная организация здравоохранения установила, что специфическая терапия и паллиативная помощь неизлечимым больным должны осуществляться в комплексе. Следуя протоколам ВОЗ, начинать помощь необходимо сразу после постановки диагноза. Подобным образом удается повысить качество жизни пациентов и облегчить выраженность клинических симптомов.
В настоящее время бесплатная паллиативная помощь может оказываться в домашних или стационарных условиях. Согласно Конституции РФ, на это имеет право каждый житель страны. В Юсуповской больнице паллиативная помощь оказывается на высоком уровне. Для пациентов создаются все условия, облегчающие их физическое и духовное состояние. Объем терапии подбирается в зависимости от состояния больного.
Критерии
Паллиативную помощь в онкологии трудно переоценить, ведь ежегодно количество онкобольных растет. Зачастую люди узнают о своей болезни уже на поздних стадиях, когда медицина оказывается бессильной. Сегодня в России на 100000 населения приходится около 2000 больных, нуждающихся в паллиативной медпомощи.
Медики считают, что основными критериями отбора нуждающихся в паллиативной помощи пациентов, должно быть следующее:
Существуют разные подходы к оказанию паллиативной помощи, но, согласно рекомендациям ВОЗ, все они делятся на две основные группы:
Стационарными учреждениями являются хосписы, отделения паллиативной помощи на базе медицинских учреждений и онкологических диспансеров. Выездные службы оказывают паллиативную помощь на дому. Также возможно амбулаторное лечение, когда пациент в состоянии посещать медицинское учреждение в назначенные часы для проведения процедур и манипуляций.
Паллиативная терапия может проводиться с применением различных методов:
Что такое паллиативное вмешательство?
В ходе проведения радикальной операции при раке злокачественную опухоль полностью удаляют. Однако, несмотря на применение современных диагностических методов на новейшей аппаратуре, врачам Юсуповской больницы зачастую удается установить истинную стадию заболевания только во время операции. При отсутствии технических возможностей для полного удаления злокачественного новообразования онкологи клиники выполняют паллиативную операцию.
Паллиативное вмешательство отличается от радикальной операции, так как во время него опухоль полностью не удаляется. Для подтверждения не радикальности паллиативного вмешательства специалисты Юсуповской больницы выполняют гистологическое исследование. Пациентам, перенесшим паллиативные операции, необходим специализированный уход. Медицинский персонал клиники онкологии Юсуповской больницы ознакомлен со всеми особенностями течения онкопатологий. Они оказывают квалифицированную помощь высокого качества больным после паллиативных операций.
Для проведения паллиативных хирургических вмешательств существуют определенные показания. Они выполняются при чувствительности опухолей к химиотерапевтическому лечению или лучевой терапии. В подобных ситуациях проводится удаление максимально большой части опухоли либо метастаза, после чего пациенту назначается консервативная терапия.
Паллиативное вмешательство является частью комбинированной терапии онкологических заболеваний. Оно обеспечивает не только приостановку роста опухоли, но часто и полное обратное развитие злокачественных очагов, восстановление трудоспособности и продление жизни больных на несколько лет.
Виды вмешательств
Существуют два вида паллиативных вмешательств. Паллиативная операция первого типа выполняется для устранения осложнений, которые вызвала опухоль. Хирурги-онкологи перевязывают сосуды при кровотечениях, накладывают билиодигестивные анастомозы или обходные кишечные анастомозы, выполняют трахеостомию, колостомию, гастростомию при опухолях соответствующих органов, признанных неоперабельными. Благодаря подобным операциям восстанавливаются жизненно важные функции организма: дыхание, питание, кровообращение, отведение содержимого желчных путей, кишечника. Паллиативные вмешательства могут проводиться в неотложном и экстренном порядке.
В ходе паллиативной операции второго типа выполняют паллиативное удаление злокачественной опухоли или паллиативную резекцию. В отличие от первого типа операции во время проведения паллиативного вмешательства второго типа выполняют удаление части опухолевой ткани (первичной опухоли или метастаза). Паллиативная резекция проводится в двух случаях.
Показаниями для подобных хирургических вмешательств являются следующие онкологические заболевания:
Во-вторых, паллиативная резекция проводится при угрозе развития осложнений либо при уже развившихся осложнениях онкопатологии. С помощью таких хирургических вмешательств предотвращаются жизненно опасные осложнения. Иногда проведение паллиативного вмешательства оправдано даже при наличии отдаленных метастазов.
В последние годы благодаря усовершенствованию медикаментозных и лучевых методов терапии паллиативные хирургические вмешательства проводятся и при других показаниях.
Решение об эффективности и целесообразности паллиативной операции экспертный совет с участием профессоров и врачей высшей категории Юсуповской больницы принимает коллегиально.
Операции при раке желудка
Благодаря применению паллиативной хирургии онкологи Юсуповской больницы добились высоких результатов по улучшению качества жизни у больных раком желудка на поздних стадиях. Методики проведения паллиативных оперативных вмешательств постоянно развиваются и совершенствуются. Это позволяет добиваться значительного улучшения состояния пациентов.
Паллиативные хирургические операции на желудке хирурги клиники онкологии выполняют при следующих состояниях:
При раке желудка онкологи Юсуповской больницы выполняют паллиативные операции двух типов. Первая группа оперативных вмешательств направлена на улучшение питания и стабилизацию общего состояния пациента. При этом очаги поражения не удаляются. К этому типу паллиативных операций относят гастроэнтероанастомоз, гастростомию и еюностомию.
Хирургические вмешательства второго типа проводят с целью удаления первичного очага новообразования или метастазов. Данный тип операций включает паллиативную резекцию, паллиативную гастрэктомию и удаление метастазов. Чаще всего их выполняют для того, чтобы повысить эффективность последующего противоракового лечения.
Вмешательства при раке прямой кишки
У больных четвёртой стадией рака прямой кишки часто развиваются осложнения, требующие выполнения паллиативных оперативных вмешательств. Паллиативная операция предполагает удаление первичного новообразования при остающихся отдалённых метастазах. Удаление первичного узла опухоли уменьшает раковую интоксикацию, устраняет или предупреждает непроходимость кишки, снижает темпы дальнейшей генерализации опухолевого процесса. При обширном метастазировании, канцероматозе брюшины, тяжёлых сопутствующих заболеваниях паллиативную операцию выполнить сложно.
Наиболее часто при раке прямой кишки онкологи накладывают двуствольную сигмостому. При анатомических трудностях, связанных со спаечным процессом или короткой брыжейкой, вовлечении сигмовидной кишки в опухолевый процесс используют трансверзостомы. После исключения пассажа каловых масс через прямую кишку, пораженную злокачественной опухолью, уменьшается опасность кровотечения, воспаления. Если есть воспалительный процесс вокруг новообразования, создаются условия для того, чтобы его остановить. После радикальной операции, стому закрывают хирургическим путём.
Операции при раке яичников
Паллиативные операции при раке яичников выполняются на поздних стадиях заболевания, при наличии метастазов. Если патологический процесс проник в другие области таза или брюшной полости, онкологи Юсуповской больницы стремятся удалить максимальной объём опухолевой ткани. Такая паллиативная операция называется циторедукция. После оперативного вмешательства врачи назначают химиотерапию. Химиотерапевтические препараты уничтожают сохранившиеся раковые сегменты.
Иногда рак яичников полностью блокирует кишечник и приводит к развитию непроходимости. В некоторых случаях хирурги клиники онкологии удаляют часть кишечника. Если болезнь затронула орган и блокировала его, создают искусственное отверстие для выхода испражнений – колостому.
В том случае, когда нарушается проходимость мочеточников, моча накаливается в почках. Их объём увеличивается, нарушается функция органа. Для восстановления оттока мочи онкологи устанавливают в мочеточник внутренний стент или накладывают нефростому. У многих женщин с раком яичников развивается асцит – скопление жидкости в брюшной полости. При асците хирурги выполняют парацентез (пункцию брюшной полости) или устанавливают долгосрочный катетер.
При наличии технических возможностей онкологи в дальнейшем удаляют всю или большую часть опухоли и назначают химиотерапию. В некоторых случаях вначале проводят лечение цитостатиками, а после уменьшения объёма опухоли её оставшуюся часть удаляют. В послеоперационном периоде вновь проводят химиотерапию. Такая операция называется промежуточной или интервальной циторедукцией.
Право на бесплатную паллиативную помощь
Бесплатная паллиативная помощь оказывается как в амбулаторных, так и стационарных условиях медицинскими работниками, которые прошли специальную подготовку при взаимодействии с врачами по профилю основного заболевания пациента.
Бесплатная паллиативная помощь предоставляется на базе государственных медицинских учреждений и выездными патронажными службами. Естественно, бюджетных ассигнований недостаточно для того, чтобы в полной мере оказать надлежащую помощь всем нуждающимся в ней пациентам, поэтому создаются частные центры и хосписы, в которых качество предоставления услуг значительно лучше. Кроме того, в платных учреждениях не нужно ждать очередь на помещение в стационар для оказания паллиативной помощи, что часто можно наблюдать в государственных больницах.
Преимущества помощи инкурабельным больным в Юсуповской больнице
Пациентам Юсуповской больницы оказывается паллиативная медицинская помощь высокого уровня. Врачи-онкологи Юсуповской больницы постоянно контролируют состояние пациентов, страдающих раком. Они отдают предпочтение использованию специальных видов лечения, облегчающих симптоматику онкологического заболевания.
Отдельной задачей является оказание психологической и духовной поддержки больным и их родственникам. Комфортные условия, созданные в больнице, способствуют продлению жизни больных и улучшению её качества. Существенным преимуществом клиники является возможность родственников находиться с больным круглосуточно, независимо от стадии заболевания.
Команда онкологов, психологов, химиотерапевтов, неврологов, реабилитологов и медицинских сестер Юсуповской больницы оказывают каждому пациенту эффективную комплексную помощь. Персонал обеспечивает хороший уход даже лежачим больным, чего не всегда можно добиться в бесплатном государственном учреждении.
Оформление документов
После выбора палаты, размещения и необходимых организационных мероприятий больного осматривает лечащий врач и специалисты: онколог, невролог, терапевт, кардиолог, реабилитолог, гастроэнтеролог и другие доктора, в распоряжении которых имеется новейшее диагностическое и лечебное оборудование клиники. Затем подписывается договор об оказании медицинских услуг, вносится авансовый платеж, после чего лечащим врачом составляется индивидуальная программа лечения.
Специалисты центра паллиативной медицины Юсуповской больницы ставят перед собой задачу не только облегчить страдания неизлечимо больного, но и создать для него максимально комфортные условия. При необходимости у близких имеется возможность круглосуточного нахождения в палате с больным. Узнать больше информации о паллиативной помощи в Юсуповской больнице можно по телефону.
Как определить, что человек нуждается в паллиативной помощи
Время чтения: 12 мин.
По каким критериям определяется, что пациент стал паллиативным. Какой документ должны выдать врачи такому пациенту. Что такое шкалы NECPAL, PPS и PPI. Как вести медицинскую документацию паллиативного пациента и почему важно человеческое отношение.
Об этом рассказывает Оксана Нестеренко, кандидат медицинских наук, врач паллиативной медицинской помощи, заведующая филиалом «ГБУЗ «Центр паллиативной помощи ДЗМ» г. Москвы», филиал Хоспис «Зеленоград».
Текст подготовлен по материалам вебинара.
Правила организации паллиативной медицинской помощи взрослым и детям и медицинские показания к оказанию паллиативной медицинской помощи описаны в документах:
Вопрос «об удивлении»
Оксана Нестеренко: Итак, я, как врач выездной патронажной службы посещаю пациента на дому впервые, или впервые прихожу к нему на осмотр в палату. Я уже изучила медицинскую документацию пациента, есть первое представление о нем. Знакомясь и проводя осмотр, я спрашиваю себя: удивлюсь ли я, если этот пациент уйдет из жизни в течение года? Если ответ «нет, я не удивлюсь», то скорее всего, этот пациент нуждается в оказании паллиативной медицинской помощи. Это — интуитивный подход, но он основан на профессиональном опыте.
Анкета пациента содержится в Приложении №1 к Регламенту организации оказания паллиативной медицинской помощи взрослому населению города Москвы.
Рассматривая каждый критерий, ставим галочку, есть данный критерий у пациента или нет. По общему количеству баллов, мы выясним, нуждается ли пациент в оказании паллиативной помощи или нет.
Раздел 1. Наличие заболеваний (состояний)
Раздел 2. Общие критерии для оказания паллиативной медицинской помощи.
Утвердительные ответы на все эти вопросы означают, что пациент нуждается в паллиативной помощи.
Раздел 3. Показатели тяжести заболевания.
Более пяти положительных ответов означает, что пациент, несомненно, нуждается в оказании паллиативной медицинской помощи.
Если ответов «да» от трёх до пяти — решение о нуждаемости в паллиативной помощи принимает врачебная комиссия.
Клинический пример
Пациентка проходила стационарное лечение с диагнозами: миеломная болезнь, вторичный AL-амилоидоз с поражением кожи, подкожно-жировой клетчатки, сердца, почек, желудочно-кишечного тракта, языка.
У пациентки инфильтративная кардиомиопатия, амилоидное поражение митрального клапана и аортального клапана с формированием комбинированного митрально-аортального порока сердца, пароксизмальная форма фибрилляции предсердий, хроническая сердечная недостаточность II Б, III-IV функциональный класс по NYHA, умеренная легочная гипертензия, макроглоссия.
Сопутствующая патология – цереброваскулярная болезнь и сахарный диабет. Мы запоминаем, что у пациентки два сопутствующих заболевания.
При поступлении пациентка жаловалась на боли в поясничном отделе позвоночника и ребрах, которые она оценивала на шесть баллов по ВАШ (визуальная аналоговая шкала оценки боли) без обезболивающей терапии.
Боли и отечность мелких суставов кистей, отечность подбородка, выраженные отеки нижних конечностей, одышка у нашей пациентки при минимальной физической нагрузке и в покое. Слабость в руках и в нижних конечностях, невозможность самостоятельно держать предметы в руках, снижение веса на 20 кг за последние полгода.
По анкете четыре критерия получили ответ «да»:
Пациентке назначался метипред, системный глюкокортикостероид. Ухудшение состояния произошло за последние шесть месяцев. До нас было три госпитализации по поводу гипостатической пневмонии и гнойных паронихий первого и третьего пальцев левой кисти.
Еще три критерия получили ответ «да»:
Резюме: По совокупности подтвержденных критериев не возникает сомнений, что пациентка нуждается в оказании паллиативной медицинской помощи.
Раздел 3. Критерии при отдельных заболеваниях
Первая большая группа заболеваний — злокачественные новообразования:
Вторая группа — хронические заболевания легких или иные расстройства дыхания:
Третья группа — заболевания органов кровообращения.
Четвертая группа — хронические неврологические диагнозы.
— неоднократные осложнения (аспирационная пневмония)
— пиелонефрит (более одного раза)
— неоднократные случаи лихорадки, несмотря на прием антибиотиков (наличие повышенной температуры после лечения антибиотиками в течение одной недели)
— пролежни 3-4 стадии или деменция с тяжелыми постинсультными симптомами
БАС, рассеянный склероз и другие заболевания двигательных нейронов, дегенеративные заболевания экстрапирамидной системы (болезнь Паркинсона):
Тяжелая хроническая болезнь печени:
— устойчивый к диуретической терапии асцит,
— гепаторенальный синдром или кровотечение из верхних отделов ЖКТ в связи с портальной гипертензией, не отвечающее на фармакологическое или эндоскопическое лечение и с противопоказанием к трансплантации.
Хроническая болезнь почек:
Деменция, одна из достаточно распространённых сейчас нозологий:
Клинический пример
Диагноз клинический основной
Лейомиосаркома средостения с вовлечением легочного ствола и опухолевым тромбозом правой и левой легочных артерий. Состояние после 2 курсов ПХТ. Мтс поражение легких, левосторонний субтотальный пневмоторакс, тотальный левосторонний гидроторакс, абсцесс верхушки левого легкого.
15 сентября — дренирование левой плевральной полости,
24 сентября — редренирование.
3 октября — клапанная бронхоблокация по поводу бронхопульмонального свища.
Осложнения основного заболевания
Посттромбоэмболическая легочная гипертензия (Р сист – 68 мм.рт.ст). Раковая интоксикация ДН II – III.
Сопутствующая патология
Язвенная болезнь желудка. Оперативное лечение в 2015 году. Артериальная гипертензия 2 ст, риск 3. Хронический пиелонефрит, вне обострения.
У нашей пациентки одышка в покое и при минимальной физической нагрузке. Резкая слабость, снижение аппетита, наша пациентка похудела за последние полгода на 15 кг. И мы сразу видим два критерия: синдром тягостной одышки и потеря веса.
В марте 2018 года пациентка была госпитализирована в московскую клинику, диагностирована тромбоэмболия лёгочной артерии и опухоль средостения. Было отказано в хирургическом и лучевом лечении.
В октябре 2018 года выявлено метастатическое поражение лёгких, левосторонний субтотальный пневмоторакс, левосторонний тотальный пневмоторакс, абсцесс верхушки левого лёгкого.
За время лечения отмечается зависимость от оксигенотерапии со снижением сатурации кислорода до 75% на атмосферном кислороде.
Итак, у пациентки подтвержденный диагноз злокачественного новообразования, четвёртая клиническая группа, есть тяжёлые соматические симптомы, кислородозависимость. Суммируем еще два критерия.
Землистый оттенок кожи, массивные отёки голеней и стоп, активна в пределах кровати и прикроватного пространства, но с посторонней помощью. Серьезные функциональные нарушения. Ожидаемая продолжительность жизни — менее 3 недель.
Три раза мы ответили «да».
Резюме: Пациентка нуждается в оказании паллиативной помощи.
Скачать бланк анкеты можно по этой ссылке.
Может ли пациент нуждаться в паллиативной помощи, если «да» ответов менее трёх? Шкала NECPAL говорит, что может.
NECPAL — сокращённое от Necesidades Paliativas, в переводе с испанского означает «паллиативные потребности». Это методика выявления в рамках общего медицинского обследования пациентов, которые нуждаются в любой из форм паллиативной помощи. Шкала была разработана Каталонским институтом онкологии в Испании, Департаментом здравоохранения Каталонии и при участии ВОЗ.
Шкала NECPAL тоже начинается с вопроса «об удивлении». А второй вопрос таков: Выражал ли пациент с прогрессирующим заболеванием или лицо, обеспечивающее основной уход за ним, в явной или неявной форме просьбу получать исключительно паллиативное или симптоматическое лечение? Предлагал ли он ограничить другую терапию или отказаться от специализированного лечения?
Такой подход дает право выбора пациенту. Соответственно, если на вопрос «об удивлении» врач ответил: «Нет, я не удивлюсь», а на второй вопрос ответил «Да», то можно говорить, что у пациента есть показания к паллиативной медицинской помощи.
Принятие решения о той или иной тактике ведения пациента с неизлечимым прогрессирующим заболеванием необходимо осуществлять с позиций качества жизни и прогнозируемой ожидаемой продолжительности жизни. Шкала PPS оценивает общую активность больных при паллиативном лечении.
Это хороший коммуникативный инструмент для врачей, чтобы быстро описать активность пациента. На совещании, конференции мы не говорим друг другу: «Пациент преимущественно лежит, он активен в пределах кровати или прикроватного пространства» или «Он может присаживаться на кровати с помощью, допустим, родственников или медицинского персонала». Но даем оценку в процентах, согласно шкале PPS. Так врачи быстро понимают друг друга.
В шкале PPS оцениваются способность пациента к передвижению, виды активности, способность к самообслуживанию, питание и уровень сознания.
Например, пациент проводит большую часть дня сидя или лежа, чувствует слабость из-за прогрессирующего заболевания, нуждается в серьезной помощи во время ходьбы даже на короткие расстояния, при этом пациент находится в полном сознании, нормально принимает пищу и питье. Соответственно, PPS у него будет 50%.
Или пациент с квадриплегией, который нуждается в постоянном уходе, может передвигаться с помощью кресла-коляски. Он только лежит, сам себя обслуживать не может. Ему требуется тотальная помощь во всем. Уровень функциональной активности у данного пациента будет 30%.
Скачать шаблон шкалы PPS можно по этой ссылке.
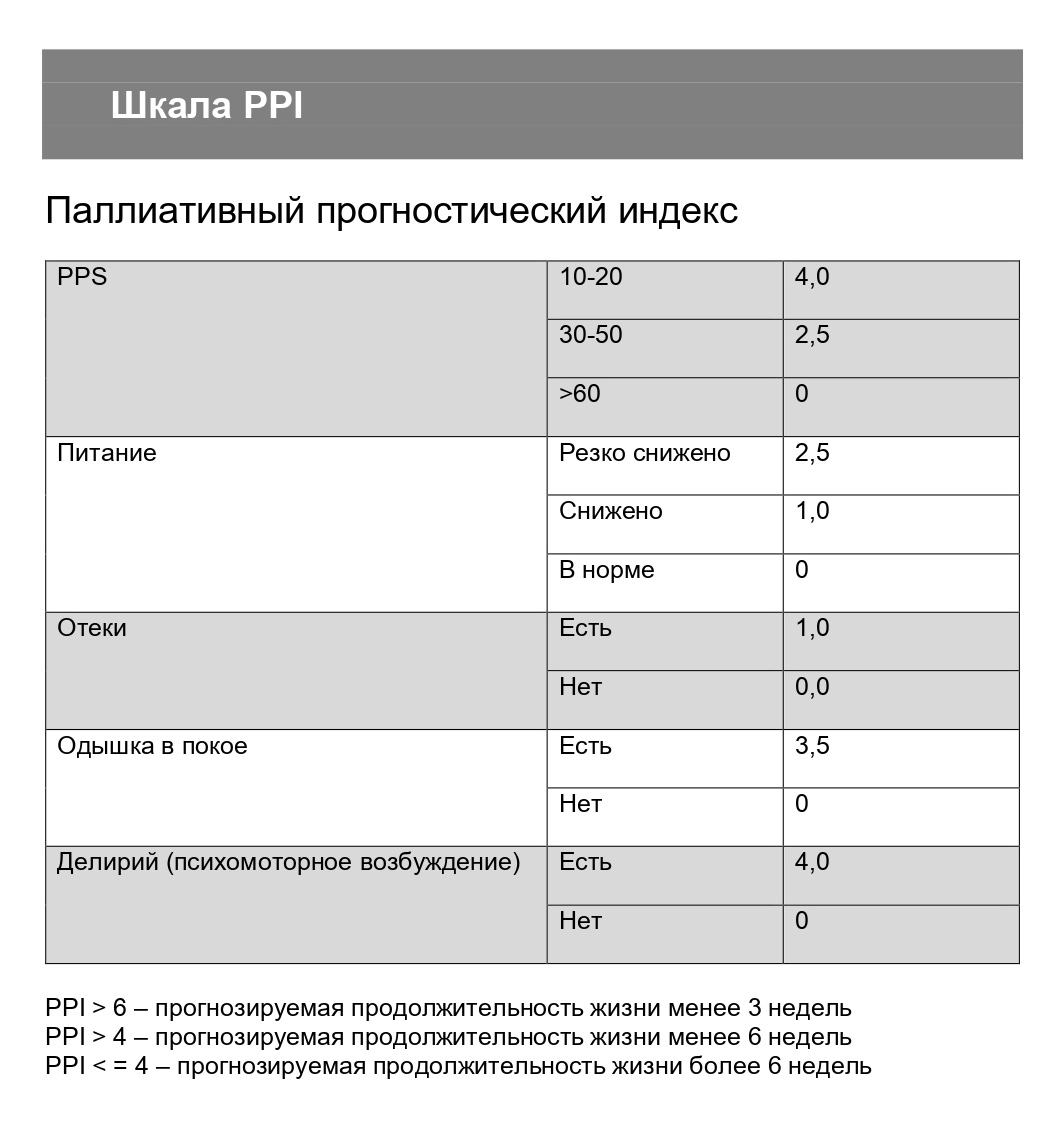
Это самый простой инструмент для оценки прогноза жизни пациента. Изначально шкала PPI была создана для пациентов онкологического профиля, но мы пользуемся ею и у соматических пациентов.
Оценивается пять параметров:
Если PPI более шести, то прогнозируемая продолжительность жизни у пациента менее трех недель.
Этот метод помогает решить вопрос о целесообразности продолжения специализированного лечения у врачей-онкологов, о целесообразности наложения гастростомы, а также о необходимости паллиативной хирургии или оформления пациента в социальное учреждение, оформления ему группы инвалидности ИПРА.
Шкала — это ответ на самый частый и болезненный вопрос родственников «Сколько проживет мой близкий?». Данные, полученные по шкале, дают возможность подготовиться к уходу близкого.
Скачать шкалу PPI можно по этой ссылке.
Выявление потребности в паллиативной помощи не означает, что надо прекратить специализированное лечение или ограничить лечебные процедуры, если они улучшают качество жизни пациента. Паллиативную и куративную помощь можно объединить.
Особенности ведения стационарной карты
При поступлении пациента подписывается информированное добровольное согласие.
Если пациент дееспособен и может подписать документ сам, он это делает.
Если дееспособен, но не может взять ручку и расписаться, из-за тяжести состояния, мы указываем это в истории болезни при первичном осмотре: пациент слабый, астенизированный, не может сам подписать, но выразил свое согласие либо словами, либо кивком головы, либо пожатием руки. Ставим три подписи медицинского сотрудника: это могут быть три врача или врач и две медицинские сестры.
Если пациент недееспособен, но может выразить свою волю. Если во время осмотра с ним нет опекуна, но пациент разговаривает и выражает свое согласие на лечение, мы можем дать ему возможность подписать ИДС.
Нужны все предшествующие медицинские документы пациента:
Ведение листа назначений
Мы делим назначения на лист с медикаментами и на инсулиновый лист, если у пациента сахарный диабет. Отдельно готовим лист перевязок, если у пациента объемные перевязки, особенно если есть множественные пролежневые процессы. Отдельно ведется лист наркотических и сильнодействующих веществ.
Контроль диуреза
Такой контроль обязателен при назначении мочегонной терапии. В документе фиксируется количество выпитого и выделенного в температурном листе. Там же фиксируем отметку о наличии стула у пациента и отметку о ванне.
Контроль отделяемого
Фиксируем количество мочи по нефростоме, цистостоме, уретральному катетеру. Обязательно фиксируется контроль отделяемого по холангиостоме, по любым дренажам. Это обязательно указывать в динамическом листе и в истории болезни.
Карта пролежней
Указывается локализация пролежней, размеры, их стадия. Здесь же обязательно указываются наличие гематом, их размеров, трофических язв, сыпи, рубцов – любых кожных дефектов. Если таковые отсутствуют, оставляем запись: «Кожных повреждений не выявлено».
При первичном осмотре пациента четко и кратко формулируем анамнез заболевания, особенно для пациента онкологического профиля, указываем номер гистологического заключения, номер протокола ВК о признании пациента паллиативным, какой организацией и когда он выдан. Важно указать, знает ли пациент о своем диагнозе, хочет ли он разговаривать на эту тему. Указывается, какую предшествующую обезболивающую терапию пациент получал, ее эффективность.
Социальный анамнез
С кем пациент проживал, кто ухаживал за ним дома, имеется ли у пациента группа инвалидности и ИПРА, планируется ли оформление в соцучреждение – ПВТ или ПНИ. Если нет, то кто за пациентом будет ухаживать после выписки. Будут ли родственники обучаться уходу за время нахождения пациента в стационаре.
Кроме этого в медицинской документации указывается:
Что делать с пациентом, поступившим в приемное отделение в экстренном порядке? Приемное отделение никогда не возьмет на себя функцию выдать решение врачебной комиссии о признании пациента паллиативным, ведь нужно проанализировать состояние больного, заполнить анкету. А вот наблюдая пациента в отделении и проанализировав ситуацию, поговорив с ним и с семьей, можно будет, при показаниях, признать его паллиативным больным.
Иногда система ОМС сталкивается с пациентами, которых невозможно выписать домой. С одной стороны, на чаше весов лежит судьба пациента. С другой — желание, медработника побыстрее от него избавиться. Это по-человечески неправильно.
Если человеку показана паллиативная помощь, ему следует ее оказать. Если пациента еще можно лечить, особенно если это касается неонкологических пациентов, то, надо разбираться, как бы «неудобно» это не было.
Есть проблема: «всех неугодных — в паллиатив». Мы переборем ее, когда люди будут хотя бы чуть-чуть понимать, что такое паллиативная помощь. Что это не конец жизни, это продолжение жизни пациента и человеческого отношения к нему.
Многие родственники очень тяжело принимают, что пациента направляют в паллиатив. Причина этому — отсутствие коммуникации. Людям не объясняют, какую помощь получит их близкий. Честная коммуникация — самое правильное, с чего должна начинаться паллиативная помощь.
Материал подготовлен с использованием гранта Президента Российской Федерации на развитие гражданского общества, предоставленного Фондом президентских грантов.