Полиорганная недостаточность у детей
Полиорганная недостаточность представляет из себя целую группу заболеваний, характеризующееся нарушением функционирования двух и более внутренних органов у человека. Особенностью данного заболевания является повреждение органа или системы у человека до такого уровня, что он не способен выполнять свои функциональные задачи и поддерживать жизнеспособность человека.
Причины
Причиной появления данного заболевания у ребенка могут являться такие факторы, как:
Каждый из указанных факторов может повлиять на физиологические процессы в клетках организма.
В развитии заболевания очень важную роль играет собственный иммунитет у ребенка, а также наличие септических процессов в организме. Основными причинами развития сепсиса является воздействие грамотрицательных бактерий, попадающих из желудочно-кишечного тракта в кровь и во внутренние органы ребенку. Именно поэтому считается, что желудочно-кишечный тракт является основным местом возникновения заболевания.
Симптомы
Признаки полиорганной недостаточности у ребенка проявляются в следующем:
Врачи выделяют несколько стадий заболевания, отличающихся по степени своего развития:
Стоит отметить, что характерными признаками полиорганной недостаточности у ребенка являются:
Диагностика полиорганной недостаточности у ребенка
Своевременная диагностика полиорганной недостаточности у ребенка достаточно затруднительный процесс, вызванный несовершенностью современных мер диагностирования. Для исследования и постановки диагноза используются ретроспективный анализ и дополнительные специальные анализы.
При легкой форме заболевания, так называемой латентной, повреждение внутренних органов у ребенка выявить, как правило, не удается. Однако при тяжелой форме или с присоединением инфекционной составляющей, с применением лабораторных исследований удается определить наличие заболевания.
Основным маркером для определения синдрома полиорганной недостаточности, является кровь ребенка, при этом по наличию в ней тех или иных антител или ферментов можно определить поврежденный орган или степень развития болезни. При этом стоит отметить, что:
Осложнения
Среди последствий развития полиорганной недостаточности у ребенка необходимо отнести:
Лечение
Что можете сделать вы
Важно понимать, что такое заболевание, как полиорганная недостаточность у ребенка, очень часто заканчивается летальным исходом, вызванным нарушением работы функционирования внутренних органов у ребенка, поэтому для обеспечения нормального функционирования организма при появлении первых симптомов заболевания необходимо осуществление своевременного квалифицированного лечения с проведением полной диагностики заболевания и выявления ее причин. Также, лечение включает в себя ряд сложных процедур и жизнеобеспечивающих мероприятий, осуществление которых самостоятельно, невозможно.
Что делает врач
Осуществление лечения синдрома полиорганной недостаточности у ребенка, направлено на поддержание функционирования внутренних органов и организма в целом, для этого, врачами выполняются следующие мероприятия:
Стоит отметить, что данные мероприятия выполняются до момента восстановления нормального функционирования органов.
Профилактика
С целью профилактики появления данного заболевания у своего ребенка врачи рекомендуют выполнять следующие рекомендации:
Неврологические исходы у детей, перенесших синдром полиорганной недостаточности в неонатальном периоде

Изучено клинико-патогенетическое значение перенесенного в неонатальном периоде синдрома полиорганной недостаточности (СПОН) в формировании неврологических исходов у детей. Под наблюдением находилось 85 детей, которые в периоде новорожденности перенесли СП
Clinical and pathogenic role of undergoing multi-organ insufficiency syndrome (MOIS) in neonatal period in neurological outcome formation in in children was studied. 85 children who underwent MOIS in neonatal period, were examined. In the neonatal period, condition, laboratory indices and these instrumental study methods were daily assessed.
У пациентов с тяжелыми заболеваниями развивается универсальное поражение всех органов и тканей организма агрессивными медиаторами критического состояния, с временным преобладанием симптомов несостоятельности той или иной системы органов — синдром полиорганной недостаточности (СПОН). Впервые термин «синдром полиорганной недостаточности» стал использоваться в клинической практике после публикации в 1973 г. работы N. L. Tilney и соавт. [1]. СПОН определяется как наличие дисфункции двух систем органов и более [2]. При этом у новорожденных с критическими состояниями он выступает основной причиной смертности [3–5], а также участвует в формировании хронических заболеваний [6, 7].
Ранее нами проводилось изучение особенностей соматического здоровья и исходов перинатальных поражений центральной нервной системы (ЦНС) у детей, перенесших в неонатальном периоде СПОН (З. Г. Исеналиева, 2011) [8]. Однако увеличение выживаемости новорожденных с СПОН заставило нас вновь вернуться к этой важной проблеме.
Высокая повреждаемость головного мозга у новорожденных связана с незрелостью, особенностями васкуляризации в различные сроки внутриутробного развития плода, повышенной проницаемостью капилляров и зависимостью церебрального кровотока от системной гемодинамики [9]. При СПОН мозговой кровоток может пассивно следовать за колебаниями артериального давления, обуславливая феномен «pressure-passive cerebral blood flow». Одним из важных показателей гемодинамики при критических состояниях является среднее артериальное давление, которое зависит от сердечного выброса и общего сосудистого сопротивления. Например, у взрослых пациентов при критических состояниях, несмотря на вариабельность среднего артериального давления (от 60 до 100 мм рт. ст.), мозговой кровоток поддерживается на постоянном уровне, что помогает сохранить церебральную перфузию. У новорожденных, по сравнению со взрослыми, мозговой кровоток остается стабильным в гораздо более узком диапазоне среднего давления, который у здоровых доношенных новорожденных составляет 10–20 мм рт. ст. [10].
Таким образом, сохранность ауторегуляции мозгового кровотока является важной компенсаторной реакцией организма. Патофизиологические причины, приводящие к поражению головного мозга у новорожденных, чаще связаны с доставкой и обеспечением кислородом, артериальной гипотензией, метаболическим ацидозом и ишемией [11, 12]. Факторами, способствующими нарушению ауторегуляции мозгового кровотока у новорожденных с СПОН, являются: гипоксемия, гиперкапния, ацидоз, флюктуация системного артериального давления, дефицит факторов свертывания крови, гипогликемия, искусственная вентиляция легких (ИВЛ) с жесткими параметрами, гипотермия и др. [9].
При гипоксии возникает компенсаторная реакция, сопровождающаяся увеличением мозгового кровотока и транспорта кислорода к тканям. У новорожденных быстро наступает истощение компенсаторных механизмов с уменьшением церебральной перфузии, снижением мозгового кровотока до критических уровней. В клинической практике отсутствуют возможности для достаточно точного определения объема окончательно погибшей мозговой ткани или объема пострадавших, но способных к восстановлению нервных клеток. Следовательно, выявление закономерностей структурно-функциональных нарушений головного мозга на фоне СПОН, которые могли способствовать возникновению неврологических проблем, является одним из перспективных направлений современной неврологии.
Целью настоящего исследования было определить клинико-патогенетическое значение перенесенного в неонатальном периоде СПОН в формировании неврологических исходов у детей.
Материалы и методы исследования
Всего под наблюдением находилось 85 детей, которые в периоде новорожденности перенесли СПОН. Из них: доношенных было 27, недоношенных — 58. Отбор больных в неонатальном периоде для проведения исследования осуществлялся на основании систематизированных нами критериев СПОН, применяемых у новорожденных (рис.).
В периоде новорожденности проводилась ежедневная клиническая оценка состояния, лабораторных показателей и инструментальных методов исследования. В основу клинической оценки психомоторного статуса новорожденного были взяты: уровень сознания по шкале J. J. Volpe [9] и шкале Глазго в модификации А. С. Иова с соавт. [18].
При обследовании пациентов в периоде новорожденности применялись инструментальные (нейросонография, электрокардиография, ультразвуковое исследование внутренних органов, рентгенография органов грудной клетки и брюшной полости), функциональные (электроэнцефалография) и лабораторные (биохимический анализ крови, определение кислотно-основного состояния крови, ликвородиагностика) методы исследования. В дальнейшем проводилось проспективное динамическое наблюдение за этими детьми до 4-летнего возраста с ежемесячной оценкой их нервно-психического статуса. Для объективной оценки психомоторного развития детей на первом году жизни использовалась шкала Л. Т. Журбы и Е. А. Мастюковой [19]. Для уточнения диагноза «минимальный церебральный дефицит» (МЦД) использовались нейропсихологические методики [20, 21].
Полученные данные обрабатывались методом вариационной статистики путем вычисления средней арифметической величины (М), стандартной ошибки (m), стандартного отклонения. Определение корреляции между критериями синдрома полиорганной недостаточности и тяжестью нервно-психического исхода осуществлялось с помощью коэффициента ассоциации Пирсона.
Результаты исследования и обсуждение
При анализе полученных результатов все пациенты были разбиты на три группы. В 1-ю группу были включены 28 пациентов (33%), у которых наблюдалось полное отсутствие неврологических заболеваний. Во 2-ю группу были включены 37 пациентов (43,5%) с МЦД. В 3-ю группу вошли 20 пациентов (23,5%) с детским церебральным параличом (ДЦП).
В связи с тем, что СПОН сопровождается вовлечением в патологический процесс одновременно нескольких систем органов, нами для определения триггера выявлялось первоначальное кратковременное преобладание клинической симптоматики какой-то одной органной дисфункции. Основные клинико-патогенетические виды органной дисфункции у новорожденных представлены в табл. 1.
У пациентов 1-й группы, достигших полного нервно-психического здоровья (n = 28), триггером СПОН в 89,3% случаях была дыхательная недостаточность. У этих новорожденных только в 10,7% случаев первопричиной СПОН было поражение ЦНС. Пациенты этой группы в периоде новорожденности в 85,7% случаев (24 ребенка) находились на ИВЛ с продолжительностью 7,6 ± 0,88 суток.
В физиологических условиях существует концепция динамического баланса между обеспечением легочной вентиляции и запросом для вентиляции. В нормальных условиях дыхательная система располагает значительными физиологическими резервами для обеспечения вентиляторного запроса [8]. Известно, что вентиляционная (гиперкапническая) дыхательная недостаточность возникает из-за продолжительного несоответствия между вентиляторным обеспечением (максимальная вентиляция, которая может поддерживаться легкими) и вентиляторным запросом (общий уровень вентиляции, обеспечиваемый дыхательным центром). У пациентов 1-й группы вентиляционный (гиперкапнический) тип дыхательной недостаточности (57% случаев) наблюдался в виде нарушения как «вентиляторного запроса» (11%), так и «вентиляторного обеспечения» (46%).
В случаях наличия другого вида дыхательной недостаточности — паренхиматозной (гипоксемической) происходит нарушение диффузии газов через альвеолярно-капиллярную мембрану и внутрилегочное шунтирование крови за счет выключения из вентиляции части альвеол. Оба этих механизма способствуют появлению венозной примеси в артериальной крови (гипоксемии).
Паренхиматозный (гипоксемический) тип дыхательной недостаточности у детей 1-й группы наблюдался в 43% случаев в результате пневмонии или отека легких. Была выявлена очень слабая корреляционная связь органных дисфункций и лабораторных критериев СПОН у детей с благоприятным неврологическим исходом (r = 0,1–0,2). Возможно, что отсутствие нервно-психического дефицита у детей 1-й группы обусловлено высокой пластичностью и защитно-приспособительным (компенсаторным) потенциалом головного мозга ребенка.
У пациентов 2-й группы (n = 37) в возрасте 4 лет с помощью нейропсихологических методов исследования были выявлены следующие формы МЦД: дефицит внимания с гиперактивностью (38%), дефицит внимания с гипоактивностью (8,1%), нарушение общей и тонкой моторики (35%), изменение восприятия (10,8%), речевые дисфункции (8,1%).
Триггером СПОН у пациентов этой группы в 95% случаев была дыхательная дисфункция, в 5% случаев — церебральные нарушения. Все пациенты этой группы в периоде новорожденности находились на респираторной поддержке, из них на ИВЛ — 35 детей (95%), со средней продолжительностью 9,5 ± 1,15 суток.
Патофизиологические типы дыхательной недостаточности у детей 2-й группы были следующие: вентиляционный — 48,6% (18 пациентов), паренхиматозный — 51,4% (19 пациентов). Механизмы, способствующие развитию вентиляционного типа дыхательной недостаточности, были связаны у 16 детей (43,2%) с нарушением «вентиляторного обеспечения», у 2 больных (5,4%) — с нарушением «вентиляторного запроса».
Особенности СПОН у детей 2-й группы отличались вовлечением в патологический процесс до 6 систем органов. При статистической обработке материала корреляционная связь МЦД с органными повреждениями не выявлялась или была слабой. В частности, была выявлена слабая корреляционная связь с недостаточностью кровообращения, нарушениями со стороны желудочно-кишечного тракта, нарушениями гемостаза (r = 0,1–0,2). Отсутствовала корреляционная связь МЦД с острой почечной недостаточностью (r = 0,02). Следует еще раз подчеркнуть, что триггером СПОН у детей 2-й группы была дыхательная недостаточность, как и в 1-й группе детей с благоприятным неврологическим исходом.
В 3-ю группу вошли дети с ДЦП (20 пациентов). В этой группе пациентов в возрасте до 1 года умерло 4 ребенка (20%). У остальных 16 пациентов впоследствии сформировались следующие формы ДЦП: детский церебральный паралич, двойная гемиплегия тяжелой степени, симптоматическая эпилепсия (25%); детский церебральный паралич, двойная гемиплегия тяжелой степени (25%), детский церебральный паралич, спастическая диплегия (30%). Триггером СПОН у пациентов этой группы в 90% случаях была тяжелая церебральная патология. В неонатальном периоде у детей 3-й группы были диагностированы различные варианты перинатальных поражений ЦНС (табл. 2). При этом преобладали сочетанные поражения ЦНС, включающие первентикулярную лейкомаляцию (ПВЛ) с внутрижелудочковыми кровоизлияниями (ВЖК) различной степени.
При ультразвуковом исследовании головного мозга у подавляющего большинства пациентов (95%) выявлялась ПВЛ, которая типична для новорожденных, особенно недоношенных, в результате гипоперфузии и инфарктов мозга [22]. Именно она является непосредственной причиной летального исхода, а у выживших новорожденных приводит к когнитивным и двигательным нарушениям [22, 23]. Согласно классификации L. S. de Vries и соавт. [24], ПВЛ у пациентов этой группы соответствовала третьей или четвертой стадии, что сочеталось с неблагоприятным прогнозом заболевания.
Пациенты 3-й группы в неонатальном периоде в 100% случаях находились на ИВЛ, с продолжительностью от 3 до 90 суток (22,5 ± 5,4). В неонатальном периоде вентиляционный (гиперкапнический) тип дыхательной недостаточности наблюдался в 90% случаев у детей с ДЦП, паренхиматозный тип (гипоксемический) — в 10%. В 85% случаев вентиляционная форма дыхательной недостаточности была обусловлена нарушением «вентиляторного запроса», патофизиологической основой которого является поражение ЦНС. В 5% случаев вентиляционная дыхательная недостаточность была обусловлена нарушением как «вентиляторного запроса», так и «обеспечения». Установлена сильная корреляционная связь (r = 0,75) триггера СПОН посредством нарушения «вентиляторного запроса» с вентиляционным типом дыхательной недостаточности.
Кроме корреляционной связи неврологических осложнений с дыхательной системой у пациентов этой группы нами проанализирована связь с другой органной дисфункцией. При этом у 45% новорожденных с ДЦП отмечалась миокардиально-обменная систолическая форма недостаточности кровообращения (r = 0,4). При статистическом анализе также выявлена корреляционная средняя связь ДЦП с гипонатриемией (r = 0,5).
Выводы
Литература
* ФГБОУ ВО АсГМУ МЗ РФ, Астрахань
** ГБУЗ АО ОДКБ им. Н. Н. Силищевой, Астрахань
Неврологические исходы у детей, перенесших синдром полиорганной недостаточности в неонатальном периоде/ О. К. Кирилочев, В. В. Белопасов, З. Г. Тарасова
Для цитирования: Лечащий врач № 5/2019; Номера страниц в выпуске: 26-29
Теги: дети, неонатальный период, поражение центральной нервной системы
Тактика педиатра при критических врожденных пороках сердца у новорожденных детей
В структуре младенческой смертности аномалии развития занимают третье место, и половину случаев летальности определяют врожденные пороки сердца (ВПС).

Масштаб проблемы подчеркивает высокая частота ВПС: в разных странах этот показатель варьирует от 0,6% до 2,4% в год у детей, родившихся живыми, с учетом внутриутробной гибели плода и ранних выкидышей общая частота ВПС составляет 7,3% [1, 3].
Пренатальная диагностика. С целью снижения младенческой смертности используется пренатальный ультразвуковой скрининг, позволяющий выявить большинство ВПС до 24-й недели гестации. При подозрении на порок проводится прицельное УЗИ плода на аппарате экспертного класса. Основная задача — предотвратить рождение детей с неоперабельными пороками — синдромом гипоплазии левого сердца (СГЛС), гипертрофической кардиомиопатией с признаками органического поражения миокарда, множественными пороками развития плода. Пренатальный консилиум должен предложить прерывание беременности только при условии точной диагностики некурабельного порока [2, 4].
Учитывая высокую летальность новорожденных детей и младенцев от ВПС, для данной возрастной группы пациентов создана классификация, основанная на определении ведущего клинического синдрома, эффективности терапевтической тактики и определяющая сроки хирургического вмешательства [3, 4].
Синдромальная классификация ВПС у новорожденных и детей первого года жизни (Шарыкин А. С., 2005)
Данные состояния могут сочетаться, усугубляя тяжесть состояния детей, 50% этих детей требуют хирургического или терапевтического вмешательства на первом году жизни.
Гемодинамика. Критические пороки характеризуются дуктус-зависимым легочным или системным кровообращением, их объединяет внезапное резкое ухудшение внешне благополучного при рождении ребенка, связанное с уменьшением кровотока через артериальный проток. Дуктус-зависимое легочное кровообращение при ТМС, атрезии (или критическом стенозе легочной артерии) с интактной МЖП обеспечивает кровоток через проток в малый круг кровообращения, и при его ограничении или прекращении развивается тяжелая артериальная гипоксемия, острая гипоксия органов и тканей.
Клиника ВПС с легочным дуктус-зависимым кровообращением
Анатомия одного из самых частых критических пороков — транспозиции магистральных сосудов — заключается в неправильном отхождении аорты — из правого и легочной артерии — из левого желудочка, что способствует разобщению кругов кровообращения: в системе малого круга циркулирует артериальная кровь, в системе большого круга — венозная.
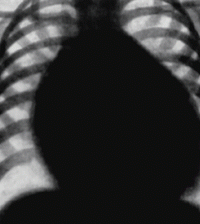
Естественное течение порока очень тяжелое. Ребенок рождается в срок с нормальной массой тела, но в первые часы после рождения появляется диффузный цианоз кожи, особенно выраженный на периферии — цианоз лица, кистей, стоп. Состояние крайней степени тяжести обусловлено тяжелой артериальной гипоксемией. Одышка, тахикардия появляются через 1–2 часа после пережатия пуповины. Отмечается прогрессирующее ухудшение состояния. Ребенок вялый, заторможенный, легко охлаждается.
При закрытии фетальных коммуникаций острая гипоксия приводит к развитию полиорганной недостаточности и гибели новорожденного в течение нескольких часов. При выживании ребенка в течение нескольких недель нарастает сердечная недостаточность. Быстро развивается тяжелая гипотрофия. Необходимо отметить, что в случае адекватной тактики наблюдения и лечения, а также своевременной — до месяца — хирургической коррекции порока у ребенка (так как только в этот период возможна радикальная коррекция методом артериального переключения магистральных сосудов) полностью восстанавливается физиологическая гемодинамика, темпы роста и развития, физическая и в последующем социальная адаптация. Если коррекция порока проводится позже — исходы менее благоприятны.
Диагностические критерии ТМС включают:
Схема обследования новорожденного ребенка с подозрением на ВПС:
Кроме того, наблюдение ребенка предполагает мониторинг газов крови (рО2, рСО2), сатурации кислорода (SatO2) с помощью пульсоксиметрии и метаболических показателей — рН, ВЕ. Газообмен в легких не нарушен, если РаО2 находится в пределах 60–80 мм рт. ст., SаО2 — 96–98%. Артериальная гипоксемия развивается при РаО2 менее 60 мм рт. ст. и уровне насыщения гемоглобина 85–75%.
Задачи педиатра (неонатолога):
Транспортировка в кардиохирургический центр оптимальна в течение первых недель, первого месяца жизни. Предварительно необходимо сообщить в кардиохирургический стационар о больном с врожденным пороком сердца с дуктус-зависимым кровообращением. Период наблюдения до момента перевода и транспортировка в центр проводится на фоне инфузии препарата простагландина Е (Алпростан, Вазапростан).
Клиника ВПС с системным дуктус-зависимым кровообращением (группа пороков включает СГЛС, выраженную коарктацию аорты, перерыв дуги аорты). Наиболее позитивным примером пороков данной группы является выраженная предуктальная коарктация, занимающая от 1% до 10% среди критических ВПС. При данном пороке резко ограничен или полностью отсутствует кровоток из проксимальной ее части (ниже места отхождения артериального протока) к дистальной. Нарушение гемодинамики, соответственно, заключается в том, что в нисходящую аорту (в большой круг) небольшой объем крови поступает только из легочной артерии через артериальный проток. При закрывающемся артериальном протоке остро развивается гипоперфузия органов и тканей и полиорганная недостаточность. Клиника: доношенный новорожденный с резким ухудшением в первые несколько дней жизни — адинамия, холодные конечности, симптом гипоперфузии периферических тканей («белого пятна»), пульс малого наполнения, высокое АД на руках и низкое или не определяется на ногах, одышка, тахикардия, олигоурия с нарастающей азотемией, гепатомегалия с ростом трансаминаз, некротизирующий энтероколит.
Рассмотрим диагностику и оптимальную терапевтическую тактику в отношении пациента с выраженной коарктацией аорты на конкретном клиническом примере.
Из анамнеза: состояние ухудшилось внезапно на 14-е сутки жизни, когда ребенок стал вялым, появилась выраженная одышка, госпитализирован машиной «скорой помощи». Мальчик от второй, нормально протекавшей беременности, срочных родов с массой 3220 г, оценкой по шкале Апгар 5 (9) баллов. Выписан из родильного дома в удовлетворительном состоянии, находился на естественном вскармливании. Периодически отмечались эпизоды беспокойства, метеоризм.
При поступлении ребенок интубирован, проводится ИВЛ с низким содержанием кислорода во вдыхаемой смеси. Обследование в стационаре выявило кардиомегалию (кардиоторакальный индекс — 80%), обеднение легочного рисунка, по данным электрокардиографии — сочетанную перегрузку обоих желудочков. Эхокардиография установила гипоплазию аорты ниже места отхождения левой подключичной артерии (и выше локализации артериального протока), в типичном для артериального протока месте — точечный кровоток (закрывающийся артериальный проток). Через 6 часов состояние ребенка ухудшилось: развилась олигурия, отмечен рост креатинина до 213 ммоль/л, трансаминаз в 4–5 раз от уровня лабораторной нормы. Гуморальная активность не установлена.
Обоснование диагноза и тактики: учитывая клинику выраженной дыхательной и в последующем — полиорганной недостаточности в сочетании с кардиомегалией, системной артериальной гипертензией, почечной и печеночной недостаточностью, по клиническим данным следовало заподозрить коарктацию аорты. Внезапное ухудшение состояния ребенка в отсутствие признаков инфекции позволяет думать о дуктус-зависимом системном кровообращении, с учетом данных визуализации сердца и сосудов имеет место диагноз: «ВПС, предуктальная коарктация аорты, артериальная гипертензия 2 ст., вторичная, полиорганная недостаточность».
С момента подтверждения диагноза по данным ЭхоКГ необходимо начать терапию Вазапростаном 0,02 (с увеличением дозы до 0,05 мкг/кг/мин) с целью восстановления кровотока через артериальный проток. При данном пороке шунт направлен из легочной артерии в нисходящую аорту, и только эта небольшая порция крови обеспечивает весь большой круг кровообращения.
Расчет дозы и методика введения. Вес ребенка при поступлении — 3220 г. В 1 ампуле содержится 20 мкг Вазапростана. В данном случае введение препарата начали с дозы 0,02 мкг/кг/мин, то есть потребовалось 0,02 ´ 3,2 = 0,064 мкг/кг/мин. За час доза препарата составила 0,064 ´ 60 = 3,8 мкг/час. Для введения препарата 1 ампулу (20 мкг Вазапростана) развели в 20 мл физиологического р-ра (в 1 мл — 1 мкг). При отсутствии эффекта в течение двух часов доза была увеличена до 0,04–0,05 мкг/кг/мин: соответственно скорость введения препарата увеличилась до 7,6–9,5 мл/час. В данном случае был очень показателен контроль терапии — через 6 часов инфузии отмечено улучшение состояния, усиление дующего систолического шума во втором межреберье слева, увеличение размеров потока через артериальный проток по данным ЭхоКГ. Переведен на поддерживающую дозу Вазапростана — 0,01 и затем 0,005 мкг/кг/мин, которая сохранялась в течение всего периода наблюдения в педиатрическом стационаре и в ходе транспортировки при переводе в кардиохирургический стационар. В данном клиническом случае полностью отойти от ИВЛ было невозможно (учитывая тяжесть дыхательной недостаточности), на 5-й день госпитализации (19-е сутки жизни) ребенок на фоне терапии переведен в клинику им. Мешалкина, где была успешно проведена коррекция порока — формирование аортолегочного шунта.
В случаях развития сердечной недостаточности у новорожденных при пороках, сопровождающихся массивным сбросом крови в малый круг кровообращения, применяется тот же принцип мониторинга основных показателей и симптоматическая терапия:
При появлении симптомов перегрузки малого круга (аускультативно — усиление, расщепление 2-го тона на легочной артерии, на ЭхоКГ — увеличение давления в легочной артерии более 30 мм рт. ст. после шести суток жизни), а также признаков нарушения диастолической функции сердца рекомендуется применять препараты из группы ингибиторов ангиотензин-превращающего фермента (иАПФ). Используется Капотен (каптоприл) в дозе 0,5–1 мг/кг при условии контроля системного АД. Терапевтическое действие иАПФ связано со снижением периферического сопротивления сосудов и частичным депонированием крови, в результате чего уменьшается объем крови, возвращаемой в правые отделы сердца. Соответственно уменьшается объем шунта и нагрузка на левые камеры и сосуды малого круга. Кроме того, известно, что иАПФ являются ингибитором апоптоза, стимулированного гипоксией, что объясняет ангио- и кардиопротективный эффект препаратов.
Таким образом, тактика педиатра, включающая раннюю диагностику критических ВПС и терапию, управляющую внутрисердечной, центральной и периферической гемодинамикой, а также по возможности ранняя координация действий с кардиохирургическим центром способны существенно улучшить прогноз больных и уменьшить показатели младенческой смертности.
Литература
Е. Ю. Емельянчик*, доктор медицинских наук, профессор
Д. Б. Дробот*, доктор медицинских наук, профессор
Е. П. Кириллова*, кандидат медицинских наук, доцент
В. А. Сакович*, доктор медицинских наук, профессор
Е. В. Басалова**
А. Ю. Черемисина*
*ГОУ ВПО Красноярский ГМУ им. профессора В. Ф. Войно-Ясенецкого,
**Краевая клиническая детская больница, Красноярск
.gif)
.gif)
.gif)



