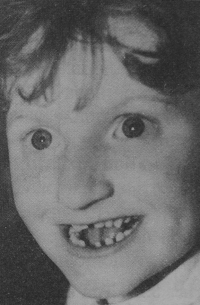
Синдром Ангельма
Что такое Синдром Ангельмана?
Это генетическая аномалия, характеризующаяся интеллектуальной и физической задержкой развития, нарушениями сна, припадками, приступами судорог, резкими хаотичными движениями (особенно рукоплескания), частым беспричинным смехом или улыбкой. Как правило, больные СА люди, выглядят очень счастливыми, поэтому эту болезнь называют «синдром Петрушки», синдромом «смеющейся куклы» или «марионетки».
Клинические проявления
— тяжелая функциональная задержка развития;
— нарушение речевых функций (полное отсутствие или минимальное использование языка); невербальные навыки развиты лучше, чем вербальные;
— расстройство моторных функций (нарушения движения, равновесия), как правило, атаксия и (или) дрожание конечностей;
— поведенческие отклонения: сочетание частого беспричинного смеха (улыбки), счастливого состояния, легкой возбудимости, частого хлопанья в ладоши, гипермоторного поведения, низкий уровень концентрации внимания.
Для синдрома Ангельмана характерны:
Болезнь Ангельмана в социуме
Больные СА, как правило, люди, которые имеют счастливый вид, они любят общаться с людьми и играть в разные игры. Однако, установление связи с другими людьми, общение с ними может сначала быть несколько трудным, но, поскольку дети с СА постепенно развиваются, у них возникает определенный характер, появляются разные способности и их начинают лучше понимать другие люди. В частности, люди с синдромом Ангельмана очень часто применяют невербальные средства общения, для того, что бы компенсировать ограниченные возможности речи. Часто, врачи отмечают, что их понимание развито гораздо больше, чем коммуникационные способности. Большинство больных, применяют, как правило, лишь 10-15 слов, если вообще разговаривает.
Существует ли лечение синдрома Ангельмана?
Синдром Ангельмана является врожденной генетической аномалией; в настоящее время специфические способы его лечения не разработаны.
Однако некоторые лечебные мероприятия повышают качество жизни людей с синдромом.
В частности, младенцы с гипотонусом должны получать массаж и другие виды специальной терапии (физиотерапии).
Рекомендуется использование специальных методик развития ребенка, занятия с логопедом и дефектологом.
Нарушения сна корректируются назначением легких снотворных. Нарушения стула регулируются назначением легких слабительных.
Приступы лечатся так же, как эпилепсия.
Прогноз
Тяжесть симптомов, возникающих при синдроме Ангельмана, отличаются в каждом конкретном случае. Некоторые люди, с легкой формой синдрома Ангельмана, имеют большой словарный запас и высокую степень самоконтроля. Однако ходьба и использования простых языковых знаков может пострадать значительно сильнее. Раннее начало и постоянное проведение физиотерапии (которая направлена на развитие точных движений) и коммуникационных свойств (языки), как полагают, исследователи, значительно улучшает прогноз (когнитивного и речевого развития) для больных СА.
Подготовил студент 5 курса 1 группы
лечебного факультета
Миоков С.А.
Редкие болезни детей
Редкие (орфанные) заболевания имеют низкую распространенность в общей популяции, тем не менее, уже известны около 7 000 таких патологий.
Быстрый переход
Примерно 80 % редких болезней обусловлены генетически, другие имеют инфекционную природу (некоторые аутоиммунные патологии и редкие виды рака), однако этиология многих из них до сих пор остается невыясненной. По разным оценкам, от 50 до 75 % пациентов, имеющих редкие заболевания, — дети.
Несмотря на прогресс в изучении редких заболеваний, многие больные, страдающие орфанными болезнями, остаются без помощи. Около 30 % детей-пациентов умирают, не достигнув пятилетнего возраста. Диагностику и лечение затрудняют как нетипичная клиническая картина редких заболеваний, так и плохая доступность генетического тестирования, специализированной медицинской помощи и отсутствие специальных знаний у врачей.
Исследования редких заболеваний у детей имеют большое значение для развития геномной медицины. Поскольку раннее лечение таких болезней может приводить к значительному улучшению его результатов и качества жизни пациента. Классический пример такого подхода — фенилкетонурия, редкое наследственное заболевание, характеризующееся нарушением аминокислотного обмена (главным образом повышенным содержанием аминокислоты фенилаланина). Раннее выявление заболевания (с помощью лабораторного тестирования), а также диетическая терапия с ограничением фенилаланина, назначенная в младенческом возрасте, может помочь избежать нарушений развития у ребенка, тогда как позднее обнаружение фенилкетонурии и отсутствие адекватного лечения приводят к серьезным умственным и физическим нарушениям. Успех раннего лечения фенилкетонурии стал основным стимулом при разработке универсального скрининга новорожденных, с помощью которого сегодня можно выявлять десятки редких заболеваний. Тем не менее, из-за вышеперечисленных трудностей многие дети остаются без помощи.
Мышечная дистрофия Дюшенна
Мышечная дистрофия Дюшенна — редкое генетическое заболевание, характеризующееся нарастающей мышечной слабостью с последующей атрофией мышц. Затрагивает примерно 1 из 3 500 новорожденных мужского пола (девочки болеют крайне редко). Диагностируется обычно в возрасте 3–5 лет, хотя начальные симптомы можно заметить у ребенка более младшего возраста, когда он начинает делать попытки сидеть или ходить самостоятельно.
Сначала наблюдается слабость и атрофия (ближайших к туловищу) проксимальных мышц — ног, малого таза, рук, плечей. При этом другие группы мышц могут увеличиваться в объеме (например, икроножные мышцы). Ребенку трудно сидеть или стоять без посторонней помощи, при ходьбе он как будто переваливается с ноги на ногу, ему трудно подниматься по лестнице, вставать из положения сидя, он часто падает. В возрасте 3–5 лет часто заметно улучшение состояния, но оно может быть связано с естественными процессами роста и развития.
По мере прогрессирования заболевания мышечная слабость и атрофия мышц распространяются на голени, предплечья, шею и туловище. Может наблюдаться прогрессирующее искривление позвоночника (сколиоз, лордоз), атрофия бедренных мышц, стойкие ограничения подвижности (контрактуры) суставов. К подростковому возрасту большинство пациентов не могут двигаться самостоятельно. У них снижена плотность костной ткани, повышен риск переломов, могут наблюдаться различные когнитивные нарушения, включая неспособность к обучению, дефицит внимания и расстройство аутического спектра. К позднему подростковому возрасту могут развиваться жизнеугрожающие осложнения, включая заболевания сердца (кардиомиопатия) и респираторные заболевания из-за ослабления грудных мышц и повышенной восприимчивости к респираторным инфекциям (пневмония, дыхательная недостаточность). Нарушение моторики желудочно-кишечного тракта может провоцировать запоры и диарею.
Мышечная дистрофия Дюшенна — заболевание с X-сцепленным рецессивным типом наследования, т. е. связано с дефектом гена (в данном случае гена DMD или гена дистрофина), расположенного на половой Х-хромосоме. Ген DMD регулирует производство белка дистрофина, который, предположительно, играет важную роль в обеспечении целостности клеточных мембран в клетках сердечной и скелетных мышц. Мутация гена DMD приводит к дефициту дистрофина, что, в свою очередь, вызывает дегенерацию мышечных волокон. Большинство мальчиков наследуют аномальный ген от матерей, однако в некоторых случаях мышечная дистрофия Дюшенна развивается спорадически, в результате спонтанной мутации гена DMD.
Диагноз устанавливается на основании клинических признаков заболевания, изучения истории болезни пациента и проведения специальных исследований, включая молекулярно-генетическое тестирование. С помощью биопсии мышечной ткани устанавливаются характерные для МДД изменения мышечных волокон, уровень белка дистрофина в мышечных клетках миоцитах (иммуногистохимическое исследование). Также необходимы лабораторные исследования (анализы крови) — при МДД наблюдается повышенный уровень фермента креатинкиназы. Дополнительными методами диагностики состояния пациента являются оценка деятельности сердца, дыхательной и мышечной систем, плотности костной ткани.
Лечение мышечной дистрофии Дюшенна — симптоматическое и поддерживающее, включает физиотерапию, упражнения для наращивания мышечной силы и предупреждения контрактур. Некоторым пациентам показано хирургическое вмешательство для лечения контрактур или сколиоза. Ортопедические приспособления являются вспомогательными средствами для самостоятельной ходьбы (ходунки, фиксаторы голени). Пациенту, который уже не может передвигаться самостоятельно, необходима инвалидная коляска.
Кортикостероиды (преднизон, дефлазакорт) — стандарт медикаментозного лечения пациентов с МДД, они замедляют прогрессирование мышечной слабости и отодвигают утрачивание способности к самостоятельному передвижению на 2–3 года.
В 2016 году Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) был одобрен препарат пропуска экзона 51 этеплирсен (в виде инъекций) для лечения МДД у пациентов с подтвержденной мутацией гена дистрофина (примерно 13 % от всех пациентов), поддающейся пропуску экзона 51. В 2019–2020 гг. FDA одобрило 2 препарата (голодирсен, вилтоларсен) для пациентов с подтвержденной мутацией гена дистрофина, который поддается пропуску экзона 53 (примерно 8 % пациентов). В 2021 году получил одобрение препарат казимерсен для пациентов с подтвержденной мутацией гена дистрофина, который поддается пропуску экзона 45 (примерно 8 % пациентов).
Синдром Ретта
Синдром Ретта — это тяжелое нарушение психического развития с частотой 1:20 000–40 000 человек во всем мире. Заболевание является одной из самых распространенных генетических причин нарушений физического и умственного развития у девочек (1 на 10 000 случаев у девочек в возрасте до 12 лет). Синдром Ретта не является нейродегенеративной патологией, скорее это прогрессирующее заболевание с мультисистемными симптомами.
В течение первых 6–18 месяцев жизни у младенцев женского пола с этим синдромом наблюдается нормальное психомоторное развитие, затем наступает период «плато развития» и после этого — быстрый регресс моторных и речевых навыков.
Характерными симптомами заболевания (и наиболее заметными в возрасте 3–5 лет) являются однообразные стереотипные движения рук (сжимание, хлопки в ладоши, движения, характерные при мытье рук); приступы крика и безутешного плача, смеха во сне; скрежет зубами (бруксизм); эпизоды замедленного дыхания и гипервентиляции (глубокого и учащенного дыхания); когнитивно-поведенческие отклонения; утрата навыков коммуникации и интереса к играм; атаксия и апраксия походки; мышечная гипотония; тремор; судорожные приступы (генерализованные тонико-клонические приступы, абсансы или миоклонические приступы); замедление темпов роста головы; потеря аппетита и трудности с приемом пищи, приводящие к потере веса; нарушения работы ЖКТ, включая гастроэзофагеальный рефлюкс, запоры, вздутие живота.
Девочки с синдромом Ретта не разговаривают на уровне, соответствующем их возрасту, чаще всего на протяжении всей жизни их разговорная речь соответствует уровню ребенка 2–3 лет, понимать они могут только простую речь и простые инструкции. Одним из самых ранних симптомов является отсутствие зрительного контакта, который может отмечаться уже в возрасте до 1 года.
Синдром Ретта чаще всего вызывают мутации в гене MECP2, расположенном на X-хромосоме. Он кодирует белок MeCP2, выполняющий важную роль в функционировании нескольких типов клеток головного мозга, включая нервные клетки. Вероятнее всего, белок важен для поддержания связей между нейронами. В подавляющем большинстве случаев (99 %) мутации в гене MECP2 спонтанные, т. е. не передаются по наследству от родителя.
Диагноз устанавливается на основании клинической картины и исключения других расстройств, которые могут вызывать аналогичные или похожие симптомы (расстройство аутического спектра, церебральный паралич, синдром Ангельмана, синдром Леннокса — Гасто, энцефалит). Вспомогательными критериями при подтверждении диагноза могут быть физические признаки заболевания: параметры роста, веса и окружности головы ниже стандартных и не соответствуют возрасту; искривление позвоночника (сколиоз); пониженный мышечный тонус. Инструментальные и лабораторные исследования проводятся для дифференциального диагноза и исключения других состояний. Генетический тест помогает выявить мутацию MECP2.
Лекарств или других методов лечения, воздействующих на причину синдрома Ретта, не существует. Пациентам проводится симптоматическое и поддерживающее лечение, в первую очередь противосудорожными препаратами (подбираются индивидуально, в зависимости от типа приступов). Физиотерапия направлена на улучшение мышечного тонуса и подвижности суставов. Примерно 20 % пациентов потребуется хирургическое вмешательство по поводу сколиоза, поэтому важно проводить динамическое наблюдение (рентгенография каждые полгода) при его признаках. Необходимы консультации неврологов, кардиологов (существует риск синдрома удлиненного интервала QT), гастроэнтерологов, эндокринологов, ортопедов, пульмонологов, психологов и других специалистов.
Интерстициальные болезни легких у детей
Интерстициальные болезни легких у детей — гетерогенная (неоднородная) группа редких заболеваний легких у младенцев, детей и подростков. Их развитие приводит к нарушениям газообмена и вентиляционной функции легких, диффузным изменениям интерстициальной ткани легких.
К ИБЛ, чаще встречающимся в младенческом возрасте, относятся врожденные нарушения функции сурфактанта, связанные с мутациями, ацинарная дисплазия, врожденная альвеолярная дисплазия, альвеолярно-капиллярная дисплазия с нарушением месторасположения легочных вен, аномалии альвеолярного роста, нейроэндокринная гиперплазия, легочный интерстициальный гликогенез.
У детей старше 2 лет и подростков встречаются следующие ИБЛ: идиопатические интерстициальные пневмонии (неспецифическая интерстициальная пневмония, десквамативная интерстициальная пневмония, криптогенная организующаяся пневмония, лимфоцитарная интерстициальная пневмония); синдромы альвеолярного кровотечения, синдромы аспирации, гиперчувствительный пневмонит, фолликулярный бронхиолит, эозинофильная пневмония, альвеолярный протеиноз, лимфангиолейомиоматоз, лимфангиэктазия, гемангиоматоз; патологии, связанные с системными заболеваниями (саркоидоз легких, поражения легких при склеродермии, гистиоцитоз легких, заболевания легких, вызванные злокачественными новообразованиями); иммуноопосредованные заболевания легких; заболевания легких, связанные с ослаблением иммунной системы.
Причины, по которым могут развиваться интерстициальные болезни легких у детей, во многих случаях неизвестны. К условиям или факторам, которые могут влиять на возникновение ИБЛ, относятся унаследованные состояния (врожденные нарушения функции сурфактанта), врожденные состояния, вызывающие нарушения структуры и функции легких, синдромы аспирации, различные нарушения работы иммунной системы, неблагоприятное воздействие окружающей среды, некоторые методы лечения рака (химиотерапия, лучевая терапия), системные или аутоиммунные заболевания, семейный анамнез ИБЛ.
Поскольку ИБЛ у детей имеют разнообразные формы, признаки и симптомы могут различаться. К основным симптомам относятся: учащенное поверхностное дыхание (тахипноэ), дыхательная недостаточность (респираторный дистресс-синдром), низкий уровень содержания кислорода в крови (гипоксемия), периодический кашель, хрипы с крепитацией (потрескиванием, хрустом, хорошо различимыми при выслушивании легких), одышка при физической нагрузке (во время еды у младенцев), замедленный рост, неспособность набрать вес, рецидивирующие пневмония или бронхиолит.
Диагноз ИБЛ у детей устанавливается на основании истории болезни, семейного анамнеза, результатов лабораторных (в т. ч. генетических) и инструментальных исследований (рентгенография органов грудной клетки, КТ), функциональных тестов легких, важным критерием постановки диагноза является исключение других заболеваний со схожей симптоматикой. Если диагностика не дает полной информации, врач может порекомендовать проведение биопсии легкого с последующим гистологическим исследованием.
Лечением интерстициальных болезней легких у детей занимается врач-пульмонолог.
Поскольку ИБЛ у детей относятся к редким заболеваниям, за недостаточностью исследований как отдельных форм заболевания, так и группы в целом, действенной терапии не существует. Современный подход в лечении основан на применении симптоматической и поддерживающей терапии, помогающих уменьшить проявление симптомов и повысить качество жизни пациента, максимально улучшить условия для нормального роста и развития, не допустить развития предотвратимых заболеваний, которые могут серьезно ухудшить состояние ребенка.
Поддерживающее лечение включает кислородную терапию; лекарства (бронходилататоры — препараты, расслабляющие гладкую мускулатуру бронхов, расширяющие их просвет и устраняющие бронхоспазм); налаживание питания, способствующее набору веса и нормальному росту ребенка; аппараты для отведения мокроты; аппараты НИВЛ и ИВЛ; легочную реабилитацию.
Симптоматическое лечение включает кортикостероиды, помогающие уменьшить воспаление в легких; антибиотики для лечения инфекции; препараты для предотвращения кислотного рефлюкса, опасного аспирацией, и другие. Трансплантация легких — на сегодня единственный эффективный метод лечения пациентов с такими жизнеугрожающими состояниями, как дисплазия альвеолярных капилляров и нарушения функции сурфактанта, вызванные определенными мутациями генов.
Важно принять меры профилактики заболеваний (в первую очередь инфекционных), которые могут ухудшить состояние ребенка: мыть руки; держаться подальше от людей с симптомами простуды; обсудить с педиатром план вакцинации не только ребенка, но и окружающих его близких; поговорить с врачом о том, как обезопасить ребенка от респираторно-синцитиальной (вирусной) инфекции, которая у здоровых людей может вызвать симптомы простуды и гриппа, а у пациента с ИБЛ серьезно ухудшить состояние; избегать воздействия загрязненного воздуха, табачного дыма, других веществ, раздражающих легкие.
Первичный иммунодефицит
Первичные иммунодефициты — гетерогенная группа редких заболеваний, преимущественно связанных с врожденными генетическими дефектами иммунной системы. Клинически ПИД могут проявляться иммунологическими нарушениями, пороками развития, гематологическими и аутоиммунными заболеваниями, атопиями, злокачественными новообразованиями. Чаще всего ПИД выявляют еще в младенческом возрасте, основными признаками являются частые и рецидивирующие инфекции с тяжелым течением, задержка роста и развития, желудочно-кишечные расстройства.
Подробнее о причинах, симптомах, диагностике и лечении первичных иммунодефицитов можно прочитать здесь
Нейробластома
Нейробластома — эмбриональная злокачественная опухоль симпатической нервной системы, возникающая из нейробластов (зародышевых нервных клеток). Являясь редким типом рака, нейробластома, тем не менее, считается наиболее частым злокачественным новообразованием у детей раннего возраста (0–5 лет).
Опухоль обычно развивается в забрюшинном пространстве, чаще в одном из надпочечников; реже в средостении, тазу, шее, груди. Признаки и симптомы различаются в зависимости от локализации опухоли и ее возможного распространения (метастазирования) на другие органы и системы организма (костный мозг, кости, лимфатические узлы, печень, кожу) и могут включать в себя боль в животе, запоры, диарею, боль в груди, хрипы, одышку, затруднение глотания (дисфагия), частые срыгивания, птоз век, сужение зрачка, повышение температуры тела, необъяснимую потерю веса, боль в костях, симптомы анемии, уплотнения при пальпации живота или шеи, кровоизлияния в кожу, темные круги под глазами и др.
Причина первоначальной генетической мутации, которая приводит к развитию нейробластомы, неизвестна. У детей с семейным анамнезом заболевания вероятность развития нейробластомы выше, однако число таких случаев невелико.
Диагноз устанавливается на основании физикального осмотра, анализов крови и мочи, инструментальных исследований (рентгенография, УЗИ, КТ), биопсии опухоли с последующим гистологическим исследованием, биопсии костного мозга.
Детям младше 18 месяцев при определенной стадии опухоли и отсутствии симптомов лечение может не потребоваться, поскольку иногда нейробластома проходит самостоятельно. В других случаях показаны оперативное вмешательство, химиотерапия как самостоятельный вид лечения или адъювантная химиотерапия (перед операцией — для уменьшения объема опухоли или перед аутологичной трансплантацией стволовых клеток), лучевая терапия, иммунотерапия.
Прогноз зависит от возраста ребенка, стадии нейробластомы (и ее распространения), эффективности выбранных методов лечения. Благодаря достижениям современной медицины, большинство детей с нейробластомой доживают до взрослого возраста, однако им необходимо динамическое наблюдение в связи с доказанными долгосрочными побочными эффектами лечения.
Синдром Аспергера
✪ Статья проверена экспертом
Лабутьева Ирина Сергеевна — детский психиатр, кандидат медицинских наук.
✰ Круглосуточная психиатрия ☛ 8 800 301 31 54
Синдром Аспергера — психиатрическое расстройство, проявляющееся трудностями в коммуникации. Человеку, страдающему нарушением, очень сложно взаимодействовать с социумом, его мышление стереотипно, хотя интеллектуальные способности сохраняются, часто находятся на высоком уровне. В клинике доктора Шурова в Москве проводится диагностика и лечение детей и взрослых с синдромом Аспергера.
Что это такое
Синдром Аспергера — это пожизненное заболевание, проявляющееся трудностями в общении, мировосприятии, наличием стереотипных интересов, которые практически не меняются по мере взросления. Синдром относится к общим расстройствам развития. Большинство специалистов причисляют его к расстройствам аутистического спектра, но синдром во многом отличается от аутизма.
Синдром Аспергера встречается относительно редко, на 10 тысяч детей им страдают 23 ребенка. В большинстве случаев это мальчики, у них склонность к заболеванию выше, чем у девочек. Известные люди, страдавшие патологией — Исаак Ньютон, Альберт Эйнштейн, современный американский режиссер Стивен Спилберг.
Причины формирования
Ученым точно неизвестно, почему возникает синдром Аспергера. Большинство исследователей придерживаются гипотезы о биологических и генетических нарушениях, которые могут спровоцировать развитие патологии. Наследственная теория наиболее вероятна, поскольку известны случаи, когда сразу у нескольких членов семьи страдают синдромом Аспергера разной степени тяжести.
Известно, что у людей, страдающих синдромом Аспергера, структура головного мозга отличается от той, которая у людей без этого расстройства. Около 20% случаев синдрома обусловлены генетическими мутациями.
Повышенный риск развития патологии возникает в случае если:
Существует также недоказанная теория, связывающая возникновение синдрома Аспергера с негативным влиянием факторов внешней среды на ребенка в первые месяцы жизни.
Симптомы
Основной признак синдрома Аспергера — трудности, возникающие во время взаимодействия с другими людьми. Но ориентироваться только на них, чтобы утверждать, что человек страдает расстройством, нельзя. Достаточно часто люди не знают о своей патологии и обращаются к врачу уже во взрослом возрасте, хотя есть характерные признаки болезни уже в детстве. К ним относится:
Во взрослом возрасте заподозрить синдром Аспергера можно по таким симптомам:
Непонимание других людей, резкие прямые высказывания мешают страдающим синдромом Аспергера завести друзей, долго удерживаться в коллективе.
При патологии часто хорошо развита фантазия и воображение. Люди с синдромом Аспергера успешно занимаются творчеством, становятся художниками, писателями, музыкантами, учеными. Особенно хорошо им даются занятия, требующие логики и четкой последовательности мыслей. Очень трудно даются занятия, где требуется представить себя в роли другого человека, придумать несколько вариантов развития событий или приходится согласиться с мнением других людей.
Симптомы синдрома Аспергера часто становятся особенно заметными у женщин во время беременности. На фоне гормональных изменений, неспособность проявлять гибкость в отношении с другими и при принятии решений, психологические проблемы обостряются. Женщины становятся жестким по отношению к окружающим. Они замыкаются в себе, пребывают в состоянии страха. В такой ситуации очень важна поддержка со стороны семьи и постоянное наблюдение врача-психиатра.
Диагностика
Синдром Аспергера неспециалисту заподозрить очень трудно, поэтому диагностируется он не во всех случаях — люди просто не обращаются за этим к врачам. Но чем раньше выявлена патология и установлен диагноз, тем больше возможностей для коррекции состояния, тем менее болезненно люди переносят свою инаковость, а семья получает знания, как выстроить комфортное взаимодействие.
Диагностикой синдрома Аспергера занимается психиатр, основное направление работы которого — расстройства аутистического спектра.
Врач внимательно наблюдает за поведением и реакциями пациента, проводит оценку его психологических особенностей, когнитивных способностей.
При диагностике синдрома оцениваются:
Зачастую болезнь диагностируется у детей в возрасте 4-11 лет, но нередко за обследованием обращаются уже взрослые люди.
Методы лечения
В psychiatr.clinic доктора Шурова проводится лечение синдрома Аспергера. Опираясь на результаты диагностики, индивидуальные особенности пациента врачи подбирают оптимальный план лечения. Он включает прием медикаментов, а также коррекцию поведенческих проявлений. Проводятся:
Их цель — научить человека адаптироваться и максимально комфортно чувствовать себя в социуме.
Психолого-педагогический подход в терапии позволяет людям, страдающим расстройством, принять и научиться жить с диагнозом. Помогает налаживать продуктивную коммуникацию, расширять круг друзей, создавать семьи.
Терапия снижает уровень тревоги, страха, депрессивных проявлений и агрессии.
Преимущества лечения в клинике доктора Шурова
Специалисты клиники доктора Шурова оказывают высококвалифицированную помощь людям, страдающим синдромом Аспергера. Обращаясь к нам, вы можете быть уверены — для диагностики и лечения будут использованы самые эффективные методики.
Лечение в клиники дает множество преимуществ:
Цены на диагностику и лечение синдрома Аспергера доступные. Точная стоимость консультации доктора, диагностики, курса лечения определяется индивидуально в зависимости от состояния пациента;
Заметили у ребенка или у себя проявления аутизма? Не затягивайте с диагностикой. Запишитесь на прием по телефону или через онлайн-чат.
Часто задаваемые вопросы
Синдром Аспергера — пожизненная патология. Своевременная диагностика и правильное лечение проводится для того, чтобы ребенок или взрослый человек научился жить с этим диагнозом, приспособился к социальным требованиям, нашел способ комфортно взаимодействовать с миром и окружающими людьми, избавился от повышенной тревожности, страхов, связанных с ощущением: “Я не такой”, “Я не понимаю людей, люди не понимаю меня” и другим деструктивными мыслями, которые могут возникать на фоне болезни.
Правильное и своевременное лечение дает благоприятный прогноз при синдроме Аспергера. Медикаментозная терапия, занятия с психотерапевтом, психологом, нейропсихологом, логопедом, специалистом по ЛФК, начатая в детстве, дает возможность хорошо адаптироваться к обществу, снизить интенсивность симптомов настолько, что окружающие могут и не догадываться о проблеме. Но, главное — сам человек чувствует себя намного комфортнее.
Особенность патологии в том, что люди с синдромом Аспергера обладают сохранным интеллектом, часто намного выше среднего. Внешне они тоже мало чем отличаются от обычных людей. Но стать полностью нормальными в своем поведении они не могу. Зато без лечения могут “провалиться” на уровень, очень близкий к ярко выраженному аутизму. Это значит, что при физических, эмоциональных сенсорных перегрузках могут возникать приступы паники, истерики. Человек может замкнуться в себе, погрузиться в глубокую депрессию или испытывать приступы ярости, агрессии.