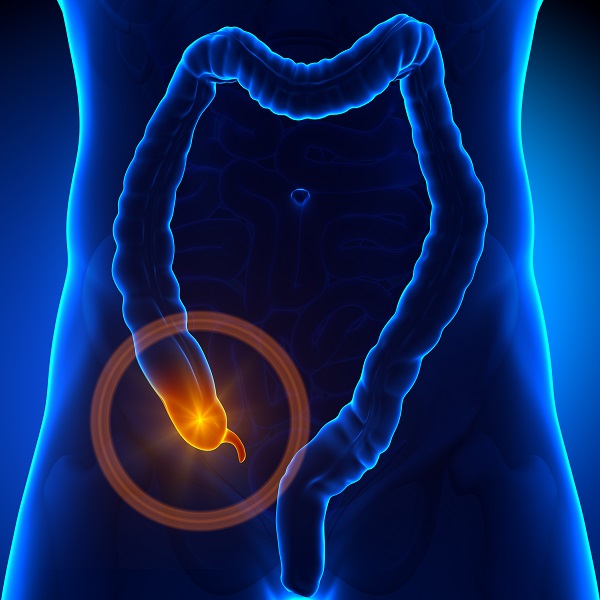
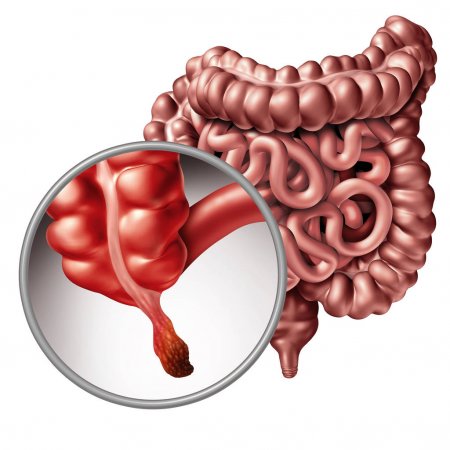
Что такое спайки после аппендэктомии
Целью работы является оптимизация лечебной тактики у больных острым аппендицитом путем прогнозирования и профилактики развития послеоперационных внутрибрюшных сращений.
Материал и методы. В работе представлен анализ исходов лечения 144 больных острым аппендицитом, находившихся на лечении в хирургическом отделении ГБУЗ «Городская клиническая больница № 2» г. Ставрополя.
Критерий исключения из исследования: больные острым аппендицитом, осложненным распространенным перитонитом.
Для ускоренного восстановления после операций (Fast-Track surgery) мы применяли комплекс мер в пред-, интра- и послеоперационном периодах, которые уменьшали сроки реабилитации больных, а также снижали вероятность развития внутрибрюшных спаек.
По половому и возрастному признакам наблюдаемые больные распределились следующим образом: мужчин было 46 (31,9%), женщин – 98 (68,1%). Подавляющее число пациентов находились на лечении в трудоспособном возрасте (20-39 лет) – 84 (58,3%) пациента.
При анализе форм острого аппендицита выявлено, что среди 144 пациентов преобладали больные с флегмонозной формой заболевания – 98 чел. (68,0%), катаральная форма заболевания наблюдалась у 27 (18,8%), гангренозная – у 19 больных (13,2%).
В связи с тем, что в развитии послеоперационного спаечного процесса в брюшной полости большое значение имеют сопутствующая патология, фенотипические проявления соединительнотканной дисплазии и тип ацетилирования [4; 5], нами проведен анализ этих данных у изучаемых пациентов.
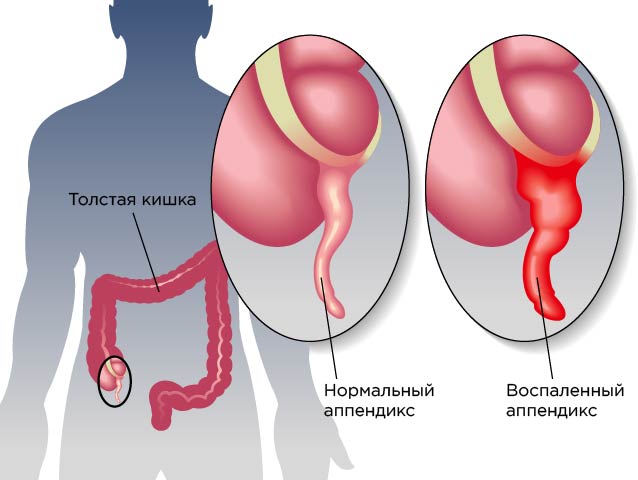
Спайки после аппендицита
Аппендицит — это воспаление червеобразного отростка слепой кишки (аппендикса).
В популяции частота развития аппендицита превышает 5%. Чаще он отмечается у подростков, но может регистрироваться в любом возрасте.
Операция по удалению воспаленного аппендикса (аппендектомия) – самая распространенная в абдоминальной хирургии и составляет 25% среди всех экстренных операций.
Основной причиной развития аппендицита является – закупорка аппендикса из-за:
Клинические и лабораторные признаки аппендицита
Острая боль в животе — самый яркий и частый симптом при аппендиците.
Клиническая картина острого аппендицита развивается в течение 4-48 часов.
Классические симптомы острого аппендицита включают:
К сожалению, классические проявления встречаются менее, чем у половины пациентов с аппендицитом.
Наблюдается вариабельность симптоматики аппендицита. Боль может не иметь локализованного характера, может быть размытой или, в редких случаях, отсутствовать, особенно у детей.
У пожилых и беременных нередки атипичные проявления: в меньшей степени выражены боль и местная болезненность.
В анализе крови повышение числа лейкоцитов может наблюдаться не с первых часов заболевания.
Острый аппендицит может маскироваться под пищевую инфекцию, что может привести к промедлению, позднему обращению в хирургический стационар и, как следствие, развитию опасного осложнения – перитонита.
При малейшем подозрении на аппендицит необходимо срочно обратиться к хирургу.
Диагностика острого аппендицита
Диагностика острого аппендицита может быть затруднительна. Хирург учитывает жалобы пациента, данные клинического осмотра, лабораторных методов исследования. Учитывая вариабельность проявления заболевания нередко требуются дополнительные методы исследования:
Необходимо отметить, что для постановки диагноза острый аппендицит информативность ультразвукового исследования ограничена, но имеет большее значение для дифференциального диагноза с другими заболеваниями брюшной полости и полости малого таза (особенно у женщин).
Компьютерная томография не всегда доступна для выполнения в экстренном режиме, но неоценима для дифференциальной диагностики, особенно у пациентов с ожирением или атипичной локализацией червеобразного отростка.
МРТ брюшной полости для диагностики аппендицита проводят только у беременных, которым противопоказаны методы исследования с использованием ионизирующей радиации.
Иногда даже после полного обследования трудно с уверенностью поставить диагноз острого аппендицита и подтвердить необходимость аппендектомии. Поэтому необходимо динамическое наблюдение за клинической картиной, за лабораторно-инструментальными показателями.
В крайнем случае с целью уточнения диагноза проводится диагностическая лапароскопия. Преимущество диагностической лапароскопии в том, что при подтверждении диагноза сразу выполняется операция по удалению аппендикса.
До внедрения лапароскопии в рутинную хирургическую практику частота диагностических ошибок при остром аппендиците была довольно велика 15-25%. Особенно часто в группу диагностического риска попадали женщины фертильного возраста и беременные. У женщин репродуктивного возраста симптомы острых гинекологических заболеваний, особенно воспалительной природы, проявляются сходным образом с острым аппендицитом, что может привести к гипердиагностике аппендицита и удалению малоизменённого аппендикса.
Классификация клинических форм острого аппендицита
Острый аппендицит подразделяют на формы, являющиеся последовательными стадиями развития патологического процесса:
Осложнения острого аппендицита
Если острый аппендицит вовремя не диагностирован и не прооперирован, то возможно развитие следующих осложнений:
Инфильтрат вокруг аппендикса или его перфорация могут привести к развитию периаппендикулярного абсцесса (скопление осумкованного инфицированного выпота (гноя) вокруг червеобразного отростка) или разлитому гнойному перитониту (инфицирование всей брюшной полости).
Если имеет место перфорация червеобразного отростка, то тяжесть состояния пациента ухудшается, возрастает риск смертности (около 1%).
Основная причина разрыва аппендикса — задержка с диагностикой и хирургическим вмешательством.
Лечение острого аппендицита
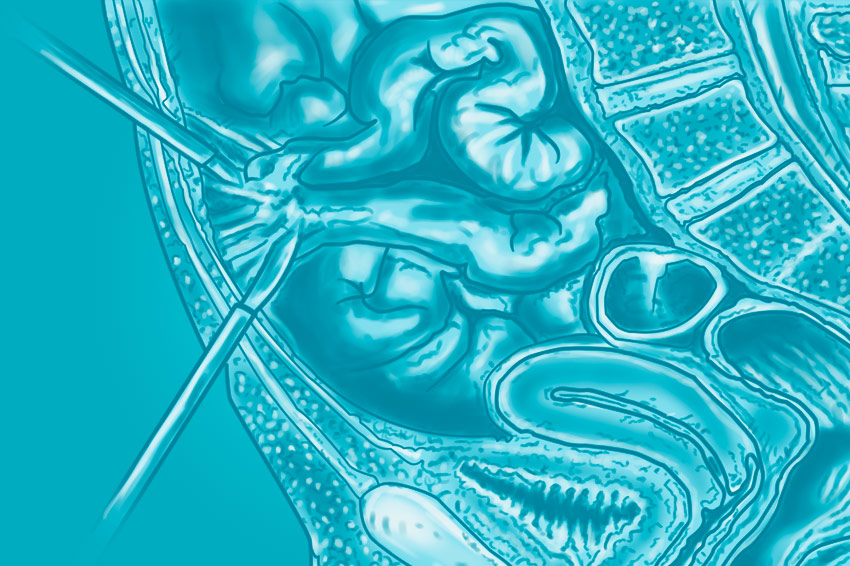
Лечение острого аппендицита подразумевает хирургическое удаление аппендикса (аппендэктомию) открытым (разрез брюшной стенки) или лапароскопическим методом.
В случае диагностики острого аппендицита в ходе лапароскопии, при отсутствии осложнений, проводится лапароскопическая аппендэктомия.
Если в ходе лапароскопии обнаруживается разлитой перитонит или неудобное, нетипичное расположение аппендикса, то проводится аппендэктомия открытым способом.
Осложнения после аппендэктомии
Любое хирургическое вмешательство имеет риск осложнений. Частота осложнений после аппендэктомии составляет от 2,1% до 4,6%.
Ранние осложнения после аппендэктомии могут быть связаны с гнойно-воспалительными процессами в брюшной полости.
Чем более поздно от начала появления симптомов проведена аппендэктомия, тем выше вероятность гнойно-воспалительный осложнений.
Поздние осложнения преимущественно связаны со спаечным процессом в брюшной полости, развившимся после перенесённого заболевания и хирургического лечения.
Степень выраженности спаечного процесса после аппендэктомии зависит от клинической формы аппендицита, при которой он был прооперирован, наличия/отсутствия осложнения острого аппендицита, протекания послеоперационного периода и реактивности организма.
Спайки, образовавшиеся после аппендэктомии, могут «пережать» петлю кишечника и спровоцировать развитие острой кишечной непроходимости.
Острый аппендицит, осложнённый перитонитом, может стать причиной трубно-перитонеального бесплодия у женщин вследствие развития спаечного процесса в области малого таза.
В литературных обзорах указывается, что до 40% случаев острой кишечной непроходимости возникает после перенесенной пациентом аппендэктомии.
Профилактика развития спаек после аппендэктомии
Профилактика спаечного процесса после аппендэктомии начинается ещё до проведения операции.
Затягивание хирургического лечения приводит к более выраженным воспалительным изменениям в аппендиксе и увеличивает риск гнойно-воспалительных осложнений. Важно провести аппендэктомию на флегмонозном этапе, не доводя до развития гангренозной формы и осложнений.
При неосложнённой аппендэктомии есть дополнительная возможность провести профилактику спаечного процесса с помощью применения противоспаечного барьера. Наиболее целесообразно применять барьер в виде геля, который позволяет обволакивать сложные анатомические образования брюшной полости. Гиалуроно-содержащий противоспаечный гель Антиадгезин, помимо барьерных, обладает дополнительными свойствами: способствует лучшей регенерации тканей.
Перед завершением операции аппендэктомии для профилактики спайкообразования хирург обрабатывает противоспаечным гелем поверхность слепой кишки, париетальную брюшину правой подвздошной области, а у женщин дополнительно наносит гель в область правых придатков.
В случае развития осложнений острого аппендицита противоспаечные барьеры не применяют, так как тактика ведения раны у таких пациентов иная: промывание брюшной полости растворами, оставление дренажа для оттока содержимого из раны.
После аппендэктомии пациенту назначается:
Обсуждайте с Вашим хирургом вопросы профилактики спаек до операции.
Убрать спайки после операций в кабинете остепата: эффективность и результаты
Миллионам людей хоть раз, но назначались и проводились различного рода операции. Плановые или экстренные в большинстве своем проходят успешно, и после пациентам удается вернуться к привычной жизни и забыть о пережитом. Но лишь на время. Любая операция, даже лапароскопическая, серьезный воспалительный процесс или травма связаны с последствиями и одно из них – спаечная болезнь.
Сложность заключается в том, что в качестве лечения, нередко врачи предлагают именно хирургическое вмешательство, а это снова приводит к формированию спаек, так и замыкается порочный круг. Но есть хорошая новость, остеопаты клиники «Качество Жизни» при помощи мягких техник помогут предотвратить развитие спаечного процесса, и даже улучшить состояние, если спайки уже сформировались. Врачи клиники напоминают, что наиболее эффективно лечение вскоре после проведенного оперативного вмешательства, поэтому не стоит откладывать визит.
Механизм формирования спаечной болезни
Серозная оболочка покрывает каждый внутренний орган. Она необходима для их нормального скольжения и функционирования, и это движение человек не чувствует. При механическом повреждении внутренних органов, например, в ходе операций или травм, нарушается целостность этих оболочек, они повреждаются.
Организм – система продуманная и защищающая себя, обладающая большим компенсаторным запасом. В стремлении восстановиться, защититься, он запускает процесс замещения поврежденного участка. И образуются волокна соединительной ткани, которые стягивают органы, а это препятствует их нормальному скольжению. Как раз эти образующиеся перетяжки называются спайками.
Каждый внутренний орган имеет собственные связки, которые фиксируют их на своем месте, в норме они гибкие и эластичные. Это и обеспечивает нормальный уровень подвижности органов. Но травмы, воспалительные заболевания, операции – это основные причины изменений этих связок. Они могут стать толще, неравномерно плотными. Как раз из-за этого смещаются органы и анатомические структуры. И в этой области формируется участок избыточного напряжения.
Со временем спаечный процесс способен разрастаться и не эластично связывать несколько органов, тканей и анатомических структур. В зависимости от места их формирования появляются симптомы, которые маскируются под заболевания. Например, если это произошло в грудной полости, то пациентов беспокоят боли в грудном отделе позвоночника, которые ошибочно связывают с кардиологическими заболеваниями. Но вот обследование у врача, назначенное им лечение не приносит облегчения, симптомы сохраняются, ведь истинная причина не была определена правильно.
Спаечный процесс может формироваться и в области малого таза у женщин. А причина – операции в анамнезе: искусственное прерывание беременности, удаление женских репродуктивных органов или же это могут быть серьезные воспалительные процессы.
Причины и симптомы спаечной болезни
Если говорить о причинах, то спайки могут образовываться при раздражающем и травмирующем факторе, действующем в грудной клетке, брюшной полости, органах малого таза и шейного отдела. Этим травмирующим фактором могут стать:
• Воспалительные процессы
Которые могут повреждать серозные оболочки органов, здесь и формируются спайки. В грудной полости спровоцировать спаечный процесс может плеврит, в брюшной – перитонит и др.
• Операции
Любая операция подразумевает повреждение серозной оболочки, и на внутренних органах скапливаются сгустки фибрина. В норме уже через пару дней они рассасываются благодаря ферменту плазмину, но. Оперативное вмешательство связано с недостаточным кровоснабжением тканей в оперируемой области, а также другими факторами и этого фермента может оказаться недостаточно, так и образуются спайки.
• Травмы
Механизм формирования спаек схож с таковым при операции. При повреждении серозных оболочек происходит выпот фибрина, а недостаточная активность ферментов приводит к формированию спаечной болезни.
Симптомы спаечной болезни напрямую зависят от того, где именно она образовалась. Например, спайки, сформированные в плевральной полости, приводят к частым респираторным инфекциям, одышке, пациенты страдают от повышенной утомляемости, снижения работоспособности и со временем это состояние только прогрессирует. И тот объем дел, что раньше не вызывал усталости, со временем становится невыполнимым. Известно, что спайки, образованные в этой области, приводят к ощущению дискомфорта в сердечной области, упорному кашлю, который не поддается медикаментозной терапии.
Если говорить о спаечном процессе, образующегося в области брюшины и всех прилегающих органов, то это приводит к деформации петель кишечника, что механически затрудняет процесс пищеварения, нарушается питание стенок кишечника. В тяжелых случаях это может привести даже к гибели участка кишечника.
Если говорить о жалобах при спаечной болезни, то они следующие:
• боль различной степени выраженности, она усиливается при физической нагрузке или нарушении питания. Боль носит спастический характер;
• хронические запоры, которые связаны с нарушениями моторной функции кишечника из-за деформации петель;
• частые вздутия живота;
• потеря веса, что объясняется нарушением всасывающей функции кишечника.
Если спайки образуются в малом тазу, жалобы еще более разнообразные:
• острая боль, которая усиливается при пальпации живота, однако она может возвращаться периодически или же не беспокоить вовсе;
• возможна тошнота, вплоть до рвоты;
• нарушения со стороны пищеварительного тракта;
• бесплодие, хронический аднексит, сбои менструального цикла, болезненные ощущения во время полового акта и др.
Спаечная болезнь: последствия
В норме внутренние органы подвижны, но сформированные рубцы и спайки препятствуют этой подвижности, что нарушает их функциональную подвижность и работу.
Кроме последствий непосредственно для органов, при спайках нарушается работа близлежащих структур. И последствия могут быть весьма печальными и серьезными: в органах малого таза может развиваться бесплодие у мужчин и женщин, простатит у мужчин, колит, ограничения подвижности в суставах.
Известны случаи, когда спайки не проявляют себя, не доставляют выраженного дискомфорта. Однако в 99% случаев при спайках формируется выраженный болевой синдром, но определить причину боли сложно, да и лечение оказывается малоэффективным.
При спайках в брюшной полости может ограничиваться подвижность позвонков, изменяется нагрузка на различные отделы позвоночника, так и формируются межпозвонковые грыжи. Еще одни возможный вариант развития событий – формирование идиопатического сколиоза.
Основные задачи при лечении спаек
При спаечном процессе пациентам предлагают консервативное либо хирургическое лечение. И главная задача последнего метода лечения – рассечь образовавшуюся спайку, обеспечить физиологическую подвижность органов. Чаще операция проходит лапароскопически, но может образоваться новая спайка, ведь это закономерная реакция.
Все же в некоторых случаях, например, кишечной непроходимости, вызванной спайками, именно хирургическое вмешательство – это единственная возможность помочь пациенту, иначе последствия могут быть фатальными и очень опасными.
Преимущества остеопатического лечения
Стоит сразу отметить, что при остеопатическом лечении спаек или рубцов полностью избавиться от них невозможно. Различные методики позволяют лишь сделать их более эластичными, мягкими. Если спайка стала податливой, она уже не сдерживает физиологическую подвижность органов, следовательно, риски сводятся к минимуму. Лечить может исключительно врач с большим опытом.
Мягкие и щадящие методики не вызывают побочных эффектов, могут проводиться у пациентов всех возрастов. Практически отсутствуют противопоказания и по состоянию здоровья.
В ходе остеопатического лечения оказывается бережное воздействие на внутренние органы, удается восстановить их нормальное положение, подвижность. Высвобождаются защемленные нервы, что позволяет избавиться от боли, скованности движений. Освобождение кровеносных сосудов нормализует питание тканей.
Остеопат не только устранит натяжение связок, но и придаст спайкам эластичность. Это предотвратит развитие последствий для организма.
Остеопат не может убрать застарелую спайку, на это способна лишь хирургия. Однако врачу под силу вернуть подвижность и функционирование внутренних органов даже со спайками. Уже через несколько сеансов отмечается значительное улучшение состояния, устранение неприятных симптомов.
Предотвратить спаечный процесс: возможно ли?
После операции следует процесс реабилитации и восстановления. И одна из ее задач – противостояние спайкам. Нужно сделать все, чтобы они не образовались. Достичь цели можно несколькими способами.
Но главное – возможный отказ от оперативного вмешательства и если это невозможно, то по возможности использовать лапароскопические операции. Таким образом, вероятность их формирования несколько ниже.
Уже сразу после операции рекомендована лечебная гимнастика, еще находясь в постели, пациентам рекомендовано начать дыхательную гимнастику под наблюдением врачей. В дальнейшем план лечебной гимнастики определяется индивидуально, и это зависит от состояния пациента, вида проведенной операции и ее методики, и, конечно, как она прошла – были ли осложнения.
Остеопаты клиники «Качество Жизни» проведут комплексную работу по диагностике и устранению патологического процесса. Последовательная работа от причины к следствию позволит добиться положительных результатов, и, во многих случаях, отказаться от оперативного вмешательства.
Спайки в кишечнике
Спайки кишечника — это тяжи соединительной ткани, которые, прорастая, связывают петли кишечника между собой и/или с другими органами брюшной полости и таза. Спайки серьезно нарушают функцию кишечника, могут приводить к завороту, уменьшению просвета кишки и, как следствие, к кишечной непроходимости.
В норме, при восстановлении любой поврежденной ткани образуются фибриновые нити, но впоследствии включается механизм рассасывания. Спайки в кишечнике образуются, когда рассасывания не происходит, или оно неполноценное. Нити уплотняются, прорастают дальше в органы и ткани, ограничивают подвижность кишечной трубки.
Классификация
Кишечные спайки классифицируются по степени прочности и некоторым морфологическим характеристикам. Шкала оценки выраженности спаечного процесса выглядит следующим образом:
Основные причины, вызывающие кишечные спайки
Самая частая причина – это оперативное вмешательство с рассечением брюшины (при лапароскопическом методе осложнения в виде спаечных процессов гораздо ниже, чем при открытой операции).
Сахарный диабет, нарушение свертываемости крови, инфекционные заболевания, частые оперативные вмешательства также повышают риск образования спаек.
Диагностика
Лабораторных тестов на определение спаечных процессов нет. Для установления диагноза проводятся клинические исследования:
Способы лечения
Основной вектор действий при лечении спаек в кишечнике – это возвращение нормального расположения и функциональности кишечных петель путем разъединения спаек и удаление сильно пострадавших участков. Проводится хирургически – открытым или лапароскопическим методами.
Рыхлые спайки разъединяются тупым способом, а более плотные и васкуляризированные при помощи инструментов с последующим наложением швов. При необратимом повреждении участка кишечника спайками этот конгломерат удаляется полностью, а стенка сшивается с максимальным сохранением анатомической формы. Могут также иссекаться и участки затронутых поврежденных органов.
Незаменимым в лечении кишечных спаек является применение назоинтестинального зонда. Основная задача применения этого метода – расправление, ликвидация непроходимости, восстановление нормального кровообращения в стенке кишечника. Применение зонда ускоряет процесс заживления, стимулирует возвращение моторики и прочих функциональных способностей пострадавшему кишечнику. Вводится зонд во время операции совместно хирургом и анестезиологом через носоглотку, пищевод, в полость желудка, 12-перстную кишку и непосредственно в кишечник. Он причиняет некоторый дискомфорт пациенту, но ускоряет выздоровление. Обычно ставится на 3-5 дней. Максимум 7. Решение о снятии принимает лечащий врач на основании наблюдения и результатов клинических исследований.
Последствия спаечного процесса
Нарушение режима питания, предписанного врачом, малоподвижный образ жизни, неконтролируемый приём лекарственных препаратов – все это может спровоцировать новые патологические очаги.
Почему важно при первых симптомах обращаться к врачу
Спаечная болезнь опасна и зачастую протекает незаметно, пока не разовьется в труднообратимую патологию. Если в анамнезе были операции, травмы живота, врожденные аномалии кишечника, пупочная грыжа, то не надо стесняться запоров, вздутий и других деликатных признаков болезни. Не стоит уповать и на народные средства – в случае со спайками они лишь ненадолго уберут симптомы и дадут время тяжам прорасти еще глубже.
Юсуповская больница оказывает полноценный цикл медицинских услуг, включая, стационарное лечение, обследование, хирургию и реабилитацию. Предусмотрены диагностические процедуры любого уровня сложности. К каждому пациенту предусмотрен индивидуальный подход, что гарантирует положительную динамику в лечении.
Для записи на первичный прием к специалисту позвоните по указанным на сайте телефонам или заполните стандартную форму в онлайн-режиме, оставив контактные данные для обратной связи.
Спаечная болезнь
Спаечная болезнь — это понятие, употребляемое для обозначения патологических состояний, связанных с образованием спаек в брюшной полости при ряде заболеваний: травматических повреждениях внутренних органов, в том числе и оперативная травма. В большинстве случаев спаечная болезнь является неизбежным браком именно хирургии, а не хирурга. Так как хирург спасая больного от одного смертельного заболевания вызывает у пациента новое заболевания брюшной полости. По мере развития брюшной хирургии, многие хирурги при повторых лапаротомиях, стали замечать наличия склеивания между собой органов брюшной полости. До этого времени такие склеивания хирурги отмечали после воспалительных процессов в животе, после проникающих ранениях. Много внимания возникновению спаек брюшной полости после операций уделил Пайр. В 1914 году Пайр опубликовал 157 случаев спаек брюшной полости после различных оперативных вмешательств. И он впервые поставил вопрос о необходимости профилактики развития спаек. В дальнейшем эту проблему изучали: Нобль, В. А. Оппель, Дедерер, Блинов. И до настоящего времени вопрос о спаечной болезни не потерял своей актуальности.
Содержание статьи
Цены на услуги
Первичный приём гинеколога + УЗИ (оценка жалоб, сбор анамнеза, осмотр на гинекологическом кресле, УЗИ малого таза, консультация)
Повторный приём гинеколога
УЗИ малого таза у женщин (полость матки, яичники)
Для понимания возникновения спаек брюшины необходимо знать строение брюшины: гистологическое строение брюшины довольно сложно, она включает ряд морфологически разных слоев, неоднородного строения. Самым поверхностным слоем является мезотелий — в физиологических условиях происходит непрерывная смена клеток мезотелия. В брюшной полости всегда имеется жидкость, которая выделяется в определенных участках брюшины путем ультрафильтрации из сосудов.
Благодаря движениям диафрагмы и перистальтики жидкость свободно передвигается в брюшной полости и попадает в участки брюшины, где она всасывается. Наличие жидкости в брюшной полости в значительной степени облегчает перистальтические движения кишечника и устраняет трение между серозными оболочками органов брюшной полости.
Причины возникновения спаечной болезни:
Все эти причины ведут к образованию плоскостных или тяжевых спаек, которые могут быть причиной развития острой кишечной непроходимости. Все эти причины дают повод к развитию спаечной болезни, которая иногда протекает с клиникой ОКН. Некоторые авторы трактуют спаечную болезнь как обязательное присутствие ОКН, но это не так. Основной причиной образования спаек является травма брюшины.
С первой минуты на месте повреждения брюшины появляются серозно-фибринозный экссудат, в котором находятся различные клеточные элементы. Из экссудата выпадет фибрин, и поврежденная поверхность брюшины покрывается фибрином. В концу 2-х суток на брюшине можно наблюдать нежные фиброзные образования. При соприкосновении поврежденных участков брюшины происходит их склеивание за счет нитей фибрина. Однако в дальнейшем, при неглубоком повреждении брюшины подобные отложения фибрина могут подвергаться рассасыванию и склеившиеся поверхности под влиянием перистальтики могут разойтись. Если повреждение брюшины было более глубоким, захватывало слои глубже пограничной мембраны, то заживление брюшины происходит по типу вторичного натяжения.
В этих случаях на поверхности дефекта брюшины образуется хорошо васкуляризованная грануляционная ткань, между нитями фибрина появляются коллагеновые волокна, располагающиеся соответственно направлению натяжения. В спайках появляются многочисленные анастомозы венозных сосудов и нервные волокна. Возникшие таким образом спайки рассасыванию не подвергаются. Особенно мощные спайки образуютсяч при повреждении париетального и висцерального листков брюшины и контакте раневых поверхностей. После операционной травмы серозные поверхности с поврежденным мезотелиальным слоем в ряде случае могут прилежать одна к другой, а возникающие послеоперационный парез кишечника поддерживает непосредственное соприкосновение этих поверхностей, что дает возможность в течение 2-3 суток спокойно развиваться процессу развития спаек. Возникшие на 3-е сутки перистальтические движения кишок уже не в состоянии разъединить склеившиеся поверхности и спайки становятся стойкими и прочными.
Спайки и сращения в брюшной полости могут развиваться и в результате воспальтельных процессов в брюшной полости. Одной из основных причин здесь является острый гнойный перитонит. Хронический воспалительный процесс — туберкулез, также может вызывать спаечный процесс. При остром гнойном перитоните в брюшной полости скапливается гной, париетальная брюшина (и особенно висцеральная) резко обухает, делается отечной, поэтому мезотелий брюшины даже при действии небольшой травмы легко слущивается, обнажается глубжележащие слои брюшины.
Наличие воспалительного процесса в брюшной полости ведет к прекращению перистальтики, благодаря чему участки кишечных петель могут длительное время соприкосаться между собой и тем самым создавать условия для склеивания. Кроме того откладывающийся фибрин также может вызывать склеивание. Большой сальник (полицейский брюшной полости) припаивается к воспаленной брюшине петель, вызывая в дальнейшем образование тяжевых спаек.
Сальник опутывает кишечные петли, что ведет к образованию конгломератов кишечных петель. Чаще всего при острых перитонитах спайки образуются в нижних отделах, так как экссудат скапливается именно там. В большинстве случаев, после разлитого гнойного перитонита наблюдается склеивание петель тонкой кишки между собой.
Хронический туберкулезный перитонит: могут возникать тяжевые и плсокостные спайки, иногда образуются целые конгломераты кишок, которые трудно поддаются разъединению. В образование спаек большую роль играет сальник, который спаивается с туберкулезными бугорками на серозе кишечника, возникающие различного рода конгломераты кишечных петель дают повод к развитию ОКН, и при туберкулезном перитоните хирург иногда вынужден проводить хирургическое вмешательство по экстренным показаниям.
Наличие инородных тел в брюшной полости. Даже лечебные препараты усиливали образование спаек. Определенное значение имеет попадание мельчайшего порошка талька, который попадая на брюшины ведет к образованию гранулем на брюшине. В этом случае тальк оказывает не только механическое, но и химическое воздействие — в этих местах возникает асептический воспалительный процесс, имеющий хронический пролиферативный характер.
Экспериментальные исследования показали, что после внесения талька в брюшную полость в ней развиваются широкие плоскостные спайки между сальником и париетальной брюшиной, и плоские спайки между петлями тонкой кишки.
Хирурги должны всегда об этом помнить, так как в большинстве хирургических клиник при надевании перчаток широко пользуются тальком: никогда нельзя одевать перчатки вблизи операционного поля, надо менять перчатки когда они рвуются.
При наложении лигатур на сосуды, кишку и др остается шовный материал, который является также инородным телом. Особенно в этом отношении нежелателен кетгут, вместо применяют капрон, лавсан.
Вызывает повышение образования спаек введение в брюшную полость лекарственных средств. Раньше широко использовалась методика оставления микроирригатора в брюшной полости для введения антибиотиков. Однако сейчас это считается не вполне целесообразным: вокруг микроирригатора через 1-2 суток образуется слипание брюшины и образование канала, и антибиотики не попадают в брюшную полость. Тем более что воздействие антибиотиков на объект идет путем всасывания его в кровь, а затем уже воздействия. Местное введение антибиотиков — это спорный момент.
По мнению большинства хирургов спайки, возникшие после глубокой травмы брюшинных покровов вероятно всего не рассасываются, а происходит их перестройка. Спайки, возникающие на фоне острого воспалительного процесса в каком-либо участке брюшной полости у ряда лиц подвергаются обратному развитию.
О возможности рассасывания воспалительных спаек говорит факт рассасывания аппендикулярного инфильтрата. Если в период острого воспалительного процесса инфильтрированный сальник спаивается на большом протяжении с аппендиксом и прилежащими петлями кишок, то после рассасывания инфильтрата часто остаются очень небольшие спайки сальника с отростком, а все остальные спайки рассасываются.
Из этих наблюдений сделали вывод, что в ближайший период после выздоровления от гнойного перитонита, есть смысл применять различные физиотерапевтические процедуры, вызывающие рассасывание спаек. Применение этих процедур в более позднем периоде, когда уже спайки сформированы будет малообосновано.
Спаечный процесс развивается главным образом после операций, производимых в нижних отделах брюшной полости, и после аппендэктомий, что по всей видимости следует объяснить большей частотой этой операции. Чаще всего спаечный процесс после лапаротомии развивается у больных в возрасте 20-30 лет, поэтому показания к оперативному вмешательству в этом возрасте, особенно у женщин, должны ставиться весьма обоснованно. Напрасно, прозведенная аппендэктомия в этом возрасте, может дать развитие спаечной болезни. Поэтому профилактические аппендэктомии являются не обоснованными.
Развитие спаечной болезни в значительной степени зависит и от конституции организма. В некоторых случаях после одной лапаротомии развивается значительное количество спаек, в других случаях после ряда лапаротомий спайки не образуются.
Масштабы спаечного процесса могут быть разными: от тотального до образования отдельных тяжей, фиксированных в двух точках. Как правило, спаечный процесс больше выражен в зоне операции. Часто петли кишок припаиваются к послеоперационному рубцу, или фиксируются к стенкам послеоперационного грыжевого мешка.
Поэтому когда идет операция по поводу вентральной послеоперационной грыжи, особенно ущемленной, то здесь очень легко при раскрытии грыжевого мешка повредить раздутые петли кишок.
Записаться на прием
Клиника спаечной болезни
Образовавшиеся в брюшной полости спайки, независимо от причины их возникновения вызывают расстройство нормальной кишечной перистальтики, что приводит к затруднению опорожнения содержимого кишечных петель, обусловливает появление болевых ощущений в животе, возникновение запоров. Вздутие кишечных петель создает натяжение фиксированного сальника, что также дает повод к появлению болей. При натяжении спаек, имеющиеся в них нервы, также могут способствовать усилению болей. Иногда спайки создают перетяжку кишечной петли, и вызывают ОКН. Благодаря тому, что спаечный процесс может располагаться в различных участках брюшной полости, то вовлекаться в нее могут различные органы.
Учитывая жалобы больных можно выделить две клинические формы спаечной болезни:
Болевые ощущения при спаечной болезни зависят с одной стороны от раздражения нервного аппарата кишечных петель, а с другой стороны раздражения нервных элементов. При спаечной болезни у больных могут наблюдаться боли в различных участках живота, в зависимости от локализации спаек, но основной жалобой больного будут боли в животе. В этой группе можно встретить больных с относительно спокойным течением этого заболевания — в анамнезе у них имеются указания на 1-2 лапаротомию.
Многие больные начинают агграивароть из-за привыкания к наркотическим препаратам. Боли в животе могут быть небольшими, ноющего характера, в большинстве случаев это боли постоянные, иногда периодически усиливаются. Усиливаются боли часто при физическом напряжении, при погрешностях в диете.
Усиление болевого синдрома заставляет больных прибегать к применению грелок, после чего боли уменьшаются, проходят совсем. Наряду с болями в животе у больных появляются диспептические явления: тошнота, запоры, вздутие и др. Больные такого типа не теряют трудоспособность, но постоянно ноющие боли заставляют их часто обращаться в поликлинику. Назначение физиотерапевтических процедур в виде диатермии, ионофореза улучшает состояние, снижает болевой синдром. Больным можно применять ГБО, серные грязевые ванны, что приносит не некоторое время облегчение.
У ряда больных на фоне постоянных болей в животе периодически появляются сильные болевые приступы, требующие введения наркотиков. Во время таких приступов больные попадают в стационары, где подвергаются новой лапаротомии. Появление сильных болевых приступов бывает связано с большим физическим напряжением больного или с употреблением большого количества пищи, после нервных расстройств.
Больные при часто повторяющихся приступах болей становятся раздраженными, у них развивается психастения, теряют в весе, снижается аппетит, нередко делаются наркоманами. Часто эти пациенты резки, грубы, трудоспособность их как правило снижена. Контакт с таким больным довольно труден. При объективном исследовании определяют несколько послеоперациооных рубцов, при пальпации вне приступа живот мягкий, как правило, безболезненный; во время болевого приступа в отдельных отделах живота определяется резкая болезненность, может быть напряжение мышц. Различные обезболивающие, физиопроцедуры дают лишь временное облегчение.
Сальник иногда спаивается с послеоперационным рубцом на передней брюшной стенке и это нередко привиодт к болевым ощущениям. Натяжение сальника, прикрепленного к рубцу значительно усиливает боли при разгибании тела кзади. Если больного попросить нагнуться вперед то боли уменьшаются. При наличии положительного симптомы натяжения сальника больные подлежат оперативному вмешательству, цели которого — отсечение большого сальника и его резекция.
При спаечной болезни с периодически повторяющимися приступами ОКН наряду с болями в животе и запорами наблюдается приступы острой кишечной непроходимости с типичной клинической симптоматикой: схваткообразные боли в животе, рвота, нарушение отхождения газов, вздутие живота, на брюшной стенке — послеоперационные рубцы, при пальпации определяется некоторое напряжение мышц живота, болезненность в местах вздутия (П. Н. Напалков говорил: «кишка стоит колом»). Больные при этих состояниях возбуждены, определяется симптом Валя, при легком толчке выявляется шум плеска — симптом Склярова.
Перистальтику кишок из-за наличия рубцов на брюшной стенке обычно наблюдать не удается. Печеночная тупость может быть оттеснена раздутыми кишечными петлями. При аускультации определяется кишечные шумы различной интонации. При исследовании прямой кишки ничего типичного может и не быть: иногда ампулла может быть раздута, иногда спавшейся (симптом обуховской больницы появляется довольно поздно).
При рентгеновском исследовании определяются чаши Клойбера, при выраженном спаечном процессе чаши Клойбера не перемещаются в различных положениях — симптом фиксации. У подобного рода больных довольно часто явления непроходимости купируются после применения обычных мероприятий: грелка, очистительная клизма, но если мы не можем исключить полностью ОКН, нам необходимо пронаблюдать больного в динамике — рентгенологически проследить пассаж бариевой взвеси по ЖКТ. Обычно при поступлении больного с неясной клиникой ОКН больным делается обзорная рентгенограмма брюшной полости и после этого они выпивают около 200 мл бариевой взвеси и с интервалом в 3 часа больным выполняется рентгенограмма брюшной полости. Для ускорения продвижения бария иногда взвесь делают на очень холодной воде (так как холодная вода усиливает перистальтику).
У подобного рода больных часто явления непроходимости удается купировать и их выписывают, а через несколько дней они опять могут поступать. Такую непроходимость часто трактуют как динамическую кишечную непроходимость спастического характера. Применение седативных препаратов устраняет спазм кишки, тем самым восстанавливает ее проходимость. По данным многих авторов консервативное лечение у данной группы больных ликвидирует симптомы непроходимости в 75% случаев. Оперативное вмешательство при этом виде непроходимости без применения консервативных мероприятий будет ошибкой хирурга. Вместе с тем хирург стоит перед сложной задачей — нет ли в данном случае механической непроходимости, которая не ликвидируется консервативными мероприятиями. Здесь помогает исследование с барией.
Для ликвидации механической непроходимости необходимо оперативное вмешательство. Чем раньше применяется вмешательство тем лучше прогноз. Всегда надо помнить о возможности развития механической кишечной непроходимости при спаечной болезни. Для ликвидации механической кишечной непроходимости используется экстренное хирургическое вмешательство объем которого различен ( в зависимости от объема некроза кишки).
Дифференциальная диагностика механической и динамической кишечнойц непроходимости удается с обязательным применением рентгеновского исследования.
Клиника спаечной болезни при туберкулезном перитоните: как правило страдают молодые люди; больные могут прощупывать конгломераты кишок, во время приступа можно слышать громкую перистальтику, наступлению болей нередко прешествует травма живота, или резкое мышечное напряжение. Клиническая картина во время приступа напоминае острую кишечную непроходимость с характерными схваткообразными болями и другой симптоматикой. Некоторое несоответствие между имеющимися явлениями непроходимости с явно выраженным нарушением функции, и отсутствием перистальтики могут помочь в диагностике. Существенную помощь для распознавания оказывает присутствие в животе опухолевого образования с гладкой поверхностью и фиброзного осумкованного хронического перитонита — но не всегда это бывает.
Лабораторные данные не дают ничего патогномоничного для спаечной болезни: может быть ускорена СОЭ, при появлении болевого приступа может появиться лейкоцитоз, то же может наблюдаться при развитии острой кишечной непроходимости. Для установления диагноза спаечная болезнь необходимо провести рентгенологическое обследование ЖКТ, так как наличие лапаротомий в анамнезе еще не говорит о наличии спаек в брюшной полости. Лапароскопия до недавнего времени была противопоказана, так как велика опасность повреждения, но современные эндоскописты применяют лапароскопию при спаечной болезни.
Рентгенодиагностика основывается на обнаружении в полипозиционном исследовании различного рода деформаций, необычной фиксации, сращений с брюшной стенкой, изучают состояние рельефа слизистой, эластичность стенок кишок, особенно в зоне деформации: складки слизистой, хотя и деформируются, но в отличие от опухолевого процесса не обрываются. Для спаечного процесса не характерна ригидность стенки кишки которая характерна для злокачественной опухоли.
Консервативное лечение спаечной болезни: обычно спаечная болезнь имеет хроническое течение, лишь периодически дает приступы — обострение болей. Поэтому консервативное лечение в ремиссии видоизменяется при появлении болевого приступа. Болевой приступ при некоторой задержке газов можно купировать очистительной клизмой, тепло на живот, ведение спазмолитиков. В условиях стационара положительный эффект оказывает перидуральная блокада тримекаинов. Раньше широко применяли поясничные блокады по Вишневскому, однако
При наличии запоров рекомендуется употреблять пищу которая усиливает перистальтику кишок, но не слишком. Если запоры продолжаются следуем применять легкие слабительные, необходим регулярный прием пищи. Не следует употреблять пищу от которой может быть резкой вздутие живота — соевая пища, большое количество капусты, молока и т. д. Следует периодически применять физиотерапевтические процедуры — диатермию солнечного сплетения, парафиновые или озокеритовые аппликации на живот, ионофорез, можно рекомендовать грязелечение. Физиотерапевтические процедуры должны обязательно сочетаться с режимом питания. При несоблюдении пищевого режима физиотерапевтические процедуры малоэффективны. Следует избегать тяжелой физической работы, напряжения мышц усиливает боль. Соблюдая режим питания, следя за регулярным опорожнением кишечника, периодически применяя физиотерапевтические процедуры больные со спаечной болезнь могут жить сносно достаточно долго. Но нарушение такого режима жизни сразу же ведет к обострению спаечнойболезни.
Записаться на прием
Оперативное лечение спаечной болезни
Лечение является весьма трудной задачей — никогда нельзя быть уверенным в том, что лапаротомия, произведенная при спаечной болезни будет последней для больного и ликвидирует процесс, вызвавший спаечный процесс. Поэтому всегда стоит продумать целесообразность той или иной операции, составить четкий план на основании клинического обследования. Лишь в экстренных случаях надо отказаться от этой схемы. Вопрос о припаянности петель тонкой кишки к рубцу остается открытым. Поэтому при лапаротомии старый рубец иссекать не следует — разрез делают отступив от рубца на 2-3 см.
При разделении спаек кишок целесообразно использовать гидравлическую препаровку новокаином. Десерозированные участки стенок кишок необходимо тщательно ушивать. Припаянные участки сальника пересекать между наложенными лигатурами. В тех случаях, когда кишечные петли образуют очень спаенные конгломераты, и разделить их не представляется возможным необходимо наложить обходной анастомоз между приводящим отделом кишки и отводящим (как бы шунитровать), поскольку разделение этого конгломерата займет массу времени, а во-вторых вызовет дополнительную травму брюшину. Перед решением о плановом оперативном вмешательстве больные требуют качественного рентгенологического обследования. Во время операция освобождение кишечных петель из спаек довольно сложная задача, на которую по мнению Нобля уходит около 90% времени операции. В 1937 году Ноблем была предложена операция, которая получила названии энтеропликации кишки по Ноблю.
Сущность операции заключается в том, что после разделения спаек петли кишок укладывались горизонтально или вертикально и в зоне брыжеечного края сшивались между собой непрерывной нитью. Таким образом петли кишок были фиксированы в определенном положении, в дальнейшем они срастались между собой. Рецидивы кишечной непроходимости наблюдались после операции — 12-15%, поэтому к этой операции относились осторожно. Кроме того сшивание кишечных петель отнимает много времени, затем петли начинают хуже перистальтировать.
В 1960 году данный принцип операции был модифицирован Чальдсом и Филлипсом, которые предложили производить энтеропликацию не путем сшивания кишечных петель, а путем прошивания длинной иглой брыжейки тонкой кишки. Операция этим способом дает лучшую перистальтику, и дает более легкий послеоперационный период. Кроме того на эту операцию затрачивают меньше времени.
В 1956 году Уайтом и в 1960 году Дедером была предложена фиксация петель кишок эластичной трубкой, введеной в просвет кишки путем энтеростомии. Дедерер предлагал выполнять микрогастростому, через которую вводил на все протяжение тонкой кишки длинную трубку со множеством отверстий. Этот метод очень не плох в связи с тем что трубка являлась каркасом для петель кишок и петли были фиксированы и срастались в функционально выгодном положении. Но вскрытие полости желудка (Дедерер) или кишки (Уайтом) было неблагоприятно в отношении инфицирования брюшной полости. Однако при операциях по поводу кишечной непроходимости трубку проводят трансназально доводя ее практически до илеоцекального угла.
Трубка фиксируется к крылу носа, в дальнейшем по этой трубке не период пареза кишок отводят содержимое кишечника, в эту трубку можно вводить питательные вещества. Но в основном ее удаляют через несколько дней после операции, после надежного восстановления перистальтики, так как долгое удаление кишечного содержимого может вызвать электролитные
Профилактика
Профилактика спаечной болезни заключается в своевременной выполнении хирургического вмешательства при острых заболеваниях органов брюшной полости, без грубых действий, без остановления тампонов (существуют показания для установки тампонов — не остановленное кровотечение, при раскрытии гнойника в брюшной полости), используют трубки из арективных материалов. Важное значение имеет санация брюшной полости, которую нужно проводить с помощью электроотсоса, щадящими способами и лишь в труднодоступных местах осушают тампонами.
После перенесенного перитонита больной должен длительного находится под наблюдением хирурга. Очень рано после операции необходимо стимулировать перистальтику кишок этому способствуют постановка перидурального катетера, ГБО, прозерин, гипертонические клизмы. Для предотвращения возникновения спаек предложено введение антикоагулянтов, новокаина, преднизолона с новокаином. Доказано положительное влияние внутрибрюшного влияния фибринолизина с гидрокортизоном. Однако все эти методы не надежны. Экспертиза нетрудоспособности. Спаечная болезнь снижает трудоспособность, вызывая у них какую либо инвалидизацию. После операции больных направляют на ВТЭК. Чаще снижение трудоспособности позволяет определить им 3 группу инвалидности. Больные должные переводится на работу с физическим напряжением. Травмы живота у больных со спаечной болезнь могут нередко приводить к разрыву кишок так как петли кишок фиксированы и не могут перемещаться при прямом ударе.
Врачи
Джашиашвили Мэгги Джемаловна
КМН, врач гинеколог-эндокринолог, репродуктолог, специалист УЗД, зав. отделением гинекологии Врач клиники Альтермед Джашиашвили Мэгги Джемаловна
Блациос Никос Дмитриос
Врач гинеколог-эндокринолог, специалист УЗД Врач клиники Альтермед Блациос Никос Дмитриос
Гришковец Игорь Александрович
Врач гинеколог-эндокринолог, специалист УЗД Врач клиники Альтермед Гришковец Игорь Александрович
Реут(Аверченко) Наталия Игоревна
Врач гинеколог-эндокринолог, специалист УЗД Врач клиники Альтермед Реут(Аверченко) Наталия Игоревна
Ягунова Ангелика Владиславовна
Врач гинеколог-эндокринолог, специалист УЗД Врач клиники Альтермед Ягунова Ангелика Владиславовна
Петренко Елена Вячеславовна
Врач гинеколог-эндокринолог, специалист УЗД Врач клиники Альтермед Петренко Елена Вячеславовна
Накопительная дисконтная программа
Получите карту клиента Альтермед

До 31 декабря 2021
Прием гинеколога по специальной цене
Приём гинеколога с УЗИ 1800 рублей

Подпишитесь на рассылку
Отправляя email я соглашаюсь на обработку моих персональных данных в соответствии с требованиями Федерального закона от 27 июля 2006 г. №152-ФЗ «О персональных данных»