Средства от спазмов у детей
Средствами от спазмов у детей являются спазмолитические препараты (спазмолитики). Спазмолитики для детей представляют собой группу препаратов, которые способны устранять избыточное сокращение гладкомышечных клеток, то есть способны устранять спазм. Спазмы довольно часто встречаются в период раннего возраста. Как правило, они проявляются болью, вследствие чего малыш начинает плакать. Степень выраженности боли бывает разной. Дети нередко могут быть беспокойными в течение дня и, особенно, ночи.
Основные причины спазмов у детей
Заболевания и причины, которые могут приводить к данной проблеме, довольно обширны. Стоит отметить, что у детей спазмы и боли чаще всего отмечаются со стороны желудочно-кишечного тракта и сопутствуют различным органическим и функциональным заболевания желудка и кишечника. Разница между органическими и функциональными заболеваниями заключается в наличии структурных или биохимических изменениях в органах и тканях. Органические заболевания их имеют, а функциональные нет. Функциональная патология обусловлена изменением регуляции данных органов, что также может вызывать схожие симптомы с органическими. У детей раннего возраста спазмы чаще отмечаются на фоне функциональной патологии. С возрастом растет частота встречаемости органической патологии. Наиболее распространенными причинами избыточного сокращения и болей со стороны живота у детей являются:
Существует множество других заболеваний, которые сопровождаются избыточным сокращением мышечных клеток и болями.
Симптомы спазмов у детей
Как было сказано выше, наиболее часто причинами спазмов у детей является патология желудочно-кишечного тракта.
Ниже рассмотрим основные симптомы заболеваний желудочно-кишечного тракта, сопровождающиеся спазмами у детей:
При гастрите у детей зачастую появляются тошнота, рвота, а также боли в животе.
Помимо патологии желудочно-кишечного тракта, к развитию спазмов и болям могут приводить и другие заболевания. Довольно часто отмечаются инфекции мочевыводящих путей, особенно у девочек. Это связано с короткой и широкой уретрой, через которую могут быстро проникнуть болезнетворные бактерии. Развитие цистита сопровождается появление таких симптомов, как: боли при мочеиспускании, рези, частые мочеиспускания, жжение и боль в области уретры и мочевого пузыря. У девочек-подростков часто развивается дисменорея, которая характеризуется появлением боли и тяжести внизу живота.
Лечение спазмов у детей
Лечение спазмов у детей различается в каждой конкретной ситуации. Все зависит от причины, на фоне которых возникла данная проблема.
Ниже перечислим основные способы борьбы с данным недугом у детей в зависимости от причины, которая их вызвала:

При кишечных коликах можно использовать терапию положением (животом вниз).
Спазмы являются распространенной проблемой, особенно среди детей раннего возраста. Родителям нужно помнить, что причину данного недуга у детей может установить лишь лечащий врач. Не занимайтесь самолечением, при возникновении такой проблемы обращайтесь к педиатру. Доктор не только поставит правильный диагноз, но и назначит адекватное лечение для вашего малыша.
Что такое спазм у ребенка
Судороги — клинический синдром, при котором патологические избыточные разряды нейронов приводят к внезапному нарушению неврологических функций.
Фебрильные судороги связаны с лихорадкой при отсутствии другой причины и внутричерепной инфекции, например, менингита или энцефалита.
Эпилепсия — повторяющиеся судорожные приступы, за исключением фебрильных, при отсутствии острого нарушения мозгового кровообращения.
Причины судорог у детей:
• Эпилепсия.
— Идиопатическая (70-80%).
Вторичные судороги у детей:
— порок мозга/мальформация;
— окклюзия мозговых сосудов;
— повреждение мозга, например, врождённая инфекция, ГИЭ, внутрижелудочковое кровоизлияние/ишемия;
— Опухоль мозга.
— Нейродегенеративные заболевания.
— Нейрокожные синдромы.
• Неэпилептические приступы:
— Фебрильные судороги.
Метаболические нарушения:
— гипогликемия;
— гипокальциемия/гипомагниемия;
— гипо-/ гипернатриемия.
— Черепно-мозговая травма.
— Менингит/энцефалит.
— Отравление ядами/токсинами.
Фебрильные судороги у детей
Наблюдаются у 3% детей в возрасте от 6 мес до 5 лет. Выявляется наследственная предрасположенность. Риск судорог составляет 10% при наличии у ребёнка родственников 1-й степени родства с фебрильными судорогами в анамнезе. Судороги обычно возникают на фоне быстрого подъёма температуры при развитии вирусной инфекции, являются кратковременными, тонико-клоническими. У 30-40% детей фебрильные судороги в дальнейшем повторяются. Чем младше ребёнок, чем короче период от начала заболевания до развития судорог, чем ниже температура в момент развития судорог и имеется отягощенный семейный анамнез, тем чаще проявляется заболевание.
Простые фебрильные судороги не влекут за собой повреждения головного мозга, и в последующем интеллектуальном развитии ребёнок не отстаёт от детей, не имевших фебрильных судорог. Риск развития эпилепсии составляет 1-2%, что сходно с таковым в общей популяции детей.
Тем не менее сложные фебрильные судороги, то есть очаговые, пролонгированные или повторяющиеся в течение одного вирусного заболевания, повышают риск последующей эпилепсии до 4-12%.
При осмотре необходимо определить причину лихорадки — чаще всего она имеет вирусную природу, но всегда следует исключать нейроинфекцию, включая менингит. У детей младше 18 мес можно не обнаружить таких классических симптомов менингита, как ригидность затылочных мышц и фотофобия, поэтому необходимы исследования на инфекцию (включая анализы крови, мочи и СМЖ, полученной при люмбальной пункции).
Фебрильные судороги у детей:
• Встречаются у 3% детей, имеется наследственная предрасположенность.
• Происходят в возрасте от 6 мес до 6 лет, обычно кратковременные, генерализованные, тонико-клонические, появляются при быстром подъёме температуры.
• При подозрении на нейроинфекцию, особенно менингит, необходимо обследование и лечение.
• Рекомендовать родственникам следить за температурой, обучить методам первой помощи.
• При простых фебрильных судорогах отсутствуют нарушение интеллектуального развития и риск эпилепсии.
• При сложных фебрильных судорогах риск последующей эпилепсии составляет 4-12%.
Пароксизмальные нарушения и эпилепсия у детей
У детей с пароксизмальными нарушениями проводят обширную дифференциальную диагностику. Эпилепсия — клинический диагноз, основанный на описании очевидцев и собственном объяснении ребёнка. Огромную помощь могут оказать видеозаписи судорог или предполагаемых приступов. Диагностически важно определить, являются ли данные нарушения проявлением детской эпилепсии или это одно из многих похожих на неё состояний. Самой частой диагностической ошибкой является синкопальное состояние, приводящее к аноксическим (неэпилептическим) тонико-кло-ническим судорогам.
Ключом к диагнозу является подробный опрос, который вместе с клиническим осмотром определит необходимость ЭЭГ и других исследований.
Пароксизмальные судороги у детей:
• Аффективно-респираторные и рефлекторные аноксические судороги у детей младшего возраста:
— аффективно-респираторные приступы — сильно напуганный ребёнок задерживает дыхание, становится цианотичным, обмякает, затем быстро восстанавливается;
— рефлекторные аноксические приступы — в ответ на боль ребёнок задерживает дыхание, становится бледным, иногда отмечаются кратковременные судороги, затем быстрое восстановление.
• Другие неэпилептические пароксизмальные нарушения.
Причины пароксизмальных нарушений у детей:
I. Аффективно-респираторные приступы:
— Возникают у детей младшего возраста при плохом настроении.
— Ребёнок плачет, задерживает дыхание, развивается цианоз.
— Иногда дети на мгновение теряют сознание, но затем быстро приходят в себя. Лекарственная терапия не помогает.
Приступы проходят самостоятельно, однако могут помочь методы воздействия на поведение, избегание конфронтации
II. Рефлекторные аноксические судороги:
— Возникает у новорождённых и детей младшего возраста. Часто в анамнезе у родственников первой линии отмечаются обмороки.
— Самыми частыми триггерами являются боль или дискомфорт, особенно при лёгкой травме головы, холодная пища (например, мороженое или холодные напитки) и страх. Ещё один провоцирующий фактор — лихорадка.
Такие приступы могут наблюдаться у многих детей с фебрильными судорогами. После воздействия провоцирующего фактора ребёнок становится очень бледным и падает на пол.
Гипоксия может спровоцировать генерализованные тонико-клонические судороги. Эти приступы возникают в результате асистолии сердца на фоне вагусного торможения.
Приступ кратковременный, и ребёнок быстро восстанавливается. Контролируемое давление на глазные яблоки часто приводит к асистолии и пароксизмальной медленно-волновой активности на ЭЭГ
III. Синкопе:
— Ребёнок теряет сознание в жаркой и душной обстановке, при длительном положении стоя или от страха.
— Могут появиться клонические подергивания
IV. Мигрень:
— Иногда может проявляться пароксизмальной головной болью с неустойчивостью и головокружением и более частыми зрительными и желудочно-кишечными нарушениями.
— У некоторых молодых людей эти приступы протекают без головной боли
V. Доброкачественные пароксизмальные головокружения. Этот феномен характеризуется повторными приступами головокружения продолжительностью от одной до нескольких минут, сочетающегося с нистагмом, неустойчивостью и даже падением.
Считают, что симптом связан с вирусным лабиринтитом
— Псевдоэпилептические приступы — ребёнок имитирует судороги
— Фиктивные приступы — судороги выдуманы родителями
— Индуцированное заболевание (преднамеренная травма), например эпилептические приступы, обусловленные гипогликемией после намеренной инъекции инсулина одним из родетелей
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Судорожный синдром у детей
Судорожный синдром у детей – неспецифическая реакция организма ребенка на внешние и внутренние раздражители, характеризующаяся внезапными приступами непроизвольных мышечных сокращений. Судорожный синдром у детей протекает с развитием парциальных или генерализованных судорог клонического и тонического характера с потерей или без потери сознания. Для установления причин судорожного синдрома у детей необходимы консультации педиатра, невролога, травматолога; проведение ЭЭГ, НСГ, РЭГ, рентгенографии черепа, КТ головного мозга и пр. Купирование судорожного синдрома у детей требует введения антиконвульсантов и проведения терапии основного заболевания.
Общие сведения
Причины
Судорожный синдром у детей является полиэтиологическим клиническим синдромом. Неонатальные судороги, развивающиеся у новорожденных, обычно связаны с:
Среди метаболических нарушений, являющихся причиной судорожного синдрома, следует выделить следующие:
В грудном и раннем детском возрасте в генезе судорожного синдрома у детей ведущую роль играют:
Менее частыми причинами судорожного синдрома у детей выступают опухоли мозга, абсцесс мозга, врожденные пороки сердца, отравления и интоксикации, наследственные дегенеративные заболевания ЦНС, факоматозы.
Определенная роль в возникновении судорожного синдрома у детей принадлежит генетической предрасположенности, а именно – наследованию особенностей метаболизма и нейродинамики, определяющих пониженный судорожный порог. Провоцировать судорожные припадки у ребенка могут инфекции, дегидратация, стрессовые ситуации, резкое возбуждение, перегревание и др.
Классификация
По происхождению различают эпилептический и неэпилептический (симптоматический, вторичный) судорожный синдром у детей. К числу симптоматических относятся фебрильные (инфекционные), гипоксические, метаболические, структурные (при органических поражениях ЦНС) судороги. Следует отметить, что в некоторых случаях неэпилептические судороги могут перейти в эпилептические (например, при длительном, более 30 минут некупируемом судорожном припадке, повторных судорогах).
В зависимости от клинических проявлений различают парциальные (локализованные, фокальные) судороги, охватывающие отдельные группы мышц, и генерализованные судороги (общий судорожный припадок). С учетом характера мышечных сокращений судороги могут быть клоническими и тоническими: в первом случае эпизоды сокращения и расслабления скелетных мышц быстро сменяют друг друга; во втором имеет место длительный спазм без периодов расслабления. В большинстве случаев судорожный синдром у детей протекает с генерализованными тонико-клоническими судорогами.
Симптомы
Типичному генерализованному тонико-клоническому припадку свойственно внезапное начало. Внезапно ребенок теряет контакт с внешней средой; его взгляд становится блуждающим, движения глазных яблок – плавающими, затем взор фиксируется вверх и в сторону.
В тоническую фазу судорожного приступа голова ребенка запрокидывается назад, челюсти смыкаются, ноги выпрямляются, руки сгибаются в локтевых суставах, все тело напрягается. Отмечается кратковременное апноэ, брадикардия, бледность и цианотичность кожных покровов. Клоническая фаза генерализованного судорожного припадка характеризуется восстановлением дыхания, отдельными подергиваниями мимической и скелетной мускулатуры, восстановлением сознания. Если судорожные пароксизмы следуют один за другим без восстановления сознания, такое состояние расценивают как судорожный статус.
Наиболее частой клинической формой судорожного синдрома у детей служат фебрильные судороги. Они типичны для детей в возрасте от 6 месяцев до 3-5 лет и развиваются на фоне подъема температуры тела выше 38 °С. Признаки токсико-инфекционного поражения головного мозга и его оболочек при этом отсутствуют. Длительность фебрильных судорог у детей обычно составляет 1-2 минуты (иногда до 5 минут). Течение данного варианта судорожного синдрома у детей благоприятное; стойких неврологических нарушений, как правило, не развивается.
Судорожный синдром у детей с внутричерепной травмой протекает с выбуханием родничков, срыгиваниями, рвотой, расстройствами дыхания, цианозом. Судороги при этом могут носить характер ритмичных сокращений определенных групп мышц лица или конечностей либо генерализованный тонический характер. При нейроинфекциях в структуре судорожного синдрома у детей обычно доминируют тонико-клонические судороги, отмечается ригидности затылочных мышц. Тетания, обусловленная гипокальциемией, характеризуется судорогами в мышцах-сгибателях («рука акушера»), лицевой мускулатуре («сардоническая улыбка»), пилороспазмом с тошнотой и рвотой, ларингоспазмом. При гипогликемии развитию судорог предшествует слабость, потливость, дрожь в конечностях, головная боль.
Для судорожного синдрома при эпилепсии у детей типична предваряющая приступ «аура» (ощущение озноба, жара, головокружения, запахов, звуков и пр.). Собственно эпилептический приступ начинается с крика ребенка, следующей за этим потерей сознания и судорогами. По окончании приступа наступает сон; после пробуждения ребенок заторможен, не помнит произошедшее.
В большинстве случаев установление этиологии судорожного синдрома у детей только на основании клинических признаков невозможно.
Диагностика
В силу многофакторности происхождения судорожного синдрома у детей, его диагностикой и лечением могут заниматься детские специалисты различного профиля: неонатологи, педиатры, детские неврологи, детские травматологи, детские офтальмологи, детские эндокринологи, реаниматологи, токсикологи и др.
Решающим моментом в правильной оценке причин судорожного синдрома у детей является тщательный сбор анамнеза: выяснение наследственной отягощенности и перинатального анамнеза, предшествующих приступу заболеваний, травм, профилактических прививок и пр. При этом важно уточнить характер судорожного припадка, обстоятельства его возникновения, продолжительность, повторяемость, выход из судорог.
Важное значение в диагностике судорожного синдрома у детей имеют инструментальные и лабораторные исследования. Проведение ЭЭГ помогает оценить изменения биоэлектрической активности и выявить судорожную готовность мозга. Реоэнцефалография позволяет судить о характере кровотока и кровоснабжения головного мозга. При рентгенографии черепа у ребенка может выявляться преждевременное закрытие швов и родничков, расхождение черепных швов, наличие пальцевых вдавлений, увеличение размеров черепа, изменения контуров турецкого седла, очаги обызвествления и другие признаки, косвенно свидетельствующие о причине судорожного синдрома.
Уточнить этиологию судорожного синдрома у детей в ряде случаев помогают нейросонография, диафаноскопия, КТ головного мозга, ангиография, офтальмоскопия, проведение люмбальной пункции. При развитии судорожного синдрома у детей необходимо выполнить биохимическое исследование крови и мочи на содержание кальция, натрия, фосфора, калия, глюкозы, пиридоксина, аминокислот.
Лечение судорожного синдрома у детей
При возникновении судорожного приступа ребенка необходимо уложить на твердую поверхность, повернуть голову набок, расстегнуть воротник, обеспечить приток свежего воздуха. Если судорожный синдром у ребенка развился впервые и его причины неясны, необходимо вызывать скорую помощь.
Для свободного дыхания следует удалить из полости рта слизь, остатки пищи или рвотных масс с помощью электроотсоса или механическим путем, наладить ингаляции кислорода. Если причина судорог установлена, то с целью их купирования проводится патогенетическая терапия (введение раствор кальция глюконата при гипокальциемии, раствора магния сульфата – при гипомагниемии, раствора глюкозы – при гипогликемии, антипиретиков – при фебрильных судорогах и т. д.).
Однако, поскольку в ургентной клинической ситуации не всегда удается осуществить диагностический поиск, для купирования судорожного пароксизма проводится симптоматическая терапия. В качестве средств первой помощи используют внутримышечное или внутривенное введение сульфата магния, диазепама, ГОМК, гексобарбитала. Некоторые противосудорожные препараты (диазепам, гексобарбитал и др.) могут вводиться детям ректально. Кроме противосудорожных препаратов, для профилактики отека головного мозга детям назначается дегидратационная терапия (маннитол, фуросемид).
Дети с судорожным синдромом неясного генеза, судорогами, возникшим на фоне инфекционных и метаболических заболеваний, травм головного мозга, подлежат обязательной госпитализации.
Прогноз и профилактика
Фебрильные судороги обычно прекращаются с возрастом. Для предупреждения их повторного возникновения не следует допускать выраженной гипертермии при возникновении у ребенка инфекционного заболевания. Риск трансформации фебрильных судорог в эпилептические составляет 2-10%.
В остальных случаях профилактика судорожного синдрома у детей включает предупреждение перинатальной патологии плода, терапию основного заболевания, наблюдение у детских специалистов. Если судорожный синдром у детей не исчезает после прекращения основной болезни, можно предположить, что у ребенка развилась эпилепсия.
Гродненская областная детская клиническая больница
Как распознать судороги у новорожденных и детей раннего возраста
У детей первого года жизни судороги наблюдаются при различных заболеваниях нервной системы, врожденной патологии обмена веществ, электролитных нарушениях. Они могут появиться на фоне уже имеющихся неврологических нарушений и задержки психомоторного развития или возникают как первый симптом, свидетельствующий о поражении мозга. Клиническая картина судорожного синдрома зависит как от характера заболевания, так и от возраста ребенка.
Так что такое судороги? Судороги – непроизвольные мышечные сокращения, связанные с патологическими электрическими разрядами в головном мозге.
Признаки судорожного состояния зависят от причин, которые спровоцировали реакцию. При нарушениях нервной системы данное явление сопровождаются временной потерей сознания. Перед этим непроизвольно вытягиваются ноги и руки, на время остаются парализованными мышцы лица, малыш запрокидывает голову назад и как будто бы отстраняется от внешнего мира. Припадок может вызывать подергивания конечностей, обильное слюноотделение и даже рвоту.
У новорожденных могут быть также очаговые клонические припадки, захватывающие одну половину тела или одну конечность. Иногда они протекают в виде поворотов головы, глаз, тонических отведении рук в сторону поворота головы, оперкулярных пароксизмов (гримасы, сосание, жевание, причмокивание). Двигательный компонент припадка часто сопровождается вазомоторными нарушениями в виде бледности, цианоза, покраснения лица, слюнотечения. Реже наблюдают у новорожденных судороги миоклонического типа, которые характеризуются очень быстрыми одиночными или множественными подергиваниями верхних или нижних конечностей с тенденцией к их сгибанию. Они могут проявляться также общими вздрагиваниями с последующим крупноразмашистым тремором рук. Иногда эти судороги сопровождаются вскрикиваниями, вегетативно-сосудистыми нарушениями. В легких случаях патологические движения, которые возникают при судорогах, можно ошибочно принять за спонтанные движения новорожденного и пропустить истинное начало судорожного синдрома.
У младенцев на фоне высокой температуры(выше 38 градусов) могут возникать так называемые фебрильные судороги, которые не являются симптомом поражения ЦНС.
Как могут выглядеть судороги при гипертермии у ребенка:
В таком состоянии малыш может находиться до 15 минут, потом мышечные спазмы должны пройти. Чтобы ускорить реакцию, необходимо сбить температуру (дать жаропонижающее).
В медицине различают тонические и клонические судороги. Тонические проявляются как мышечное напряжение – спазм. Клонические подразумевают непроизвольные подергивания мышц, которые происходят при смене мышечного тонуса.
Хаотическим движением ног и рук характеризуются клонические судороги у детей. Во время приступа малыш не контролирует движения, подергиваться могут даже веки. Чаще всего клонические реакции возникают во сне, когда дети лежат на животе.
Одним из вариантов судорог у новорожденного ребенка может быть кратковременная остановка дыхания- апноэ, проходящая после тактильной стимуляции.
При подергиваниях мышц рук, ног, всего тела, выгибании ребенка, закатывании глаз, сжимании зубов, особенно сопровождающимися цианозом, нужно вызывать скорую помощь.
Врач анестезиолог- реаниматолог отделения реанимации новорожденных УЗ «ГОДКБ» Митюль О.П.
Что такое кишечные колики? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычковой Н.К., педиатра со стажем в 42 года.
Определение болезни. Причины заболевания
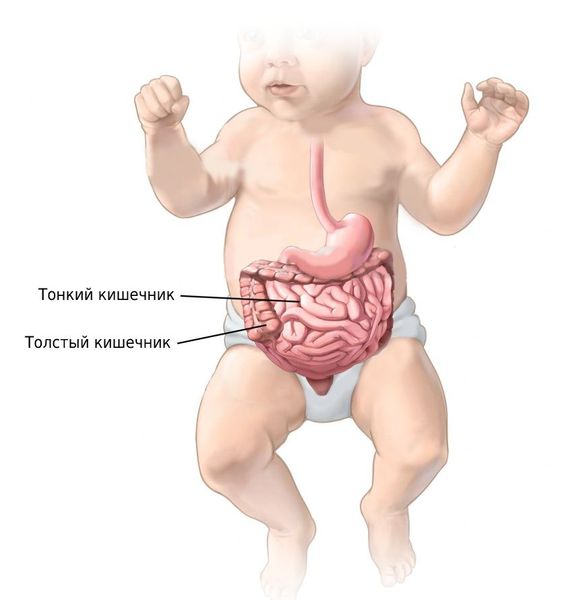
Кишечные колики — это схваткообразные боли в животе, возникающие из-за интенсивных сокращений кишечной стенки. В переводе с греческого термин «колика» обозначает боль в толстой кишке. Код МКБ: K59 — Другие функциональные кишечные нарушения.
У детей до шести месяцев жизни кишечные колики носят функциональный характер и представляют собой всего лишь процесс адаптации пищеварительной системы ребёнка к условиям внешней среды, т. е. физиологической нормой. Поэтому их появление чаще всего неизбежно: они возникают даже при правильном кормлении малыша, хорошо организованном уходе и отсутствии каких-либо заболеваний у ребёнка и матери.
Кишечная колика у новорождённых
Причина младенческих кишечных колик — несовершенство пищеварительной системы малыша:
У детей от шести месяцев и старше кишечные колики являются симптомом различных патологий. К причинам таких колик относятся [3] [8] [9] [11] :
При появлении кишечных колик у детей нужно обратиться к специалисту для подтверждения их функционального характера и исключения заболеваний, провоцирующих это состояние.
Причины кишечных колик у взрослых
Кишечные колики у беременных
При беременности растущая матка сдавливает кишечник, что может вызывать колики. Также они возникают из-за изменения гормонального фона женщины.
Симптомы кишечных колик
Признаки функциональных кишечных колик
Е.С. Кешишан, обнаружив закономерность клинической картины колик у младенцев, вывел «правило трёх»:[7]
Кишечные колики обычно возникают внезапно, как после еды, так и во время кормления. Ребёнок крайне беспокоен, плачет, пронзительно и громко кричит, сучит ногами, живот резко вздут, ноги подтянуты к животу и периодически резко выпрямляются, руки тесно прижаты к туловищу. Можно наблюдать покраснение лица и побледнение носогубного треугольника. Приступ может продолжаться несколько часов, часто заканчивается после акта дефекации или очистительной клизмы.
Признаки кишечных колик у детей старше шести месяцев
Для колик, которые возникают после семи месяцев жизни, характерна резкая схваткообразная боль и вздутие живота. В возрасте 9-12 месяцев и старше помимо внезапных, резких болей в животе и беспокойства затрудняется отхождение газов.
Ребёнок 2-5 лет, у которого возникли колики, жалуется на боль в животе, плачет и стонет. Он принимает вынужденное положение: лежит на боку, сгибает ноги в коленях и прижимает их к животу. Ему трудно лечь на спину и выпрямить ноги для осмотра. На вопрос «Где болит животик», обычно указывает на области пупка. Сам живот вздут, газоотхождение затруднено. Облегчение наступает только после отхождения газов, дефекации или очистительной клизмы.
Все эти проявления являются лишь единым симптомом основной болезни. Поэтому в зависимости от первичного заболевания помимо болевого синдрома при вторичных коликах могут наблюдаться и другие симптомы, например:
Патогенез кишечных колик
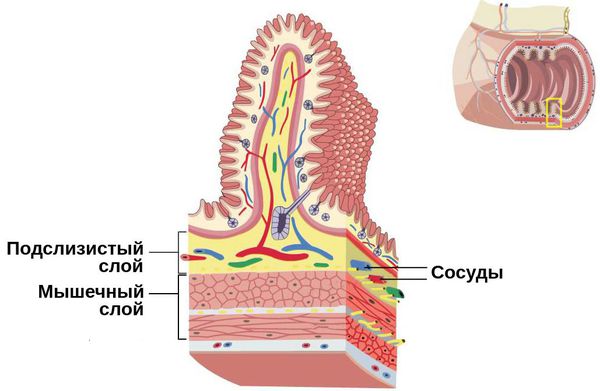
В основе патогенеза функциональных кишечных колик лежит морфофункциональная незрелость пищеварительной системы в первые месяцы жизни ребёнка:
Также в возникновении колик у младенцев участвует эндокринная система. В первые месяцы жизни снижена концентрация гормоноподобного вещества холецистокинина, который обладает седативным (успокаивающим) эффектом и влияет на сократительную функцию желчного пузыря и выработку ферментов поджелудочной железы.
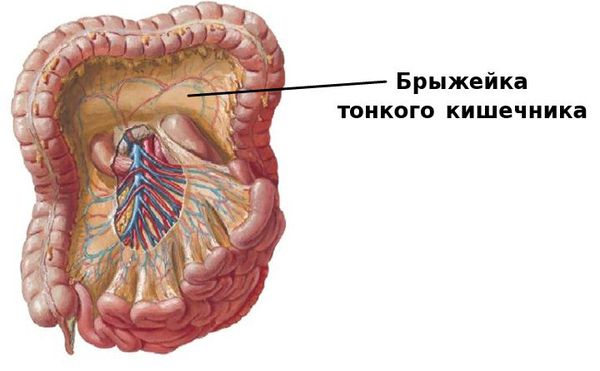
Какова бы ни была причина возникновения колик на фоне других заболеваний, болевой синдром связан с растяжением кишечных петель и их брюшинного покрова либо с раздражением нервных окончаний в кишечной стенке из-за натяжения брыжейки тонкого кишечника.
Классификация и стадии развития кишечных колик
Классификации кишечных колик не существует. В зависимости от причины их возникновения, это состояние можно условно разделить на две категории:
Кишечные колики, которые относятся ко второй категории, могут возникнуть на фоне различных заболеваний, при этом проявление колик могут значительно различаться.
При инфекционных заболеваниях (ОРЗ и других) в мышечной стенке полых органов ЖКТ возникает воспаление, которое и приводит к её спазму и коликам. В результате выраженной интоксикации, особенно при гриппе, боли в животе имеют нервно-рефлекторное происхождение.
Кишечные колики у детей школьного возраста встречаются существенно реже. Причинами их возникновения в этом возрасте в первую очередь становятся алиментарные факторы (связанные с пищевым поведением). Наиболее частая — попадание в тонкую кишку большого количества трудно перевариваемой пищи. Пищевой рацион ребёнка в подростковом возрасте резко меняется, нередко он начинает употреблять блюда для взрослых: шашлык, манты, плов из баранины, жареные куриные крылышки и т. д. Такая пища плохо сказывается на состоянии пищеварительной системы детского организма. Поэтому клиническая картина колик будет иметь свои особенности: дети также принимают вынужденное положение, но при этом они необязательно лежат на боку с поджатыми к животу ногами, а могу сидеть за столом, наклонив к нему корпус и положив на него голову. Дети старшего возраста обычно не кричат и не плачут — они стонут и кряхтят. Им сложно лечь на спину и выпрямить ноги из-за спазма кишечника. При осмотре органов брюшной полости наблюдается вздутие живота, болезненность в области пупка, по ходу кишечника, в эпигастральной области, правом подреберье и в точке Керра (в области желчного пузыря). Часто болевому синдрому сопутствует тошнота и изжога.
Несвежая, забродившая и слишком холодная пища даже в небольшом количестве также может вызвать спазм тонкого кишечника: например, мороженое, холодные газированные напитки, неразогретая еда из холодильника и т. п.
Повсеместная нездоровая любовь школьников к фастфуду также становится причиной спастических болей в животе. При таких погрешностях в питании наряду с болевым синдромом может возникать рвота, отрыжка, горечь во рту, сильные позывы на дефекацию. Иногда понимается температура до 38,0°C как проявление вегетативной реакции организма.
Однако внезапные спастические боли в животе и повышенное газообразование могут возникнуть и при употреблении здоровой пищи из собственного сада-огорода. У ребёнка вдруг резко увеличивается живот, иногда трудно становится дышать в связи с давлением на диафрагму. Посещение туалета часто бывает безрезультатным. Нередко дети пугаются такого состояния. Здесь злую шутку с ними сыграл горох, фасоль или бобы, в которых содержится особый углевод, провоцирующий метеоризм, т. е. вздутие живота. Избыточный приём бобовых почти всегда приводит к кишечным коликам. К подобным продуктам также относится белокочанная, цветная капуста и брокколи.
При неврогенных нарушениях в подростковом возрасте могут возникать дискинетические расстройства кишечника. Особенно это характерно для детей с эмоциональной и вегетативной нестабильностью. Так, при неврозе и вегето-сосудистой дистонии у подростков могут возникать внезапные колики, сопровождающиеся другими выраженными отрицательными вегетативными проявлениями: потливость или озноб, чувство страха, сердцебиение, бледность или покраснение кожи, понос. Как правило, это происходит перед каким-либо ответственным мероприятием — экзаменом, или публичным выступлением.
После перенесённых кишечных инфекций колики могут возникнуть у детей всех возрастных категорий. При этом болевой синдром приводит к мезадениту — увеличению лимфоузлов брыжейки кишечника. Интоксикация организма, вызванная микробами, усугубляет состояние ребёнка, и при острых кишечных заболеваниях наряду с типичными симптомами колик присутствует ряд других серьёзных симптомов:
При дисбиозе кишечника, обусловленном инфекцией или приёмом лекарств, наблюдаются боли в животе без выраженного вздутия. Общее состояние практически не страдает, температура остаётся нормальной. Приступ болей периодически повторяется, может купироваться самостоятельно или после симптоматической терапии.
При пищевых отравлениях (употреблении низкокачественных или просроченных продуктов) к кишечным коликам приводят различные болезнетворные микроорганизмы. Так, у детей раннего возраста токсикоинфекция может развиться при кормлении их сцеженным грудным молоком или молочной смесью, которые неправильно хранились. В таком случае кишечные колики будут протекать на фоне тяжёлого или среднетяжёлого состояния с явлениями интоксикации, нарушением деятельности других органов и систем и диспептическим синдромом (тошнотой, тяжестью в животе и т. д.).
При остром животе помимо интенсивного болевого синдрома отмечается повышение температуры тела, ухудшение самочувствия, рвота, расстройство стула. Иногда при такой серьёзной патологии болевой синдром может быть слабо выражен у детей раннего возраста, при гипотрофии и на фоне каких-либо тяжёлых болезней (заболеваний крови или онкопатологий).
При осмотре живота всегда наблюдается напряжение мышц брюшной стенки и нарушение моторики кишечника.
В таком случае боли носят постоянный характер, усиливаются при ходьбе, а также в положении лёжа на левом боку. Вначале болевые ощущения локализуются над пупком или в эпигастрии, а спустя 2-3 часа они спускаются в правую подвздошную область. Чтобы облегчить состояние, дети часто ложатся на правый бок, ноги сгибают в коленях и подтягивают к животу. Эти ранние признаки острого аппендицита встречаются не всегда.
Состояние детей с кишечными коликами на фоне острой хирургической патологии, как правило, тяжёлое или крайне тяжёлое и требует немедленной госпитализации.
При кишечной непроходимости можно наблюдать следующие симптомы:
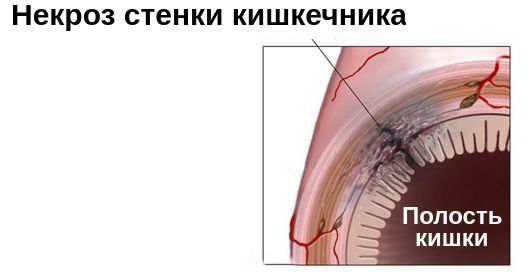
При врождённой кишечной непроходимости вскоре после появления на свет у ребёнка возникает рвота с примесью крови, желчи, кала, стул отсутствует более 24 часов. Чем ниже уровень непроходимости, тем позднее появляются клинические симптомы и тем более выражен метеоризм.
При приобретённой кишечной непроходимости наблюдается неожиданно возникший, приступообразный болевой синдром, сопровождающийся рвотой и иногда присутствием в стуле крови со слизью.
Осложнения кишечных колик
Сами по себе кишечные колики не могут привести к осложнениям, так как в раннем детском возрасте они являются лишь адаптацией организма, а в более старшем возрасте — симптомом различных заболеваний. Но слишком грозными могут быть осложнения тех заболеваний, на фоне которых протекают кишечные колики.
Осложнениями острого аппендицита могут быть гнойный перитонит, локальные гнойные процессы в брюшной полости (межкишечные, подпечёночные абсцессы и др.), абсцессы в малом тазе и забрюшинном пространстве. Эти заболевания лечатся очень длительно в хирургическом стационаре, неоднократно проводятся оперативные вмешательства, интенсивная антибактериальная, инфузионная терапия (капельницы). К сожалению, бывают смертельные исходы.
При кишечной непроходимости, которая осложнена некрозом (отмиранием) части кишечника, проводится её резекция — удаление. Это очень тяжёлая операция под длительным наркозом. Нередко ребёнок становится инвалидом, развивается спаечная болезнь и т. п. Иногда наступают смертельные исходы.
Осложнением кишечных инфекций, на фоне которых возникают колики, может стать обезвоживание организма. Детский организм очень чувствителен к потере жидкости. Многократная рвота, жидкий стул могут за короткое время привести к такому состоянию. Вялость, сухость кожных покровов и языка, снижение диуреза (уменьшение количества мочеиспусканий и объема мочи), нарушение работы сердечно-сосудистой системы — грозные признаки обезвоживания. Неоказание своевременной квалифицированной помощи, а иногда и реанимации также может привести к плачевному исходу.
Осложнением инфекционных заболеваний может стать нейротоксикоз – поражение центральной нервной системы токсинами (стафилококковая инфекция, дизентерия, сальмонеллёз и др.).
В связи с этим кишечные колики у детей являются серьёзным симптомом, требующим немедленной оценки состояния ребёнка и диагностики заболевания, на фоне которого они возникли.
Диагностика кишечных колик
Осмотр врача
Диагностика функциональных кишечных колик у детей раннего возраста проводится на основании характерных симптомов: если у ребёнка первых месяцев жизни наблюдаются только кишечные колик на фоне общего благополучия (нормальная прибавка массы тела, отсутствие интоксикации, нормальный аппетит, сон, физическая активность, эмоциональный тонус вне приступа), то тогда следует предполагать именно функциональные колики.
На приёме доктор должен обратить внимание на вынужденное положение ребёнка: если у малыша колики, он ложится на левый бок, сгинает ноги в коленях и прижимает их к животу.
Обследование при кишечной колике
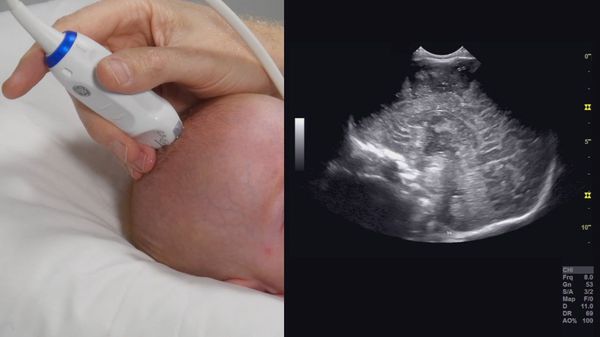
При длительных приступах колик (более нескольких часов), беспокойстве ребёнка вне приступа, плохом сне необходимо исключить неврологические нарушения, которые могут усугублять течение физиологических кишечных колик. Для этого, наряду с тщательным сбором анамнеза и объективным осмотром, необходим осмотр невролога, нейросонограмма, консультация окулиста. Возможно, у ребёнка перинатальное поражение центральной нервной системы.
Кишечные колики, сохраняющие свою интенсивность во втором полугодии жизни ребёнка, всегда требуют полного обследования наряду с вышеперечисленным: исследование кала на дисбактериоз, гельминты, содержание углеводов. При анемии и увеличении печени необходимо сделать биохимическое исследование крови для определения функционального состояния печени, иммуноферментный анализ для исключения цитомегаловирусной (наиболее часто встречающейся сейчас) и других инфекций.
Диспептический синдром, наличие патологических примесей в кале, повышение лейкоцитов в периферической крови и копрограмме заставляют думать об энтероколите. Общее состояние ребенка зависит от степени тяжести его проявления, этиофактора.
Кишечные колики, сопровождающиеся выраженными диспептическими расстройствами, частым жидким стулом с патологическими примесями, рвотой, повышенной температурой требуют исключать инфекционную этиологию энтероколита. Для этого проводится бакпосев кала.
Приступообразная боль в животе у ребёнка любого возраста требует всегда быстрого исключения острой хирургической патологии. Он должен быть осмотрен детским хирургом, при необходимости срочно госпитализирован в хирургический стационар.
Лечение кишечных колик
Первая помощь при кишечной колике
Ребёнка необходимо уговорить сходить в туалет, можно поставить глицериновую свечу и очистительную клизму, например «Микролакс».
Коррекция физиологических колик
Рекомендации по питанию
Организация режима дня и питания — основные направления в лечении данных физиологических расстройств. При грудном вскармливании следует откорректировать питание кормящей матери, исключив продукты, вызывающие газообразование, избегать перекорма ребёнка и т. д. При искусственном вскармливании важен адекватный выбор молочных смесей, следует своевременно вводить в рацион кисломолочные продукты, обогащённые пре- и пробиотиками и т. д.
Медикаментозная терапия
Лечение симптоматических колик
При симптоматических кишечных коликах лечение направлено на прерывание приступа и устранение того заболевания, которое его вызвало.
Купирование приступов кишечных колик у детей дошкольного и школьного возраста при отсутствии хирургической патологии зависит от особенностей заболевания, при котором они возникли, спровоцировавших факторов (переедание, голод, физическая нагрузка), интенсивности болевого синдрома, наличия расстройств пищеварения, нервно-психического состояния ребенка и других условий.
Рекомендации по питанию
Обязательно нужно скорректировать рацион. Иногда полезен период голодания (4-6 часов, в зависимости от возраста). В это время ребёнку дают только несладкий чай с сухариками из белого хлеба или галеты. Затем стоит придерживаться щадящей диеты, исключающей жареные, жирные, острые блюда, сдобу и газированные напитки.
Медикаментозная терапия
Терапия основного заболевания, на фоне которого возникают кишечные колики, должна быть комплексной и индивидуальной. В первую очередь нужно отрегулировать правильное питание. Оно должно быть диетическим, по показаниям используется лечебный стол. При частом жидком стуле рекомендуется водно-чайная пауза, дробное питание с переходом на стол №4, при аллергии — гипоаллергенная диета, при нарушениях желчевыводящей системы — стол № 5 и т. д.
Лекарственная терапия должна быть направлена на устранение основной болезни, вызвавшей колики.
Для улучшения процессов пищеварения часто назначаются ферменты — «Пангрол», «Креон», «Мезим форте». Дискинезии желчевыводящей системы требуют применения желчегонных препаратов — «Хофитол», «Фламин», «Танацехол», «Никодин», «Берберин», «Аллохол» и т. д. При запорах рекомендуют «Гутталакс», «Форлакс», «Дюфалак» и т. п.
При гельминтозах необходима антигельминтная терапия. Широкое применение у детей с вторичными кишечными коликами нашли пробиотики — «Аципол», «Нормобак», «Бак-сет», «Хилак форте», «Примадофилус» и другие. Лекарственные препараты назначают детям согласно возрастным дозам, с учётом противопоказаний.
Кишечные инфекции, провоцирующие кишечные колики, лечат врачи-инфекционисты в специализированных стационарах.
Кишечные колики у детей как проявление острой хирургической патологии купируются только врачами-хирургами. Дети подлежат немедленной госпитализации в хирургический стационар для уточнения диагноза и оперативного лечения.
При гастроэнтерологических заболеваниях, сопровождающихся коликами, эффективны физиотерапевтические методы лечения, лечебная физкультура и минеральные воды [2] [3] [9]
Лечение народными средствами
Для уменьшения колик можно заваривать семя укропа и поить этим отваром ребёнка. Также врачи рекомендуют использовать фитосредства: «Бэйби калм» (смесь укропного, анисового, мятного масла) и «Доктор Вера» (чай с маслом или экстрактом фенхеля). Они уменьшают вздутие живота и способствуют отхождению газов, что приводит к ослаблению колик у ребёнка.
Прогноз. Профилактика
Если кишечные колики возникли на фоне какой-либо болезни, то ребёнку необходимо пройти полное обследование с дальнейшей комплексной терапией выявленного заболевания.
Профилактика колик у младенцев
Уменьшить количество и выраженность колик можно при правильном вскармливании.
Идеальная пища для ребёнка первого года жизни — это грудное молоко. Оно помогает усваивать белки, жиры, углеводы, минеральные вещества и витамины, из-за чего пищеварение происходит более благоприятно, реже возникают колики.
Для профилактики кишечных колик маме младенца стоит исключить некоторые продукты из рациона:
Следует с осторожностью употреблять послабляющие продукты — огурцы, сливы, арбуз и другие.
Необходимо соблюдать правила грудного вскармливания:
Некоторые дети, находясь на искусственном вскармливании, питаются адаптированными молочными смесями. Хорошо зарекомендовали себя «Nestle Nestogen» с пребиотиками и лактобактериями, «Similac Комфорт», «Nutrilon Пепти Гастро» и другие. В выборе смеси должен помочь педиатр.
ВАЖНО: Необоснованно менять одну смесь на другую нельзя, так как это обычно приводит к выраженным кишечным коликам.
При кормлении ребёнка смесями необходимо строго соблюдать все правила их хранения и приготовления, давать тот объём, который рекомендует доктор.
Для профилактики кишечных колик стоит перед каждым кормлением выкладывать малыша на животик. Как только заживёт пупочная ранка, ребёнка следует укладывать на животик и на пеленальном столике. Начинать лучше с нескольких минут и постепенно доводить до 15 минут. Это очень хорошо укрепляет мышцы брюшной стенки, формирует пресс, улучшает пищеварение.
За полчаса до кормления рекомендуется делать массаж живота. Для этого нужно положить ребёнка на спину и тыльной поверхностью тёплой ладони делать круговые движения по часовой стрелке.
Воздушные ванны, регулярные купания, достаточное пребывание на свежем воздухе благотворно влияют на сон, эмоциональное состояние ребёнка и, конечно, предупреждают спазмы кишечника.
Профилактика колик у детей старшего возраста
Помимо этого, необходимо избегать стрессовых ситуаций в семье и детском коллективе.
Специфических мер по профилактике синдрома острого живота, инфекции Эпштейна — Барр, цитомегаловирусной инфекции и ряда других заболеваний, вызывающих кишечные колики, нет. Во избежание детских болезней надо укреплять иммунитет ребёнка, проходить профосмотры и своевременно лечить выявившиеся заболевания.